Уреаплазмоз у мужчин

Уреаплазмоз у мужчин – воспалительное заболевание мочеполового тракта. Данная болезнь относится к инфекциям, передающимся половым путем. Симптоматика обычно отсутствует; наиболее частые проявления – лихорадка различной степени выраженности, нарушения мочеиспускания, половые дисфункции и бесплодие. Диагностика строится на обнаружении возбудителя в соскобе из уретры, моче или секрете предстательной железы; допускается применение серологических методов. Лечение этиотропное – антибактериальные препараты; также патогенетические и симптоматические средства.
МКБ-10

- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение уреаплазмоза у мужчин
- Консервативная терапия
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Уреаплазмоз – бактериальная инфекция с преимущественным поражением репродуктивных и мочеиспускательных путей. Впервые симптомы были описаны как причина мужского бесплодия в 1967 году. Распространенность уреаплазмоза в группе негонококковых уретритов приближается к 16%. Частота выделения возбудителей из спермы и семявыводящих путей среди бесплодных мужчин составляет 5-58%, у фертильных лиц мужского пола 3-31%. Считается, что уреаплазмоз повышает вероятность заражения ВИЧ; вероятна роль бактерий в усугублении иммунодефицита и прогрессирования ВИЧ-инфекции до стадии СПИДа.

Причины
Возбудитель заболевания – бактерия Ureaplasma, основные патогенные виды U. parvum, включающая 4 серовара, и U. urealyticum (10 сероваров). Источник инфекции – больной человек, при этом чаще всего с латентной формой патологии, поскольку уреаплазмы являются частью нормальной флоры репродуктивных органов с частотой колонизации 40-80%. Передача возбудителя нозологии у мужчин происходит половым путем.
Основные факторы риска: раннее начало половой жизни, большое число сексуальных партнеров, неиспользование барьерных средств контрацепции, симптомы хронических воспалительных процессов мочеполового аппарата. Ослабление иммунного статуса (прием глюкокортикостероидов, онкопатология, ВИЧ-инфекция и др.) и дефицит поступления витаминов и нутриентов многократно увеличивают вероятность уреаплазмоза.
Патогенез
Попадая в организм, бактерия прикрепляется к клеткам слизистой оболочки с помощью цитоадгезивных белков. Уреаплазмы способны экспрессировать фосфолипазы А и С, генерирующие провоспалительные простагландины. Затем регистрируется повышение уровня ИЛ-6, ИЛ-8, ИЛ-10, мозгового нейротропного фактора, гранулоцитарного макрофагального колониестимулирующего фактора, моноцитарного хемотаксического белка-1, макрофагального воспалительного белка.
Уреаплазма продуцирует протеазы IgA, чем усиливает колонизацию микроорганизмами слизистой оболочки путем деградации местной иммунной системы. На вирулентность и персистентность уреаплазм также влияет способность микроорганизмов образовывать биопленки. Это свойство увеличивает персистенцию организма и повышает склонность к хроническому воспалению, но биопленкообразование мало влияет на проницаемость для азитромицина или других антибиотиков.
Симптомы
Инкубационный период уреаплазмоза у мужчин может составляет около трех недель и более. Учитывая склонность болезни к бессимптомному течению, чаще всего определить время инфицирования невозможно. Нередко обнаружение бактерий происходит при обследовании для определения причины мужского бесплодия. Первые симптомы заболевания – это жжение, дискомфорт при мочеиспускании, вплоть до мучительных резей, острая боль при половом акте.
Пациенты отмечают повышение температуры тела, обычно до 38°C, слабость, озноб, ноющие боли над лобком, частые позывы на мочеиспускание, особенно в ночные часы, быстрое семяизвержение, эректильную дисфункцию, снижение либидо. Иногда возникают скудные прозрачные выделения, которые самопроизвольно прекращаются. В дальнейшем могут развиваться болезненные симптомы, чувство распирания в яичках, острые боли в промежности в положении сидя.
Осложнения
Самыми частыми осложнениями уреаплазмоза у мужчин считаются баланит, баланопостит, эпидидимит, орхит, простатит, реже стриктуры уретры и симптомы острой задержки мочи. Нередко возникновение импотенции, связанной, в том числе, с психогенными факторами патологии (диспареуния, снижение либидо и пр.). Пациенты с уреаплазмозом – группа риска по возникновению аутоиммунных ревматических заболеваний.
Бесплодие при данной болезни связано со способностью уреаплазм фиксироваться на сперматозоидах, что приводит к нарушению их созревания, снижению двигательной активности, нередко лизису мужских половых клеток и аспермии. При длительном течении уреаплазмоза снижается секреторная активность предстательной железы, что также ухудшает качество семенной жидкости.
Диагностика
Диагностика уреаплазмоза среди мужчин и его лечение осуществляется врачами-урологами, реже венерологами. Другие медицинские специалисты привлекаются по показаниям. Важно активное выявление и обследование сексуальных партнеров больного, особенно при практиках незащищенных половых связей. Основные клинико-инструментальные и лабораторные симптомы уреаплазмоза:
- Физикальные данные. При объективном осмотре выявляются: гиперемия, пастозность наружного отверстия мочеиспускательного канала, крайней плоти, головки полового члена, мошонки, увеличение яичек, болезненность их при пальпации; боли при сидении, пальпации промежности, пальцевом исследовании простаты. Реже обнаруживаются слизистые необильные выделения из семявыносящих путей.
- Лабораторные исследования. Для периода обострений хронического нелеченного, либо при остром уреаплазмозе в общеклиническом анализе крови характерны лейкоцитоз, ускорение СОЭ, в биохимических параметрах – увеличение концентрации СРБ. При исследовании уретрального мазка визуализируется большое количество лейкоцитов. В общем анализе мочи определяется лейкоцитурия, реже микрогематурия.
- Выявление инфекционных агентов. Детекция уреаплазм осуществляется методом ПЦР; чаще используют мочу и соскоб из уретры, реже простатический секрет. «Золотым стандартом» диагностики культуральный метод, однако из-за дороговизны и сложности практически не применяется. Проведение серологической диагностики и микроскопии материала нецелесообразно из-за низкой диагностической ценности.
- Инструментальные методы. Для исключения восходящей инфекции рекомендуется УЗИ предстательной железы, мочевого пузыря, почек, органов мошонки, полового члена. В некоторых случаях, с целью дифференциального диагноза, проводятся урофлоуметрия, рентгенография, МРТ, КТ пояснично-крестцового отдела позвоночника, ирригоскопия, колоноскопия, биопсия предстательной железы с гистологическим исследованием.
Дифференциальная диагностика уреаплазмоза у мужчин осуществляется путем лабораторной верификации с другими уретритами гонококковой и негонококковой природы. Синдром хронической тазовой боли (простатодиния, абактериальный простатит) подтверждается при неоднократных отрицательных результатах исследования на микробные патогены, травматический уретрит возникает при температурном, силовом, химическом, лучевом повреждении полового члена.
Лечение уреаплазмоза у мужчин
Лечение обычно амбулаторное, госпитализация необходима при тяжелом течении, декомпенсации имеющихся хронических заболеваний. Назначается общий режим, для пациентов с выраженным болевым синдромом – постельный или полупостельный. Пациентам с уреаплазмозом необходимо избегать переохлаждений, перегреваний, стрессовых ситуаций, тщательно соблюдать ежедневную гигиену наружных половых органов.
Важную роль в лечении уреаплазмоза играет диета – необходим отказ от острых, кислых, жирных блюд, газированных напитков, сладкого. Соль и использование маринадов, приправ следует ограничить. Питьевой режим рекомендуется увеличить за счет кипяченой воды, отвара клюквы, брусники. Алкоголь и курение во время приема лекарств противопоказаны; занятия спортом исключаются в острый период уреаплазмоза, при обострении, возможны после стихания клинических проявлений.
Консервативная терапия
Стандартный курс лечения заболевания обычно не превышает двух недель; клиническое улучшение наступает в течение 12-48 часов. В период терапии рекомендуется отказаться от половых связей, в дальнейшем использовать барьерную контрацепцию до получения отрицательных результатов анализов на наличие возбудителя. Лечение партнера необходимо только после подтверждения у него диагноза. Наиболее часто лечебные мероприятия осуществляются:
- Этиотропными средствами. Эффективность в отношении уреаплазм отмечена среди препаратов тетрациклинового ряда, фторхинолонов, макролидов. Наиболее часто назначается азитромицин, джозамицин, поскольку отмечается растущая лекарственная резистентность бактерий к доксициклину.
- Патогенетическими препаратами. Показано применение спазмолитиков (дротаверин), обезболивающих (анальгин) и нестероидных противовоспалительных средств (нимесулид), местных иммуностимуляторов (чаще в виде ректальных свечей). Внутривенные инфузии растворов – при выраженных общеинтоксикационных симптомах.
- Симптоматическими средствами. При выраженном воспалении с аллергическим компонентом применяются антигистаминные препараты, реже глюкокортикостероиды. Допускается назначение мочегонных фармпрепаратов, курса мультивитаминных, минеральных комплексов.
Нередко врачами практикуется местное лечение с введением в уретру антисептических средств (колларгол), а также методы физиотерапии, такие как: магнитотерапия, лазеротерапия задней поверхности полового члена, массаж простаты, озонотерапию, УВЧ-терапию, гальванотерапию области мочеиспускательного канала, гелиотерапию и другие. При хроническом течении рекомендовано бальнеологическое и грязевое лечение.
Лечение персистирующей уреаплазменной патологии нередко требует повторного курса антибактериальной терапии. К препаратам резерва можно отнести моксифлоксацин, а также пристинамицин. Применяются немедикаментозные методы лечения – тренировка мышц тазового дна, использование гипоаллергенных косметических средств для ежедневной интимной гигиены, запрет на длительные гипостатические положения, многочасовые перерывы между мочевыделением.
Во время лечения уреаплазмоза рекомендуется орошение головки пениса антисептическими растворами после каждого мочеиспускания. Допускается применение ванночек с настоями коры дуба, ромашки, календулы, шалфея. Пероральное курсовое применение препаратов растительного происхождения (водно-спиртовых экстрактов травы золототысячника, листьев розмарина и др.) не имеет убедительной доказательной базы в лечении уреаплазмоза.
Прогноз и профилактика
Прогноз для жизни благоприятный, летальных случаев зафиксировано не было. Однако высок риск пояления мужского бесплодия (76% среди пациентов с уреаплазмозом). Мерами профилактики инфицирования служат: отказ от незащищенных половых контактов, промискуитета, приема никотина, алкоголя, наркотиков, сбалансированное питание, регулярные физические нагрузки, коррекция иммунного дефицита (например, прием антиретровирусных препаратов при ВИЧ-инфекции).
Уреаплазмоз – причины, симптомы, диагностика, лечение, профилактика
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2019/02/ureaplazmoz-1.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2019/02/ureaplazmoz-1-900×600.jpg” title=”Уреаплазмоз – причины, симптомы, диагностика, лечение, профилактика”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 01.02.2019
- Время чтения: 1 mins read
Уреаплазмоз – заболевание, передающееся половым путем, которое провоцируют микроскопические микроорганизмы Ureaplasma urealyticum. Отсутствие своевременного лечения уреаплазмоза приводит к переходу болезни в хроническую, трудноизлечимую форму.
Особенности строения уреаплазм
Ureaplasma urealyticum обладают очень малыми размерами клетки, а над клеточной стенкой у них имеется дополнительный липидный слой. Эти особенности позволяют микроорганизмам легко проникать в организм человека и существовать там годами.
Кроме патогенной U. urealyticum, в человеческом организме может присутствовать еще U. parvum, которая входит в состав нормальной микрофлоры.
Чем опасен уреаплазмоз
Для мужчин уреаплазма опасна сужением мочеиспускательного канала и развитием воспаления предстательной железы (простатитом). У женщин эти микроорганизмы вызывают воспаление и образование спаек в маточных трубах. Результат этого — бесплодие и внематочные беременности.
У беременной женщины уреаплазма провоцирует заражение и нарушение развития плода, а также – невынашиваемость и самоаборт. Поэтому важно диагностировать и пролечить уреаплазму до начала планирования беременности .
Если инфекцию не устранить, она будет донимать больного, то затихая, то усиливаясь. Обострения особенно часто происходят после перенесенных стрессов, простудных заболеваний и злоупотребления алкоголем.
Как можно заразиться уреаплазмой
Возбудители уреаплазмоза могут передаваться несколькими путями:
- Половой контакт.
- Вертикальный – от матери к плоду через фетоплацентарный барьер или во время родов.
- Бытовой – через общие предметы гигиены, сиденье унитаза. Возможность такой передачи хоть и минимальна, но существует.
Факторы, увеличивающие вероятность заражения уреаплазмозом:
- начало половой жизни в раннем возрасте, беспорядочные половые связи;
- незащищенные сексуальные контакты;
- наличие в анамнезе перенесенных гинекологических и венерических заболеваний.
Признаки заболевания
В отличие от венерических заболеваний, уреаплазмоз не обладает характерными именно для этого заболевания симптомами. Не наблюдается ни выделений, ни зуда, ни болей. Но это благополучие обманчиво: возбудители провоцируют опасные патологические состояния. Именно осложнения уреаплазмоза дают симптомы, из-за чего человек и обращается за профессиональной помощью.
- У мужчин уреаплазмоз чаще всего проявляется в виде воспаления в мочеиспускательном канале (уретрит), воспаления придатков яичек (эпидидимит), и простатита.
- Женщины страдают от воспаления шейки матки (эндоцервицита), цистита, которые провоцируют бактерии. А при беременности уреаплазма становится причиной заражения амниотической жидкости (околоплодных вод), преждевременных родов и раннего разрыва плодного пузыря.
- Инфицирование новорожденных во время родов может стать причиной тяжелых заболеваний дыхательной системы.
Уреаплазмы часто выявляются при таких заболеваниях, как:
- мочекаменная болезнь;
- эндометрит;
- артрит (инфекционный);
- хориоамнионит;
- бактериемия;
- пневмония;
- менингит.
Безусловно, перечисленные заболевания могут быть вызваны и смешанной микрофлорой, в составе которой обнаруживаются также и возбудители уреаплазмоза.
Как выглядит уреаплазма на фото
Диагностика
Для выявления и идентификации уреаплазмоза применяются несколько методов.
Методы микроскопии
- Реакции прямой и непрямой иммунофлюоресценции (РПИФ и РНИФ). Это недорогие методы, но их результаты субъективны, если возбудитель находится в малых количествах.
- Иммуноферментный анализ (серологический метод). Выявляет антитела к возбудителям уреаплазмы. Анализ не точный, требует дополнительного исследования: с его помощью нельзя отличить Ureaplasma parvum от Ureaplasma urealyticum. Ещё один фактор — антитела после перенесенной болезни могут долгое время присутствовать в крови. Это иногда дает ложноположительные результаты.
- Культуральный способ . Состоит в посеве взятых образцов на питательные среды. При размножении Ureaplasma urealyticum расщепляет мочевину, при этом кислотность среды изменяется. Это позволяет судить об отсутствии или наличии микроорганизмов, по изменению цвета индикаторного вещества, помещенного в питательный субстрат. Преимущество способа – определение антибиотиков, к которым чувствительны уреаплазмы.
- Полимеразная цепная реакция — ПЦР (молекулярно-биологический метод). Позволяет определить наличие ДНК бактерий и их количество, а также точно дифференцировать разные виды уреаплазм.
Как вылечить уреаплазмоз
Лечение уреаплазмоза состоит из приема антибиотиков в таблетированной форме или в виде инъекций. Как и все венерические заболевания, уреаплазмоз лечится одновременно у обоих половых партнеров, с учетом причин, которые дали толчок к развитию инфекции.
Лечение уреаплазмоза, кроме антибиотикотерапии, включает в себя и укрепление иммунитета, а также прием препаратов, подавляющих возможность размножаться у микробов-возбудителей.
Лечение уреаплазмоза у женщин
Лечение уреаплазмы не допускает самолечения, которое может только усугубить ситуацию. Каждый конкретный случай болезни отличается и требует индивидуального подхода в лечении.
Лечение уреаплазмоза у женщин начинается, если:
- есть четкие симптомы заболевания, присутствует воспаление;
- уреаплазма не дает симптомов, но выявлена лабораторными методами диагностики;
- если заболевание обнаружено у полового партнера;
- при планирование беременности.
- Устраняется причина уреаплазмоза, для этого назначаются антибиотики, к которым чувствительны бактерии. Это препараты из ряда тетрациклинов, и макролиды – Макропен, Ровамицин, Рокситромицин, Азитромицин, а также фторхинолоны. Препарат, частота приема и дозировка определяется лечащим гинекологом на основании результатов анализов. Минимальный срок приема препаратов антибактериального действия – 5 дней. В некоторых случаях комбинируется несколько, чаще всего два, антибиотика, для большей эффективности лечения.
- Если обнаружены сопутствующие инфекции, их тоже пролечивают.
- Проводятся контрольные анализы.
- Восстанавливается флора и иммунитет.
Все это время следует воздерживаться от интимных отношений и употребления алкогольных напитков.
Лечение уреаплазмоза у мужчин
Лечение уреаплазмоза у мужчин проходит по той же схеме и теми же препаратами, что и у женщин. Часто диагноз осложнен, поэтому обследование и лечение проводится комплексно. Уролог назначает иммунотерапию, физиотерапевтические приемы, инстилляции в уретру и пр. Часто лечение дополняется противопротозойными и противогрибковыми препаратами.
Лечение уреаплазмоза при беременности
Если уреаплазмоз обнаружен во время беременности, его также приходится лечить, так как инфекция опасна для плода. Применение антибиотиков при уреаплазмозе у беременных возможно, начиная со второго триместра, а лучше – с 20-22 недели. На этом сроке органы у малыша уже сформировались.
Ранее считалось, что при обнаружении уреаплазм у беременных, необходимо прервать беременность. Считалось, что пороки развития у плода неизбежны. Но сейчас есть антибиотики с щадящим действием на ребенка, поэтому уреаплазма у беременных успешно лечится.
Этот факт не отменяет обязательного обследования на уреаплазмоз перед зачатием. Ведь даже при применении лучших лекарств, риски развития патологий у малыша все-равно остаются.
Вместе с антибиотикотерапией, обычно, беременным назначают витамины, общеукрепляющие препараты, местное лечение — для профилактики вторичной инфекции; лекарства, восстанавливающие микрофлору кишечника и влагалища.
Препараты, подходящие для лечения уреаплазмоза
- Фторхинолоны (Моксифлоксацин, Ципрофлоксацин);
- Макролиды (Джозамицин, Азитромицин, Кларитромицин);
- Тетрациклины (Доксициклин).
- Иммунотерапия – Циклоферон, Неовир.
- Восстановительная терапия — биостимуляторы, адаптогены, антиоксиданты – Эстифан, Метиурацил, Антиоксакапс, Плазмол и др.
Профилактика уреаплазмоза
Профилактика уреаплазмоза, как и других ИППП, подразумевает разборчивость в выборе сексуальных партнеров. В случае полового контакта с непроверенным партнером нужно хотя бы воспользоваться барьерным контрацептивом. Также в профилактических целях следует раз в год проходить диагностику на инфекции у гинеколога или уролога, если человек состоит в группе риска по данному заболеванию.
Последствия несвоевременного лечения уреаплазмоза могут быть тяжелыми – от женского бесплодия, до мужской импотенции, а также развития аутоиммунных (ревматических) заболеваний. Поэтому нужно обращаться за помощью к специалистам при малейших подозрениях заражения этой инфекцией. При этом необходимо лечить обоих сексуальных партнеров сразу или всех, кого мог заразить носитель инфекции.
Уреаплазмоз у мужчин

Уреаплазмы – это условные патогены, которые населяют наш организм, обычно не нанося ему никакого вреда. Однако иногда, на фоне стресса или пониженного иммунитета, они могут участвовать в развитии воспаления. У мужчин уреаплазмоз связывают с уретритом – воспалением мочеиспускательного канала. В этой статье мы выясняем, чем может быть опасен уреаплазмоз у мужчин и нужно ли его лечить.
Что это
Уреаплазмоз — это состояние, при котором в генитальной микрофлоре преобладают бактерии рода уреаплазм.
В состав нормальной микробиоты мочеполовых путей у мужчин входит большое разнообразие не патогенных микроорганизмов, среди которых:
- коринебактерии,
- лактобактерии,
- бактероиды,
- актинобактерии,
- фузобактерии.
Обычно они являются доминантными. В небольшом количестве в микрофлоре здоровых мужчин также часто представлены некоторые условно-патогенные микробы. Если по какой-то причине они начинают преобладать, возникает дисбиоз, который при определенных условиях может приводить к воспалению в органах малого таза. Уреаплазмоз — это частный случай такого дисбиоза.
Условно-патогенные микроорганизмы встречаются у большинства здоровых мужчин и чаще всего не приносят никакого вреда организму, если их содержание в урогенитальном тракте не становится слишком высоким. К таким микроорганизмам относят:
- бактерии Gardnerella vaginalis,
- грибок Candida albicans (причина «молочницы»),
- бактерии родов Ureaplasma и Mycoplasma,
- бактерии рода Staphylococcus,
- энтеробактерии (Enterobacterium).
Патогенные микробы, в свою очередь, не должны присутствовать в организме мужчины. Если они обнаруживаются, то требуют лечения, так как являются возбудителями заболеваний. Среди них:
- бактерии Neisseria gonorrhoeae (возбудитель гонореи),
- бактерии Trichomonas vaginalis (возбудитель трихомониаза),
- бактерии Chlamydia trachomatis (возбудитель хламидиоза),
- бактерии Treponema pallidum (возбудитель сифилиса),
- бактерии Mycoplasma genitalium (причина уретрита).
Причины, возбудитель
Уреаплазмоз связан с повышенным содержанием или преобладанием в мочеполовой микрофлоре бактерий рода уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Это условно-патогенные бактерии, которые в малых количествах наблюдаются в составе микрофлоры здоровых мужчин. Само по себе их обнаружение не является диагнозом и не требует лечения, однако высокое содержание уреаплазм в организме может быть признаком дисбиоза и увеличивает риск развития воспалений.
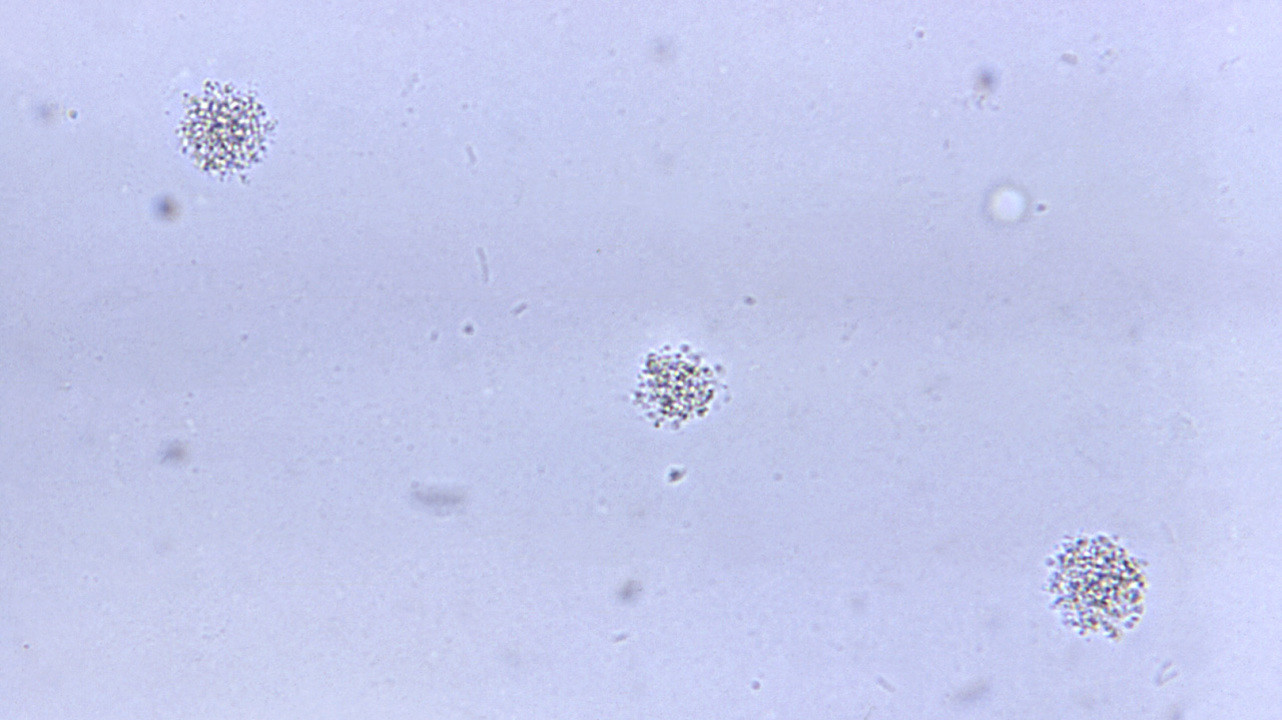 Ureaplasma urealyticum. Фото: PHIL CDC
Ureaplasma urealyticum. Фото: PHIL CDC
Дисбиоз может возникать по самым разным причинам. Спровоцировать изменения в составе нормальной микрофлоры могут:
- стресс,
- недостаток витаминов,
- сопутствующие инфекции,
- анемия,
- прием некоторых лекарств (например, антибиотиков),
- курение и алкоголь,
- недостаток питательных веществ,
- чрезмерное потребление сахара,
- недостаток клетчатки в составе рациона.
Сегодня ученые не могут прийти к единому мнению о том, насколько уреаплазмы опасны. Они могут участвовать в развитии ассоциированных воспалительных заболеваний, однако их роль до сих пор полностью не определена.
Есть данные, подтверждающие, что Ureaplasma urealyticum вместе с другим признанным патогеном из того же семейства Mycoplasma genitalium может вызвать негонококковый уретрит. Их выявляют также при:
- воспалительных изменениях шейки матки (цервитит) и влагалища (вагинит),
- воспалениях прямой кишки (проктит),
- воспалении горла (фарингит),
- заболеваниях органов малого таза,
- в более редких случаях — при воспалении почек (пиелонефрит).
При этом достоверно не известно, являются ли эти бактерии возбудителями названных инфекций.
Mycoplasma genitalium признана инфекцией, передающейся половым путем. Она требует скрининга и лечения обоих половых партнеров. Уреаплазмоз же врачи не лечат. Необходимо лечить ассоциированное воспалительное заболевание, которое развивается на фоне уреаплазмоза.
Пути передачи
Уреплазмы передаются половым путем: через вагинальный или оральный секс. Особенно рискуют люди, которые не используют презервативы. При этом эти бактерии часто сопровождают другие инфекции, передающиеся половым путем: хламидиоз, гонорея, сифилис. Они ослабляют иммунитет и усиливают риск ассоциированных воспалений.
Другой путь — вертикальный, от матери к ребенку. Бактерии могут проникнуть в организм ребенка через пуповину еще до рождения или во время родов.
Очень редко наблюдают бытовой путь передачи уреаплазм: через средства гигиены, общее полотенце или нижнее белье. Нужно понимать, что бактерия должна со слизистой влагалища или поверхности уретры попасть на полотенце, а затем на слизистую здорового человека. Притом, что уреаплазмы фактически не живут вне клетки хозяина. Поэтому возможность такой передачи чрезвычайно сомнительна.
Симптомы у мужчин
Уреаплазмы наполняют кишечную флору человека. Что заставляет эти бактерии создавать колонии и вызывать инфекцию, неизвестно.
Уреаплазмоз может вообще никак не проявляться. Специально анализы на наличие уреаплазм врачи не назначают. Их выявляют при лечении других болезней. Так, показателем уреаплазмоза у мужчин является диагноз негонококковый уретрит, рис. 1 (то есть воспаление слизистой мочеиспускательного канала, которое было вызвано не гонококками). В этом случае инфекция имеет определенные симптомы:
- гнойные выделения из уретры,
- зуд, покалывания в области полового члена,
- боли при мочеиспускании,
- частые позывы в туалет,
- кровь в семенной жидкости и моче.
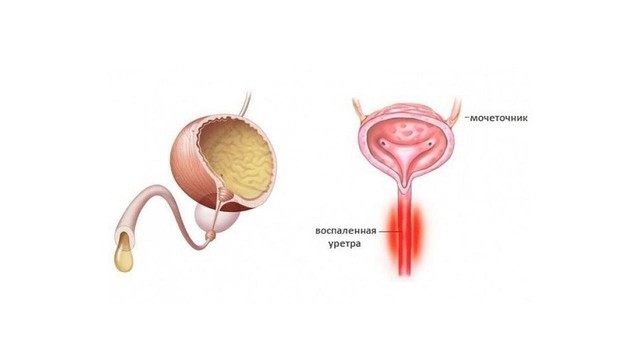 Рисунок 1. Уретрит — воспаление слизистой мочеиспускательного канала. Источник: СС0 Public Domain
Рисунок 1. Уретрит — воспаление слизистой мочеиспускательного канала. Источник: СС0 Public Domain
Поражение уретры — один из признаков инфекций, передающихся половым путем. Поэтому при симптомах уретрита врачи просят сдать тест также на наличие ряда венерических заболеваний (ВИЧ, герпес).
Уретрит могут вызывать и другие патогены. В частности: влагалищная трихомонада, вирус простого герпеса (1 и 2 типа), аденовирусы и гонококки. В редких случаях причиной уретрита становится травма уретры или аллергическая реакция, например на гель для душа или мыло. В большинстве наблюдений уретрит выявляют у пациентов, которые ведут активную сексуальную жизнь и занимаются незащищенным сексом.
Диагностика
Диагностика уреаплазм проводится при выраженных внешних симптомах воспалительного процесса, причиной которого могли стать эти бактерии. Например, затруднение и сильная боль при мочеиспускании, зуд и покраснение полового члена. Если у врача есть подозрение на наличие инфекций, передающихся половым путем (трихомониаз, генитальный герпес), он также назначает анализ на наличие уреаплазмы. У женщин эту диагностику проводят при планировании беременности, а также после выкидышей и при подозрении на бесплодие.
Врачи считают, что уреаплазмы не вызывают преждевременные роды. Но они могут сыграть свою роль в воспалительном инфекционном процессе, который может привести к родам до срока, инфекции оболочек плода и жидкости, воспалению пуповины, миграции плаценты, слишком малому весу новорожденного.
В обязательном порядке анализ на уреаплазмы сдают доноры спермы и пациенты, которым предстоит операция на органах мочеполовой системы, и в случае осложнений после пересадки почки.
К какому врачу обратиться
При наличии симптомов мужчинам нужно обращаться к дерматовенерологу или урологу, женщинам — к гинекологу. Как правило, врач сначала дает направление на анализы, передающиеся половым путем. Если результаты отрицательные, пациента просят сдать анализ еще и на уреаплазмы.
 Фото: kenchiro75 / freepik.com
Фото: kenchiro75 / freepik.com
Какие анализы сдавать
В зависимости от метода на анализ направляют соскоб с уретры, прямой кишки, а также мочу, семенную жидкость и кровь. Так как уреаплазмы очень малы, микроскопией их выявить нельзя. Поэтому используют другие методы выявления уреаплазм.
В биоматериале, который получит лаборатория, должно содержаться достаточное количество бактерий. Перед походом к врачу следует:
- воздержаться от походов в туалет хотя бы 3 часа (важно при взятии соскоба из уретры),
- в течение 2 дней воздерживаться от половых контактов (важно при взятии эякулята и секрета простаты),
- не есть минимум 5–6 часов перед анализом (важно при взятии крови).
Для исследования может потребоваться сдать среднюю порцию мочи. Собирать мочу нужно утром или как минимум через 2–3 часа после последнего мочеиспускания.
Все исследования следует проводить до начала приема антибактериальных препаратов.
Посев
Посев (микробиологический анализ) заключается во взятии биоматериала (выделений из уретры, семенной жидкости, мочи) и помещения его на питательную среду. Если бактерии в биоматериале присутствуют, они станут образовывать колонии. По времени этот анализ самый долгий, он занимает 5–7 дней, но считается самым достоверным способом для определения чувствительности бактерий к антибиотикам (антибиотикорезистентность). Также он дает информацию о титре бактерий. Титр выше 10 4 КОЕ на 1 мл скажет о наличии патологии. Все это поможет врачу определить наиболее подходящее лечение.
Самый популярный и наиболее чувствительный метод — метод ПЦР (полимеразная цепная реакция). В этом случае определяют наличие ДНК уреаплазм в образце взятого биоматериала. Если этот анализ даст положительный результат, есть большая вероятность того, что возбудитель инфекции — уреаплазмы.
Антитела в крови
Другой метод — метод ИФА (иммуноферментный анализ). Он определяет уровень антител к уреаплазме в крови из вены. Анализ делается натощак или через 5 часов после еды. Этот анализ говорит о том, что человек сталкивался с бактерией. Он может служить дополнительным подтверждением диагноза, но его результат не может быть поводом к началу лечения. Метод ИФА назначают только в совокупности с другими анализами.
Общий анализ мочи
В этом случае о наличии бактерий будут говорить увеличение числа лейкоцитов (лейкоцитоз) и присутствие бактерий в моче (бактериурия). При этом большинству пациентов с бессимптомной бактериурией лечение не назначают. Исключения составляют ситуации с высоким риском появления инфекции в мочеполовой системе. Например, при беременности, СПИДе, онкологическом заболевании, после операции по пересадке почки.
Так как при уреаплазмозе высокая концентрация уреаплазм у мужчин наблюдается на поверхности уретры, для исследования часто берут соскоб с ее поверхности. Инструментом в этом случае служит тонкий зонд с щеточкой на конце. Процедура может вызывать болевые ощущения, инструмент повреждает верхний слой эпителия. После взятия соскоба также возможна боль при мочеиспускании на протяжении 1-2 дней.
Лечение
Лечение уреаплазмоза включает прием антибиотиков и вспомогательные препараты, поддерживающие работу иммунной системы. Повторный анализ делается не ранее через 3–4 недели после окончания лечения.
Антибиотики
Для лечения уреаплазмоза врач назначает антибиотикотерапию. Исследования показывают, что бактерия наиболее чувствительна к антибиотикам группы тетрациклинов (тетрациклину и доксициклину). Следом идет группа макролидов (джозамицин). В качестве альтернативы врач может прописать антибактериальный препарат группы фторхинолонов. Исследования показали, что бактерия вырабатывает устойчивость к некоторым антибиотикам группы макролидов (азитромицину и кларитромицину), поэтому при лечении они, как правило, не используются.
Вспомогательная терапия
В качестве вспомогательных методов лечения назначают физиотерапию, лекарства для поддержания микрофлоры кишечника, при диагнозе простатит — массаж простаты, для нормализации активности печени и ее защиты от антибиотиков — гепатопротекторы. Обязательно воздерживаться на время лечения от сексуальной близости.
Уреаплазмы подавляют иммунную систему человека, поэтому врачи прописывают также витамины. У значительной доли пациентов наблюдается пониженное содержание “солнечного” витамина Д3, поэтому чаще всего назначают именно его. Если уреаплазмы обнаружены у пациента с диагнозом “анемия”, врачи в качестве вспомогательного средства назначают ему препараты железа.
Иммуномодуляторы
Врач может прописать иммуномодулирующие препараты для восстановления и поддержания иммунитета. Но уреаплазмоз этими препаратами не лечится, необходимо лечить сопутствующее заболевание (уретрит, инфекции, передающиеся половым путем, и т.д.).
Народные средства
В качестве народных средств применяют отвар ромашки, зверобоя и эхинацею. Естественно такой вид терапии основой лечения не является.
Прогноз
Исследования показывают, что наличие бактерий в микрофлоре мочевого пузыря — нормальное явление. Если же их количество начинает увеличиваться или при снижении иммунитета они начинают атаковать организм человека, то возникает инфекция, которая может затронуть слизистую мочеиспускательного канала, вызвав уретрит.
Чем опасен уреаплазмоз. Осложнения
В определенных условиях уреаплазмоз способен вызывать воспалительный процесс, который может подниматься вверх по мочеполовым путям, затрагивая различные органы. В список возможных осложнений у мужчин включают:
- воспаление предстательной железы (простатит),
- камни в почках (пиелонефрит).
Среди более редких:
- воспаление оболочек головного и спинного мозга (менингит);
- эндокардит и остеомиелит (есть наблюдения, когда у пациента с уреаплазмозом выработался остеомиелит на фоне эндокардита двустворчатого клапана сердца);
- бактериемия (наличие бактерий в крови человека, которая при нормальных показателях должна быть стерильной);
- воспаление мочевого пузыря и мочекаменная болезнь.
Важно! Точных данных о том, что уреаплазмоз может привести к бесплодию у мужчин, нет. Результаты проводимых исследований вызывают споры. И все же при наличии симптомов врачи рекомендуют не оставлять инфекцию без лечения, так как риск того, что инфекция попадет в предстательную железу, сохраняется.
Болезнь Рейтера
Среди редких осложнений воспалительных заболеваний органов малого таза стоит выделить реактивный артрит или синдром Рейтера. Это воспаление, которое поражает суставы, глаза, уретру и кожу (рис. 2). Точная причина синдрома не выявлена. В большинстве анализов сексуально активных мужчин при диагнозе реактивный артрит выявляли также инфекцию, вызванную хламидиями (Chlamydia trachomatis) или уреаплазмами (Ureaplasma urealyticum).
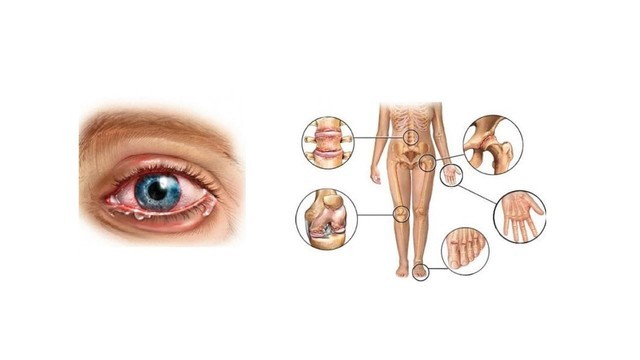 Рисунок 2. Основные признаки синдрома Рейтера — уретрит, конъюнктивит и артрит. Источник: СС0 Public Domain
Рисунок 2. Основные признаки синдрома Рейтера — уретрит, конъюнктивит и артрит. Источник: СС0 Public Domain
Что будет, если не лечить?
Последствия невылеченного уретрита включают его хроническую форму, бесплодие, постоянный дискомфорт, жжение и боль при мочеиспускании. Если причиной уретрита являются бактерии рода уреаплазмов, то, поднявшись вверх по мочеполовым путям, они могут вызвать инфекцию и в других органах: почках, сердце, крови.
Профилактика
Единственный способ избежать уреаплазмоза — это состоять в моногамных отношениях с проверенным партнером. При активной половой жизни обязательно применение средств барьерной контрацепции (презерватив).
 Фото: freepik.com
Фото: freepik.com
Нужно прислушиваться к сигналам, которые подает организм. Врачи советуют не менее 1 раза в год посещать гинеколога или уролога, а при подозрении на наличие инфекции обязательно обращаться к специалисту.
Заключение
Уреаплазмоз — это частный случай дисбиоза мочеполовой микрофлоры, который возникает в организме при увеличении количества бактерий из рода уреаплазм. Уреаплазмы передаются половым путем. Они могут никак не проявлять себя либо, по мнению части научного сообщества, стать причиной различных заболеваний. Чтобы избавиться от этих бактерий, нужно лечить само заболевание.
Уреаплазмоз у мужчин чаще всего связывают с негонококковым уретритом. Симптомы включают зуд и жжение в половом члене, затрудненное мочеиспускание, боль, гнойные выделения. Инфекция может мигрировать и вызвать воспаления в других органах: сердце, почках, мочевом пузыре, суставах, крови.
В качестве лечения врач назначает антибиотики: тетрациклин, доксициклин или джозамицин. В качестве альтернативы прописывают антибактериальный препарат группы фторхинолонов. Иммуномодуляторы не рекомендованы в качестве метода лечения. Их могут прописывать только для поддержания общего состояния организма пациента.
Уреаплазма у мужчин
Уреаплазмоз – инфекционное воспалительное заболевание мочеполовой системы, при котором в анализах выявлена U. urealyticum (уреаплазма уреалитикум) и не обнаружены прочие микроорганизмы, способные на провокацию подобного воспаления.
Течение острое или хроническое. В острой форме проблема проявляется у 5% пациентов и по симптомам похожа на гонорейный уретрит (длится до 2 месяцев). В хронической форме болезнь обостряется и затухает, процесс длится более 2 месяцев.
По классификации МКБ-10 уреаплазмоз относится к A63.8 «Другие уточненные заболевания, передающиеся преимущественно половым путем». Не входит в категорию заболеваний, передаваемых половым путем с МКБ-9, в России – после введения Международной классификации болезней 10-ого пересмотра.
U. urealyticum передается бытовым, половым, вертикальным, внутриутробным путем. Вертикальный путь предполагает переход инфекции из влагалища и цервикального канала, внутриутробный возможен при наличии U. urealyticum в водах внутри матки. Заболевание более характерно для мужчин, чем для женщин. С уреаплазмозом может столкнуться как молодой человек, так и мужчина в возрасте. Наиболее вероятный путь заражения – половой. Часто процесс протекает в хронической форме и не обладает выраженной симптоматикой. Основная проблема заболевания – в осложнениях (уретрит, эпидидимит, артриты, мочекаменная болезнь, проблемы с качеством спермы).
Уреаплазмы – подробнее о микроорганизме
Уреаплазма – бактерия, относящаяся к категории условно-патогенных микроорганизмов. Имеет родственные связи с микоплазмами, но в отличие от последних может расщеплять мочевину до аммиака. Уреаплазмы из мочеполовой системы имеют небольшие размеры и могут проникать через поры 0,22мкм.
Помимо U. Urealyticum, которые провоцируют воспаления мочеполовых органов, существуют U. Parvum, которые как правило живут на слизистых клинически здоровых женщин. Это два биотипа, которые подразделяются на серотипы:
- Parvum – 4 серотипа (1, 3, 6, 14);
- Urealyticum – 10 серотипов (оставшиеся номера).
На данный момент проводятся исследования в отношение серотипов, виноватых в возникновении воспаления у женщин и мужчин. У одного человека в результатах анализов одновременно могут находиться разные серотипы уреаплазмы.
Симптомы уреаплазмоза у мужчин
Инкубационный период у мужчин составляет около 30 дней, однако попадание уреаплазмы в организм не гарантирует появления заметного воспаления. Часто пациент не замечает проявлений и остается распространителем инфекции. Симптоматика похожа на картину при уретрите, сопровождается рецидивами. Первая симптоматика может быть выражена слабо и пройти достаточно быстро, однако бактерии никуда не исчезают – они прикрепляются к стенкам мочеполовых органов и ждут подходящего момента (ослабления иммунитета).
Признаки уреаплазмоза, протекающего в скрытой форме, проявляются при снижении защитных сил организма – стрессах, вредных привычках, падении иммунитета из-за другой инфекции, большой физической нагрузке, приеме гормональных препаратов и антибиотиков. Заболевание часто развивается у мужчин с хроническим простатитом или связано с гонореей, хламидиозом и другими ЗППП. Бурное и быстрое развитие инфекции после заражения возникает, как правило, при заведомо сниженном иммунитете – из-за ВИЧ, сифилиса, пневмонии, туберкулеза и т.д.
- негонококковый уретрит – наблюдается у 30% пациентов, вялотекущий, симптомы часто проходят сами;
- мутные и скудные выделения, особенно после длительной задержки мочеиспускания, характерной для ночного сна;
- болезненные ощущения, резь при походах в туалет;
- покраснение и отек вокруг уретры и на головке члена;
- орхоэпидимит – воспаление яичка или придатка;
- астеноспермия – возникает в результате паразитирования уреаплазм на сперматозоидах;
- вялотекущее течение, рецидивы – симптомы на некоторое время пропадают, но могут потом вновь появиться.
Астеноспермия – это один из провокаторов мужского бесплодия. Она возникает по трем причинам. Первая – уреаплазма контактирует с поверхностью сперматозоида, что вызывает лизис мембраны и потерю подвижности. Вторая – в мембране сперматозоида и уреаплазмы есть общие антигены, на которые вырабатываются антитела, повреждающие сперматозоид. Третья – уреаплазмы продуцируют ферменты, которые влияют на текучесть спермы.
Осложнения
Опасность заболевания связана с тем, что оно часто протекает бессимптомно, при этом оказывая негативное влияние на мочеполовую и репродуктивную системы. В качестве осложнений наблюдаются воспаление семенников (орхоэпидидимит, при котором придаток увеличивается и уплотняется), признаки простатита в связи с инфицированием тканей предстательной железы, мочекаменные болезни, баланопостит. Результатом становится нарушенная эрекция, сильные боли, снижение потенции.
При отсутствии правильной терапии могут возникнуть:
- нарушение подвижности сперматозоидов и их гибель;
- воспаление в мочевом пузыре (цистит) и пиелонефрит (заболевание почек) при распространении инфекции выше;
- сексуальные нарушения.
Одна из способностей уреаплазмы – это способность расщеплять мочевину. При расщеплении мочевины образуется аммиак, который негативно влияет на слизистые оболочки почек и кислотно-щелочной баланс мочи. В результате образуются уролиты, которые вызывают дополнительные проблемы со здоровьем и требуют лечения.
Постоянное присутствие в организме чужеродных микроорганизмов заставляет иммунитет активно работать и постоянно «быть настороже». Это может привести к развитию аутоиммунных заболеваний, при которых иммунные клетки начнут атаковать собственные клетки человека.
Наличие уреаплазматической инфекции делает мужчину уязвимым для других заболеваний и инфекций, в том числе, передающихся половым путем, повышая вероятность заражения. Уреаплазма может долго дремать в организме без видимых признаков, поэтому важно регулярно проходить обследования, в том числе, на уреаплазмоз.
Диагностика
Какой врач проводит диагностику уреаплазмоза? В клиниках НИАРМЕДИК для проверки мочеполовой системы следует записаться к урологу . Врач проведет осмотр и назначит диагностические процедуры.
Общий мазок не дает достоверности картины при выявлении уреаплазмоза, поскольку количество лейкоцитов при нем может быть либо незначительно повышено, либо соответствовать норме. Чтобы точно поставить диагноз необходимо использовать ПЦР и бактериальный посев. При ПЦР-анализе, подтверждающем наличие уреаплазмы, результатом станет показатель более 1,0*10^3 копий на 1 мл. При культуральном методе можно не только определить наличие уреаплазмы, но и провести анализ на чувствительность выделенного штамма к конкретным антибиотикам для более точного подбора лечения.
Помимо них могут использоваться:
- иммуноферментный анализ;
- ПИФ;
- спермограмма;
- микробиологическое исследование спермы.
В зависимости от клинической картины врач может назначить и другие исследования, чтобы выявить прочие возможные инфекции и патологии, влияющие на состояние пациента.
Лечение
На первичном приеме врач выслушает жалобы пациента, соберет анамнез, проведет осмотр, назначит необходимые исследования. Комплект анализов зависит от конкретного случая. В клиниках НИАРМЕДИК исследования проводятся быстро и в полном объеме.
После получения анализов и выявления причин наблюдаемой клинической картины, а также сопутствующих заболеваний и инфекций врач, составляет схему лечения, включающую медицинские препараты и терапию. Если признаки заболевания отсутствуют, а уреаплазмы в анализах есть, врач может начать лечить пациента превентивно.
Подбор схемы лечения производится индивидуально и может включать:
- антибиотики;
- противогрибковые и противопротозойные препараты;
- иммуномодуляторы;
- витамины;
- местное лечение;
- физиотерапию.
Если пациент ранее уже лечился от этой инфекции, доктору важно знать прошлую схему лечения, чтобы скорректировать ее и заменить активные препараты, не давшие результатов. У уреаплазмы отсутствует клеточная стенка, поэтому она быстро вырабатывает устойчивость к антибиотикам, направленным на разрушение этой стенки. Антибиотики тетрациклинового ряда, например, Доксициклин, не являются эффективными, поскольку сегодняшние штаммы микроорганизма устойчивы к нему. Чаще всего в схему включаются макролиды и хинолоны.
Среди макролидов часто используют:
- Эритромицин – активнее чем сумамед, принимается курсом на 10 или 7 дней;
- Ровамицин – накапливается в очаге воспаления, курс составляет 10 дней;
- Рокситромицин – принимается 2 недели;
- Кларитромицин – может приниматься перорально и внутривенно (в сложных случаях) и т.д.
Общий средний курс лечения составляет 2 недели. В сложных случаях, особенно при сочетании с другими болезнями, курс лечения может быть более продолжительным. В процессе лечения исключается занятие сексом без барьерной контрацепции, алкоголь и часть пищевых продуктов. Через 2 недели после окончания курса проводится новое исследование для прояснения результатов лечения. Если ситуация не изменилась, разрабатывается новая схема. Если анализы указывают на эффективность лечения, врач выдает индивидуальный план посещений и контрольных исследований. Первое посещение планируется через 3-4 недели.
По окончании лечения при необходимости может быть назначен курс физиотерапии и восстановительных препаратов и процедур. К ним относятся:
- массаж простаты (если произошли осложнения и был поставлен диагноз «простатит»);
- иммуномодуляторы;
- препараты для восстановления микрофлоры кишечника при ее нарушении;
- лекарства для восстановления работоспособности желчного пузыря и печени;
- специальная диета – должна содержать молочнокислые и витаминизированные продукты и исключать острую, жирную, перченую, копченую пищу, спиртное, соусы.
Поскольку уреаплазмоз передается к мужчине как правило половым путем, диагностику рекомендуется пройти обоим партнерам, даже если у второго не наблюдается никаких проявлений (инфекция может протекать скрыто). Основной профилактической мерой во избежание повторного заражения являются барьерные средства контрацепции.
Записаться на прием
Уреаплазма быстро адаптируется к препаратам и приобретает устойчивость. Самостоятельный подбор схемы лечения, а также прекращение лечения до завершения курса приводит к усложнению ситуации. При появлении симптомов, а также раз в полгода даже в их отсутствие, при наличии половой жизни необходимо проходить обследования. Специалист на основании проведенных исследований и собранного анамнеза/информации о прошлых лечениях, опираясь на опыт, статистику и свежую информацию от научного сообщества сможет правильно подобрать антибиотики и поддерживающие препараты.
Внизу страницы вы найдете фотографии, биографии и данные наших врачей-урологов. Вы можете записаться к конкретному специалисту через форму на сайте или, позвонив по телефону контакт-центра, записаться на прием в удобную для вас клинику к ближайшему свободному врачу.
Доктор ПАНАРИН
Уреаплазма (Ureaplasma urealyticum) – условно-патогенный микроорганизм, который может вызвать воспалительный процесс в мочеполовых органах. У подавляющего числа женщин и мужчин уреаплазма не является причиной развития какого-либо патологического процесса, поэтому лечение не требуется.
Какими путями происходит заражение уреаплазмами?
Заражение уреаплазмами происходит при половом контакте с инфицированным партнёром. Уреаплазмами может заразиться ребёнок при прохождении через родовые пути матери (в прошлом анализы на уреаплазму не проводились).
Какие препараты достаточно применять для лечения уреаплазм у женщин и мужчин?
Достаточно принимать один индивидуально подобранный антибиотик в течение 10-14 дней [1]. В качестве вспомогательного лечения женщинам может быть назначен местный препарат (вагинальные свечи или таблетки). Для профилактики нарушений микрофлоры кишечника могут приниматься средства для профилактики/лечения нарушений микрофлоры кишечника (например, капсулы «Энтерол»). К сожалению, в России при лечении заболеваний, передаваемых половым путём распространена полипрагмазия – избыточное назначение лекарственных средств. Полипрагмазия сомнительна в плане повышения эффективности лечения, повышает риск развития побочных проявлений (в том числе в результате межлекарственных взаимодействий), ведёт к напрасным тратам денег на ненужные лекарства.
Какие часто назначаемые в России средства и методы бесполезно применять для лечения уреаплазмы у женщин и мужчин?
Бесполезно лечить уреаплазму различными иммуномодуляторами («Циклоферон», «Виферон», «Полиоксидоний» и пр.)
Повышается вероятность осложений от лечения уреаплазмы сразу несколькими антибактериальными препаратами.
«Влагалищные ванночки» и инстилляции в мочеиспускательный канал обладают сомнительной эффективностью при лечении уреаплазмоза (эффективность не доказана).
В качестве сопутствующего лечения уреаплазмоза женщинам для профилактики «молочницы» гинекологи зачастую нерационально назначают внутрь противогрибковый препарат, активным веществом которого является флуконазол. Это лекарственное средство не предназначено для профилактики «молочницы» во время антибактериального лечения уреаплазмы, может вызвать осложнения, в том числе в результате межлекарственных взаимодействий одновременно принимаемых препаратов.
В каких случая необходимо лечить уреаплазму у мужчин и женщин?
Согласно Клиническим рекомендациям Российского общества дерматовенерологов (и косметологов) [1], выделяют следующие показания к проведению лечения, направленному против Ureaplasma spp:
- Наличие клинико-лабораторных проявлений воспалительного процесса (выявляются при клиническом осмотре и/или микроскопическом исследовании «мазков» из уретры, цервикального канала и влагалища), при отсутствии других, более вероятных возбудителей (например, Chlamydia trachomatis, Mycoplasma genitalium, Trichomonas vaginalis);
- Доноры спермы;
- Пациенты с диагнозом «Бесплодие»;
- Женщины с невынашиванием беременности и перинатальными потерями в анамнезе.
При выявлении Ureaplasma spp. в количестве более 10 в 4 степени КОЕ/мл и отсутствии клинических и/или лабораторных (микроскопия «мазков» из уретры, влагалища и цервикального канала) признаков воспаления лечение не проводится [1].
Следует учитывать, что различные лекарственные средства могут вызвать у некоторых пациентов серьёзные осложнения, поэтому назначение препаратов для лечения условно-патогенной уреаплазмы необходимо проводить только после тщательной оценки соотношения риска и пользы от лечения.
Какова основная цель лечения уреаплазмы?
Целью лечения является снижение количества данного микроорганизма, следствием чего является уменьшение или исчезновение клинических (урологический/гинекологический осмотр дерматовенеролога) и лабораторных (выявляется при микроскопии «мазков» из уретры, влагалища и цервикального канала) проявлений воспаления. Если после окончания лечения уреаплазма выявляется, но клинических и лабораторных признаков воспаления нет, то повторное лечение не требуется.
Каким антибактериальным препаратом лучше всего лечить уреаплазму?
На выбор препарата (ежедневной дозы, кратности приёма и продолжительности лечения) влияет множество факторов (хронические заболевания, приём в настоящее время лекарственных средств, наличие беременности, эффективность предшествующего лечения и пр.) Согласно Клиническим рекомендациям Российского общества дерматовенерологов (и косметологов) [1], для лечения заболеваний, вызванных Ureaplasma urealyticum, достаточно принимать один антибиотик (отпускаемый из аптек только по рецепту врача), активным веществом которого является джозамицин (например, Вильпрафен) или доксициклин (например, Юнидокс Солютаб). Однако уреаплазма высокочувствительна и к некоторым другим антибиотикам, например, к азитромицину [2] (таб. Сумамед), а также к кларитромицину (таб. Клацид) и рокситромицину (таб. Рулид). Эффективность лечения уреаплазмы вышеперечисленными антибиотиками составляет (без использования иммуномодуляторов и других малоэффективных средств) не менее 88%. Cуществуют препараты, микробиологическая эффективность которых при лечении уреаплазмоза равна 100%, однако эти лекарственные средства назначаются только в том случае, когда другие препараты оказались неэффективны, так как имеют множество побочных действий. Подбор врачом антибиотика для лечения уреаплазмоза проводится индивидуально; самолечение может привести к непредсказуемым последствиям!
К каким антибактериальным препаратам чаще всего отмечается устойчивость уреаплазмы уреалитикум?
Установлено, что Ureaplasma urealyticum чаще всего резистентна (устойчива) к препаратам, активным веществом (указано в инструкции и на упаковке) которых является ципрофлоксацин (80,7%), офлоксацин (32,4%) и эритромицин (17,5%) [3].
Если у меня выявили уреаплазму, то нужно ли проведение обследование для обнаружения этого микроорганизма половому партнёру?
Обследование (лечение) полового партнёра в данном случае проводится, если имеются клинические симптомы воспаления мочеполовых органов (выделения из мочеиспускательного канала, влагалища, зуд и жжение в области уретры, частое мочеиспускание и др.) и(или)отмечаются лабораторные признаки воспаления (выявляются при микроскопии мазка из уретры у мужчины или микроскопии мазков из уретры, влагалища и цервикального канала у женщин) и(или) установлен диагноз «бесплодие».
Когда и какие анализы нужно сдать после окончания лечения уреаплазмоза?
Установление излеченности заболеваний, вызванных уреаплазмой, проводится [1]:
- Через 14 дней после окончания антибактериального лечения – на основании данных микроскопического исследования биоматериала из уретры, влагалища и цервикального канала, культурального исследования;
- Не менее, чем через 1 месяц после окончания антибактериального лечения может быть проведено ПЦР-исследование для определения ДНК Ureaplasma spp.
Что делать в случае неэффективности при лечении уреаплазмы уреалитикум?
Дерматовенеролог в данном случае назначает другое антибактериальное средство, увеличивает длительность лечения до 14 дней. Если и после этого не будет эффекта, то необходимо провести специальный анализ – бактериальный посев (культуральное исследование) с определением чувствительности выделенных уреапплазм к современным антибактериальным препаратам.
Почему в одной лаборатории у меня выявили уреаплазму, а в другой – нет? У меня обнаружили уреаплазму, а у полового партнёра – нет?!
Результаты исследования на уреаплазму не дают 100% гарантии, что инфекция есть или её нет, анализы могут быть как ложноположительными, так и ложноотрицательными вследствие многих факторов, поэтому при установлении диагноза дерматовенеролог учитывает результаты нескольких анализов, а также данные физикального обследования. Основным методом диагностики уреаплазмы является ПЦР-исследование, на результаты которого, как и других анализов на мочеполовые инфекции, влияют многие факторы (качество забора и исследования биоматериала, условия хранения и транспортировки), поэтому важно сдавать анализы в лаборатории, где постоянно следят за качеством, соблюдать ряд требований перед сдачей анализов (в том числе обследоваться не ранее, чем через 1 месяц после окончания лечения антибактериальными препаратами, через 3 часа после последнего мочеиспускания, перед менструацией или через 1-2 дня после её окончания [1]).
Правильно ли мне назначено лечение уреаплазмы уреалитикум препаратами… ?
На данный вопрос достоверно ответить не представляется возможным, ведь я не знаком с Вашей историей болезни (данные анамнеза, физикального и лабораторного обследований), оценка качества медицинской помощи находится вне моей компетенции. Вероятно, что каждый врач считает, что его вариант лечения наиболее «правильный». Лечение уреаплазмоза (и других урогенитальных инфекций) должно проводиться профильным специалистом (дерматовенерологом) в соответствии с принятыми современными стандартами, составленными группой наиболее компетентных (и независимых от фармкомпаний) специалистов на основании данных многочисленных серьёзных клинических исследований антибактериальных препаратов.
Литература
1. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем, и урогенитальными инфекциями. Российское общество дерматовенерологов и косметологов. Издательский дом «Деловой экспресс», 2012 год.
2. Farkas B, Ostorházi E, Pónyai K et al. Orv Hetil. 2011 Oct 16;152(42):1698-702. Frequency and antibiotic resistance of Ureaplasma urealyticum and Mycoplasma hominis in genital samples of sexually active individuals.
3. Orellana MA, Gómez-Lus ML. Rev Esp Quimioter. 2011 Sep;24(3):136-42. Which is the best empirical treatment in patients with urethritis?
Обновлено: 2 сент. 2019 г.
Информация, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения, а также не может служить заменой очной консультации врача.
Уреаплазма
Введение
Свое название Уреаплазмы получили из-за способности расщеплять мочевину в моче под действие вырабатываемого фермента уреазы (urina – моча, в переводе с латинского). В роду Уреаплазм (Ureaplasma spp) выделяют два вида – Ureaplasma urealyticum и Ureaplasma parvum.

Отличия уреаплазм от явных патогенов
(инфекций передаваемых половым путем)
- обнаруживаются у 50-70% здоровых людей
- могут выявляться у детей
- нередко определяются только у одного из двух партнеров
- как правило очень плохо поддаются лечению и часто определяются вновь после 2-3 курсов антибактериальной терапии
История
Микроорганизмы данного рода были открыты в середине 20-го века при изучении бактерий, обитающих в мочеполовых путях. Тогда же было выдвинуто предположение о их возможном участии в развитии воспаления данной области в некоторых случаях. Затем в течении нескольких десятилетий о них ничего не было слышно. Это связано с тем, что в обладая маленькими размерами и неспособностью роста на питательных средах, отсутствовала возможность их диагностики в практической медицине. И лишь с приходом метода диагностики ПЦР (полимеразная цепная реакция) в 80-е годы за рубежом начали их выявлять и лечить. Это было удобно докторам, так как не понимая иной раз истинной причины воспаления в мочеполовых органах, уреаплазмы выявлялись практически всегда и были основанием для назначения антибактериальной терапии.
Однако со временем их частое выявление и повторное нахождение в контрольных анализах после лечения заставило задуматься ученых о истинной патогенности данных микроорагнизмов. Статьи того времени, говорящие о возможной причастности к бесплодию, невынашиванию беременности, патологии плода, , воспалению в половых органах не имели научной обоснованности и статистической доказанности. Примерно с 2000г в большинстве прогрессивных странах Европы и Северной Америки не проводят обследование и лечение уреаплазм, считая их нормальной эндогенной (внутренней) флорой, которая зачастую выявляется даже у детей.
Официальная информация
Далее дословно привожу выдержки из основополагающего документа, которым должны руководствоваться доктора (дерматовенерологи, гинекологи, урологи) в вопросах диагностикии лечения уреаплазм. (Примечание автора – данный документ находится в свободном доступе и его легко можно найти в Интернете)
«Федеральные клинические рекомендации по ведению больных урогенитальными заболеваниями, вызванными Ureaplasma spp, Mycoplasma hominis», Москва, 2015 год.
Рекомендации разработаны Российским обществом дерматовенерологов и косметологов, Российским обществом акушеров-гинекологов.
Шифр по Международной классификации болезней (МКБ-10) – А63.8 – Другие уточненные заболевания, передающиеся преимущественно половым путем. (Примечание автора – главное слово здесь «преимущественно»)
Причина и эпидемиология
Mycoplasma hominis и Ureaplasma spp. – условно-патогенные микроорганизмы, которые при реализации своих патогенных свойств способны вызвать уретрит (U.urealyticum), цервицит (воспаление шейки матки), цистит, воспалительные заболевания органов малого таза (ВЗОМТ),а также осложнения течения беременности и послеабортные осложнения.

Частота обнаружения Уреаплазм широко варьирует в различных популяционных группах, составляя от 10% до 50% (по данным ряда авторов – до 80%, при этом обычно истинная патология не превышает 10%). (Примечание автора – обычно истинная патология не превышает 10%)
Экспертами ВОЗ (Всемирной организации здравоохранения, 2006г.) U.urealyticum определена как потенциальный возбудитель уретритов у мужчин, и, возможно, ВЗОМТ у женщин. В то же время, эксперты Центра по контролю и профилактике заболеваний США ( CDC, 2010г.) не считают доказанной наличие уреаплазм, как причину развития воспалительных процессов мочеполовой системы.
Симптомы уреаплазмы
У женщин:
- слизисто-гнойные выделения из половых путей
- зуд, жжение, боли при мочеиспускании
- болезненность во время половых актов
- дискомфорт и боль в нижней части живота
- отек и покраснение слизистой влагалища и шейки матки

Описаны классические признаки воспаления наружных половых органов и органов малого таза!
У мужчин:
- слизисто-гнойные выделения из наружного отверстия уретры
- зуд и жжения в уретре при мочеиспускании
- боли во время полового акта
- учащенное мочеиспускание
- боли в промежности
- отек и покраснение наружнего отверстия уретры

Описаны классические симптомы уретрита и простатита. За 18 лет своей практики ни разу не встречал, чтобы у пациента были данные симптомы и при обследовании выявлялись только уреаплазмы.
Диагностика уреаплазмы
Показанием к обследованию на Ureaplasma spp. является наличие клинико-лабораторных признаков воспалительного процесса в области урогенитального тракта и репродуктивной системы, дисбиоз влагалища при отсутствии патогенных возбудителей.

При отсутствии клинико-лабораторных признаков воспалительного процесса обследованию подлежат:
- доноры спермы
- пациенты с диагнозом бесплодие
- пациенты, имеющие в анамнезе невынашивание беременности и перинатальные потери

Лечение уреаплазмы
Показанием к проведению лечения являются наличие клинико-лабораторных признаков воспалительного процесса, при котором не выявлены другие, более вероятные возбудители: C.trachomatis, N.gonorrhoeae, T.vaginalis, M.genitalium.
При выявлении Ureaplasma spp. в количестве более 10 в 4 степени КОЕ (колоний образующих единиц) и при отсутствии клинико-лабораторных признаков воспаления в мочеполовой системе лечение не проводится.
Заключение
На заре своей практики, имея образование врача-уролога и врача-лаборанта, работая одновременно в поликлинике урологом и лаборантом в лаборатории ПЦР приходилось неоднократно наблюдать за семейными парами, пребывающими в состоянии недоумения, которых ничего не беспокоит, которые верны друг другу, а им прописывают неоднократные курсы антибактериальной терапии. Все это нередко сопровождалось семейными ссорами и скандалами. Резюмируя все вышесказанное, придерживаясь принципам медицины здравого смысла считаем, что патогенная роль уреаплазм для человека крайне преувеличена. В наших медицинских центрах АВЕНЮ, как и во всех продвинутых странах Европы и Северной Америки диагностикой и лечением уреаплазм мы не занимаемся. Будьте здоровы и счастливы.
Пятно на половом члене или половых губах – опасно ли это?
Вступление от Д.С.: статья может показаться суховато-скучноватой, если Ваша работа не связана с дерматоонкологией. Если это так и есть – Вы можете прочитать только мои пояснения, они будут выделены серым. Наиболее важные места в оригинальном тексте я также выделил жирным курсивом. Прочтения этих фрагментов будет вполне достаточно, чтобы составить мнение о проблеме пятен на половых органах.
Alexandra M. Haugh, BA, Emily A. Merkel, BA, Bin Zhang, MS, Jeffrey A. Bubley, BA, Anna Elisa Verzi, MD, Christina Y. Lee, BA, and Pedram Gerami, MD
A clinical, histologic, and follow-up study of genital melanosis in men and women
Описание проблемы: клинически генитальный меланоз сложно отличить от меланомы. Данных о рисках развития меланомы на фоне генитального меланоза недостаточно.
Цели исследования: проанализировать и охарактеризовать образования, которые клинически определены как генитальный меланоз, а также оценить риски развития генитальной меланомы и меланомы на других участках тела с помощью ретроспективного когортного исследования.
Методы: наблюдение за 41 пациентом с генитальным меланозом, а также анализ результатов гистологического исследования образований.
Результаты: генитальный меланоз бывает сложно клинически отличить от генитальной меланомы. Однако первое состояние развивается в более раннем возрасте, чем второе. Большая часть образований, определенных как генитальный меланоз, стабилизируется или регрессирует. У 5 из 41 пациента в анамнезе была меланома. Только у одного из них была генитальная меланома. Большая часть образований характеризовалась меланоцитами с супрабазальной миграцией.
Ограничения: исследования проводились с участием небольшого числа пациентов в течение ограниченного времени.
Заключение: пациенты с генитальным меланозом, особенно с атипией по данным гистологического исследования, нуждаются в регулярном наблюдении. Это нужно, чтобы вовремя выявить развитие меланомы.
Генитальный меланоз встречается редко. Это состояние отмечается у 0,01 % пациентов, которые обращаются к дерматологу [1, 2]. Научных данных по этому вопросу недостаточно. Проявления генитального меланоза нетипичные. Они характеризуются большими участками пигментации на слизистых оболочках, которые клинически невозможно отличить от меланомы. Практически ничего неизвестно о роли генитального меланоза в развитии генитальной меланомы и меланомы других участков кожи и слизистых оболочек.
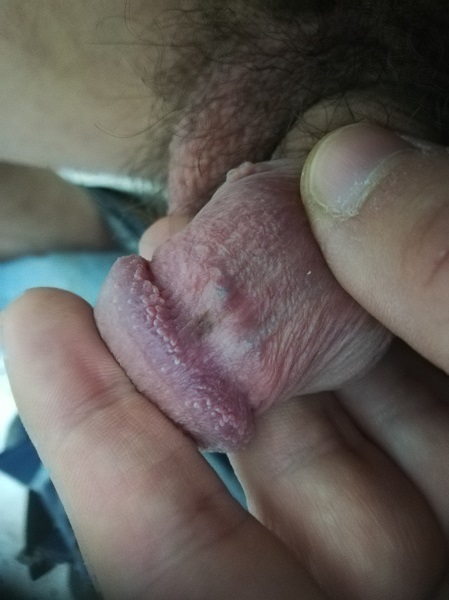

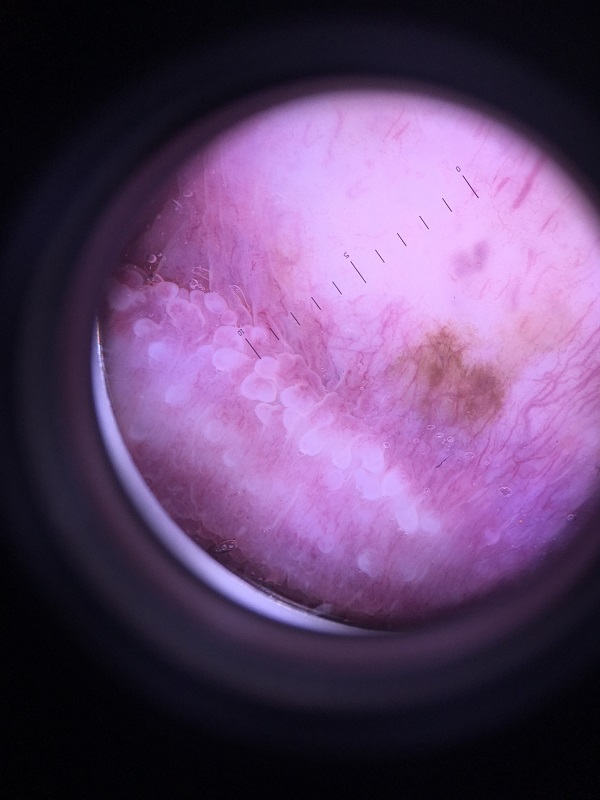
В ходе исследования ученые наблюдали за 41 пациентом с генитальным меланозом. Также они изучили результаты гистологических исследований. Наконец, исследователи проанализировали историю и случаи развития меланомы у пациентов с генитальным меланозом. Полученные данные должны помочь клиницистам выбирать верную тактику диагностики и лечения при обращении пациентов с генитальным меланозом.
Методы
В исследовании принял участие 41 пациент с генитальным меланозом. Критерием участия было наличие образования размером более 1 см или нескольких связанных образований, общий размер которых превышал 1 см.
Пациентов объединили в две группы по размерам образования. В первую вошли участники с образованиями более 1,5 см, во вторую – участники с образованиями менее 1,5 см.
Биопсию сделали 35 пациентам из 41. В ходе гистологического исследования патологи в числе прочего оценивали следующие данные:
- Количество меланоцитов на квадратный миллиметр эпидермиса.
- Наличие ядерной атипии.
- Расположение меланоцитов в эпидермисе.
Пяти пациентам биопсию делали несколько раз. Для общего статистического анализа использовали образцы с самым высоким количеством меланоцитов на квадратный миллиметр эпидермиса.
Результаты
Подробные результаты клинического осмотра были доступны для 38 участников исследования из 41. В 17 случаях генитальные образования имели неправильную форму и неоднородный цвет. В 22 случаях образования имели как минимум два цвета, включая несколько оттенков коричневого и черного, зоны регресса белого или серого цвета, смешанные зоны гипер- и гипопигментации.
Размер 12 образований превышал 1,5 см. У 22 пациентов были множественные образования, а у 19 пациентов только одно.
Исследователи не обнаружили значимых корреляций между клиническими проявлениями и результатами гистологического анализа.
Также исследователи проверяли, есть ли в анамнезе инфекции, вызванные вирусом папилломы человека (ВПЧ), а также воспалительные дерматозы. ВПЧ и воспалительные дерматозы считаются факторами риска развития генитального меланоза. В ходе анализа связи между ВПЧ-инфекцией и воспалительными дерматозами с клиническими или гистологическими проявлениями генитального меланоза не обнаружено.
Историю меланомы у близких родственников и у самого человека проанализировали у 32 и 34 пациентов соответственно. У 7 из 32 обнаружена меланома у родственников, а у 5 из 34 – меланома в личной истории болезни. Только у одного пациента выявлены генитальный меланоз и генитальная меланома одновременно. Т.е. на половых органах одного человека в разных местах (!) присутствовали и генитальный меланоз и меланома (прим. Д.С.)
Корреляции между семейной историей меланомы и клиническими проявлениями генитального меланоза не обнаружено.
У пациентов с меланомой выявлена тенденция к увеличению количества супрабазально расположенных меланоцитов. Среднее количество меланоцитов на квадратный миллиметр составляло 53,6. У пациентов без меланомы этот показатель составлял 35,5.
Из трех пациентов с выявленной нуклеарной атипией в меланоцитах у двух была история меланомы.
История наблюдения в динамике известна для 30 пациентов из 41. Ни у одного из 30 участников не развилась генитальная меланома. У одного пациента генитальный меланоз развился спустя 10 лет после выявления и успешного удаления генитальной меланомы.
Подробные описания результатов клинических осмотров доступны для 23 пациентов. У девяти из 23 участников исследования генитальные образования не изменялись в течение 33 месяцев. У 10 из 23 пациентов не было признаков остаточных поражений в течение 56 месяцев после диагностики генитального меланоза. Только у 2 из 23 человек зафиксированы рецидивы после эксцизии образований. Корреляции между частотой рецидивов и какими-либо гистологическими или клиническими признаками не обнаружено.
Обсуждение результатов
В ходе исследования врачи изучили данные клинического наблюдения и гистологического анализа 41 пациента с генитальным меланозом. У 22 пациентов образования имели несколько цветов, у 11 пациентов они были больше 1,5 см.
Одним из клинических признаков доброкачественности генитального меланоза исследователи посчитали средний возраст появления этого состояния. У участников исследования он составил 41 год. Генитальная меланома развивается в среднем на шестом десятке жизни.
Исследователи пришли к выводу о необходимости избегать неоправданного оперативного вмешательства при генитальном меланозе. Врачи-клиницисты считают необходимым иссекать и направлять на гистологическое исследование все образования, которые кажутся им подозрительными. В случае генитального меланоза такой подход не нужен. Большая часть изученных во время исследования образований с клинической атипией, например с несколькими цветами и размером более 1,5 см, оказались доброкачественными.
Эксцизионная биопсия в генитальной зоне не только доставляет пациенту дискомфорт. Операция может навредить сексуальному здоровью, нарушить функцию мочеиспускания. Косметический результат операции может оказаться неблагоприятным.
Исследователи установили, что в большинстве случаев генитального меланоза достаточно активно наблюдать пациентов. Только один из 41 участника исследования имел одновременно генитальный меланоз и генитальную меланому. У этой пациентки генитальный меланоз обнаружен почти через 11 лет после диагностики вульварной меланомы. Образование было иссечено, по результатам гистологического исследования его признали доброкачественным.
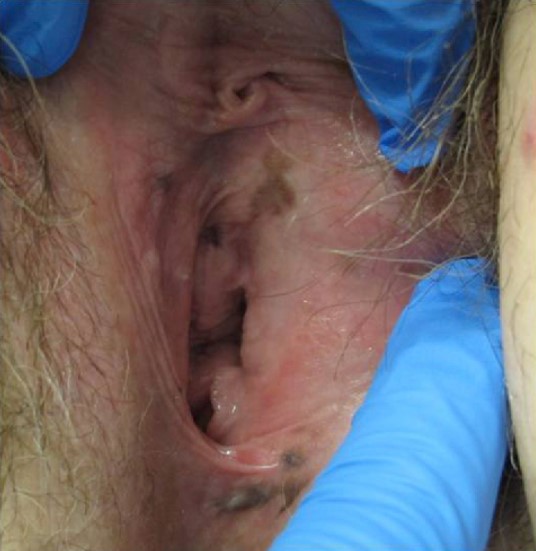
В течение 30,5 месяца наблюдения ни у одного из участников исследования не развилась генитальная меланома на фоне генитального меланоза. У 19 пациентов, которые приходили на осмотр, образования стабилизировались, уменьшились или исчезли. У одного пациента был диагностирован рецидив генитального меланоза после иссечения образования.
На основании этих данных исследователи пришли к выводу, что риск трансформации генитального меланоза в меланому настолько мал, что его сложно измерить.
Частота генитального меланоза в популяции неизвестна. По данным исследований [1, 2], это состояние встречается у 0,011 % пациентов, которые приходят на прием к дерматологу. Частота генитальной меланомы составляет 0,19 случая на 1 млн мужчин и 1,8 случая на 1 млн женщин. [4]
В ходе исследования установлено, что 15 % участников эксперимента имели меланому в анамнезе. Только в одном из пяти случаев опухоль была обнаружена в генитальной области. Средний возраст пациентов с меланомой составил 39 лет.
Ученые подтвердили повышенную частоту генитального меланоза у пациентов с меланомой в анамнезе. У таких пациентов отмечается супрабазальное распределение меланоцитов, а также увеличенное количество меланоцитов в эпидермисе.
Генитальный меланоз с клиническими признаками атипии признан показанием к активному наблюдению пациентов, включая осмотр всего тела с дерматоскопом. При этом генитальный меланоз, по данным исследования, нельзя считать предшественником генитальной меланомы. Поэтому в большинстве случаев у пациентов с генитальным меланозом радикальные операции с эксцизией образований не показаны.
РЕЗЮМЕ ОТ Д.С.:
Это исследование показывает, что пигментные пятна на половых органах в подавляющем большинстве случаев НЕ ОПАСНЫ. Однако, исследователи отмечают возможное повышение риска развития меланомы кожи (не только половых органов, но и других участков) у людей с генитальным меланозом. Это означает, что если у Вас есть подобные пигментные пятна – их необходимо ежегодно осматривать с дерматоскопом у онколога или дерматолога, впрочем, как и ВСЕ остальные пигментные образования кожи.
Источники
- Barnhill RL, Albert LS, Shama SK, Goldenhersh MA, Rhodes AR, Sober AJ. Genital lentiginosis: a clinical and histopathologic study. J Am Acad Dermatol. 1990;22:453-460.
- Lenane P, Keane CO, Connell BO, Loughlin SO, Powell FC. Genital melanotic macules: clinical, histologic, immunohistochemical, and ultrastructural features. J Am Acad Dermatol. 2000;42:640-644.
- Revuz J, Clerici T. Penile melanosis. J Am Acad Dermatol. 1989; 20:567-570.
- Sanchez A, Rodrıguez D, Allard CB, et al. Primary genitourinary melanoma: epidemiology and disease specific survival in a large population based cohort. Urol Oncol. 2016;34:166.e7-14.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!





