Шишка в паху у мужчин: провоцирующие факторы и методы лечения
Шишка в паху у мужчин является следствием переохлаждения организма, закупорки сальных протоков или несоблюдения интимной гигиены. У некоторых происходит выпячивание стенок кишечника под кожей или в брюшинные пазухи, в результате чего с левой или правой стороны развивается паховая грыжа. Медикаментозное лечение направлено на устранение основной причины заболевания. Комплексная терапия включает хирургическое удаление шишки, антибактериальные и заживляющие средства.
- 1. Причины появления образований в паховой зоне
- 1.1. Лимфаденит
- 1.2. Атерома (жировик)
- 1.3. Паховая грыжа
- 2. Традиционное лечение
1 Причины появления образований в паховой зоне
Врачи настоятельно рекомендуют мужчинам незамедлительно обращаться за консультацией к специалисту при появлении припухлости или выпячивания в паху. Шишки даже незначительных размеров могут быть симптомом опасного для жизни и здоровья состояния. Нередко причины их формирования кроются в обычном переохлаждении органов малого таза или неправильной гигиене. Однако нельзя исключать ситуации развития доброкачественного новообразования, которое при неблагоприятных условиях может переходить в злокачественную форму.
К наиболее часто встречающимся доброкачественным образованиям в области паха у мужчин относят:
- липому, которая образуется при закупорке протоков сальных желез;
- атерому, представляющую собой кисту, то есть уплотнение с четкими границами, подвижное при надавливании.
Постоянное трение шишки при движении или о белье провоцирует ее рост и воспаление. Ближе к лобковой части и на самом лобке образования появляются вследствие трещин, ссадин, царапин. Особенно опасно попадание в них золотистого стафилококка. Развивается гидраденит, при котором из потовых желез выделяется гной. Незначительные узелки сначала образуются под кожей, а затем увеличиваются в размерах.
Шишка в паху справа может появиться при остром аппендиците ввиду особенностей строения организма мужчины. У тучных мужчин шишки в паху образуются вследствие фурункулеза, который характеризуется воспалением волосяных фолликулов. Отмечается выделение гноя, болезненность наростов. Злокачественное течение отмечается при разрастании лимфоидной ткани с появлением гранулем. Опухоль достаточно плотная, подвижная, не спаянная с кожей. Заболевание диагностируется как лимфогранулематоз.

1.1 Лимфаденит
Лимфаденит – заболевание, характеризующееся воспалением лимфатических узлов. Такие шишки в паху всегда достаточно болезненны и провоцируют ухудшение общего состояния мужчины. Повышается температура тела. Пациент жалуется на недомогание, головные боли и общую слабость. В исключительных случаях при запущенном течении из образований выделяется гной.
Воспаление может развиться по нескольким причинам:
- заражение венерическим заболеванием (сифилис, гонорея, трихомониаз);
- общие инфекционные и вирусные патологии;
- поражение нижних конечностей грибком;
- воспалительные процессы в предстательной железе;
- заражение глистными инвазиями;
- заболевания яичек;
- злокачественные новообразования органов малого таза.
Поражение паховой области может быть как односторонним, так и двусторонним. Увеличение узлов практически всегда сопровождается отеком. Покраснение кожных покровов характеризует начало гнойного процесса. Распространение болевого синдрома между ног вызывает трудности при ходьбе.

1.2 Атерома (жировик)
Уплотнение в паху при атероме развивается по причине нарушения проходимости сального протока. При пальпации такая шишка безболезненна, но если надавить на нее сильнее, выделяется желтое содержимое с неприятным запахом. При несвоевременном лечении начинается воспаление. На сгибе между ногой и лобковой областью твердое образование со временем начинает болеть. Кожные покровы становятся горячими, наблюдается гиперемия. Повышается температура тела, отмечаются и другие симптомы интоксикации организма.
Атерома, или жировик, образуется в результате:
- недостаточной гигиены;
- избыточного веса;
- нерационального питания;
- нарушения обмена веществ;
- гормонального дисбаланса.
В группу риска попадают мужчины с повышенным потоотделением.

1.3 Паховая грыжа
Паховая грыжа диагностируется при образовании шишки внизу живота, в паху – справа или слева. Происходит выпячивание стенок кишечника под кожей или в брюшинные пазухи. Заболевание характеризуется вялотекущим характером, но при игнорировании лечения может произойти защемление грыжи с необратимыми последствиями и летальным исходом. Усугубить ситуацию могут возраст пациента, лишний вес и наследственная предрасположенность.
В медицине грыжи классифицируются на врожденные и приобретенные:
- Местные (врожденные) обуславливаются недостаточно развитым строением некоторых участков тела, отвечающих за происхождение выпячивания грыжевого мешка (пупочное кольцо, область паха). Диагностироваться патология может и у взрослого мужчины, и у маленького мальчика.
- Общие (приобретенные) грыжи развиваются в результате тяжелых физических нагрузок, хронических запоров, слабости брюшных и тазовых мышц. На начальном этапе болезни твердый шарик имеет небольшие размеры. Он то появляется, то пропадает. Боль появляется при напряжении или кашле, по мере роста образования отдает в половые органы и поясницу.
В положении лежа при нажатии грыжа легко вправляется внутрь. Если она становится в размерах больше, чем грецкий орех, отмечается ее опускание в мошонку, и она уже не вправляется. Существует риск попадания в грыжевой мешок толстой кишки. Инфицирование тканей образования вызывает воспалительный процесс, повышается температура, развиваются озноб, лихорадка и тошнота.
2 Традиционное лечение
Обычно схема терапии включает:
- назначение лекарственных препаратов (антибактериальных, противогрибковых);
- использование противовоспалительных наружных средств;
- хирургические операции.
Назначаются препараты сразу нескольких фармацевтических групп. Для того чтобы устранить воспаление, используют нестероидные препараты: Найз, Ибупрофен, Кеторол. Обезболивающее действие оказывают анальгетики на основе метамизола натрия. Для внутримышечного введения применяют антибиотики пенициллинового ряда: Левофлоксацин, Цефазолин.

В зависимости от того, каковы причины образования шишки в паху у мужчины, определяются и конкретные методы лечения:
- Положительная динамика медикаментозного лечения лимфаденита наступает только после устранения основного заболевания.
- При лечении атером в большинстве случаев требуется хирургическое удаление капсулы и заживляющие мероприятия. Важно пройти комплексную антибактериальную и витаминную терапию. Пациентам рекомендуется полностью исключить из рациона питания жирные, острые и копченые блюда.
- При лимфогранулематозе обязательно проводится биопсия лимфоузла и костного мозга. Основной акцент делается на лучевой терапии.
- Практически всегда операция является единственно возможным методом лечения при выявлении паховой грыжи. Посредством специального сетчатого протеза оперативным путем закрывается отверстие пахового кольца. Грыжесечение может быть заменено на консервативную терапию только в исключительных случаях – если мужчине противопоказано проведение операции в связи с прямой угрозой жизни.
Шишка в паху у мужчины является сложной патологией, которая требует обследования у врачей урологического, хирургического, андрологического профилей. Только консультация специалиста и тщательная диагностика позволяют поставить правильный диагноз и определить подходящие направления терапии. Самолечение при подобном заболевании недопустимо.
3 Народные методы
Терапия народными средствами показана только после консультации специалиста. Самолечение в большинстве случаев может оказаться бесполезным и даже опасным для здоровья. Новообразования могут носить злокачественный характер, что чревато распространением метастаз. Если онкологический процесс не лечить своевременно, возникает прямая угроза жизни пациента.
3.1 Компрессы с луком
Для одной процедуры нужно запечь неочищенную луковицу среднего размера в духовке до мягкости. Затем необходимо удалить шелуху и растереть лук до образования кашицы. После остывания к ней добавляют 1 ст. л. аптечного дегтя и тщательно размешивают.
Смесь выкладывают на чистую марлевую ткань и делают аппликации на пораженное место. Длительность процедуры составляет 20 минут через каждые три часа. Метод абсолютно безопасен и рекомендуется народными целителями даже для лечения паховой грыжи у детей.
3.2 Примочки с настойкой эхинацеи
Если шишка в паху у мужчины образовалась в результате воспаления лимфоузлов, рекомендуется использовать примочки из спиртовой настойки эхинацеи. На 200 мл спирта берут 2 ст. л. сухих листьев и цветков. Смесь настаивается в темном месте 10 дней. После фильтрации ее можно применять в лечении.
Непосредственно перед процедурой настойку разводят с водой в пропорции 1:2. Стерильный бинт смачивается целебной жидкостью и прикладывается в шишке. Рекомендуется зафиксировать компресс лейкопластырем и оставить на ночь. Воспаление в области паха проходит за несколько суток.
3.3 Отвар из клевера
В терапии паховой грыжи травники советуют применять отвар из клевера лугового. На 200 мл кипятка берут 1 ст. л. травы. Раствор нужно протомить на водяной бане около 10 минут, затем настоять еще 1 час, процедить и пить по 50 мл три раза в день до еды. Весь курс составляет до 3 месяцев – в зависимости от размеров и локализации грыжи. В процессе лечения нельзя отказываться от медикаментозных назначений лечащего врача.
Одновременно с приемом отвара можно использовать уксусные примочки. На стакан воды берут 1 ст. л. столового уксуса. Смоченную в жидкости чистую ткань прикладывают к воспаленному участку кожи промежности на 15-20 минут. Лечение показано до полного исчезновения шишки. Компрессы можно заменить обмываниями уксусной водой. Применять продукт запрещено при наличии прыщей, трещин, язвочек и ран.
3.4 Травяной сбор для приема внутрь
Лекарственные настои и отвары предназначены для очищения организма. Также отмечается укрепление связок и соединительной ткани, купирование воспалительного процесса. Активные вещества травяных сборов способствуют улучшению иммунитета, снимают болевой синдром и активизируют микроциркуляцию крови в органах малого таза. Самыми эффективными растениями являются василек, полынь, медуница, чабрец, спорыш.
Для приготовления лекарства в домашних условиях берут по 1 ст. л. каждой травы и заливают 2 л крутого кипятка. Смесь нужно выдержать 10-12 часов, процедить и пить в течение дня вместо чая или кофе. Такой метод лечения шишек в паху является довольно интенсивным, и пользоваться им дольше 2 недель подряд нежелательно. Необходимо делать 10-дневные перерывы. Оптимальное повторение курсов – 3-4 раза. Противопоказано употребление отваров при индивидуальной непереносимости растительных компонентов.
Увеличение паховых лимфоузлов

Увеличение паховых лимфоузлов (паховая лимфаденопатия) — это разрастание лимфоидной ткани в паху с формированием пальпируемых узлов более 1 см в диаметре. Симптом возникает при различных мочеполовых инфекциях, воспалительных заболеваниях половых органов, злокачественных новообразованиях. Для уточнения причины паховой лимфаденопатии проводят ультразвуковое исследование и биопсию лимфоузлов, лабораторные анализы. С целью уменьшения болезненных ощущений назначают анальгетики, противовоспалительные препараты.
- Причины увеличения паховых лимфоузлов
- Инфекции мочеполовой системы
Причины увеличения паховых лимфоузлов
Инфекции мочеполовой системы
Лимфаденопатия при инфекционных заболеваниях обусловлена повышенной стимуляцией паховых узлов, усиленной дифференцировкой лимфоцитов. Увеличение лимфоузлов определяется в начале болезни как реактивная реакция. Иногда больные сами выявляют «шишки» или узлы в паху, болезненные при пальпации. Лимфоидные образования имеют эластическую консистенцию, не спаяны между собой и не прикреплены к коже. Над лимфоузлами определяется покраснение кожи, повышение местной температуры. Чаще всего лимфаденопатию вызывают:
- Генитальный герпес. Увеличение паховых лимфатических образований происходит на фоне повышения температуры, общего недомогания. При значительной гиперплазии ткани лимфоузла пациенты самостоятельно прощупывают уплотнения, расположенные в верхнебоковых отделах лобковой зоны. Затем на коже промежности появляются множественные мелкие пузырьки с прозрачным содержимым, лопающиеся с образованием эрозий.
- Первичный сифилис. При этом заболевании наблюдается одностороннее увеличение лимфоидного образования, которое может достигать размеров грецкого ореха. Узел безболезненный при пальпации, иногда обнаруживается плотный тяж, идущий от лимфоузла, который представляет собой воспаленный лимфатический сосуд. За пару недель до лимфаденопатии на коже половых органов возникает красная мясистая эрозия — шанкр.
- Хламидиоз. Двустороннюю паховую лимфаденопатию при инфицировании хламидиями чаще диагностируют у мужчин, поскольку у них инфекция нередко протекает в острой форме. Увеличенные лимфатические узлы чувствительны при пальпации, кожа над ними, как правило, не изменена. Симптом сопровождается болями внизу живота и слизисто-гнойными выделениями из уретры. У женщин возможно незначительное увеличение лимфоузлов без других проявлений.
- Гонорея. Повышенная антигенная стимуляция обусловливает усиленную дифференцировку лимфоцитов и возрастание объема лимфоидных образований в паху. Поражение лимфоузлов чаще двустороннее, образования чувствительны при прощупывании, над ними определяется незначительная гиперемия кожи. При гонорее у мужчин лимфаденопатия сочетается с дизурическими расстройствами, гнойными уретральными выделениями по утрам.
- Уреаплазмоз и микоплазмоз. Умеренное увеличение лимфатических узлов без признаков местного воспаления возможно как у мужчин, так и у женщин, но острое течение с выраженными клиническими симптомами более характерно для лиц мужского пола. На фоне паховой лимфаденопатии ощущаются боли и рези при мочеиспускании, отмечаются слизисто-гнойные выделения из уретры. При интенсивном воспалении кожа над лимфоузлами заметно краснеет.
Болезни женской половой системы
Высокая частота воспалительных процессов у женщин обусловлена анатомическими особенностями половых органов, близостью входа во влагалище и уретру, что способствует распространению патогенных микроорганизмов. Обострение воспаления провоцируется переохлаждением, стрессами, несоблюдением личной гигиены. Увеличение паховых лимфоузлов происходит как реакция лимфоидной ткани на воспалительный процесс, в результате чего усиливается продукция зрелых Т- и В-лимфоцитов в антигензависимых зонах фолликулов. Паховую лимфаденопатию у женщин вызывают:
- Вульвит. Острый вариант воспаления проявляется увеличением лимфоузлов, зудом и жжением в промежности, умеренными болями при мочеиспускании. Лимфаденопатия развивается за несколько дней до остальных симптомов вульвита, лимфоидные образования безболезненны, поэтому многие женщины не замечают этот симптом вовремя. Затем краснеют и отекают наружные половые губы, из влагалища выделяется вязкая слизь или гной.
- Абсцесс бартолиновой железы. При массивном гнойном воспалении наблюдается значительное увеличение пахового лимфатического узла на стороне поражения. При самостоятельном обследовании женщина может пропальпировать крупную болезненную «шишку». Типичный признак заболевания — появление в области половых губ образования диаметром несколько сантиметров, при ощупывании которого беспокоят резкие боли в промежности.
- Кольпит. Увеличение лимфоузлов при воспалении влагалища сочетается с субфебрильной температурой тела, дискомфортом в промежности. Для паховой лимфаденопатии при кольпите характерно двустороннее поражение, небольшой размер образований и слабо выраженные болевые ощущения при их пальпации. Женщины отмечают дизурические явления, умеренные боли внизу живота с иррадиацией в пах, затем присоединяются выделения из влагалища.
Заболевания мужских половых органов
Воспалительные процессы половой системы встречаются у мужчин разных возрастов и имеют большое значение, поскольку без лечения вызывают тяжелые осложнения, нарушают качество интимной жизни. Паховая лимфаденопатия является типичным симптомом андрологической патологии, регионарные лимфоузлы увеличиваются вследствие антигенной стимуляции паракортикальных и фолликулярных зон. Гиперплазия паховых узлов встречается при таких заболеваниях, как:
- Баланит. При воспалении головки пениса увеличение и болезненность паховых лимфоузлов обычно выявляется с обеих сторон, иногда развивается односторонняя лимфаденопатия. Через день-два после появления симптома мужчина начинает ощущать боли и жжение в области головки и выходного отверстия мочеиспускательного канала. При распространении воспалительного процесса на крайнюю плоть развивается баланопостит.
- Орхит. При воспалении яичек паховая лимфаденопатия односторонняя, проявляется за 2-3 дня до основной симптоматики, лимфатические образования достигают размеров 1,5-2 см. Увеличение лимфоузлов сопровождается общим недомоганием, миалгиями, повышением температуры тела. Мужчина обращает внимание на отечность и гиперемию мошонки, которые более выражены с одной стороны. Присоединяются резкие боли, усиливающиеся при ходьбе.
- Гангрена полового члена. Деструктивное воспаление протекает сравнительно медленно, поэтому иногда лимфатические узлы успевают достичь размера грецкого ореха. При прощупывании лимфоидные образования уплотнены, не сращены с кожей и клетчаткой, умеренно болезненны. На фоне увеличения паховых лимфоузлов выявляются специфические изменения полового члена — его кожа усыхает, чернеет, постепенно процесс захватывает весь орган.
Новообразования в мочеполовой системе у мужчин

Согласно статистике,новообразования мочевыделительной системы и мочеполовой системы у мужчин встречаются значительно чаще, чем у женщин. Некоторые специалисты предполагают, что это связано с мочекаменной болезнью и употреблением табачной продукцией, что в большей степени относится к мужчинам. У мужчин опухоли доброкачественного характера способны локализироваться в разных отделах мочеиспускательного канала. Они практически не представляют угрозы для организма, поскольку не распространяются на другие органы и не поражают близлежащие здоровые ткани.
Однако их присутствие в организме способно привести к негативным последствиям, к примеру, функциональным нарушениям или малигнизации. Среди распространенных опухолей мочеиспускательного канала отмечают папилломы, полипы и кондиломы. В большинстве случаев папилломы находятся в губчатом отделе уретры. Полипы – в простатическом и луковичном отделах, а кондиломы – в зоне наружного отверстия уретры.
Папилломы – это сосочковые образования, которые характеризуются ворсинчатой поверхностью. По консистенции они эластичны, насыщенно-розового или сероватого оттенка. Они могут быть, как одиночными, так и множественными. Зачастую 2-4 папилломы сливаются в сплошную, за счет чего опухоль начинает напоминать цветную капусты. Размер способен варьироваться в пределах от 2-20 мм.
Полипы в отличие от папиллом отличаются гладкой поверхностью, но при этом по цвету и консистенции аналогичны им. У полипов есть ножка, с которой они свисают, закрывая просвет мочеиспускательного канала. Иногда у мужчин такие новообразования локализируются на семенном бугорке.
Кондиломы редко встречаются у женщин, эти доброкачественные новообразования возникают преимущественно у представителей сильного пола. Они состоят из мелких ворсинок, визуально, как и папилломы, похожи на цветную капусту. По аналогии с ними такие опухоли бывают не только одиночными, но и множественными. Как показывает практика, кондиломы уретры у мужчин часто образуются наряду с кондиломами полового органа.
Мужскую мочеполовую систему способны поразить доброкачественные новообразования мошонки (как оболочки и придатка яичка, так и самого яичка). Они могут локализироваться не только в кожных покровах, но и соединительнотканной клетчатке. К доброкачественным опухолям относятся папилломы и атеромы. Они способны возникать одиночно или группироваться. Среди поражений яичек выделяют:
- опухоли полового тяжа/гонадной стромы;
- кисты придатка и непосредственно яичка;
- герминогенные опухоли (семинома);
- фиброма и липомы, затрагивающие оболочку и кожный покров яичка;
- миомы семявыносящего протока.
Нередки случаи диагностирования доброкачественных новообразований полового члена. Среди них выделяют эпителиальные опухоли, локализирующиеся на головке полового члена поражения кожи опухолевидного характера (сирингомы). У мужчин чаще, чем у женщин, возникают опухоли почек и мочевого пузыря (доброкачественного характера). К примеру, липомы, полипы или кисты.
Аденома предстательной железы (доброкачественная гиперплазия простаты) является самой распространенной урологической патологией среди мужского населения среднего возраста. Она представляет собой разрастание ткани предстательной железы, что сопровождается появлением в ней новообразований доброкачественного характера. В связи с тем, что по анатомическому строению предстательная железа охватывает часть мочеиспускательного канала, в случае разрастания она сдавливает его, что значительно затрудняет мочеиспускание. Заболевание протекает в 3 стадии:
- I стадия. На начальной стадии патология сопровождается незначительным нарушением мочеиспускания. У мужчин отмечают его небольшое учащение (в вечернее время суток) и вялость струи. Первой стадия может длиться от 12 месяцев вплоть до нескольких лет (9-11);
- II стадия. Вторая стадия характеризуется ярко-выраженной симптоматикой: струя часто прерывается, у человека возникает чувство неполного опорожнения мочевого пузыря. Из-за остатка урины в мочевом пузыре воспаляется слизистая мочевыводящих путей, что приводит к возникновению болевых ощущений при мочеиспускании и в поясничном отделе позвоночного столба;
- III стадия. При прогрессировании болезни у человека начинается непроизвольное выделение урины (не только в ночное время суток), болезненность при этом сохраняется.
К опухолям злокачественного характера относят различные формы рака почек, простаты, мочеточников, мочевого пузыря. Среди всех злокачественных новообразований мочеполовой системы наиболее часто диагностируют рак предстательной железы и мочевого пузыря. Как правило, они прогрессируют очень медленно, не нанося серьезного ущерба пораженному органу.
Клетки от злокачественных опухолей способны попасть и нанести серьезный вред близлежащим здоровым тканям и внутренним органам. При этом раковые клетки с большой долей вероятности могут отрываться от опухоли и проникать в кровь или лимфатическую систему. Рак почки способен передаваться от одного парного органа к другому, распространяться в органы дыхательной и пищеварительной системы (к примеру, на легкие или печень). Злокачественные формы новообразований мошонки (рак и саркома) способны распространяться на паховые и бедренные лимфатические узлы.
Новообразования (опухоли) мочевыделительной системы и мочеполовой системы у мужчин: причины возникновения
Среди возможных причин, которые приводят к появлению доброкачественных и злокачественных новообразований, отмечают:
- хронические патологии мочевыводящих путей (к примеру, цистит или пиелонефрит);
- наследственную предрасположенность;
- неправильный образ жизни (злоупотребление табачной и алкогольной продукцией);
- отклонения со стороны эндокринной системы (в частности, ожирение и гормональные нарушения);
- мочекаменную болезнь;
- бесконтрольный прием некоторых видов лекарственных препаратов;
- проведение лучевой или химиотерапии;
- серьезные травмы органов мочевыделительной системы (к примеру, инвазивное (хирургическое) или внешнее механическое воздействие).
Группа риска
Как показывает практика, вероятность появления опухолей в мочеполовой системе повышается у мужчин:
- Злоупотребляющих табачной продукцией. Согласно статистическим данным, у курильщиков рак почек диагностируют в 2 раза чаще.
- Среднего возраста (после 45 лет). Это связано со снижением уровня мужских половых гормонов наряду с увеличением женских.
- Работающих на вредном производстве (к примеру, когда человек часто контактирует с опасными химическими веществами).
- Находящихся долгое время на диализе. Зачастую это приводит к возникновению рака почек.
Новообразования мочевыделительной системы и мочеполовой системы у мужчин: диагностика и лечение
Чтобы диагностировать доброкачественные и злокачественные опухоли, мужчинам назначают тщательное лабораторное и инструментальное обследование. Оно может включать следующие мероприятия:
- Общий анализ крови и мочи. Он показывает увеличение количества эритроцитов, лейкоцитов и другие возможные отклонения от нормы.
- Анализ крови на ПСА. Это надежный способ диагностики опухолей предстательной железы. Простатический специфический антиген (ПСА) — это белок, выделяемый клетками предстательной железы. Если он увеличен незначительно, делают вывод о присутствии воспалительного процесса. В том случае, если отклонение от нормы существенно, велика вероятность присутствия опухоли злокачественного характера.
- Цитологическое исследование урины. Его назначают при подозрении наличия злокачественных клеток.
- Ультразвуковое исследование. С его помощью удается обнаружить опухоли, локализирующиеся в различных органах мочеполовой системы (в частности, почках и мочевом пузыре). Дополнительно специалист получает качественное изображение новообразования.
- Рентгеновское исследование грудной клетки. Рак почек способен метастазировать в легких, что получится обнаружить в ходе данного обследования.
- Компьютерная томография легких. Она позволяет уточнить локализацию новообразования. Размер опухоли мочевого пузыря не оказывает воздействия на ее возможное распространение в органы воздушного дыхания. С целью исключения распространения рака мочевого пузыря в легкие, специалисты осуществляют компьютерную томографию посредством новейшего томографа.
- Магнитно-резонансная томография тазовых органов. МРТ считается одним из наиболее информативных методов диагностики, который дает возможность оценить не только проникновение новообразования во внутренний орган, но и обнаружить метастазы по лимфатическим узлам. От общей оценки состояния всех тазовых лимфатических узлов зависит прогноз патологии.
- Биопсия. В исключительных ситуациях специалист может назначить биопсию. В ходе обследования врач вводит тонкую иглу через кожу в почки с целью взятия небольшого лоскута ткани. Полученный материал исследуют в лабораторных условиях на раковые клетки.
- Цистоскопия (осмотр внутренней поверхности мочевого пузыря). В мышечный орган вводят тонкую длинную трубочку, что позволяет обнаружить новообразование мочеиспускательного канала.
Особенности проявления и лечения паховой грыжи у мужчин
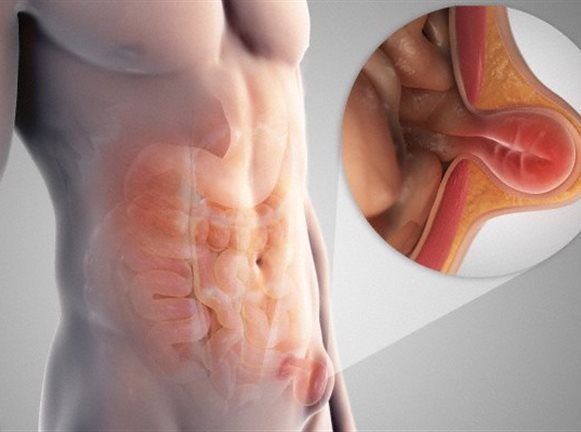
Паховая грыжа у мужчин характеризуется увеличением просвета канала в паху с последующим выпячиванием в него внутренних органов брюшной и тазовой полости. В области дефекта появляется мягкая округлая опухоль, иногда выбухание «прячется» в мошонку, увеличивая ее в размере.
Симптоматически проявляется дискомфортом и болью при физической активности, а также признаками нарушения функций органов, которые вовлечены в патологический процесс. Для диагностики патологии достаточно осмотра хирургом, лечение заключается в удалении паховой грыжи и закрытии грыжевых ворот.
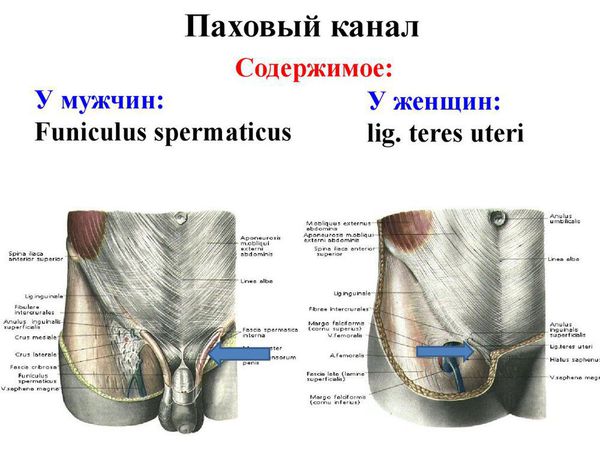
Образование грыжи обусловлено анатомическими особенностями. В двух сторон: в правой и левой паховой складке между мышцами и фасциями есть щель в форме треугольника. Спереди ее образует сухожильная пластина передней косой мышцы, сзади поперечная фасция, снизу канал заканчивается поперечной фасцией, а сверху – нижним краем поперечной и прямой мышц. В верхней и нижней части есть кольца – внутреннее и наружное.
Когда мышечные и сухожильные волокна теряют тонус, упругость, растягиваются и становятся слабыми. Паховый канал становится шире. В норме он пропускает только семенной канатик у мужчин и круглую связку матки у женщин, но при расширении в него может проскальзывать внутреннее содержимое тазовой полости: сальник, брюшина, части внутренних органов: часть кишечника, мочевого пузыря.

Перенапряжение нижней части живота, сильное давление с внутренней стороны брюшной полости, деформация соединительной и мышечной ткани, ослабленность волокон фасций – всё это неизменно приводит к увеличению сечения пахового канала. В расширенное отверстие проходит сначала брюшина (прочная прозрачная оболочка, которая покрывает внутренние органы).
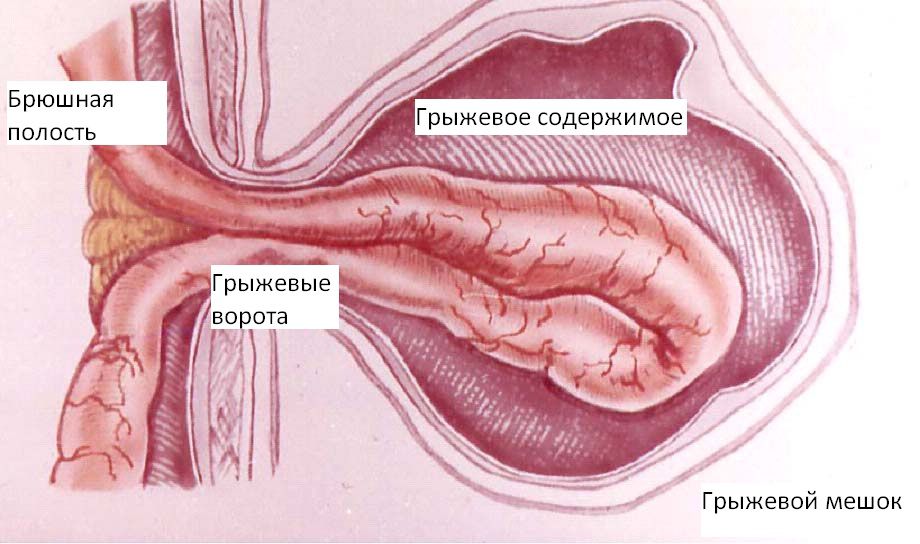
Со временем, если негативное воздействие продолжается, у мужчины формируется полноценная паховая грыжа:
- с образованием грыжевого мешка из растянутой брюшины, покрытой кожным покровом, в паховой области;
- грыжевыми воротами – анатомическим или патологическим отверстием, в которое проскальзывает мешок, является границей перед выходом наружу, в нашем случае эту функцию выполняется широкий паховый канал;
- по инерции в грыжевой мешок попадают внутренние органы, их называют содержимым мешка.

Первичная – формируется из-за расширения пахового канала без предварительных изъянов.
Рецидивная – образуется повторно на месте удаленной паховой грыжи ранее.
Послеоперационная – появляется после операции на брюшной полости, в данном случае грыжевыми воротами становится неокрепший послеоперационный рубец.
Малая – внешне практически незаметна, такое образование можно только прощупать.
Средняя – хорошо видна при натуживании, кашле, напоминает небольшую шишку.
Большая – довольно крупное образование, отлично просматривается визуально.
Гигантская – огромная паховая грыжа, деформирует паховую складку или нижнюю часть живота. Встречается в очень запущенных случаях.
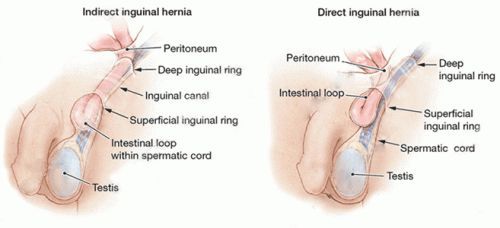
Паховая грыжа бывает косой и прямой. Последняя проходит через паховую ямку посередине, но не проходит через весь канал, а выпячивается в его боковую стенку под кожу в паху. Такие грыжи чаще встречается у мужчин и практически никогда не ущемляются.
Косая паховая грыжа начинает свою траекторию с боковой паховой ямки, выходит через внутреннее кольцо канала и располагается вдоль него. Различают:
- канальную косую грыжу в паху – грыжевое образование находится на уровне канала, не опускаясь ниже кольца;
- канатиковую – может локализоваться около семенного канатика по всей его длине;
- пахово-мошоночная – грыжевой мешок опускается внутрь мошонки.

Появление грыжи в паху у мужчин связано с двумя основными факторами:
- снижением прочности и эластичности сухожильной и мышечной ткани;
- повышенным внутрибрюшным давлением.
К физиологическим причинам относят тяжелые физические нагрузки, связанные с движениями, при которых сильно напрягается нижняя часть живота. В основном это поднятие тяжестей, частые наклоны, приседания.
Слабость соединительной ткани у мужчин встречается:
- при наследственной предрасположенности, когда тенденция образования грыж наблюдается не в одном поколении;
- из-за нарушения обменных процессов, особенно, если наблюдается недостаток коллагена;
- если мужчина ведет малоподвижный образ жизни.

Риск формирования грыжи значительно возрастает при наличии лишнего веса. Мужчины часто страдают от абдоминального ожирения, при котором основная масса подкожно-жировой клетчатки скапливается на животе и в паху. Неблагоприятное воздействие оказывает, как быстрое похудение, так и быстрый набор веса.
Причиной повышения внутрибрюшного давления становится:
- сильный надсадный кашель при заболеваниях дыхательной системы (хроническом бронхите, бронхиальной астме);
- хронические запоры – нарушение работы кишечника возникает на фоне патологий органов пищеварительного тракта (холецистите, дискинезии желчевыводящих путей и других);
- при скоплении жидкости в брюшной полости – асцит является симптомом хронического гепатита и цирроза печени, заболевания сердца, красная волчанка и другие;
- затруднение мочеиспускания при воспалительных процессах в мочевом пузыре или при аденоме простаты.
Несмотря на общепринятое мнение, после травм паховая грыжа появляется очень редко. Иногда дефект формируется после хирургического вмешательства: холецистэктомии (удаления желчного пузыря), резекции двенадцатиперстной кишки и желудка.
Симптомы паховой грыжи немногочисленны, но все они достаточно яркие и характерные именно для этого заболевания. Внешне патология выглядит, как округлое выбухание, похожее на мягкую опухоль или шишку. Она выпирает в паховой складке или ближе к средней линии живота. На ощупь грыжа безболезненна, болевой синдром появляется при сужении пахового канала или, если дефект сдавливает нервные окончания.
На начальной стадии грыжевое выбухание свободно вправляется в брюшную полость и выходит за ее пределы, если изменить положение тела. У некоторых больных со временем она перестает вправляться. Такое состояние указывает на запущенность процесса, когда между грыжевыми воротами и мешком начинается спаечный процесс.
На дискомфорт во время физической активности жалуется практически каждый больной. Грыжа в паху мешает при ходьбе, вызывает неприятные, а иногда и болезненные ощущения.

Другие симптомы паховой грыжи зависят от того, какой из внутренних органов задействован в патологическом процессе:
- больного мучают запоры, вздутие живота, болезненность в абдоминальной области, если в грыжевой мешок попадают петли тонкого или толстого кишечника;
- возникает затруднение мочеиспускания, когда в паховый канал попадает стенка мочевого пузыря, при этом на орган изгибается, вследствие чего происходит задержка мочи;
- нарушение фертильности у мужчин – по причине сдавливания и повышения температуры в области сперматогенеза ухудшается выработка, активность и оплодотворительная способность сперматозоидов.
В большинстве случаев паховая грыжа не приводит к снижению качества жизни мужчины. Но внезапное появление резкой боли и ухудшение самочувствие – одни из самых грозных симптомов ущемления и быстро развивающегося неотложного состояния, которое угрожает жизни больного.
Если несмотря на выраженные симптомы, лечение паховой грыжи отсутствует, патология может осложниться ущемлением. Состояние характеризуется внезапным расширением с последующим смыканием грыжевых ворот. При этом грыжевой мешок с содержимым остается за пределами полости живота, к нему перестает поступать кровь с кислородом и питательными веществами. В результате чего, при отсутствии медицинской помощи, через 2 часа ткани внутри сдавленного грыжевого мешка начинают отмирать.
Признаки ущемленной грыжи:
- в паху, в области выбухания появляется пронзительная боль, которая не зависит от физической активности;
- грыжа остается над брюшной стенкой живота;
- выпячивание краснеет и сильно отекает;
- кожа вокруг грыжи сильно напряжена;
- возможны признаки интоксикации: повышение температуры тела, недомогание, тошнота, рвота.

При развитии такого состояния неправильные действия, а также любое промедление грозит развитием перитонита. Это острое хирургическое заболевание, которое характеризуется воспаление брюшины.
Если в момент ущемления в грыжевом мешке оказываются петли толстой или тонкой кишки, возможно присоединение острой кишечной недостаточности. Это опасная патология проявляется:
- задержкой дефекации из-за нарушения пассажа каловых масс по кишечнику;
- сильными болями в животе, которые появляются независимо от приема пищи;
- неукротимой рвотой.
Не менее опасным осложнением является воспаление грыжевого мешка и его содержимого. Воспалительный процесс сопровождается покраснением в области выпячивания, местным повышением температуры тела, постоянной болью, отечностью.
При инфицировании паховой грыжи, грыжевой мешок постепенно наполняется гнойным экссудатом. Так развивается флегмона, которая в любой момент может разорваться. Излитие гноя в брюшную полость приводит к перитониту.
При выявлении паховой грыжи по внешним признакам трудностей не возникает. Хирург ставит диагноз на первой консультации. Для этого врач собирает анамнез, уточняя жалобы, время их появления, наличие сопутствующих болезней, род профессиональной занятости, а также наличие вредных привычек (в частности табакокурения).
Наличие паховой грыжи проверяют во время осмотра, сначала уложив пациента на кушетку, затем в положении стоя. Врач проводит пальпацию и назначает дополнительные обследования, чтобы подтвердить диагноз и выяснить характер содержимого в грыжевом мешке:
- сонографию (исследование ультразвуком) брюшной полости и малого таза;
- герниографию – рентгенологическое исследование грыжи;
- магнитно-резонансную томографию – при недостаточной информативности вышеописанной диагностики;
- УЗИ мочевого пузыря и ирригоскопию,при выявлении нарушения функциональности кишечника.

Единственным возможным способом избавиться от грыжи является ее устранение хирургическим путем. Убрать анатомический дефект консервативными мерами невозможно. Операция по удалению паховой грыжи называется герниопластика. Она заключается в возвращении содержимого грыжевого мешка в брюшную полости и закрытие грыжевых ворот. Для надежности дефект укрепляют хирургической сеткой, подшивая его на слабое место.
Для проведения хирургического вмешательства используют 2 методики:
Это полостная операция, которую проводят через разрез на брюшной стенке. По способу перекрытия грыжи различают:
- натяжную герниопластику, при которой грыжу закрывают собственными тканями апоневроза, натягивая их друг на друга с последующим сшивание;
- ненатяжная – для закрытия используют сетчатый эндопротез.
Сегодня открытое удаление грыжи применяют редко. Натяжную методику преимущественно в детском возрасте, когда дефект незначительный и соединительная ткань в отличном состоянии.
Малоинвазивная операция, проводимая при помощи эндоскопического оборудования. Для выполнения необходимых манипуляций на животе не нужны большие разрезы, для проведения лапароскопии достаточно 3-4 маленьких разрезов (0,5-1 см). Через них в полость живота вводят хирургические инструменты лапароскоп.
Это специальный прибор, оснащенный системой освещения и микроскопической видеокамерой, благодаря которой он транслирует все происходящее в брюшной полости на экране монитора. Благодаря этому изображению, хирург контролирует свои действия. По окончании операции инструменты и лапароскоп вынимают, а на проколы накладывают швы и стерильную повязку.
SILS-методика – это разновидность лапароскопической операции, при которой количество проколов на животе уменьшено до одного. Его делают около пупка и вставляют латексный монопорт с отверстиями под инструменты и лапароскоп. Далее операция проводится по классическому сценарию.
Лечение паховой грыжи у мужчин
Проникновение (выпячивание) части брюшины в паховый канал в медицинской практике называется паховая грыжа. Этим заболеванием чаще страдают мужчины. Причина- физиологическое размещение внутренних органов и процессом внутриутробного развития. Появление паховой грыжи у женщин обусловлено ослаблением мышц нижней части живота (следствие многократного вынашивания плода и физических нагрузок).
Причины появления паховой грыжи.
Рассмотрим причины появления паховой грыжи у мужчин. Заболевание по происхождению можно разделить на врожденное и приобретенное. Врожденная паховая грыжа образуется при развитии плода и физиологическом процессе при котором яичко опускается из внутрибрюшной полости в мошонку. В некоторых случаях часть брюшных органов проникает в расширенный паховый канал. Патология в первые несколько месяцев не требует медицинского вмешательства и в большинстве случаев проходит сама по себе. Тем не менее требует постоянного наблюдения.

Приобретенная паховая грыжа- следствие ослабления или травмирования мышц передней брюшной стенки.
Появлению заболевания способствуют:
интенсивные временные или постоянные физические нагрузки
патологии, вызывающие давление в животе (запоры, заболевания вызывающие постоянный кашель, курение и др.)
малоподвижный образ жизни, отсутствие мышечной активности.

Виды паховых грыж.
Паховые грыжи делятся на несколько видов и мест расположения- прямые, косые и комбинированные.
прямые- грыжи, проникающие через ослабленную брюшную стенку
косые- внутреннее проникновение через паховый канал
комбинированные- патология, имеющая несколько грыж, проникающих по разным путям.
Расположение паховых грыж подразделяется на паховую (расположение в паховом канале); канатиковую (находиться возле семенного канатика, при входе в мошонку); пахово-мошоночную (наблюдается в мошонке, возле яичка).
Определение видов, их классификация может разниться с течением болезни и сопутствующих заболеваний.
Волнянкина Татьяна Владимировна
Ведущий пластический хирург высшей квалификации, член ОПРЭХ, ОСЭМ
Самарцев Виктор Иванович
Ведущий пластический хирург, врач высшей квалификации, член ОПРЭХ
Варванович Маргарита Сергеевна
Челюстно-лицевой хирург, пластический хирург
Широкопояс Александр Сергеевич
Врач-эндоскопист первой категории, гастроэнтеролог, колопроктолог, хирург первой категории, терапевт, кандидат медицинских наук
Ракинцев Владислав Сергеевич
Северцев Алексей Николаевич
Чудаев Дмитрий Борисович
Онколог, врач-хирург, ведущий хирург
Симптомы заболевания.
Развитие патологии долгое время может носить не ярко выраженные симптомы. Такое развитие заболевания наблюдается при косых, паховых и канатиковых грыжах. Кроме некоторого дискомфорта при ходьбе, поднятии тяжестей и других физических нагрузках заболевание никак не проявляется. Явные признаки заболевания:
выпячивание и изменение цвета кожи
жжение и боль в области новообразования
усиление дискомфорта и болезненные ощущения при серьезных физических нагрузках
рвотные позывы и тошнота.
Даже если эти симптомы пропадают в горизонтальном положении тела и наступает временное облегчение, необходимо срочно обращаться к хирургу-урологу.

Ущемление паховой грыжи.
Эта грыжа возникает при условии наполнения выпавшей части кишечника каловыми массами через узкие грыжевые ворота. Она возникает при сильном внутреннем давлении на внутрибрюшную стенку. В основном это происходит во время поднятия тяжестей, сильном кашле или при длительном запоре. Сопровождается резкой болью в месте выпячивания, повышением температуры, рвотными позывами. При данном развитии заболевания возможно только срочное хирургическое вмешательство.
Диагностика.
Признаки паховой грыжи у мужчин диагностируются врачами хирургами (урологами). При осмотре собирается информация о состоянии пациента, его жалобы, визуальное и пальпаторное обследование. На основании первичной диагностики определяется вид и месторасположение грыжи. Для более точного определения диагноза назначаются лабораторная и инструментальная диагностика.

Лабораторная диагностика.
Для проведения лабораторной диагностики пациенту необходимо сдать общий и биохимический анализ крови (определение наличия воспалительного заболевания, заболевания ЖКТ, мочеполовой системы). При планировании операции необходимо сдать анализы на наличие гепатита и ВИЧ инфекции, сделать коагулограмму, подтвердить группу крови и резус-фактор.
Инструментальная диагностика.
После определения месторасположения паховой грыжи, назначается инструментальная диагностика этой области. УЗИ назначается для:
органов малого таза (расположение и наличие патологий)
брюшной полости (общая картина органов)
мочевого пузыря (влияние патологии на функционирование органа).
В случае проблем (защемлением) петли толстого кишечника и других патологий (опухоль, рубцы и др.), назначается высокоинформативная процедура ирригоскопия.
На основании полученных результатов хирургом назначается терапия и метод лечения.
Осложнения при паховой грыже. К основному осложнению относится отсутствие возможности вправления грыжевого участка, возникающее в результате сращивания ткани грыжевого мешка с окружающими тканями. Не менее опасным является застой каловых масс (выпячивание толстой кишки) что приводит к дисфункции всего ЖКТ. Опасным не только для здоровья, но и возможностью заражения всего организма, могут стать последствия разрыва грыжи.

Лечение.
Лечение паховой грыжи у мужчин проводиться хирургом в стационаре под местной анестезией. В случае сложности процедуры под общим наркозом. Безоперационное лечения не исключает появление рецидивов, ввиду физиологического развития заболевания.
Хирургическое лечение.
Хирурги практикуют два основных вида: оперативное грыжесечение и лапароскопия. В первом случае проводиться открытая операция, при которой грыжевой участок вправляется непосредственно в брюшную полость. После под брюшной тканью устанавливается специальная сетка, исключающая возможность рецидива.
Лапароскопический метод лечения является более современным и малотравматичным. Его суть заключается в использовании микроэндоскопических инструментов, оснащенных видеокамерой. Ведение инструментария проводиться через проколы в брюшной полости и позволяют не только вправить грыжу, но и установить защитную сетку. Наличие видеокамеры позволяют хирургу проводить более точные манипуляции. К преимуществам данного вида операции относятся более короткий срок реабилитации (3-5 дней) и отсутствие естественных болей от внешнего повреждения тканей.
В зависимости от течения болезни и степени развития хирургами назначается плановое или экстренное лечение. В случае ущемления паховой грыжи незамедлительно проводиться хирургическое вмешательство. В иных случаях пациенту назначается временное консервативное лечение (использование бандажа).
Без операционное лечение.
Наличие бандажа не решает проблему полного избавления от грыжи, а направленно на физическое укрепление места выпадения и устранения дискомфорта при движении. Бандаж так же используют в случае возможности внешнего вправления грыжевого отростка в полость брюшины, давая возможность восстановить поврежденную ткань.
В 100% случаев, после устранения всех противопоказаний к операции, назначается хирургическое вмешательство.
Восстановительный период.
Восстановительный период условно можно разделить на послеоперационный и реабилитационный.
Послеоперационный период длиться от 3 до 7 ней. При этом первые сутки после операции необходимо соблюдать постельный режим, исключить прием пищи и воды. В дальнейшем пациент переходит на щадящую диету. Полноценный (привычный) рацион питания при отсутствии противопоказаний, возможен в течении недели.
Снятие швов (после открытой операции) происходит на 5-7 день после процедуры. В послеоперационный период пациенту прописывается медикаментозная терапия. В нее входят обезболивающие препараты, антибиотики и антикоагулянты. Дозировку и длительность приема препаратов определяет лечащий хирург.

Профилактика заболевания и исключение рецидивов.
Для исключения формирования паховой грыжи и дальнейшего развития заболевания необходимо избегать следующих факторов, повышающих внутрибрюшное давление:
поднятие тяжестей неподготовленному человеку (в быту, при занятии силовым спортом, в профессиональной деятельности)
укреплять мышечный брюшной пояс (физические упражнения, пресс, спина)
соблюдение диеты (отсутствие патологической жировой прослойки живота)
своевременное лечение заболеваний дыхательной системы (кашель, курение)
лечение ЖКТ (длительные запоры).
Зафиксированных случаев наследственной предрасположенности к появлению паховой грыжи у мужчин нет. Тем не менее, если случаи появления этого недуга наблюдались у членов семьи, необходимо внимательнее относиться к профилактике этого заболевания (возможно генетически ослаблена брюшная стенка).
Симптомы и лечение паховой грыжи у мужчин. Выбор клиники.
Лечением паховый грыжи у мужчин занимаются все хирургические клиники и профильные отделения. Технологии и методы лечения отработаны и эффективны. Рецидивы заболевания фиксируются только в 1-2% случаев, и зависят прежде всего от практикующего хирурга.
В нашей «Клинике АВС» работают хирурги с тысячами выполненных подобных операций и имеющих стаж работы более 20 лет. Профессиональное владение лапароскопическим методом лечения не имело рецидива появления грыжи в одном и том же месте. Мы используем новейшие медикаментозные и сетчатые материалы, проверенную послеоперационную терапию.
Немаловажным фактором является и наша ценовая политика. При всех несомненных преимуществах (расположение, наличие собственной стоянки, профессиональный персонал и т.д.) мы придерживаемся демократических цен на оказываемые услуги.
Цены на лечение паховой грыжи у мужчин

Автор статьи: Чудаев Дмитрий Борисович
СПЕЦИАЛЬНОСТЬ: Онколог, врач-хирург, ведущий хирург
Причины опухания яичек у мужчин

У большинства мужчин одно яичко с рождения чуть больше другого, что считается абсолютно нормальным. Если же один или оба семенника начали увеличиваться (отекать, опухать), это признак какого-то нарушения. Здесь важно своевременно обратиться к врачу, который сможет найти причину увеличения яичка у мужчины и назначить ему грамотное лечение. Предлагаем рассмотреть подробнее, с чем может быть связано такое нарушение.

Из-за чего яичко может увеличиваться в размере
Средняя ширина яичек варьируются в пределах от 2,5 до 3,5 см, длина – от 4 до 6 см. В норме одно располагается чуть выше другого, что обусловлено физиологией: разным началом артерий яичек, а также необходимостью защиты тестикул от травмирования и перегрева из-за плотного прилегания. К возможным причинам увеличения яичка относятся:
- доброкачественные опухоли;
- злокачественные опухоли;
- варикоцеле;
- перекрут яичек;
- грыжа в паху;
- эпидидимит.
Доброкачественные опухоли
Одной из причин опухания яичек у мужчин выступают доброкачественные новообразования. Они характерны для среднего возраста. Опухоль можно нащупать самостоятельно, чаще всего на задней поверхности яичка. Новообразований может быть несколько, они могут находиться по обе стороны от тестикулы. Есть несколько видов опухолей:
- Сперматоцеле. Киста яичка или его придатка, наполненная жидким содержимым. Главным симптомом сперматоцеле выступает увеличение яичка без боли и нарушений со стороны половой системы. Поэтому частая причина увеличения яичка у мужчин, если боли нет, представляет собой именно кистозное образование. Дискомфорт появляется только при сильном увеличении кисты, что может вызвать неудобства при сидении, ходьбе и половом акте.
- Гидроцеле (водянка яичек). Представляет собой скапливание жидкости в области мошонки и оболочек яичек. У взрослых гидроцеле чаще встречается в возрасте 20-40 лет. Оно может появиться после травмы или инфекции. Опухоль можно нащупать при пальпации.
- Гематоцеле. Опухоль образуется, когда в оболочках яичек скапливаются кровяные тельца. Гематоцеле может сопровождать травмы и злокачественные опухоли. С течением времени оно уплотняется и утолщается.
Варикоцеле
Еще увеличение яичка может вызывать варикоцеле – варикозное расширение вен семенного канатика. Чаще с ним сталкиваются мужчины в возрасте 17-30 лет. В 80% случаев варикоцеле вызывает у мужчин увеличение левого яичка. Варикоз на правой тестикуле встречается в 2-12% случаев, а двустороннее расширение вен – в 3-8%.
Злокачественные опухоли
Частой причиной увеличения яичек у мужчин пожилого возраста выступает злокачественная опухоль лимфома. Средний возраст постановки такого диагноза – 67 лет. В возрастной категории старше 60 лет это заболевание довольно распространено. К факторам риска относятся аутоиммунные заболевания, ослабленный иммунитет, вирусные инфекции, полученная ранее химио- или лучевая терапия.
Другие виды злокачественных опухолей чаще встречаются у половозрелых мужчин 20-40 лет. Заболевания сопровождаются сильной болью. Еще один характерный признак – кровь в сперме. Эти проявления сопровождаются другими симптомами, которые свойственны онкологическим заболеваниям: слабостью в теле, субфебрильной температурой, повышенной утомляемостью, увеличением лимфоузлов. Причинами и лечением опухания яичек важно начать заниматься как можно раньше, поскольку при раннем обращении полное выздоровление наблюдается в 90% случаев.

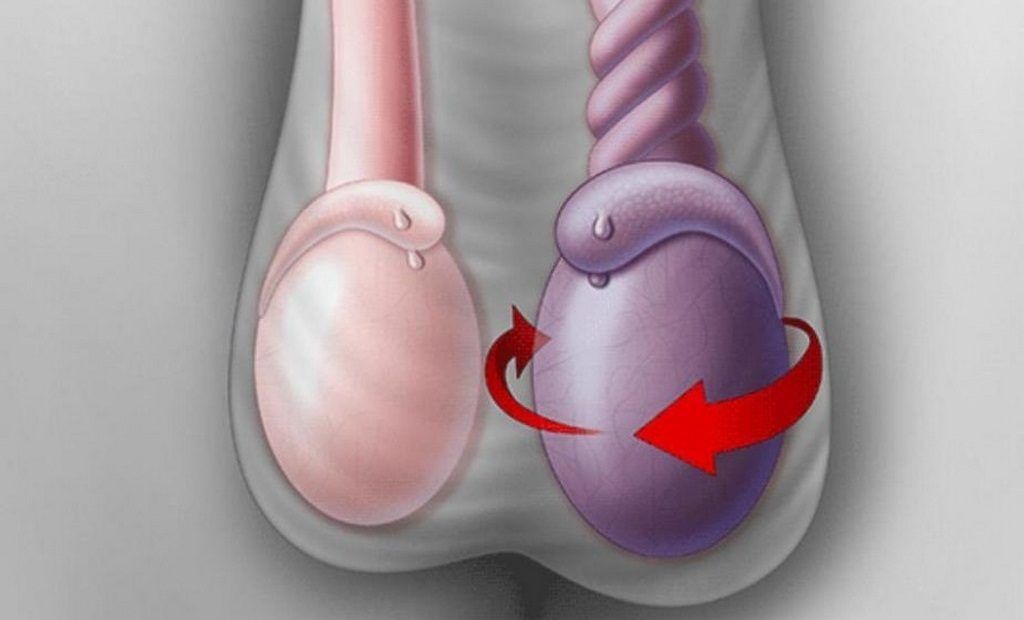
Перекрут яичек
При перекруте семенного канатика пережимаются кровеносные сосуды, мошонка отекает, становится красноватой или синеватой. Мужчина испытывает тошноту и рвоту, а также мучительную боль в мошонке. При перекруте яичек возможен даже обморок.
Грыжа в паху
Паховая грыжа возникает из-за интенсивных физических нагрузок и поднятия тяжестей. В результате одна или несколько петлей толстого кишечника выпадают в просвет пахового канала. Характерный признак грыжи заключается в том, что в положении лежа кишка возвращается на место, поэтому проблема временно решается. Грыжа может быть причиной увеличения у мужчины правого или левого яичка у мужчин. С какой стороны выпадает кишка, с той и наблюдается припухлость.
Эпидидимит
Эпидидимитом называют воспаление придатка яичка. С ним можно столкнуться в любом возрасте. Заболевание связано с инфекцией, переохлаждением, урологическими заболеваниями, физическим перенапряжением, беспорядочной половой жизнью, верховой ездой. Для заболевания характерна сильная боль в яичках, отдающая в живот, пах, промежность и поясницу. Температура повышается до 38-39 °C, мошонка краснеет и отекает, наблюдается лихорадочное состояние.
Когда нужна неотложная помощь врача
Признаки, при которых нужно срочно обратиться к врачу:
- появилась боль в мошонке при ходьбе;
- яичко резко увеличилось в размерах за 2-3 дня;
- изменилась форма мошонки;
- повысилась местная или общая температура;
- при мочеиспускании появились болезненные ощущения;
- мошонка покрылась высыпаниями;
- в сперме появились примеси крови.
В остальных случаях мужчине тоже необходимо получить консультацию врача, поскольку изменение формы одного или обоих яичек не считается нормальным в здоровом организме. Запишитесь на прием к урологу, воспользовавшись формой записи на сайте или позвонив нам по телефонам 8 (495) 098-03-03 или 8 (926) 497-44-44.
Грыжа паховая – симптомы и лечение
Что такое грыжа паховая? Причины возникновения, диагностику и методы лечения разберем в статье доктора Свечкарь И. Ю., хирурга со стажем в 13 лет.


Определение болезни. Причины заболевания
Паховая грыжа — это патологическое состояние, при котором через «слабое место» нижней части брюшной стенки, а точнее, паховой области, происходит выход, или выпячивание, органов брюшной полости. Слабое место в данном случае — это паховый канал. Он имеется у всех людей, у мужчин через него проходит семенной канатик, у женщин — круглая связка матки.

В норме этот канал не расширен и пропускает лишь вышеуказанные образования. Иногда он расширяется, и тогда в нем формируется дополнительный — грыжевой канал. Формированию грыжи способствуют заболевания или ситуации, сопровождающиеся повышением внутрибрюшного давления (тяжелые физические нагрузки, особенно при их «взрывообразном» характере — например, толкание штанги у тяжелоатлетов, значительное увеличение массы тела, запоры, скопление жидкости, крупные опухоли брюшной полости и забрюшинного пространства, иногда — беременность). [3]
Определенную роль может играть так называемая «слабость соединительной ткани» — генетически обусловленное или приобретенное в течении жизни нарушение естественного баланса компонентов мышечной и соединительной ткани, приводящее к снижению их тонуса и увеличению растяжимости. Вопреки общепринятому мнению, травмы (падения, удары в паховую область) практически никогда не приводят к грыжеобразованию.
В разных возрастных группах встречаемость заболевания отличается. Если говорить о раннем возрасте, то у детей паховые грыжи бывают практически только у мальчиков, носят врожденный характер вследствие неполного заращения эмбриональных оболочек яичка и проявляются в первые годы жизни. У девочек паховые грыжи встречаются крайне редко. В молодом и зрелом возрасте паховая грыжа — это удел мужчин, занимающихся физическим трудом. Ближе к пожилому возрасту, в связи со снижением тонуса мышечной и соединительной ткани, паховые грыжи встречаются чаще и опять-таки у мужчин, [3] [8] у женщин — редко.
Симптомы паховой грыжи
Клинических симптомов паховой грыжи немного, но они достаточно яркие и в большинстве случаев легко распознаются человеком даже без медицинского образования:
1. Выпячивание в паховой области — это главный и самый заметный симптом, который чаще всего выявляется самим пациентом. Выпячивание может быть разных размеров и формы, располагаться ближе к срединной линии живота либо ближе к паховой складке. Оно может спускаться в мошонку и значительно увеличивать ее объем и деформировать — в таких случаях возникает потребность дифференцировки этого состояния с водянкой яичка.

2. Боль. Это симптом, который возникает далеко не всегда, менее чем в половине случаев. Локализуется в области самого узкого места грыжевого канала и чаще всего свидетельствует об увеличении размеров грыжи и периодическом сдавлении грыжевого содержимого в этом месте, что является тревожным сигналом. Проводить операцию в случае постепенного нарастания боли необходимо без длительных отсрочек. Кроме того, болевой синдром может появляться при сдавлении грыжевым мешком нервных стволов, проходящих в данной области — подвздошно-пахового нерва и его ветвей.
3. Дискомфорт в паховой области. Наблюдается чаще, чем боль, имеет то же происхождение, но выражено в меньшей степени.
4. Нарушение мочеиспускания (затруднение, болезненность, чувство неполного опорожнения мочевого пузыря). Происходит в тех случаях, когда часть мочевого пузыря является грыжевым содержимым в случае так называемой скользящей паховой грыжи, происходит его частичный перегиб, нарушение функции и опорожнения. Случаев острой полной задержки мочи на фоне грыжи практически не наблюдается.
5. Нарушение функции кишечника. Нахождение части тонкой или толстой кишки в грыже может приводить к ее деформации и нарушению пассажа содержимого, что проявляется запорами, вздутием живота, затруднением отхождения стула и газов, болями в разных отделах живота. Крайнее проявление этого симптома — развитие острой кишечной непроходимости, что требует неотложной хирургической помощи.
6. Нарушение фертильной функции у мужчин. Рядом научных исследований, проведенных в последние годы, доказана связь паховой грыжи с нарушением сперматогенеза, снижением активности и оплодотворительной способности сперматозоидов. Это связано как с механическим воздействием, так и с нарушением адекватного температурного режима в зоне сперматогенеза. В данном случае операция по устранению паховой грыжи может помочь устранить эту важную как с медицинской, так и с социальной точки зрения проблему.
Патогенез паховой грыжи
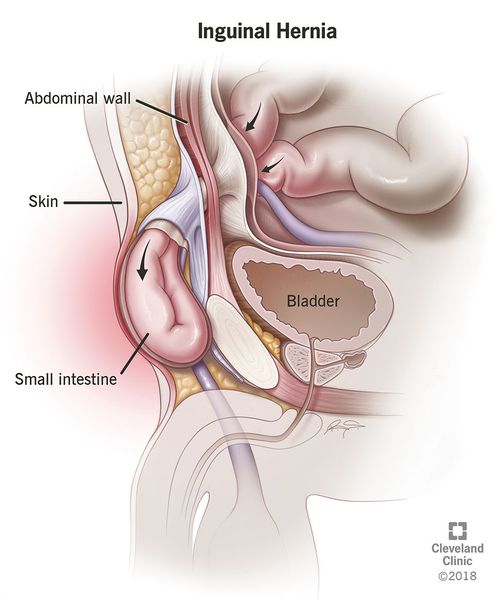
Как формируется косая паховая грыжа? При повышении внутрибрюшного давления (тяжелая физическая нагрузка, кашель, запоры и прочее) растягиваются и деформируются мышечные и сухожильные волокна внутреннего кольца пахового канала (изнутри — со стороны брюшной полости). В это расширенное кольцо проникает брюшина — тонкая прочная оболочка, выстилающая брюшную полость изнутри. Поскольку внутреннее паховое кольцо — самый прочный и устойчивый к нагрузке компонент пахового канала, дальнейшее расширение нижележащих отделов пахового канала происходит гораздо легче и быстрее. По мере этого вдавливающаяся интраабдоминальным давлением брюшина проникает все дальше по расширяющемуся паховому каналу, формируя грыжевой брюшинный мешок.

Ход и расположение грыжевого мешка различаются в зависимости от вида грыжи. В грыжевой мешок, особенно когда он крупный, могут выходить различные органы и ткани брюшной полости — часть большого сальника, толстая и тонкая кишка, аппендикс, придатки матки, мочевой пузырь.
Грыжевой мешок может расти долго и достигать значительных размеров. Описаны случаи гигантских пахово-мошоночных грыж объемом до 10 литров, содержащих большую часть мигрировавших туда органов брюшной полости.
Классификация и стадии развития паховой грыжи
Любая паховая грыжа должна устраняться в условиях операционной. Принципиально все паховые грыжи в зависимости от особенностей прохождения грыжевого канала делятся на:
1. Косые — выходят через внутреннюю латеральную паховую ямку, проходят через паховый канал и его внутреннее кольцо, у мужчин могут спускаться ниже в мошонку. У мужчин чаще бывают односторонними. У женщин практически всегда наблюдаются именно косые паховые грыжи. Чаще приводят к ущемлению, чем прямые грыжи.
2. Прямые — выходят через внутреннюю медиальную паховую ямку, не проходят через весь паховый канал, а путем ослабления его задней стенки выходят в подкожные ткани надлобковой области. Чаще бывают двусторонними и у мужчин. У женщин отмечаются крайне редко. Менее склонны к ущемлению, чем косая форма.
Также бывают скользящие грыжи — это грыжа, в которую как бы соскальзывает часть расположенного анатомически и фиксированного рядом органа брюшной полости — например, мочевой пузырь или ректосигмоидный переход толстой кишки.

Осложнения паховой грыжи
Единственное, но крайне грозное осложнение паховой грыжи — ее ущемление. Это происходит в случае, когда в какой-то момент грыжевое содержимое проходит в большом объеме в грыжевой мешок через узкое место — грыжевые ворота, и вследствие узости этих ворот не может вернуться обратно в родную брюшную полость.

В таком случае возникает нарушение кровоснабжения ущемленного органа (ишемия), которая с течением времени достаточно быстро может спровоцировать омертвение тканей (некроз) и развитие крайне нежелательных явлений — перитонита, флегмоны грыжевого мешка и флегмоны мягких тканей брюшной стенки. Ущемление может произойти с любым из перечисленных выше органов, но как правило ему подвергаются наиболее мобильные структуры брюшной полости — тонкая кишка и большой сальник. Если произошло ущемление паховой грыжи, необходима срочная операция. Чем быстрее будет выполнена операция, тем в меньшей степени будут выражены ишемические изменения ущемленных структур, тем меньше будет объем вмешательства и тем лучше будет общий прогноз выздоровления.
Других осложнений не бывает. Боль и невправимость грыжи при отсутствии ущемления (бывает и такое!) являются не осложнениями, как часто принято считать, а симптомами болезни.
Диагностика паховой грыжи
Выявление и установка диагноза паховой грыжи производятся врачом-хирургом. Как показывает жизнь, установка диагноза терапевтом, врачом общей практики или соседом Колей, у которого «три года назад была такая же, и ее вырезали» – частенько не подтверждается. Есть сомнения — идите на прием к хирургу. Желательно к хирургу, который сам проводит операции на паховых грыжах и обладает необходимым опытом. Врач собирает анамнез — опрашивает пациента, уточняет, как давно и при каких обстоятельствах появилась грыжа, увеличивалась ли она с течением времени и какими симптомами сопровождалась. Затем следует самая важная часть диагностического процесса (и это не УЗИ, как считают некоторые!) — осмотр и пальпация паховой области. По статистике, на этом этапе опытный хирург устанавливает диагноз в 97-99% случаев. Диагностическая мощь современной медицины в виде УЗИ, КТ и МРТ при рассматриваемой болезни не нужна. Хотя при желании недоверчивых и сомневающихся пациентов эти исследования подтвердят наличие паховой грыжи и помогут разрешить сомнения.
Лечение паховой грыжи
Любая паховая грыжа подлежит оперативному лечению. Никакие другие методы — прием медикаментов, ношение бандажей, следование советам целителей, гадалок и прочих адептов нетрадиционной медицины, ее не устранят.
Если имеется паховая грыжа — ее необходимо оперировать в плановом порядке в хирургическом отделении. Если вдруг произошло ущемление паховой грыжи, то порядок операции изменяется на экстренный. В идеале, операция должна быть проведена в течение двух часов с момента ущемления. Так что лучше отбросить страхи в сторону и решать проблему как можно раньше.
Теперь рассмотрим виды применяемых для лечения паховой грыжи операций. Отбросив в сторону исторические аспекты и десятки предложенных ранее авторских методик, которые уже применяются, можно сказать: осталось фактически 3-4 способа пластики пахового канала. Есть открытый способ и лапароскопический.
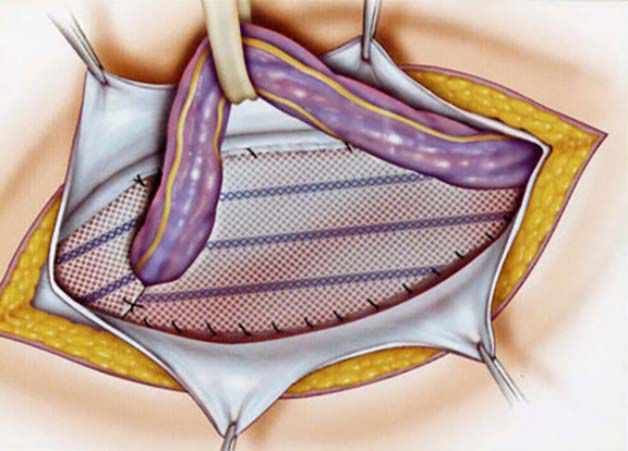
Открытый, или наружный способ грыжесечения — это когда под общим или спинномозговым (но не местным, это тоже уже ушло в прошлое!) обезболиванием производится разрез длиной 6-8 см в паховой области, вскрывается паховый канал. Потом устраняется грыжа — путем выделения, вскрытия и иссечения грыжевого мешка, возвращения грыжевого содержимого (кишка, сальник или мочевой пузырь) на свое место в брюшную полость. Далее следует самая важная часть операции — укрепление, или пластика пахового канала. Вся вариабельность авторских предложений заключалась именно в этом этапе. Сейчас практически всегда используется способ Лихтенштейна, связанный с вшиванием в заднюю стенку пахового канала полипропиленового сетчатого имплантата. [2] [3] [10]

Полипропилен — это практически тот же материал, из которого делают рыболовную леску, только тоньше, пластичнее и соответствующим образом стерилизованный. Он очень прочный, не рассасывается, и его разрыв практически исключен. Размер сетки подбирается индивидуально. Прикрепление сетки производится отдельными швами к прочным сухожильным структурам паховой области. Продолжительность операции в среднем от 30 минут до 2 часов. Метод надежный: 95-98% вероятность отсутствия рецидива. [2] [3] [7] [10] Из нюансов — возможность местных раневых осложнений (образование скоплений жидкости около сетки, возможность нагноения раны, болевой синдром после операции, иногда — стойкий длительный болевой синдром, связанный с повреждением нервных стволов, проходящих в зоне операции).
Лапароскопический способ грыжесечения. Полное название — трансперитонеальная предбрюшинная лапароскопическая герниопластика (ТАРР в англоязычной аббревиатуре) и тотальная экстраперитонеальная паховая герниопластика (ТЕР). [1] [4] [10] Предпочтителен открытому методу. Самый современный, продвинутый и надежный метод избавления от паховой грыжи. Впервые апробирован в 1991 г. в Европе, в широком клиническом применении в российской медицине сравнительно недавно — в течение 10 лет. Выполняется не в каждой клинике (необходимо наличие дорогостоящей лапароскопической стойки и инструментария) и не каждым специалистом (необходимы определенный уровень подготовки и опыта). Проводится под общим наркозом, как и любая лапароскопическая операция. Выполняется три разреза-прокола брюшной стенки длиной по 1-1,5 см. В брюшную полость вводится углекислый газ (это безопасно!), с дальнейшим введением через специальные полые трубки (троакары) видеокамеры и специальных длинных инструментов. В ходе операции изнутри, со стороны брюшной полости, происходит устранение грыжи. Затем изнутри же устанавливается сетчатый имплантат (есть вариации, но в целом соответствует тому, что устанавливается при открытом способе). Анатомический слой установки сетки — предбрюшинный — отличается от открытого способа. Размер устанавливаемой при лапароскопии сетки больше, чем при открытом способе Лихтенштейна — в среднем 15х10 см. И, что очень важно, зона анатомического перекрытия сетки тоже больше и охватывает места потенциального выхода 3 грыж — косой паховой, прямой паховой и бедренной с соответствующей стороны. Сетка крепится специальными скобами к сухожильным структурам паховой области и изнутри закрывается брюшинной оболочкой во избежание образования спаек. Надежность метода очень высока: вероятность образования рецидива 1-5 %. [5] [6] [7] [9] [10] Преимуществами лапароскопической методики, помимо высокой надежности, также являются: высокий косметический эффект (маленькие разрезы заживают с образованием практически незаметных рубчиков), низкая частота раневых осложнений, меньший уровень болевых ощущений, быстрая — в течение одних суток — активизация пациента, меньший срок пребывания в больнице. [4] [6] [8] [9]
Прогноз. Профилактика
Стопроцентной профилактики для предотвращения образования и ущемления паховой грыжи нет. Из разумных рекомендаций можно предложить лишь воздержание от тяжелых физических нагрузок, профилактику запоров, своевременное лечение заболеваний, сопровождающихся кашлем.
Прогноз при своевременном оперативном лечении благоприятный. Операция, выполненная в плановом порядке в хирургическом стационаре врачом-хирургом, имеющим достаточный опыт, редко сопровождается осложнениями и крайне редко приводит к рецидиву грыжи. Рецидив, к слову, не является чем-то ужасным, и также подлежит операции. [1]
При отказе пациента от лечения имеется два дальнейших варианта развития событий. Первый — паховая грыжа остается с человеком на всю жизнь в виде сопутствующей патологии и в той или иной степени влияет на его самочувствие. Второй — при ущемлении грыжи дальнейший прогноз весьма вариабелен и зависит уже от многих факторов (длительности ущемления, характера ущемленного грыжевого содержимого, степени ишемии или некроза, а также от возраста, общего состояния организма, наличия и степени компенсации сопутствующих заболеваний).
Поэтому, если у Вас диагностирована паховая грыжа — не пугайтесь, отбросьте сомнения и записывайтесь на плановую операцию, и в таком случае ваша проблема будет решена. Будьте здоровы!














.png)
.png)
.png)
.png)
.png)
.png)