Папилломы и кондиломы
Папиллома представляет собой образование, которое может возникнуть на кожных или слизистых покровах человека и без соответствующего вмешательства приводить к серьезным последствиям, вплоть до развития онкологических заболеваний. Папилломы на теле человека сигнализируют о наличии в организме ВПЧ (вируса папилломы человека). На данный момент выявлено достаточно большое количество разновидностей указанного вируса. Доказано также, что порядка 70% сексуально активного населения являются его носителями.
Медицинский центр “Энерго” — клиника, где предоставляется широкий спектр лечебных услуг, в том числе в области урологии. Специалисты клиники к лечению каждого пациента подходят индивидуально: это касается как сроков лечения, так и самих лечебных мероприятий, что чаще всего позволяет добиться весьма эффективных результатов.
Папилломы у мужчин: причины возникновения
Причиной появления папиллом на теле у мужчин и женщин является вирус, который может попадать в организм различными путями:
- Из-за незащищенного полового контакта: самый распространенный тип заражения, в том числе потому, что человек может быть носителем вируса долгое время, даже не зная об этом, так как вирус имеет особенность проявляться только под воздействием внешних факторов. Передача возможна также при прямом контакте слизистых оболочек. При этом риск заражения возрастает, если кожные покровы или слизистые оболочки поражены (есть трещины, царапины, порезы и др.). В силу распространенности этой причины заражения, объяснимо, что довольно часто папилломы (кондиломы) у мужчин и женщин появляются в интимной зоне, на местах контакта, от чего риск заражения мужчин обычно выше, в силу их большей половой активности, однако слизистые оболочки женщин менее защищены.
- Контактно-бытовым путем: на данный момент доказано, что вирус ВПЧ может попасть в организм человека при обычном контакте (даже рукопожатии), особенно в местах общего пользования (бани, бассейны, спортзалы и др.).
Необходимо также помнить, что заражение указанным вирусом еще не означает его проявления.
Чаще всего болезнь активизируется и дает о себе знать, если:
- иммунитет пациента ослаблен;
- имели место большие физические или психические нагрузки, стрессы, истощение;
- есть венерические заболевания разного рода.
ВПЧ у мужчин: последствия
Из-за вируса могут появиться кондиломы, или генитальные бородавки, которые в соответствии с названием расположены в паху, а также на головке члена и крайней плоти. Подобного рода кондиломы имеют весьма опасные последствия для мужчин и требуют лечения.
Кондиломы на половом члене могут приводить к сужению крайней плоти, что может стать причиной затрудненного обнажения головки члена и привести к проблемам в личной жизни.
Необходимо также помнить, что в некоторых случаях подобные образования являются показателем не ВПЧ, а других заболеваний венерического характера, которые еще не проявили себя (например, сифилиса).
Ещё одна опасность ВПЧ заключается в том, что носитель вируса может передать его своему партнеру, также подвергнув его риску развития онкологических заболеваний. Передача вируса возможна также и плоду от зараженной матери, поэтому особое внимание ВПЧ и другим заболеваниям подобного рода должны уделять пары, желающие завести детей.
ВПЧ у мужчин: симптомы
Чаще всего ВПЧ может присутствовать в организме человека долгое время, никак себя не проявляя. Однако самым главным признаком (симптомом) возможного наличия ВПЧ у мужчин и у женщин становится появление на кожных и слизистых покровах, в том числе в паху или на лобковой части, кондилом и папиллом — бородавок, бугристостей и неровностей кожи, по цвету не отличающихся от основного кожного покрова.
Кондилома – это генитальная разновидность папилломы, которая имеет вид небольшого нароста, присоединенного к слизистой оболочке своего рода «ножкой». Размер кондиломы может варьироваться от нескольких миллиметров до нескольких сантиметров — в последнем случае речь идет о скоплении кондилом.
Такие папилломы могут появляться на головке полового члена, на крайней плоти, а также вокруг анального отверстия (тогда велика вероятность, что кондиломы могут быть и в прямой кишке). Чаще всего они безболезненны, однако в некоторых случаях у мужчин возможно появление дополнительных симптомов вируса папилломы человека, если болезнь проявляется как:
- боль при мочеиспускании, дефекации или половом акте;
- кровоточение кондилом: иногда на их месте могут образовываться долго не заживающие язвы;
- также иногда кондиломы могут чесаться.
Перечисленные симптомы обычно свидетельствуют о повреждении кондиломы.
Появление папиллом, помимо наличия ВПЧ в организме человека, свидетельствуют также об истощении иммунитета и возможном наличии других венерических заболеваний. К тому же некоторые разновидности папиллом, в частности кондиломы на головке члена, имеют высокий онкологический потенциал, поэтому при первом же обнаружении признаков болезни необходимо обратиться к специалисту. Чем раньше начать лечить вирус папилломы человека, тем больше шансов у мужчины избежать серьезных последствий возникновения кондилом для здоровья. (Все вышесказанное относится и к женщинам.)
Первичный прием
Первичный прием у специалиста предполагает тщательный визуальный осмотр слизистых и кожных покровов пациента, а также его опрос и назначение анализов.
Хотя чаще всего папилломы имеют характерный вид, дополнительные анализы и диагностика позволяют абсолютно точно установить наличие в организме пациента ВПЧ.
При подозрении на заражение ВПЧ у мужчин обычно назначаются следующие анализы:
- анализ крови (при кондиломах также анализ отделяемого из уретры): современные методы диагностики позволяют выделить из имеющегося материала ДНК вируса и тем самым подтвердить его присутствие в организме пациента;
- биопсия папиллом (кондилом): делается для того, чтобы установить наличие или отсутствие раковых клеток в новообразованиях.
Дальнейшая схема лечения
Лечение вируса папилломы человека у мужчин во многом определяется наличием или отсутствием кондилом на половых органах. Как и от вируса герпеса, от ВПЧ избавиться полностью практически невозможно, поэтому терапевтическое воздействие и хирургическое вмешательство обычно направлены на устранение его проявлений и увеличение срока ремиссии.
Удаление папиллом при ВПЧ показано не во всех случаях. Если папиллома не представляет угрозы и не мешает пациенту, то по его желанию ее могут не удалять, однако тогда придется регулярно проходить профилактические осмотры. Удаление — обязательное лечение остроконечных кондилом у мужчин, причина чему их особое расположение.
Методы избавления различны и подбираются индивидуально, в том числе и в зависимости от расположения новообразований.
- химических методов: не применимы на слишком чувствительных участках тела, так как могут повредить и здоровые ткани;
- криотерапии (заморозка жидким азотом);
- радиоволновой коагуляции;
- электрокоагуляции;
- удаления с помощью лазера;
- хирургического вмешательства (удаление с помощью скальпеля).
Помимо удаления новообразований лечение кондилом у мужчин предполагает применение препаратов, способствующих укреплению иммунитета, для того чтобы организм мог бороться с вирусом и подавлять его, тем самым подавляя и его проявления. В зависимости от выбранного способа избавления от кондилом, пациенту также могут быть назначены противовоспалительные препараты.
В процессе лечения пациенту может быть также рекомендовано:
- воздержаться от половых контактов, в первую очередь незащищенных, для предотвращения попадания вируса в организм партнера;
- самостоятельно укреплять иммунитет диетой и умеренными физическими нагрузками.
Необходимо помнить, что процесс лечения ВПЧ, его сроки и результативность во многом зависят от общего состояния организма пациента, сопутствующих заболеваний, а также от развития возможных осложнений указанного заболевания (онкологического характера в первую очередь).
Сложность лечения ВПЧ, а также серьезные проблемы со здоровьем, которые может вызвать этот вирус, определяют важность профилактических мер, к которым относятся:
- упорядоченные половые контакты с проверенным партнером и с применением мер барьерной контрацепции. При этом современные исследования показывают, что только качественные защитные средства способны существенно снизить для обоих партнеров риск заражения ВПЧ;
- укрепление иммунитета: диета, прием витаминов и др.;
- использование специальной вакцины: курс приема лекарства от вируса папилломы человека у мужчин составляет три инъекции в плечевую мышцу и способен свести к минимуму опасность возникновения указанного заболевания. Делать инъекцию необходимо после предварительной консультации со специалистом (данная профилактика возможна только у неинфицированных ВПЧ людей);
- профилактические посещения уролога для проверки на предмет наличия венерических заболеваний и других возможных проблем с мочеполовой системой, сдача анализов, позволяющих выявить вирус.
В случае обнаружения характерных образований в интимной области, а также на других частях тела, кожных и слизистых покровах необходимо по возможности быстрее обратиться за помощью к специалисту. Это позволит избежать осложнений и других нежелательных последствий для мужского здоровья. В этих случаях настоятельно не рекомендуется лечиться самостоятельно, так как провести диагностику и правильно назначить лечение кондилому у мужчин способен только специалист.
Human Papillomavirus высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК генотипирование [реал-тайм ПЦР]
Выявление возбудителя папиллома-вирусной инфекции (Human Papillomavirus), в ходе которого с помощью метода полимеразной цепной реакции в реальном времени (РТ-ПЦР) исследуется ДНК вирусов в образце биоматериала. При этом определяется наличие высококанцерогенных типов вируса (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 и/или 59), производится их типирование.
Папиллома-вирусы человека высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), вирусы папилломы высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ВПЧ высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы).
Синонимы английские
Papillomavirus hominis, 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 types, DNA.
Метод исследования
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Соскоб из прямой кишки, соскоб урогенитальный.
Общая информация об исследовании
Вирусы папилломы человека (ВПЧ) широко распространены, поражают эпителий кожи и слизистых оболочек и обладают онкогенным потенциалом. ВПЧ передается при тесном контакте с инфицированным эпителием, поэтому основные пути заражения – половой и контактно-бытовой. Возможна передача ВПЧ от инфицированной матери к плоду. Человек может быть инфицирован несколькими типами ВПЧ.
К факторам, провоцирующим развитие ВПЧ-инфекции, относятся: ранее начало половой жизни, большое количество половых партнеров, сниженный иммунитет, применение оральных контрацептивов, авитаминозы, инфекции, передаваемые половым путем, курение и проживание в крупных городах.
Инкубационный период может длиться от 2 месяцев до 2-10 лет. Характерно скрытое течение заболевания, при котором отсутствуют клинические проявления, а при кольпоскопическом, цитологическом и гистологическом обследовании выявляется норма. В 30 % случаев в течение 6-12 месяцев может произойти избавление от вируса. Диагностика скрытой ВПЧ-инфекции осуществляется только методом ПЦР.
При острой инфекции возникают доброкачественные образования, такие как папилломы, бородавки, кондиломы. У детей папиллома-вирусы могут приводить к папилломатозу гортани. Поражение клеток трофобласта папиллома-вирусами чревато спонтанным абортом.
Объединение ДНК папиллома-вируса с геном клетки приводит к дисплазии/неоплазии (чаще всего в переходной зоне шейки матки). К папиллома-вирусам высокого онкогенного риска относятся ВПЧ типов 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68. Инфицирование ими приводит к относительно доброкачественному бовеноидному папулезу или плоскоклеточным интраэпителиальным неоплазиям шейки матки.
Для выявления ВПЧ высокого онкогенного риска используется в основном полимеразная цепная реакция в режиме реального времени, которая позволяет найти ДНК ВПЧ в исследуемом биоматериале и идентифицировать его отдельные типы. Принцип метода основан на амплификации (многократном увеличении числа копий) специфичного для данного возбудителя участка ДНК.
Для чего используется исследование?
- Для выявления папиллома-вирусной инфекции высокого онкогенного риска.
- Для подтверждения/исключения персистирования определенного типа ВПЧ.
- Чтобы оценить степень канцерогенного риска у женщин с дисплазией эпителия шейки матки.
Когда назначается исследование?
- При первичном скрининге рака шейки матки (наряду с цитологическим исследованием) у женщин старше 30 лет.
- После хирургического лечения цервикальной интраэпителиальной неоплазии (CIN II) для выявления/исключения персистенции определенного типа ВПЧ высокого онкогенного риска (оценка в динамике).
- При сомнительных результатах цитологического исследования гинекологических мазков.
Что означают результаты?
Референсные значения: отрицательно.
Причины положительного результата
- Инфицирование папиллома-вирусом.
Причины отрицательного результата
- Отсутствие папиллома-вирусной инфекции.
- Низкое содержание ВПЧ в крови.
Выявление ДНК ВПЧ в исследуемом материале свидетельствует о наличии папиллома-вирусной инфекции. Если ДНК ВПЧ в исследуемом биоматериале не выявляется, то наличие папиллома-вирусной инфекции маловероятно.
- Положительный результат исследования на ДНК ВПЧ чаще всего не позволяет прогнозировать развитие рака шейки матки, поскольку примерно в 80 % случаев инфицирование заканчивается спонтанным выздоровлением. Однако выявление ВПЧ-инфекции при дисплазии эпителия шейки матки обладает большой прогностической значимостью и позволяет судить о степени канцерогенного риска.
- Разработаны вакцины против ВПЧ типов 16 и 18 (причина 70 % случаев рака шейки матки) и 6 и 11 (причина 90 % случаев генитальных бородавок). Вакцины предназначены для предупреждения инфицирования ВПЧ.
- Цитологическое исследование мазков (соскобов) с поверхности шейки матки (наружного маточного зева) и цервикального канала – окрашивание по Папаниколау (Рар-тест)
- Цитологическое исследование мазков (соскобов) с поверхности шейки матки (наружного маточного зева) и цервикального канала на атипию
- Human Papillomavirus, ДНК количественно [реал-тайм ПЦР]
- Human Papillomavirus 6/11 (HPV 6/11), ДНК [реал-тайм ПЦР]
- Human Papillomavirus высокого канцерогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 типы), ДНК количественно, без определения типа [реал-тайм ПЦР]
Кто назначает исследование?
Акушер-гинеколог, дерматовенеролог, уролог, инфекционист, проктолог, педиатр, ЛОР.
Инфекция, вызываемая вирусом папилломы человека
ВПЧ – группа распространенных и генетически разнообразных вирусов, инфицирующих и поражающих эпителий кожных покровов (кожные типы ВПЧ) и слизистых оболочек ротовой полости и аногенитальной области (генитальные типы ВПЧ). Генитальные типы ВПЧ передаются преимущественно половым путем и через родовые пути от матери ребенку. Основными клиническими формами папилломавирусной инфекции гениталий являются остроконечные кондиломы, а также злокачественные формы изменения эпителиальных клеток, приводящие к раку шейки матки.
Исход инфекции зависит от типа вируса. Типы ВПЧ низкого канцерогенного риска (НКР, низкоонкогенные) связаны с остроконечными кондиломами и дисплазиями легкой степени. Типы ВПЧ высокого канцерогенного риска (ВКР, высокоонкогенные) – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 – наряду с остроконечными кондиломами и дисплазиями легкой степени, также индуцируют злокачественную трансформацию эпителия, приводящую к инвазивному раку.
Дифференциальная диагностика. Поражения шейки матки, влагалища, вульвы, пениса, заднего прохода непапилломавирусной этиологии; в случае остроконечных кондилом – с проявлениями, связанными с вирусом простого герпеса, а также с истинными папилломами.
Лабораторная диагностика папилломавирусной инфекции включает выявление и количественное определение ДНК ВПЧ ВКР, генотипирование ВПЧ ВКР, выявление ДНК ВПЧ НКР.
Материал для исследования
- Соскобы эпителия цервикального канала, влагалища, вульвы, заднего прохода – для выявления, количественного определения и генотипирования ВПЧ;
- мазки из ротовой полости и гортани – выявления ВПЧ НКР у детей.
Выявление и определение концентрации вируса папилломы человека высокого канцерогенного риска
Показания к обследованию
- Определение группы риска по развитию рака шейки матки и рака заднего прохода;
- скрининговые программы с цитологическим исследованием одновременно или на первом этапе скрининга (до цитологического исследования) для женщин старше 30 лет;
- разрешение неопределенных и сомнительных результатов цитологических исследований (наличие ASCUS – атипичные плоские клетки неясного значения);
- контроль эффективности терапии тяжелой дисплазии (CIN2+) через 6 месяцев после удаления пораженного эпителия;
- проведение дифференциальной диагностики с заболеваниями непапилломарусной этиологии.
Сравнительная характеристика методов лабораторной диагностики. Для выявления ДНК ВПЧ ВКР используют МАНК (ПЦР, NASBA, TMA и др.) и методы амплификации сигнала (гибридный захват). Культивировать вирус не удается.
Гибридный захват является первым и наиболее охарактеризованным методом выявления ДНК ВПЧ. Применение метода позволяет определять концентрацию вируса в условных единицах оптической плотности, линейный диапазон небольшой (3–4 порядка). Образцы, в которых присутствует вирус в концентрации ниже порога клинической значимости, учитываются как отрицательные. Граница клинической значимости определяется путем тестирования эталонного образца (концентрация ДНК ВПЧ 1 пг/мл). Все сигналы, значения которых ниже эталонного, считаются отрицательными. Более современными, быстрыми и удобными для использования являются методы на основе АНК. МАНК, работающие в неколичественном формате, выявляют либо ДНК вируса (ПЦР, HDA и др.), либо мРНК транскрипты онкогенов E6 и E7 ВПЧ (NASBA, TMA). Для выявления только клинически значимых концентраций (по разным методикам учета – более 1 пг/мл или 1000 копий ДНК вируса на 100000 клеток человека) используют методики с чувствительностью, при которой образцы с низкой концентрацией учитываются как отрицательные. Наиболее целесообразно использовать ПЦР в реальном времени, которая позволяет точно определить концентрацию ДНК вируса. На основе полученных данных проводится не только оценка концентрации вируса, но, что важно, проводится градация результата по клинической значимости полученной концентрации на:
- положительный – выше порога клинической значимости;
- положительный – малозначимый (ниже порога значимости);
- отрицательный.
Различные наборы реагентов могут отличаться спектром выявляемых генотипов. К группе ВПЧ ВКР относятся 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 генотипы. Наиболее канцерогенными считаются 16 и 18 типы, наименее – 51, 56, 68. Для РФ и стран СНГ клинический смысл исследования сохраняется только при определении как минимум 10 генотипов из перечисленных выше. Выявление в смеси генотипов низкого или неустановленного риска существенно снижает специфичность выделения группы риска онкологической патологии и не может быть оправдано.
Показания к применению различных лабораторных исследований. Для проведения скринингового обследования на наличие предрака и рака шейки матки предпочтительным является использование мазков/соскобов эпителия цервикального канала и зоны трансформации, выполненных цервикальными цитологическими щеточками. Допускается использование для этих целей мазков из влагалища. Для скрининга рака шейки матки все тесты, вне зависимости от выбранной технологии, должны иметь сбалансированные аналитические и диагностические характеристики, удовлетворяющие следующим условиям – не менее 98% чувствительность по отношению к CIN2+ и не менее 90% специфичность относительно широко валидированного в скрининге теста (например, Hybrid Capture II). Для достижения оптимума аналитической чувствительности избирают подход отсечения образцов с концентрацией ДНК ВПЧ ниже порога клинической значимости. Для этого либо проводят искусственное снижение аналитической чувствительности, либо выбирают в качестве референтного контрольный образец с требуемой пороговой концентрацией. Предпочтительным является измерение концентрации ДНК ВПЧ методом ПЦР в реальном времени.
Особенности интерпретации результатов лабораторных исследований. Обнаружение ДНК ВПЧ в любой концентрации свидетельствует о наличии возбудителя, однако при интерпретации результатов тестирования следует учитывать, что более 80% инфицированных спонтанно излечиваются в течение 12–24 мес. Опасность представляет персистентная форма инфекции (сохраняющаяся более 12–24 мес.). Однократный положительный результат надежно указывает на принадлежность к группе риска развития рака шейки матки в случае, если исследование проводится в группе женщин старше 30 лет или вступивших в половую жизнь более 6–7 лет назад. Особая настороженность должна быть проявлена в отношении пациенток, у которых подтверждается персистенция вируса при повторном тестировании через 1 год. При скрининге с использованием количественных тестов принимают во внимание только клинически значимый результат. Для дифференциальной диагностики и наблюдения пациентов после проведения лечения дополнительная ценность одиночного количественного определения не показана. Перспективным в прогнозе риска рецидива CIN2+ является оценка динамики вирусной нагрузки после лечения (снижение или увеличение концентрации вируса).
Генотипирование вирусов папилломы человека. Цель генотипирования ВПЧ – отличие персистирующей инфекции от случая повторного инфицирования (сохранение генотипа в повторных тестах); уточнение тактики ведения больных в зависимости от онкогенности выявленных типов вируса.
Показания к обследованию. Пациенты с выявленной папилломавирусной инфекцией ВКР
Сравнительная характеристика методов лабораторной диагностики. Для генотипирования ВПЧ используют МАНК. Распространение получили методики с детекцией продуктов амплификации методом электрофореза (генотипирование по величине амплифицируемого фрагмента), гибридизации на плашках и стрип-полосках, ПЦР в реальном времени.
Классические методики, использующие принцип гибридизации со специфическими зондами позволяют определять наиболее широкий спектр генотипов (20–40). Однако использование для амплификации универсальных праймеров приводит к существенным различиям в аналитической чувствительности выявления различных генотипов ВПЧ, приводя к заметным искажениям результатов. Кроме того, широкий спектр определяемых генотипов необходим только для научных исследований. В клинической практике достаточным может считаться генотипирование ВПЧ ВКР (10–13 типов). Методики, основанные на применении типоспецифических олигонуклеотидов, позволяют проводить типирование спектра клинически значимых генотипов и в заметной степени лишены проблемы различий аналитической чувствительности по отношению к разным генотипам ВПЧ. Предпочтение должно отдаваться мультиплекс-методикам с использованием ПЦР в реальном времени как наиболее быстрым, контаминационно безопасным, предполагающим возможность автоматизации. Может проводиться сокращенное генотипирование с выявлением только наиболее онкогенных типов ВПЧ 16 и 18.
Особенности интерпретации результатов лабораторных исследований. Для установления персистенции вируса применяют подход повторного генотипирования через 12 месяцев. Персистенция подтверждается при сохранении генотипа/ генотипов при повторном исследовании, полная смена спектра генотипов указывает на излечение и повторное инфицирование альтернативными ВПЧ. Выявление наиболее онкогенных типов ВПЧ (16 и 18) может указывать на потребность в более агрессивной тактике ведения больных (более частые повторные визиты, более тщательное обследование для выявления предраковых изменений и др.).
Выявление вирусов папилломы человека низкого канцерогенного риска
Показания к обследованию
- Определение группы риска развития папилломатоза гортани у ребенка (беременные и новорожденные);
- дифференциальная диагностика с заболеваниями непапилломавирусной этиологии.
Сравнительная характеристика методов лабораторной диагностики. Для выявления ДНК ВПЧ НКР используют МАНК (ПЦР, NASBA, TMA и др.) и методы амплификации сигнала (гибридный захват). Предпочтение должно отдаваться быстрым и контаминационно-безопасным методикам, таким как ПЦР в реальном времени.
Клинически оправданным является определение двух генотипов 6 и 11 (более 90% случаев папилломатоза гортани у детей). Некоторую дополнительную ценность имеет выявление 42, 43 и 44 генотипов. Количественное определение не оправдано.
Особенности интерпретации результатов лабораторных исследований. Выявление 6 и/или 11 генотипов указывает на возможный риск развития папилломатоза гортани у ребенка (риск повышается, если вирус обнаружен в гортани). При планировании беременности может быть рекомендована выжидательная тактика. При сопутствующем наличии остроконечных кондилом – их лечение методом химической и/или физической деструкции. При наличии беременности ее прерывание или родоразрешение методом кесарева сечения не оправданы, так как риск развития папилломатоза гортани ниже риска возможных осложнений указанных операций.
Уретрит – симптомы и лечение
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашиков Д. В., уролога со стажем в 19 лет.


Определение болезни. Причины заболевания
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1] .
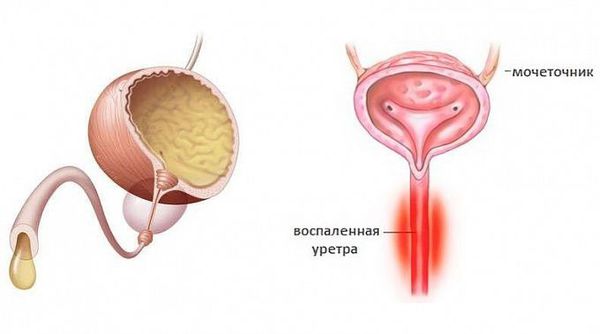
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1] . Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2] .
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины заболевания
Чаще всего уретрит вызывают инфекции, передающиеся половым путём, и условно-патогенные микроорганизмы: гоноккоки, хламидии, микоплазма, менингококки, вирус герпеса, аденовирус, бледная трепонема, уреплазма. Вероятность развития заболевания напрямую связана с образом жизни: количеством незащищенных половых актов, снижением иммунитета и несоблюдением гигиенических мероприятий. В зоне риска находятся мужчины и женщины 18-35 лет, ведущие активную половую жизнь и не использующие барьерный метод контрацепции.
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
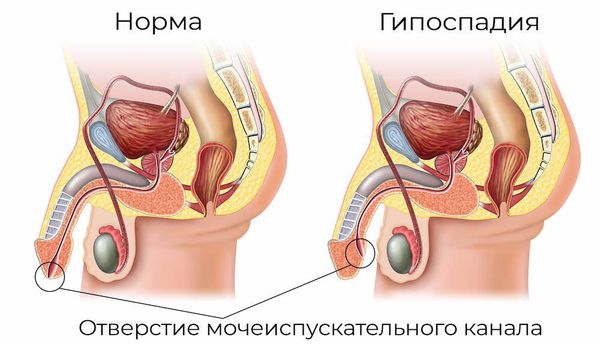
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, “резь” или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала. У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания. У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3] . В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
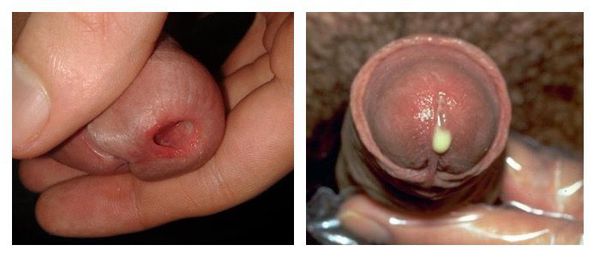
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно “склеивание” и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15] .
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков заболевания.
Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный.
- Негоноррейный:
- инфекционный (бактериальный-патогенная и условно-патогенная флора, вирусный, спирохетный, кандидомикотический, трихомонадный, амебный, микоплазменный);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4] .
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
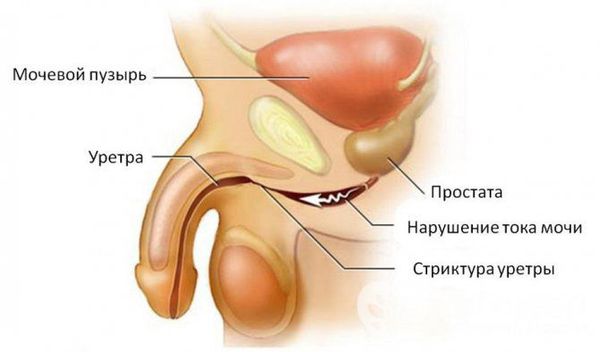
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5] . В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
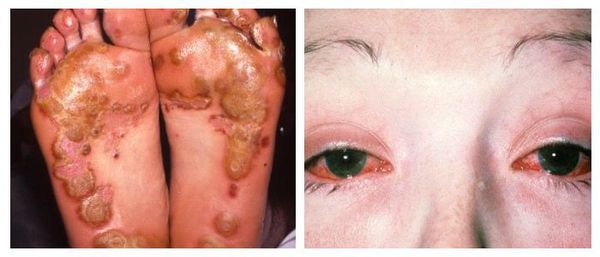
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6] .
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7] [8] .
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3] .
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9] .
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10] . Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11] . К ним относятся исследования “Андрофлор” у мужчин и “Фемофлор” у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
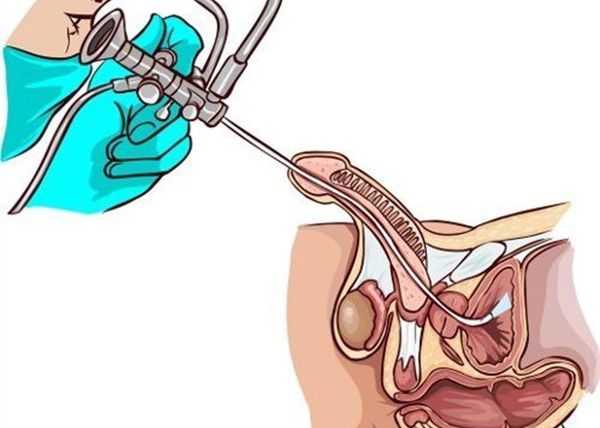
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
С целью эвакуации возбудителя из мочевых путей и восстановления применяют местную терапию, включающую в себя инстилляции водного раствора хлоргекседина, колларгола, уропротекторов.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12] .
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12] .
Виды уретрита у мужчин
Главная » Статьи » Виды уретрита у мужчин
Воспаление мочеиспускательного канала (уретры) сопровождают неприятные проявления, иногда оно протекает бессимптомно. Клиническая картина зависит от причины, вызвавшей патологию. Если развивается хронический уретрит, возрастает риск серьезных осложнений. Помните, только уролог может точно поставить диагноз и назначить лечение.
Виды мужского уретрита
Болезнь классифицируют по нескольким признакам. По характеру течения выделяют:
- Острый уретрит – длится до 2 месяцев, начинается ярко, симптомы выраженные;
- Хронический – длится от 2 месяцев, симптоматика стерта, риск осложнения высок;
- Торпидный – вялое, бессимптомное протекание.
Патология бывает первичной или вторичной. В первом случае процесс начинается сразу в уретре. Вторичная форма означает, что возбудитель попал в канал из другого очага в организме.

В зависимости от причины возникновения выделяют следующие виды уретрита:
- Инфекционный:
- Специфический (венерический) – гонококковый, негонококковый;
- Неспецифический – грибковый уретрит (чаще кандидозный), бактериальный (стафилококки, стрептококки, кишечная палочка).
- Неинфекционный:
- Травматический;
- Химический – реакция на лекарства, другие вещества, попавшие в уретру;
- Обтурационный (закупорка канала);
- Обменный – на фоне фосфатурии, оксалурии;
- Аутоиммунный;
- Конгестивный – возникает из-за венозных застоев в области малого таза;
- Аллергический уретрит.
Гонококковый тип выделили в отдельную группу из-за частоты встречаемости гонореи. К негонококковой форме относят патологию, вызванную возбудителями половых болезней:
- Хламидии;
- Трихомонада;
- Уреаплазма;
- Микоплазма;
- Гарднерелла;
- Вирус герпеса.
Патология поражает разные части мочеиспускательного канала. По локализации она бывает передней, задней, тотальной.
Симптоматика заболевания

Клиническая картина зависит от причины патологии, но есть общие признаки уретрита:
- Болезненные ощущения во время мочеиспускания – резь, жжение, зуд;
- Дискомфорт, боль в нижней части живота;
- Выделения из уретры – характер зависит от причины болезни;
- Неполное опорожнение мочевого пузыря;
- Учащение позывов к мочеиспусканию, интервал достигает 15-20 минут;
- Помутнение мочи;
- Наружное отверстие уретры меняет цвет, форму;
- Болезненная эрекция;
- Раздражение крайней плоти и головки члена.
При остром течении ухудшается самочувствие, повышается температура, появляются признаки общей интоксикации.
Симптомы мужского уретрита по формам патологии

Кроме общих симптомов есть признаки уретрита мужчин, присущие определенным его видам. Картина при болезни, вызванной трихомонадой, такая:
- Острая форма – бурное течение, в 1 день обильные слизисто-пенистые выделения, на 2 сутки слизисто-гнойные;
- Хроническая форма – преобладают зуд и жжение, выделения скудные, болезнь часто осложняется простатитом, везикулитом, эпидидимитом.
Вирусную патологию сопровождают такие симптомы:
- Скудные выделения, слизистые или слизисто-гнойные;
- Покраснение глаз, слезотечение, чувствительность к яркому свету;
- Суставная боль.
Герпетический уретрит отличается характерными пузырьками на коже и слизистой полового члена. Со временем они вскрываются, сменяясь ярко-красными язвочками. Заживление занимает 1-2 недели, может сопровождаться зудом. В начале болезни часто бывают общие симптомы:
- Лихорадка;
- Головная, мышечная боль;
- Слабость.
При заражении хламидиями симптомы часто слабо выражены или отсутствуют. Характерны слизисто-гнойные выделения.
Кандидозный уретрит проявляется нитевидной слизью в моче, белым творожистым налетом на слизистой мочеиспускательного канала, неприятнопахнущими выделениями. Они бывают белыми, желтыми, серыми, зеленовато-коричневыми, появляются чаще утром. Грибок выделяет токсины, потому возможна суставная боль, усталость, затуманенное сознание.
Патология, вызванная микоплазмой, обычно протекает в хронической форме без специфических симптомов. Нередко одновременно развивается энтероколит.

Конгестивная форма редко сопровождается выделениями и болезненностью при мочеиспускании, но влияет на половую функцию, вызывая такие симптомы:
- Снижение либидо;
- Слабая, редкая эрекция;
- Болезненность во время полового акта;
- Быстрое семяизвержение.
Иногда воспалительный процесс затрагивает предстательную железу. Возникает боль в промежности, нарушается и учащается мочеиспускание.
Стафилококковое поражение у мужчин протекает ярко:
- Повышение температуры, иногда только локальное;
- Боль в нижней части живота, пояснице;
- Отек, покраснение гениталий;
- Гнойники в паху;
- Помутнение мочи, изменение запаха, возможна примесь крови.
При патологии, вызванной травмой, моча обычно мутнеет, темнеет, в ней есть кровь (гематурия).
Методы лечения уретрита
Особенности лечения зависят от причин болезни. Основные методы такие:
- В зависимости от возбудителя антибактериальная, противовирусная или противогрибковая терапия.
- Спазмолитики.
- Инстилляция уретры (ввод лекарств).
- Укрепление иммунитета витаминами, иммуномодуляторами.
- Антигистаминные средства для купирования аллергической реакции.
- Физиотерапия – лазерная, электролазерная, ультразвуковая, диатермия.
- Диета при остром уретрите, для профилактики осложнений. Ограничивают жирную, острую, кислую пищу, соль, исключают алкоголь.
При уретрите инфекционного характера лечение требуется обоим партнерам. До выздоровления необходим половой покой, защита от переохлаждения, исключение высоких физических нагрузок. Помните, если у вас уретрит, лечение может назначать только уролог-андролог.
Лечение уретрита у мужчин
Уретрит
урологическое заболевание, которое характеризуется воспалительным поражением слизистого эпителия уретры.
Выделяют следующие формы болезни:
- группа инфекционных уретритов – каждый вид заболевания вызывается определенным возбудителем, по которому и получил название: гонорейный, вирусный, микоплазменный, бактериальный, трихомонадный, уреаплазменный, микотический, гарднереллезный, хламидийный, туберкулезный, смешанный (диагностируется при одновременном воздействии нескольких возбудителей);
- группа неинфекционных уретритов включает аллергический (возникает под воздействием аллергенов), конгестивный (причиной является венозный застой в области малого таза) и травматический уретрит (является следствием разрывов и надрывов мочеиспускательного канала – часто возникает после медицинских вмешательств, например, цистоскопии и катетеризации).
Причины
Возбудителями уретрита у мужчин являются:
- условно-патогенная микрофлора (стафилококки, грибки, стрептококки, протей, кишечная палочка);
- микроорганизмы – гонококки, трихомонады, хламидии, уреоплазма, микоплазма.
Выделяют два вида воспалительного поражения уретры:
- первичный уретрит характеризуется проникновением инфекции в мочеиспускательный канал из окружающей среды. Наиболее часто такое явление развивается при половом акте, нарушении гигиены либо во время лечебно-диагностических манипуляций;
- вторичный уретрит характеризуется проникновением инфекционного агента из других очагов воспаления в организме.
Развитию неинфекционного уретрита способствуют:
- травмы гениталий, слизистой оболочки уретры;
- аллергические реакции;
- врожденные и приобретенные дефекты строения мочеполовых органов;
- длительное воздействие токсинов на организм;
- нарушение обменных процессов;
- чрезмерное употребление маринованной, острой, копченой, соленой, пищи, алкоголя.
Уретрит у мужчин: симптомы, лечение
К типичным симптомам протекания острого уретрита у мужчин относятся:
- жжение, зуд и боль при мочеиспускании;
- появление выделений, характеристики которых зависят от вида возбудителя: серо-желтые и зеленоватые (при гонорейном уретрите), белесые (при трихомониазе), гнойные (при бактериальном). Наиболее часто они представляют собой вещество зеленого или белого цвета с неприятным запахом, появляются утром, могут образовывать на половом члене желтую корку;
- нарушение процесса мочеиспускания – вначале возникает резкая боль, наблюдается помутнение мочи, окончание процесса мочевыделения характеризуется сильными болезненными ощущениями, иногда с выделением крови;
- увеличение частоты позывов к мочеиспусканию;
- покраснение и склеивание наружного отверстия уретры;
- непостоянные боли внизу живота;
- боль во время полового акта;
- кровь в сперме или моче;
- припухлость полового члена.
Срок проявления первых симптомов уретрита зависит от инкубационного периода возбудителя:
- аллергический – несколько часов;
- хламидиоз – 7-14 суток;
- гонорея – 3-7 суток;
- кандидоз и трихомониаз – 14-21 сутки;
- вирусный – несколько месяцев;
- туберкулезный – несколько лет.
При переходе заболевания в хроническую форму указанные симптомы практически исчезают, пациента беспокоит небольшой дискомфорт в области уретры, зуд, а при обострении симптомы вновь проявляются.
При лечении уретрита процедуры проводятся амбулаторно без обязательной госпитализации.
При этом важно в точности соблюдать врачебные предписания. Выбор метода лечения основывается на диагностике, в частности, результатах лабораторных исследований, общих анализах крови и мочи, бактериологического посева мочи, данных уретроскопии, исследований мазков.
Лечение инфекционного уретрита у мужчин осуществляется антибиотиками, выбор которых основывается на результатах анализа на чувствительность. При гонорейном уретрите применяются препараты цефалоспориновой группы, эритромицин, тетрациклин, олететрин и короткие курсы препаратов пролонгированного действия (бициллина-5, бициллина-3). При параллельном протекании гонорейного уретрита и другими инфекций допускается одновременное назначение нескольких антибиотиков (азитромицина, гентамицина). При продолжительном применении препаратов этого класса для профилактики кандидозов показано применение противогрибковых препаратов. Кроме антибиотиков пациент должен принимать стимулирующие иммунитет препараты и витамины.
Микоплазменный, гарднерелезный, уреаплазменный уретриты лечатся антибиотиками тетрациклинового ряда, фторхинолонами, линкозаминами, макролидами. Также назначаются иммуностимулирующих препаратов. Наличие специфических форм заболевания требует одновременного лечения обоих половых партнеров.
При трихомонадном уретрите назначаются трихопол, метронидазол, метрогил. В случае хронического течения заболевания применяются антибиотики.
При кандидозном уретрите применяется специфическое лечение противогрибковыми препаратами и разрабатывается методика лечения провоцирующего основного заболевания.
При хламидиозном уретрите назначается азитромицин. При индивидуальной непереносимости альтернативой этого антибиотика считаются офлоксацин, кларитромицин, левофлоксацин, эритромицин, доксициклин. Также показано применение иммуностимуляторов и витаминных препаратов.
Лечение вирусного уретрита осуществляется противовирусными препаратами.
Неспецифический хронический уретрит отягощен сопутствующими патологиями, симптомы заболевания выражены слабо или вообще отсутствуют. При лечении назначаются иммуностимулирующие препараты для активизации защитных механизмов организма. Позже рекомендовано использование индивидуально подобранными антибиотиками. При такой форме заболевания отсутствует необходимость в лечении полового партнера.
Неинфекционный аллергически уретрит требует применения антигистаминных препаратов, при конгестивной форме необходимо устранить эффект застоя крови в области малого таза, а при травматическом уретрите показана стандартная антимикробная терапия, а также может потребоваться хирургического вмешательства.
Во время прохождения курса лечения пациент должен соблюдать следующие правила:
- пить много жидкости ;
- прекратить любые половые контакты;
- исключить из рациона алкогольные напитки, специи, пряности, маринованные продукты, копчености;
- соблюдать правила гигиены.
Уретрит у мужчин – лечение дополнительными методами
Кроме назначения курса антибактериальных препаратов, которые используются при большинстве видов уретрита, нашли широкое применение следующие методы терапии:
- физиотерапевтические процедуры показаны при хроническом уретрите и противопоказаны в острой фазе заболевания. Основными используемыми видами являются УВЧ, электрофорез, магнитотерапия, лазеротерапия;
- местные процедуры состоят во введении лекарств непосредственно в уретру. Уретральные инстилляции выполняются с применением препаратов гидрокортизона, Мирамистина, Диоксидина.
Уретрит у мужчин — симптомы и методы лечения
Здоровье есть само удовольствие или неизбежно порождает удовольствие, как огонь создает теплоту.

Содержание:
Уретрит: симптомы, лечение, профилактика
Такое заболевание как уретрит – явление не редкое среди мужчин различного возраста. Для того чтобы понимать его особенности и знать как лечится уретрит у мужчин, следует получить больше информации о строении мочеиспускательного канала мужчин.

Особенности строения уретры
Термин уретра гораздо чаще применяется в медицинской среде. Говоря простым языком уретра – это мочеиспускательный канал. Он служит для того, чтобы соединять мочевой пузырь человека с внешней средой. У мужчин во внешнюю среду через него проходит не только моча и продукты распада, но и семенная жидкость.
Значительная часть уретры проходит через половой член, а на головке расположено отверстие мочеиспускательного канала. Длина канала отличается в зависимости от возраста и особенностей строения, но в основном составляет около 20 см.
Существует условное деление мужской уретры на три части:
- Предстательная. Эта часть канала меняется в объеме в зависимости от степени наполнения мочевого пузыря. Она имеет несколько желез и каналов, по которым поступает жидкость из простаты и семенных пузырьков.
- Перепончатая. Это самая узкая часть канала длиной в несколько сантиметров, которая располагается в сумке промежности. В ее задней части расположены особые железы, которые выполняют важную репродуктивную функцию, помогая смазать мочеиспускательный канал для прохождения по нему сперматозоида.
- Губчатая. Проходит вдоль нижней части полового члена, в длину составляет около 15 см. Здесь располагается наружное отверстие (меатус), через которое происходит процесс мочеиспускание.
Интересно, что в отличие от женщин, мужская уретра выполняет две основных функции: репродуктивную и выводящую, соответственно, имеет большое значение для нормального функционирования организма.

Длина мужского канала превышает длину женского в несколько раз. Благодаря этому, особенности женского и мужского уретрита различаются. Начало воспаления мочеиспускательного канала практически сразу проявляется дискомфортом и даже болевыми ощущениями. Женщины на первых стадиях обычно не испытывают никаких неприятных ощущений.
Причины возникновения заболевания у мужчин
К основным причинам возникновения такого неприятного состояния как уретрит относят воздействие болезнетворных микробов и инфекции.
К самым распространенным видам инфекций относят:
- Бактериальные. Часто бактерии могут попадать во время проведения различных манипуляция, связанных с мочевым пузырем, например при введении катетера и т.д.
- Гонорейные. Возбудитель такого вида инфекций обычно попадает в организм после незащищенных половых отношений. Бытовым путем также можно найти гонококк, но довольно редко.
- Вирусные. Хламидия, которая является основным возбудителем, может попасть в организм мужчины только половым путем. Внутриутробное заражение также возможно.
- Трихомонадные. Паразиты, которые вызывают эту инфекция, передаются половым путем. При этом мужчины чаще являются носителями инфекции.
- Кандидозный. Вид инфекции, вызываемый грибком. Встречается довольно редко. Чаще всего как следствие эндокринных нарушений, реже передается через половой контакт.
Важно! Врачи выделяют также первичный и вторичный уретрит. Первичный — при котором инфицирование происходит при половом контакте; вторичный – инфекция проникает из других органов.
К сожалению, бактерии и инфекция – не единственный способ заражения. Немаловажную роль играют образ жизни человека и многие факторы окружающей среды. Например, негативное воздействие оказывают:
- Нарушения режима питания. Преобладание пищи с повышенным содержанием жира, специй и соли. Такая пища делает слизистую оболочку более уязвимой к воздействию инфекций.
- Недостаточное количество воды. Если мужчина не пьет достаточно жидкости, количество выводимой мочи уменьшается и у болезнетворных микроорганизмов появляется больше шансов повредить уретру.
- Половой акт. Именно половой акт, особенно незащищенный, является наиболее быстрым и простым способом передачи инфекции, которая очень быстро приводит к воспалению.
- Переохлаждение. Когда на организм постоянно влияют низкие температуры, снижается способность иммунной системы противостоять инфекциям. Кроме того, может произойти рецидив хронических состояний, вирусных в том числе.
- Стресс. Под воздействием стресса снижается естественная защитная функция организма. Переутомление и стресс не могут стать прямой причиной появления уретрита, но косвенно, в сочетании с некоторыми другими факторами, способствуют развитию заболевания.
- Мочекаменная болезнь. Довольно часто это заболевание поражает именно мужской пол. Стенки уретры подвергаются травмам, когда по ним проходят камни или даже песок. Благодаря такому травмированию микроорганизмы развиваются гораздо активнее.
- Заболевания и травмы полового члена. Различного рода повреждения полового члена увеличивают вероятность развития болезни.
Симптомы мужского уретрита
Как уже было сказано, первые симптомы болезни у мужчины появляются стремительно. Характеристика симптомов и их интенсивность зависит от типа возбудителя. Например, заражение гонореей проявляется гораздо быстрее, чем заражение кандидозом, а аллергический уретрит даст о себе знать уже спустя несколько часов. Туберкулезный вид заболевания проявляется спустя несколько лет после заражения.
Обычно такой тип болезни, который так или иначе затрагивает уретру, проявляется в процессе мочеиспускания. Уретрит у мужчин – не исключение. Мужчина может испытывать чувство жжения, боль и другие неприятные ощущения. Порой возникает зуд.

При этом часто начинаются различного рода выделения. Их цвет, текстура, внешний вид отличаются в зависимости от того возбудителя, который стал причиной возникновения болезни. Так, при бактериальном возбудителе часто возникает гной. Такого типа выделения особенно ярко проявляют утром, они могут быть заметны в виде корки на половом члене. Иногда происходит покраснение меатуса, а также его склеивание.
Сам процесс мочеиспускания нарушается, моча имеет мутный цвет, иногда с примесью крови.
Уретрит может переходить в хроническую стадию. В таком случае более яркие симптомы будут беспокоить только в периоды обострения. Итак, в зависимости от типа болезни выделяют следующие симптомы:
- Гонорейный. Выделения имеют желтый или серый оттенок, сперма иногда содержит кровяные примеси. Процесс испускания мочи сопровождается резкой болью, моча мутная.
- Вирусный. Первые симптомы проявляются не сразу после заражения, спустя время. Могут возникнуть побочные признаки заболевания, например воспаления глаз или/и суставов. Другие признаки, такие как боль при испускании мочи, выражены слабо, из уретры часто наблюдаются слизистые выделения, обычно без выраженных болевых ощущений.
- Хламидийный. Этот возбудитель часто приводит к развитию хронической формы болезни. Выделений может не быть, как и боли при мочеиспускании.
- Микоплазменный. Такой тип возбудителя в отдельной форме встречается довольно редко. Часто в совокупности с гонорейной формой или трихомонадной. Характеризуется выделениями серого или белого цвета. Головка полового члена становится очень чувствительной, мужчина испытывает постоянный зуд. Мочеиспускание вызывает дискомфорт.
- Микотический. При этом типе симптомы могут развиваться в течение 20 дней, чаще проявляются водянистыми прозрачными выделениями c небольшими творожнообразными комочками.
- Уреаплазменный. Редко встречается в отдельной форме. Характеризуется зеленоватыми выделениями из мочевыводящего канала. Зуд, болевые ощущения возникают в процессе мочеиспускания, а особенно ярко симптомы проявляются при алкогольном опьянении и после полового акта.
- Гарднереллезный. Симптоматика в этом случае выражена не активно, первые признаки проявляются через несколько недель после заражения.
- Туберкулезный. Симптомы затрагивают и другие органы, поэтому больной может испытывать множество общих неприятных ощущений: повышенную утомляемость, повышение температуры тела, потливость.
- Травматический. Присутствует достаточно интенсивная боль и зуд в процессе мочеиспускания.
- Аллергический. Зуд и жжение, которые проявляются в интенсивной форме практически сразу, при этом часто бывает отек.
Диагностика мужского уретрита
Для мужчины, который подозревает у себя наличие уретрита, рекомендуется немедленно обратиться за помощью к врачу-урологу.

Каким образом происходит диагностирование этого заболевания? Сперва врач собирает анамнез заболевания и жалоб от пациента. Уролог поинтересуется временем, когда начали проявляться характерные симптомы, такие как боль, жжение, а также насколько часто мужчина испытывает позывы к мочеиспусканию. Кроме того важно узнать, имеются ли сопутствующие хронические заболевания, а также какой образ жизни ведет мужчина, особенно что касается половой сферы. Обязательно проходит физический осмотр половых органов. Затем могут быть назначены дополнительные анализы, такие как микроскопия мазка.
Мазок берется из уретры, при этом исследуются клетки и содержимое канала. Такой вид исследования не используется при острых формах болезни. Важным методом диагностики считают и уретроскопию. Она помогает понять общее состояние мочеиспускательного канала, при уретроскопии уретра осматривается с помощью особого увеличительного прибора – уретроскопа.
Помимо специфических методов диагностики, направленных на обследование состояния органов мочеиспускания, используют и общие методы исследования, например анализ мочи, крови. У мужчин часто назначают также УЗИ предстательной железы, мочевого пузыря и других близлежащих органов, которые могут быть подвержены инфекции. Замечательным методом диагностики является также ПЦР-анализ крови, которые позволяет выявить наличие инфекций, передающихся половым путем.
Основные методы лечения
В определении основных направлений в лечении большую роль играет тщательная диагностика. После того как больной сдаст анализ мочи, крови, бак посев, мазок из уретры и другие необходимые анализы. На основании результатов врач должен назначить комплексное, наиболее подходящее пациенту лечение. Если соблюдать все рекомендации врача и предписания, прогноз терапии обычно положительный.

Терапевтический курс обычно не предполагает нахождения больного в больнице и может проводиться в амбулаторных условиях. Помимо назначения ряда препаратов, врач также должен дать рекомендации по изменению образа жизни, что сделает лечение более эффективным. Пациенту следует пройти полный курс терапии, чтобы заболевания не переросло в хроническую форму. При этом не следует заниматься самолечением, это может быть опасно. Доктор должен проверить эффективность назначенных медикаментов через специальный тест на реакцию и чувствительность пациента. На период проведения терапии следует строго следить за своим режимом питания, пить много жидкости, воздерживаться от половых актов и не прерывать курс.
Тип лекарств, которые могут быть назначены, зависят от возбудителя заболевания. Например, бактериальный лечится антибиотиками особой группы. Могут также назначить сопутствующие препараты, если присоединяются другие виды возбудителей.
Средства, которые призваны бороться с уретритом, нельзя принимать бесконтрольно, это может только ухудшить ситуацию и привести к хронической стадии.
Важно поддерживать иммунитет во время лечения, могут быть назначены витамины и иммуностимуляторы. Для того чтобы оценить результаты терапии, сдают мазок из уретры. Сделать это следует несколько раз, чтобы получить наиболее достоверный результат.
Для некоторых других возбудителей, таких как кандидозные, назначают противогрибковые препараты. Доктор может посчитать нужным назначить физиотерапевтические процедуры при отсутствии острого течения болезни, к таким относят электрофорез, лазеротерапию и т.д.
Профилактика болезни
Простатит, который довольно часто встречается у мужчин в возрасте после 50 лет, не редко возникает как следствие уретрита, перенесенного ранее. Конечно, очень трудно обезопасить себя от всех возбудителей, которые могут вызвать уретрит. Однако, существуют меры, призванные снизить риск развития и возникновения этой неприятной болезни:
- Избегайте незащищенных половых актов;
- Сохраняйте нормальную температуру тела, не подвергайтесь переохлаждению;
- Физические нагрузки должны быть умеренными, чрезмерная физическая активность может навредить;
- Не терпеть позыв к мочеиспусканию;
- Следить за питанием: свести к минимуму употребление алкоголя, жирной, острой и соленой пищи;
- При наличии каких-либо хронических заболеваний – обращаться к врачу без промедлений.
Соблюдение этих простых правил повышает шансы на успешное лечение даже при наличии уретрита.





