Сыпь у мужчин
Сыпь может быть симптомом многих заболеваний. Если высыпания появляются в паховой области у мужчин, высока вероятность заражения венерическими болезнями, ВИЧ, размножения условно-патогенной микрофлоры. Появление сыпи в районе паха у мужчин – тревожный симптом, требующий комплексной лабораторной диагностики. Поэтому откладывать визит к врачу не стоит.
Специалисты многопрофильной клиники «Диана» проведут диагностику и лечение причин появления неприятных высыпаний у мужчин.
Сыпь в паху у мужчин: причины
Паховая сыпь у мужчин поражает:
- мошонку;
- ствол и головку пениса;
- анальное отверстие и прианальную зону;
- внутреннюю поверхность бедер;
- надлобковую зону.
Кожа полового члена и внутренней поверхности бедер реагирует на размножение инфекции изменением структуры, так как эпидермис в этой области очень тонкий и чувствительный. Поэтому при появлении сыпи, кожный покров гениталий меняет текстуру. Могут появиться гиперемированные пятна, мелкие волдыри, прыщи, полые пузырьки, язвы, эрозии, т.д. При половых инфекциях высыпания распространяются на слизистые оболочки и меняют их цвет.
Сыпь в области промежности у мужчин, может быть реакцией на такие изменения в организме:
- ослабление иммунной системы (в том числе заражение ВИЧ);
- заражение венерическими инфекциями (стафилококк, хламидии, герпес, гонококк);
- размножение условно-патогенной флоры (кандидоз);
- нарушения эндокринного характера, изменение выработки половых гормонов;
- аллергическая реакция (на употребленные продукты, контакт с синтетической тканью);
- кожные заболевания (псориаз, дерматит).
Способствуют появлению паховых высыпаний такие факторы:
- несоблюдение правил интимной гигиены;
- хаотичная половая жизнь;
- отказ от профилактических осмотров у уролога;
- отказ от использования презервативов;
- избыточная масса тела;
- употребление экзотической пищи;
- злоупотребление алкоголем и табаком.
Сыпь в паху у мужчин: дополнительные симптомы
Высыпания в области гениталий у мужчин проявляются по-разному. Тип и характер высыпаний зависит от причины дерматологической реакции. Сыпь может быть мелкой и крупной, красной, белой, розовой. Пораженные участки часто тревожат пациента зудом или кровоточивостью. Иногда волдыри лопаются и из них вытекает серозная жидкость.
Клиническую картину часто дополняют такие симптомы:
- боль в промежности, особенно в яичках;
- зуд в области гениталий;
- болезненность и жжение при мочеиспускании, эякуляции;
- отек мошонки и полового члена;
- трещины и ранки на внутренней поверхности бедер;
- шелушение кожи и образование чешуек на слизистых оболочках;
- покраснение анального отверстия;
- открытые раны промежности, которые долгое время не заживают;
- боль во время полового акта;
- появление крови в сперме и моче;
- повышение температуры тела;
- мышечные и головные боли;
- общая слабость.
Комплекс тревожных признаков всегда разный, так как клиническая симптоматика каждой болезни индивидуальна.
Сыпь в интимной зоне у мужчин: половые инфекции
Болезни, передающиеся половым путем – самая частая причина появления сыпи в области паха у мужчин. Инфекция поражает мочеполовые пути и распространяется по всему урогенитальному тракту.
Появление высыпаний на головке полового члена, на коже крайней плоти, в области мошонки может быть связано с такими половыми инфекциями:
- Сифилис. Заболевание начинается с образования маленькой язвы на головке полового члена. Со временем ранка заживает, но в паховой зоне появляется мелкие красные высыпания. Красная сыпь на головке у мужчин свидетельствует о заражении инфекцией, возможно бледной трепонемой, которая вызывает сифилис. Красная мелкая сыпь на головке у мужчин при сифилисе наблюдается на начальной стадии поражения. При отсутствии адекватного лечения болезнь принимает тяжелое течение. Характер сифилитической сыпи у мужчин меняется. На половом члене и в промежности появляются язвы, мелкие узелки, красные пятна. Заболевание очень опасно, поскольку бактерия поражает мочеполовые органы, слизистые оболочки и нервную систему;
- Хламидиоз. Это заболевание вызывает болезнетворная бактерия – хламидия. Высыпания при хламидиозе появляются после сильного ослабления иммунитета или присоединения вторичной инфекции. Сыпь на половом члене у мужчин имеет вид плотных узелков. С течением болезни прыщи покрываются чешуей и сливаются в единое пятно. Хламидиоз опасен нарушением половой функции, бесплодием. Болезнь может длительное время протекать бессимптомно, поэтому при любых необычных симптомах, важно немедленно обратиться к врачу.
- Генитальный герпес . Развивается при заражении вирусом герпеса 4 типа. Болезнь поражает всю поверхность полового органа. Герпес генитальный у мужчин проявляется мелкими пузырьками, наполненными серозной жидкостью. Через 2-3 дня пузырьки лопаются, вовлекая в патологический процесс кожу, прилегающую к зоне поражения. Со временем высыпания образуют большие мокнущие раны. Сыпь при генитальном герпесе без адекватного лечения может сохраняться месяцами. Высыпания зудят и болят. Это неизбежно негативно влияет на физическое и психологическое состояние мужчины. Болезнь нельзя вылечить, но профилактические меры позволяют предотвратить обострение и продлить ремиссию.
- Гонорея . Заболевание вызывает гонококковая палочка, которая размножается на поверхности эпидермиса. При этом красная сыпь в паху у мужчин появляется вблизи очагов инфицирования. Высыпания – это ранний признак заражения гонореей. Первые прыщи появляются на головке пениса и уздечке крайней плоти. Бактерия поражает урогенитальный тракт и способна проникать в кровь больного. Последнее опасно распространением бактерии по всему организму и поражением внутренних органов.
- Трихомониаз . Болезнь практически всегда протекает без симптомов, поэтому в большинстве случаев принимает хроническую форму. При хроническом трихомониазе на пенисе и яичках появляется красная сыпь. Высыпания постоянно зудят и могут распространяться на всю промежность. Болезнь сопровождается патологическими выделениями из уретры.
- Вирус папилломы человека. Присутствие вируса в организме выявляют у каждого второго пациента. У мужчин болезнь проявляется высыпаниями в виде остроконечных бородавок. Иногда высыпания имеют вид белых мелких прыщиков. Кондиломы появляются на головке, крайней плоти, стволе члена, мошонке, лобке, вокруг анального отверстия. Обычно бородавки безболезненны, но при контакте с одеждой и во время секса могут травмироваться. Это доставляет дискомфорт. ВПЧ требует постоянного медицинского контроля, поскольку вирус папилломы – главная причина развития рака половых органов.
Сыпь при ЗППП у мужчин требует немедленного вмешательства специалиста. Врач назначит необходимые анализы для определения типа возбудителя болезни. Своевременное определение причины неприятного симптома позволяет правильно подобрать лечение и избежать осложнений.
Сыпь при молочнице у мужчин
Причиной появления белой сыпи на головке полового члена у мужчин может стать грибковая инфекция. Некоторые типы грибков в норме населяют половую микрофлору, другие проникают из внешней среды. Активное размножение грибковых микроорганизмов приводит к появлению неприятных симптомов.
Наиболее часто поражают слизистые оболочки половых органов грибы рода Кандида. Кандидоз или молочница у мужчин часто развиваются при ослаблении иммунитета, реже при заражении во время секса. При кандидозе у мужчин появляется сыпь и зуд на головке. Со временем неприятные симптомы распространяются по всей промежности.
Высыпания при молочнице сопровождаются постоянным зудом в области паха, а слизистые оболочки покрываются белым налетом. Часто наружные половые органы отекают и болят при контакте с бельем. Сыпь на гениталиях у мужчин при молочнице сопровождается раздражением пораженных участков. В области полового члена ощущается жжение, которое усиливается при мочеиспускании.
Сыпь при ВИЧ у мужчин
Покраснение и сыпь на головке у мужчин также могут появляться при заражении вирусом иммунодефицита человека. Высыпания при ВИЧ локализуются на половых органах и в ротовой полости.
Сыпь при ВИЧ-инфекции у мужчин выглядит как папулезные мелкие прыщики. Это главный признак заражения. Однако болезнь может сопровождаться комплексом других симптомов:
- высокая температура;
- увеличение лимфоузлов в паху;
- расстройство желудка (диарея, тошнота);
- повышенная потливость;
- снижение веса;
- постоянное чувство усталости.
Если в организме пациента присутствует герпес, то вирус быстро активизируется из-за ослабления иммунитета. В ротовой полости и на гениталиях появляются водянистые пузырьки, которые лопаются, образуя зудящую рану. Язвы долго не заживают даже при усиленном лечении.
ВИЧ-сыпь у мужчин на начальной стадии поражает головку, уздечку и ствол полового члена. Активизация вируса приводит к распространению высыпаний. Красные пятна, мелкие прыщики, язвы могут появиться на лице, груди, животе, плечах. На последнем этапе развития болезни высыпания приобретают вид фурункулов и бугорков. А красные пятна становятся багровыми или фиолетовыми.
ВИЧ – тяжелое заболевание, которое часто заканчивается смертью больного. Если пациент замечает папулезные высыпания на половых органах, следует немедленно обратиться к врачу. Избавится от вируса полностью невозможно, но современный подход к поддерживающей терапии позволяет пациентам с этим диагнозом жить полноценной жизнью.
Высыпания при педикулезе лобка
Лобковый педикулез – это паразитирование вшей в интимной зоне. Заболевание у мужчин протекает тяжело, иногда паразиты распространяются на веки и брови. При этом заболевании появляется мелкоточечная сыпь и раздражение в лобковой зоне.
При лобковом педикулезе сыпь в области паха у мужчин чешется постоянно. Нестерпимый зуд приводит к образованию травм и мокнущих ран. Такое состояние опасно присоединением вторичной инфекции. Кожа лобка постепенно утолщается, становится плотной. Вши располагаются у корня волосков, поэтому их несложно заметить. Вши практически не двигаются, паразитируя на определенном участке. Поэтому кожные проявления могут быть очаговыми. Педикулез заразен и требует немедленного лечения.
Сыпь при гепатите С у мужчин
Гепатит С – воспаление печени вирусной природы. Заболевание может протекать в легкой и тяжелой форме. Однако главный признак любой формы болезни – высыпания на коже с зудящими очагами. Со временем высыпания могут распространяться на слизистые оболочки.
При гепатите С сыпь на коже половых органов у мужчин может иметь разный характер. При этом заболевании наблюдают такие типы высыпаний:
- крапивница – мелкая узелковая сыпь;
- розовые пятна с точечным кровоизлиянием;
- синюшные пятна, в которых хорошо видна капиллярная сетка;
- угревые высыпания с гноем.
Пораженные участки постоянно чешутся, поэтому в промежности могут появиться расчесы. Это приносит дополнительный дискомфорт, поскольку ранки кровоточат и болят. При этом в рану может проникнуть вторичная инфекция.
Сыпь на пенисе в виде крапивницы как обособленный симптом нельзя считать признаком гепатита. Эта болезнь сопровождается также другими специфическими симптомами:
- хроническая усталость;
- боли в суставах и мышцах;
- повышение температуры;
- потеря аппетита, тошнота, рвота;
- неприятный запах изо рта;
- расстройство сна;
- обморок, головная боль.
Дерматологические высыпания в паху
Сыпь между ног у мужчин может иметь дерматологическую природу. Патологические высыпания при этом распространяются по всему кожному покрову, захватывая наружные половые органы.
Высыпания в области гениталий появляются при таких кожных патологиях:
- Дерматит . Болезнь возникает как реакция организма на раздражитель (аллерген). Изменения кожного покрова при этом не имеют инфекционной природы. На коже половых органов образуются мелкие розовые прыщики или пятна. Аллергия может протекать в виде везикулезной сыпи с мокнущими ранами. Иногда наблюдают ярко красную сыпь с отеком половых органов. При несоблюдении интимной гигиены, пораженные участки могут чесаться. Кожа пениса и промежности через 2-3 дня начинает шелушиться. Вызвать аллергическую реакцию могут экзотические продукты, синтетическое белье, лечение антибиотиками, др.;
- Экзема . Патология всегда начинает развиваться с мошонки. Постепенно болезнь поражает половой член, анальное отверстие, лобок. Кожа в интимной зоне грубеет, образуя сухие пятна, появляется шелушение. Визуально и на ощупь заметны розовые бугорки, шишки и пятна плотной структуры на коже интимной зоны;
- Псориаз. Болезнь редко поражает пах у мужчин. Обычно это происходит на запущенной стадии заболевания, когда пациент уже знает свой диагноз. При псориазе на голове пениса появляются красноватые бляшки. Высыпания постепенно сохнут и шелушатся, что приводит к образованию трещин. Псориатические высыпания очень болезненны, поскольку кожа в интимной зоне тонкая и чувствительная.
Реакцию в виде паховой сыпи организм мужчины дает на разные заболевания и патологические состояния. Чаще всего это инфицирование вирусами и бактериями, аллергическая реакция, результат паразитирования вшей. Иногда эрозии и язвы на пенисе и в промежности наблюдаются при онкологии половых органов.

Сыпь в паху – это всегда симптом патологии, диагностировать которую сможет только профильный специалист. Врачи медицинского центра «Диана» окажут профессиональную медицинскую помощь и помогут избежать опасных осложнений.
Прыщи в паху — методы борьбы с неприятным заболеванием
Высыпания на теле – неприятное кожное заболевание, которое, помимо физического, провоцирует также психологический дискомфорт. Причины возникновения прыщей, а также места их расположения разнообразны. Высыпания бывают как относительно безобидными, так и являться симптомом серьезной патологии. Прыщи в паху у мужчин могут быть результатом неправильного бритья или иметь более опасную причину, а именно – заболевание, передающееся половым путем. Своевременная, комплексная диагностика позволит дифференцировать патологию и вылечить ее в кратчайшие сроки.
Классификация прыщей в паховой области. Стадии развития
Прыщи в паху у мужчин, согласно механизму развития, могут быть как воспаленными, так и не воспаленными.
Невоспаленными могут быть закрытые и открытые прыщи, а именно:
- комедоны (черные прыщи);
- подкожные белые угри.
К воспаленным высыпаниям относятся такие виды прыщей, как:
- папулы (бугорки красного цвета, имеющие небольшой размер);
- пустулы (гнойные прыщи, имеющие ободок красного цвета, также появляющиеся в паху у мужчин).
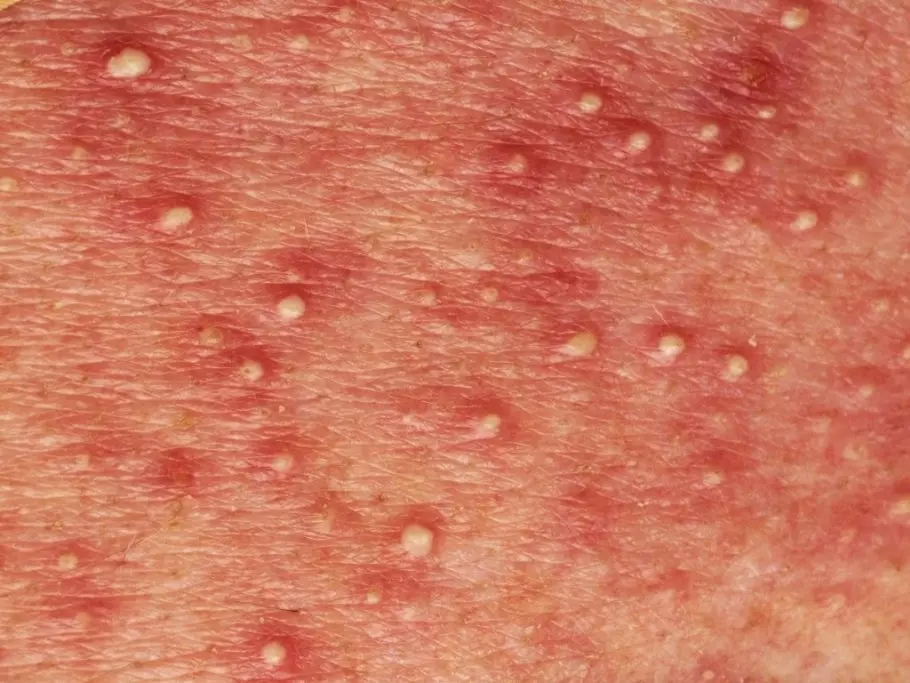
Прыщи в паху у мужчин чаще всего не относятся к серьезным заболеваниям и, кроме определенного неудобства, ничем себя не проявляют
Принимая во внимание степень распространения высыпаний, можно выделить три этапа или стадии, а именно:
- Легкая форма. Для легкой стадии характерно наличие одиночных прыщей или в виде сыпи. Суммарное количество прыщей не должно превышать десяти штук. Высыпание имеет невоспаленный характер.
- Средняя форма. Суммарное количество прыщей, характерное для средней стадии – не более сорока штук. Высыпание имеет воспаленный характер. Возможно появление фурункулов.
- Тяжелая форма. Высыпания имеют как невоспаленный, так и воспаленный характер. Суммарное количество прыщей значительно превышает сорок штук. Для тяжелой стадии характерно наличие фурункулов большого размера, простудной сыпи.
При возникновении какого-либо вида высыпаний, независимо от стадии патологического процесса, рекомендуется незамедлительно обратиться к специалисту. Вовремя диагностированное заболевание поддается лечению гораздо легче, нежели запущенная форма, позволит предупредить развитие серьезных осложнений.
Эксперт о прыщах в паху

Определить природу высыпаний можно только после тщательного обследования. Сыпь в области паха протекает в трех формах в зависимости от наличия или отсутствия воспалительного процесса, количества высыпаний. Лечение назначается только врачом. В зависимости от заболевания могут применяться противогрибковые, антибактериальные, противоаллергенные препараты. Для купирования воспаления могут назначить такие мази, как «Левомеколь», «Ихтиоловая». Немаловажное значение отводится профилактике. Следует отдавать предпочтение свободному нижнему белью из натуральных тканей, ежедневно принимать душ, правильно питаться, повышать иммунитет. Своевременная диагностика заболевания поможет предотвратить опасные осложнения.
Причины возникновения высыпаний
Возникновение прыщей может быть спровоцировано массой причин. Сыпь в паховой области может свидетельствовать о наличии патологий, сбоев в работе какого-либо органа или быть совершенно безопасной.

Появление прыщей в интимном месте должно насторожить мужчину, а патологию следует лечить после консультации с дерматологом
Чтобы понять, опасны прыщи или нет, важно выявить причины их возникновения:
- ослабленные силы иммунитета;
- наличие заболеваний передающихся половым путем;
- неправильное бритье;
- употребление в пищу продуктов низкого качества;
- недостаточная гигиена тела и паховой области в частности;
- наличие в анамнезе сахарного диабета;
- гормональные сбои, происходящие в период подросткового возраста или в результате приема гормональных лекарственных препаратов;
- частые стрессы, психоэмоциональное перенапряжение;
- аллергическая реакция организма на продукты питания, средства гигиены, медикаменты, белье;
- дерматологические заболевания.
Для предупреждения развития осложнений или серьезных последствий сыпи важно незамедлительно обратиться к специалисту для уточнения диагноза и получения необходимых рекомендаций по лечению заболевания.

Прыщи в мужской интимной зоне можно условно подразделить на неопасные угри и образования, которые могут быть симптомами заболеваний
Прыщи как симптом венерических патологий
ЗППП – серьезная патология, требуемая незамедлительного лечения. Сигналом появления заболевания может служить появления различного вида высыпания:
- Сифилис. Инфекционное заболевание с хроническим течением. Через несколько дней после заражения появляется твердый шанкр. В активной фазе характерна небольшая розовая сыпь. Со временем на месте прыщиков формируются язвы. Отмечается ухудшение общего состояния, появление бледных пятен по всему телу, повышение температуры тела.
- Генитальный герпес. Характерно наличие одиночных пузырей (водянистых или гнойных), которые сливаются, лопаются и образовывают язвы.
- Педикулез. Зудящие прыщи, сформированные на месте укуса вшей. Возможен переход на подмышечные впадины, брови, ресницы.
- Контагиозный моллюск. Характерно формирование бородавкоподобных прыщей, имеющих углубление. Содержимое имеет творожистую структуру. Выдавливание прыщей приводит к инфицированию всего тела.
Прыщи в паху у мужчин, как симптом ЗППП должны быть незамедлительно обследованы. Своевременное исследование и терапия позволят избежать развития осложнений и серьезных последствий.
Прыщи как симптом относительно безобидных дерматологических заболеваний
Не все высыпания интимной локализации опасны.
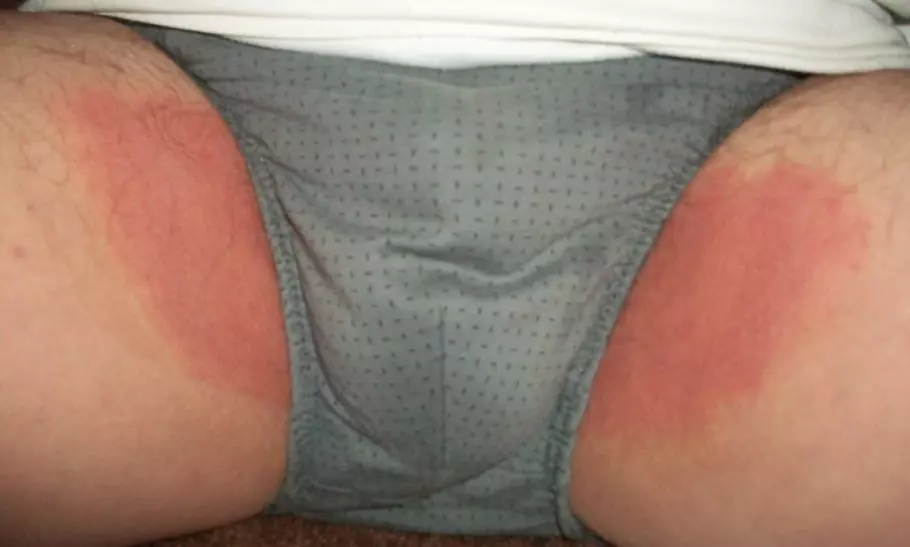
Контактный дерматит: аллергическое проявление на моющие средства или синтетику
Так, появления прыщей может быть вызвано пренебрежением гигиеническими требованиями во время бритья или банальной аллергической реакцией на синтетический материал нижнего белья:
- Воспаление потовых желез. Возникает в результате инфицирования железы стафилококком при несоблюдении гигиены или повреждениях кожи. Прыщики болезненные и зудящие.
- Контактный дерматит. Проявление аллергической реакции в ответ на синтетический материал нижнего белья или средства личной гигиены. Характерно наличие мелких зудящих прыщиков, покраснение, отечность.
- Фурункулез. Воспалительный процесс в фолликуле, для которого характерно постепенное формирование большого прыща. Со временем происходит формирование гнойного стержня, который либо вскрывается самостоятельно, либо требует хирургического вскрытия.
- Акне. Может быть результатом гормональной перестройки, применения низкокачественных средств для личной гигиены или несоблюдением гигиенических норм.
Несмотря на то, что такие высыпания являются относительно безопасными, они, все же, требуют обращения к специалисту.

Паховый гидраденит — воспаление паховых сальных желез, вызванное проникновением золотистого стафилококка
Прыщи как сигнал опасных патологий
Возникновение прыщей в районе паха у мужчин может сигнализировать о развитии таких заболеваний:
- Псориаз. Хроническое поражение кожи, которое характеризуется наличием зудящих чешуек, расчесывание которых приводит к капиллярному кровотечению.
- Себорейный дерматит. Различают жирную и сухую формы. Первая развивается в результате повышения выработки кожного сала, вторая – его снижения. Характерно возникновение одиночных прыщей, которые со временем сливаются.
- Жировая киста. Закупорка сальной железы. Небольшой размер, безболезненна.
- Киста бартолиновой железы. Закупорка протока вызвана гонококком или кишечной палочкой.
- Паховая эпидермофития. Возникает в наиболее влажном и теплом месте. Характерно наличие небольших круглых пятен, покрытых коркой, которые увеличиваясь в диаметре, распространяются на соседние участки кожи.
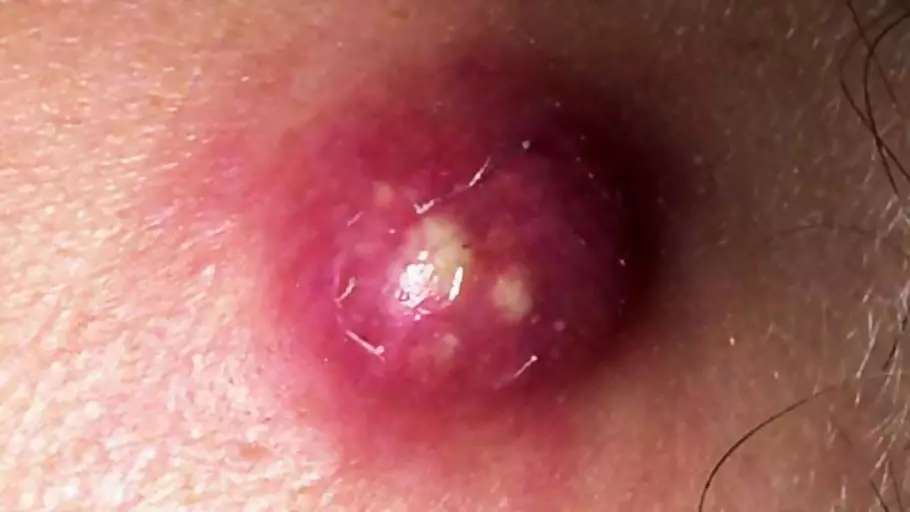
Отдельную группу представляют простудные прыщи — яркие красные бугорки с внутренним загноением
- Пузырчатка. О наличии такого заболевания свидетельствует появление небольших водянистых пузырей, которые вскрываясь, образуют болезненные эрозии. Болезнь сопровождается повышением температуры, обезвоживанием. В редких случаях, при отсутствии лечения (несвоевременном лечении) возможен летальный исход.
- Эритразма. Характерно наличие легкой чешуйчатой сыпи, сопровождается зудом, дискомфортом. Возникновение связано с повышенной потливостью, а также нарушением уровня рН кожи.
- Импетиго. Характеризуется появлением корочек, пузырьков, эрозий. Спровоцировано инфицированием кожи стрептококком или стафилококком при отсутствии надлежащей гигиены или повреждении кожи.
- Грибковое поражение кожи. Характерны водянистые прыщи, красные бугорки небольшого размера (папулы), чешуйки. Патологический процесс развивается быстро. Отмечается сливание одиночных поражений кожи в одно пятно. Может возникнуть в результате длительного приема антибиотиков, гормональных препаратов, а также у людей с сахарным диабетом, онкологией.
При возникновении сыпи в паховой области рекомендуется срочно обратиться к врачу, это позволит избежать серьезных осложнений и, даже, спасти жизнь.
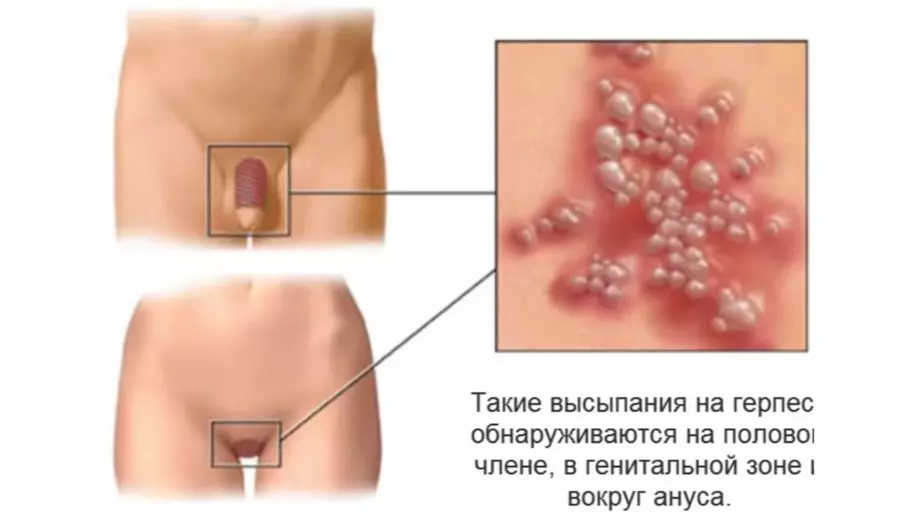
Сифилис: мелкая сыпь розового цвета в паху и прыщи на половом органе, переходящие в открытые язвы
Методы терапии
При выявлении высыпаний интимной локализации рекомендовано незамедлительно обратиться к специалисту. Лечение прыщей в паху у мужчин назначается исключительно врачом, на основании результатов, полученных после проведения диагностики.
Так, например:
- Грибковое поражение кожи лечится путем применения противогрибковых препаратов.
- Терапия себорейного дерматита осуществляется кортикостероидами, а также УФО на область поражения.
- Избавиться от импетиго помогают ранозаживляющие и антибактериальные препараты.
- Применение местных антибактериальных средств эффективно при эритразме.
- Терапия паховой эпидермофитии осуществляется путем применения противоаллергических и гормональных препаратов.
- При выявлении псориаза, пациенту назначается комплексное лечение, подразумевающее применение иммуномодуляторов, гормональных, противовоспалительных средств, а также ряда физиотерапевтических процедур (грязелечение).
При диагностировании ЗППП и других опасных болезней, одним из симптомов которых является появление прыщей, лечение назначается комплексное и подразумевает индивидуальный подход.
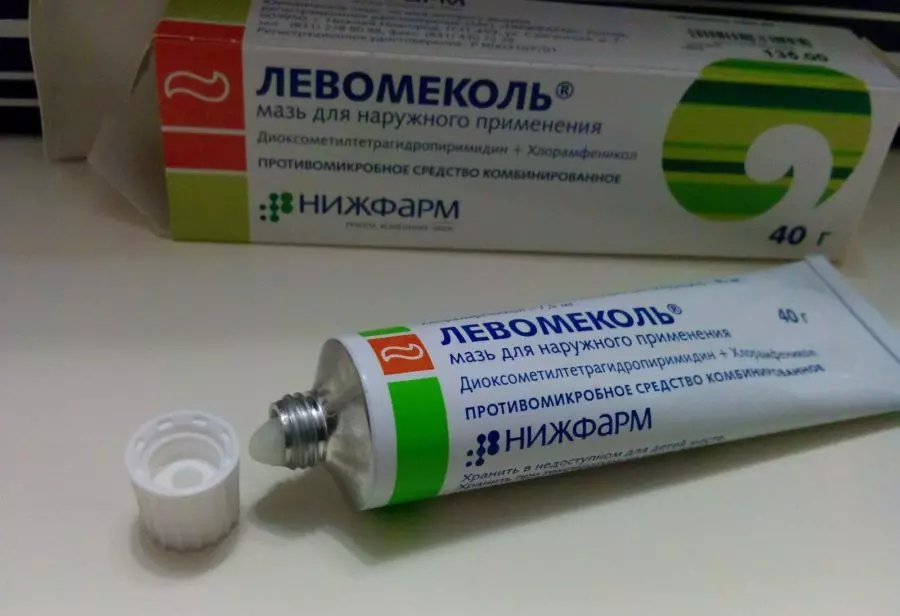
Лечение для устранения воспалительного процесса можно производить с помощью препарата Левомеколь, наносимого 2 раза в день до излечения
От сыпи неинфекционного характера, гнойной, эффективны такие средства:
- Мазь «Левомеколь». Выраженное антибактериальное, противовоспалительное действие.
- Ихтиоловая мазь. Эффективна при гнойной сыпи. Средства активно вытягивают гной, что способствует скорейшему очищению и заживанию раны.
- Раствор йода. Ускоряет выход гноя.
- Алоэ. Противовоспалительное, подсушивающее действие. Ускоряет выход гноя.
- Перекись водорода. Подсушивающее, антисептическое действие.
Независимо от серьезности высыпания, самолечение категорически запрещено. При обнаружении прыщей интимной локализации рекомендовано обратиться к врачу.
Профилактические мероприятия
Независимо от причин, спровоцировавших возникновение прыщей в области паха у мужчин, лечение – это всегда сложный, а иногда и очень продолжительный процесс.
Поэтому, с целью предупреждения высыпаний в паховой области рекомендуется не пренебрегать профилактическими мероприятиями, а именно:
- Выбирая нательное белье, необходимо отдавать предпочтение трусам из натуральных, а не синтетических материалов. Носить белье, которое сидит свободно, не облегает.
- Не следует пренебрегать гигиеническими процедурами. Необходимо ежедневно (желательно дважды на протяжении дня) принимать ванну или душ, особое внимание, уделяя очищению паховой области.
- В качестве средств для личной гигиены важно подбирать средства, предназначенные именно для этого.
- Одним из важных пунктов профилактики является избегание случайных половых контактов, тем более без использования презерватива.
- Питание должно быть полноценным и разнообразным, это предотвратит понижение иммунитета, которое является провоцирующим фактором прыщей в паховой области. Рекомендуется избегать или максимально снизить потребление вредной пищи (полуфабрикатов, жареного, копченного).
- Для улучшения состояния кожи можно принимать витаминно-минеральные комплексы. Перед приемом рекомендовано обратиться к специалисту за консультацией, это позволит подобрать наиболее оптимальный комплекс.

Употребление некачественных продуктов и полуфабрикатов может также привести к аллергической реакции
- Стрессовые ситуации, психоэмоциональное перенапряжение способны отрицательно воздействовать на работу сальных желез, снижать защитные силы организма.
- Ведение здорового и активного образа жизни невозможно без отказа от курения и алкоголя (или значительного сокращения потребления).
- Внимательное отношение к своему здоровью. При возникновении каких-либо симптомов, свидетельствующих о наличии проблем в организме, рекомендуется незамедлительно обратиться к специалисту. Своевременное обследование и терапевтические методы позволят предупредить опасные последствия.
При возникновении прыщей в паху у мужчин, которые чешутся или болят, вызывая дискомфорт, важно незамедлительно обратиться к специалисту. Своевременное обнаружение болезни на ранней стадии позволит максимально быстро и эффективно избавиться от высыпаний и возможных последствий.
При каких заболеваниях возникают прыщи в паху у мужчин
Опытным дерматологам известно, что прыщи в паху у мужчин возможны на фоне самых разных заболеваний. Такие люди могут быть источником инфекции, поэтому данная проблема является очень актуальной.

Сыпь является косметическим дефектом и может затруднять половую жизнь.
Прыщи в области гениталий у мужчин
Под прыщами подразумеваются любые элементы сыпи красноватого или розового цвета, которые возвышаются над кожей. Это могут быть везикулы, папулы или пустулы.
Сыпь бывает признаком какого-либо заболевания или результатом раздражения кожи. Данный симптом часто сочетается с болью, зудом, покраснением кожи паховой зоны и болезненностью.
Наиболее частыми причинами появления прыщей являются:
- вторичный сифилис;
- генитальный герпес;
- аллергическая реакция;
- несоблюдение личной гигиены;
- бритье волос тупым лезвием;
- ношение тесного белья из синтетической ткани;
- фтириаз;
- микоз;
- фурункул;
- хронический зудящий дерматоз;
- пузырчатка;
- псориаз;
- контактный дерматит.
Прыщи в паху у мужчин часто возникают при ношении некачественного белья. Трусы из синтетических тканей, плотно прилегающие к телу, могут раздражать кожу.
Проявляется это мелкой сыпью, зудом и локальным покраснением. В области потертостей кожа травмируется. Нарушается ее защитная функция, что способствует проникновению инфекции.
Усугубляют ситуацию следующие факторы:
- тесное белье;
- несоблюдение личной гигиены;
- потливость;
- редкая смена нижнего белья.
Вот почему мужчинам рекомендуется носить трусы из натуральной (хлопчатобумажной) ткани.
Сыпь при контактном дерматите
Прыщи в области паха у мужчин являются признаком аллергического контактного дерматита.

Данное заболевание развивается при воздействии на кожу раздражающего вещества. В качестве последнего выступают гели, средства для интимной гигиены, смазки, латекс, синтетические материалы, мыло, краска, стиральные порошки и мочалки.
Аллерген воздействует на кожу, вызывая со временем реакцию замедленного типа. Развивается сенсибилизация.
Это становится причиной повышения чувствительности кожи к раздражителю. Часто прыщи в паховой области возникают при ношении новой, недавно покрашенной и грязной одежды. В этом случае сыпь возникает с обеих сторон.
Очаг поражения имеет четкие границы. На фоне покраснения и отека возникают папулы. Вскоре они заполняются жидкостью. Так образуются пузырьки (везикулы). Они вскрываются.
Появляются небольшие эрозии. Дополнительные признаки заболевания — зуд и шелушение. Расчесы становятся причиной повреждения кожи и инфицирования. В данном случае возможно образование пустул.
Причина в генитальном герпесе
Сгруппированные прыщики в паху — симптом генитального герпеса. До 90% мужчин инфицированы ВПГ, но экзантема возникает не у каждого больного. Возбудителями герпеса являются вирусы 1-го и 2-го типов.
Это высококонтагиозное заболевание. Больной мужчина может легко заразить свою партнершу. Половой путь инфицирования является основным.

Факторами риска являются:
- незащищенные вагинальные, анальные или оральные связи;
- пользование чужими бритвами и мочалками;
- посещение бань и саун;
- ношение чужого белья;
- слабый иммунитет;
- наличие ВИЧ-инфекции;
- наркомания;
- алкоголизм.
В группу риска входят коммерческие секс-работники и гомосексуалисты.
У мужчин причина активизации вируса может крыться в приеме цитостатиков, иммунодепрессантов и кортикостероидов.

Обострения наблюдаются при интенсивной инсоляции, стрессе, переутомлении и переохлаждении.
При первичном герпесе через несколько дней после заражения в районе паха появляются красные прыщи в виде пузырьков.
Они сопровождаются зудом и жжением. Везикулы содержат мутный секрет. Они расположены группами.
Первичный генитальный герпес проявляется признаками интоксикации. Через 5-7 дней происходит вскрытие везикул.
Образуются язвочки с корочками. В дальнейшем происходит их полное заживление. При первичном герпесе наблюдается двустороннее поражение. При рецидивирующей форме симптомы выражены слабее.
Прыщи при вторичном сифилисе
У мужчин причины появления сыпи в паху самые разные. Одной из них является вторичный период сифилиса. Это венерическое заболевание, возбудитель которого передается преимущественно половым путем.
Сифилис вызывают бледные трепонемы (спирохеты). Вторичный период продолжается до 4 месяцев. Данная патология развивается у мужчин, которые не лечили первичный сифилис.
Различают свежую и рецидивирующую формы заболевания. Основным симптомом являются вторичные сифилиды. Они бывают представлены розеолами, папулами или пустулами.

Особенностью сыпи является ее полиморфизм. Розеолы при сифилисе могут возвышаться над кожей, напоминая волдыри. Их диаметр не превышает 10 мм.
Они возникают группами по 10-12 штук в день. Сыпь исчезает при надавливании на кожу. Реже возникают папулы. Они розового или медно-красного цвета и величиной до 5 мм.
В центре папул наблюдается шелушение. После их исчезновения возникает гиперпигментация.
Иногда при вторичном сифилисе в паху появляются пустулы. Это гнойные пузырьки. Их секрет подсыхает с образованием корочек желтого цвета.
Пустулы при сифилисе могут иметь разную форму. Они напоминают сыпь при импетиго, акне и оспе. Наряду с прыщами в области паха может сохраняться твердый шанкр в фазе разрешения. Дополнительными симптомами вторичного сифилиса являются увеличение лимфатических узлов, выпадение волос, поражение слизистой рта и неврологические нарушения.
Причина в лобковых вшах
Прыщи в паху у женщин и мужчин — признак лобкового педикулеза. Это инфекционное заболевание, которое вызывают вши. Эти паразиты цепляются за волосы, поэтому чаще всего от фтириаза страдают мужчины, которые не бреют зону лобка.

Вши имеют следующие особенности:
- снабжены колюще-сосущим ротовым аппаратом;
- размером до 3 мм;
- круглые и плоские;
- живут до 22 дней;
- сохраняют жизнеспособность вне тела человека в течение 10 дней.
Заражение происходит при половых связях с больным человеком. Возможна передача паразитов через белье и воду. При фтириазе часто образуются гнойники в паху. Они представлены папулами. Нагноение происходит при расчесывании кожи на фоне интенсивного зуда. Изначально появляются красные пятна и папулы. Причина — укусы вшей.
Через некоторое время присоединяется инфекция и образуются гнойные элементы сыпи.
Мужчины, которые регулярно бреются, могут быстро избавиться от паразита. Лобковым педикулезом болеют преимущественно мужчины трудоспособного возраста, которые ведут активную половую жизнь.
Наряду с экзантемой при фтириазе наблюдаются зуд и пигментные пятна. При осмотре можно обнаружить гнид.
Прыщи по типу фурункулов
Возможно образование фурункулов в паху у женщин и мужчин. Это разновидность пиодермии, при которой воспаляются волосяной фолликул, сальные железы и окружающие ткани.
Нарыв очень болезненный. В паху фурункулы образуются редко. Чаще всего они локализуются на шее и голове. Фурункул в паху у женщин и мужчин обусловлен активным размножением стафилококков.
Факторами риска являются:
- пренебрежение правилами интимной гигиены;
- тяжелые соматические и эндокринные заболевания;
- травмы кожи;
- ношение неудобного белья;
- локальный гипергидроз;
- переохлаждение;
- бритье;
- слабый иммунитет;
- прием цитостатиков и гормональных лекарств.
Чаще всего в процесс вовлекается кожа мошонки. Фурункул в паху у мужчин начинается с появления инфильтрата. Кожа краснеет и отекает. Пораженный участок становится болезненным.
В паховой области крупные фурункулы образуются редко. Их диаметр чаще всего составляет около 1 см. Далее развивается стадия нагноения. Образуется стержень, который выходит наружу в виде пустулы.

При наличии чирея в паху может повышаться температура. В тяжелых случаях увеличиваются лимфатические узлы.
Фурункул прорывается и гной выходит наружу. Местные и общие признаки заболевания стихают.
В стадию заживления происходит разрастание грануляционной ткани. Гнойных прыщей в паху бывает несколько. Это состояние называется фурункулезом.
При отсутствии лечения возможно образование абсцесса и развитие других осложнений.
Обследование и лечение пациентов
Схема терапии зависит от основной причины сыпи в паху. Для подтверждения диагноза понадобятся:
- внешний осмотр;
- опрос пациента;
- дерматоскопия;
- общие клинические анализы;
- биохимический анализ крови;
- бактериологический посев отделяемого;
- накожные аппликационные тесты;
- биопсия паховых лимфатических узлов;
- антикардиолипиновый тест;
- серологическое исследование;
- реакция Вассермана.
Во время лечения больным не нужно бриться, так как можно повредить кожу и усугубить ситуацию. Исключением является фтириаз: если мужчина побрил лобковую зону, то это помогает избавиться от паразитов. В лечении фтириаза широкое применение нашли такие лекарства, как Спрей-Пакс и Ниттифор. Они оказывают нейротоксичное действие на паразитов.
При лобковом педикулезе Спрей-Пакс может применяться однократно. После обработки кожу нужно хорошо промыть водой с мылом.

Если у мужчин причиной сыпи послужил вторичный сифилис, то назначаются антибиотики. Предпочтение отдается водорастворимым пенициллинам. Лекарство вводится инъекционным способом.
При непереносимости пенициллинов назначаются макролиды или тетрациклины. Как лечить фурункул в области паха, известно не каждому. В фазу образования инфильтрата кожу протирают антисептиком (спиртом).
Гнойник прижигают йодом. Применяют сухое тепло и ихтиоловые повязки. При формировании гнойно-некротического стержня накладывают повязки с раствором натрия хлорида, а также мази.
При необходимости гнойник вскрывают, соблюдая стерильность. Самостоятельное выдавливание прыща запрещено.
Если по телу пошли множественные фурункулы, то назначаются системные антибиотики. Возможно применение анатоксина или антистафилококковой вакцины.
При сыпи на фоне аллергического дерматита необходимо:
- принимать антигистаминные препараты;
- исключить контакт с раздражителем;
- сменить средство для интимной гигиены;
- брить паховую область только острым лезвием с гелем или пеной под горячей водой;
- регулярно мыть тело;
- носить белье из натуральной ткани;
- чаще стирать трусы.
Таким образом, мужской организм подвержен различным заболеваниям, сопровождающимся сыпью в паховой зоне. Наличие прыщей является поводом для обращения к дерматовенерологу.
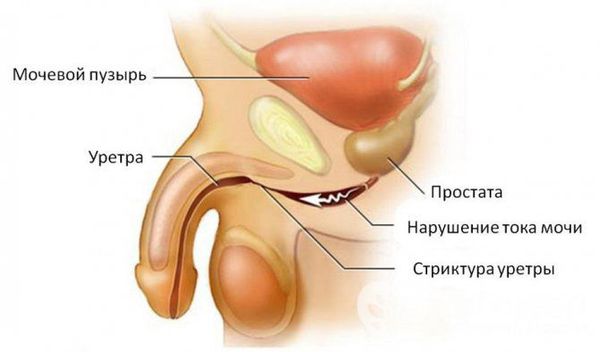
Уретрит у мужчин

Уретрит у мужчин: симптомы и схема лечения
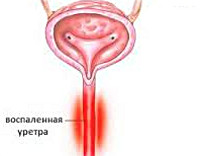
Уретрит – это воспалительное поражение слизистой мочеиспускательного канала. Он диагностируется у пациентов любого пола и возраста, является одним из самых частых урологических заболеваний.
Ввиду особенностей анатомии полового органа воспаление уретры у мужчин имеет характерную клиническую картину течения заболевания и его лечения. Осложнения уретрита принимают локальный характер, поражая все отделы репродуктивной и мочевыделительной системы.
В этой статье мы подробно рассмотрим причины, виды, симптомы, диагностику и лечение уретрита на примере мужской мочеиспускательной системы.

Что это такое?
Уретрит – это воспаление слизистой оболочки уретры, или мочеиспускательного канала. Мужская уретра отличается от женской – она в несколько раз длиннее и имеет S-образный изгиб, это является причиной значительных различий в протекании уретрита у мужчин и женщин.
Классификация
В зависимости от причины уретрит у мужчин подразделяют на инфекционный и неинфекционный, а инфекционный, в свою очередь, на гонококковый и негонококковый.
Неинфекционный уретрит у мужчин бывает следующих видов:
- травматический;
- аллергический;
- застойный (конгестивный).
Негонококковый уретрит разделяют на виды в зависимости от возбудителя:
- вирусный;
- туберкулезный;
- уреаплазменный;
- микоплазменный;
- гарднереллезный;
- бактериальный (вызванный условно-патогенной микрофлорой);
- хламидийный;
- трихомонадный;
- микотический (кандидозный, грибковый);
- смешанный.
По длительности протекания болезни выделяют свежий (острый, подострый и торпидный) и хронический уретрит.
В зависимости от локализации патологического процесса:
- передний уретрит – в переднем отделе мочеиспускательного канала, т. е. расположенном ближе к выходному отверстию на головке полового члена;
- задний – в заднем отделе мочеиспускательного канала, т. е. локализуется ближе к мочевому пузырю.
Свежий (острый) уретрит протекает в три стадии:
- инкубационный период – время от момента заражения до начала заболевания, длительностью от 1-2 дней до 2 недель.
- период выраженной симптоматики.
- период реконвалесценции – полного выздоровления при благоприятных условиях (лечении) или хронизации процесса, т. е. перехода заболевания в хроническую форму в неблагоприятном варианте.
В клинической картине хронического уретрита также выделяют три чередующихся периода:
- обострение (симптомы ярко выражены).
- ремиссия (бессимптомное течение, однако воспалительный процесс не разрешен, он продолжается в неявной форме).
- нестойкая ремиссия (скудные клинические проявления).

Симптомы
Инкубационный период бактериального уретрита длится от 5-7 дней до двух месяцев. Примерно в половине случаев уретрит у мужчин имеет латентное (скрытое) течение, когда симптомы либо вообще отсутствуют, либо имеют настолько невыраженный характер, что не обращают на себя внимания пациента. Первые выраженные признаки заболевания могут в этом случае проявиться через несколько месяцев (в ряде случаев – лет) от момента заражения.
Перечислим основные симптомы уретрита у мужчин:
- Зуд, который наблюдается в зоне гениталий.
- Гиперемия. Наблюдается около отверстия уретры снаружи.
- Болезненные ощущения, жжение в мочеиспускательном проходе. Обычно они возникают в период мочеиспускания или после опорожнения мочевого пузыря.
- Выделения. Особенно часто они бывают утром. Характеризуются неприятным запахом, слизистого или гнойного характера. Чаще всего серого или белого цвета, после высыхания становятся желтыми.
- Припухлость полового члена. Сопровождается значительной болезненностью при прикосновении. В результате этого могут возникать боль при сексуальных актах.
Патологическое состояние может сопровождаться слипанием мочеиспускательного канала. Если мужчина болен уретритом, то могут наблюдаться кровянистые примеси в моче или сперме, болезненные эрекции.
Обычно при уретрите у мужчин не возникает слабость и усталость. При патологии бактериального характера возможна повышенная температура. Воспалительный процесс может распространяться на предстательную железу. Вышеперечисленные симптомы чаще всего проявляются не одновременно.
Симптомы уретрита в зависимости от возбудителя
В приведенной ниже таблице — наиболее типичные симптомы разных видов уретрита.
Инфекционные уретриты:
| Гонорейный | Острая боль при мочеиспускании, наличие серо – желтых выделений из уретры. Моча становится мутной из-за содержащегося в ней гноя. В моче, в сперме — примеси крови. |
| Туберкулезный | В большинстве случаев возникает на фоне туберкулеза почек или генитального туберкулеза. Происходит проникновение микотических бактерий туберкулеза в уретру с током мочи. Протекает малосимптомно (потливость, повышенная утомляемость, субфебрилитет). |
| Микоплазменный | Редко возникает самостоятельно. Обычно микоплазменный уретрит сочетается с трихомонадным или гонорейным. |
| Гарднереллезный | Инкубационный период от одной недели до нескольких месяцев. В большинстве случаев присутствует, как составляющая смешанного уретрита. |
| Вирусный | Симптомы выражены слабо. Течение болезни вялое. Может сопровождаться воспалением суставов и конъюнктивитом. |
| Хламидийный | Рези и жжение отсутствуют, незначительные выделения. В большинстве случаев протекает по хроническому типу. |
| Трихомонадный | Превалирующий симптом – почти постоянный зуд в области головки. Характерны затруднения при мочеиспускании и наличие серовато-белых выделений из уретры. |
| Уреаплазменный | Чаще всего сопровождает трихомониаз или гонорейный уретрит. Инкубационный период составляет около 1 месяца. Присутствуют зеленые или белые выделения, появляется жжение и зуд при мочеиспускании. Обострение симптомов происходит на фоне половых контактов или приема алкоголя. |
| Бактериальный | Симптомы стертые. Инкубационный период может достигать нескольких месяцев. Выделения из уретры гнойные. |
| Микотический | Инкубационный период около 20 дней, присутствует жжение и зуд. Выделения водянистые или слизистые, иногда бледно-розового цвета. |
Неинфекционные уретриты:
| Травматический | Симптоматика напрямую зависит от степени травматического воздействия. Симптомы – боль, жжение при мочеиспускании. |
| Конгестивный | Классические симптомы часто полностью отсутствуют. Проявляется разными видами нарушения половой функции. |
| Аллергический | Отличительная особенность – аллергический отек. Сопровождается зудом и жжением. |
Осложнения
Уретрит – серьезное заболевание, не стоит стесняться обращаться к врачу с этой проблемой, поскольку несвоевременное или неправильное лечение может привести к развитию серьезных осложнений.
Возможно распространение инфекции на другие органы, у пациентов может развиться цистит, пиелонефрит, воспалительный процесс может затронуть яички и их придатки. Наиболее тяжелое осложнение уретрита у мужчин – это простатит, который может привести к неизлечимому бесплодию и половой дисфункции.
Диагностика
При появлении признаков заболевания необходимо обратиться за помощью к специалисту. Уролог назначит тщательное обследование. Ведь симптомы и лечение уретрита у мужчин зависит от вида заболевания и факторов, которые его спровоцировали.
В целом диагностика состоит из следующих методик обследования:
- УЗИ органов мочеполовой системы;
- исследования выделений методом полимерной цепной реакции;
- анализа мочи по Нечипоренко;
- общего и трехстаканного анализа мочи;
- изучения мазка, взятого с уретры;
- общего анализа крови;
- проведения уретроскопии;
- посева мочи на питательную среду.
Именно данные виды обследования предоставляют возможность определить характер заболевания и в дальнейшем назначить правильное лечение.

Лечение уретрита у мужчин
Эффективное лечение уретрита поможет избежать возможных осложнений. Оно проводится при помощи различных лекарственных препаратов – антибиотиков, антисептиков, антиоксидантов, средств иммунотерапии, витаминов, иммуномодуляторов, средств для местного применения. Лекарственную дозировку назначает врач. Важно соблюдать правильное питание, отказаться от алкоголя от сигарет.
Антибактериальные препараты – основа терапии при уретритах любой этиологии. Спектр антибиотиков, применяемых при лечении этого заболевания, достаточно широк. Используются препараты из группы цефалоспоринов, тетрациклинового ряда, макролиды, фторхинолоны, реже применяются препараты пенициллинового ряда. Кандидозный уретрит требует назначения противогрибковых препаратов. Во многих случаях назначаются сразу два антибактериальных препарата.
Препараты для лечения специфического уретрита:
- Олететрин;
- Цефодизим;
- Эритромицин;
- Цефотаксим;
- Спектиномицин;
- Рифампицин;
- Цефокситин;
- Цефтриаксон;
- Доксициклин;
- Спирамицин.
При неспецифическом уретрите показаны препараты:
- Доксициклин;
- Эритромицин;
- фторхинолоны;
- Цефтриаксон;
- Кларитромицин;
- Тетрациклин;
- сульфаниламиды.
Кандидозный уретрит требует назначение таких медикаментов:
- Амфотерицин;
- Нистатин;
- Натамицин;
- Клотримазол;
- Леворин.
Уретрит у мужчин, вызванный гонореей, лечится с применением следующих препаратов:
- Мирамистин;
- Нитазол;
- Тинидазол;
- Хлоргексидин;
- Натамицин;
- Фуразолилдон;
- Метронидазол;
- Цидипол.
Курс лечения в среднем длится 10 дней. Необходимо строго соблюдать схему приема антибактериальных препаратов. Самостоятельно прекращать лечение нельзя, это может привести к переходу заболевания в хроническую форму.
Уретрит, вызванный хламидиями, лечится посредством назначения Доксициклина, Левомицетина, фторхинолонов. При обнаружении в мазке микоплазмы мужчине назначают представителей из группы Тетрациклина. Герпесвирусный уретрит подразумевает лечение с применением Ацикловира, Рибавирина, Ганцикловир, Пенцикловир.

Профилактика уретрита
Доступная профилактика уретрита и его осложнений:
- Исключение чрезмерного физического напряжения, стрессовых ситуаций;
- Регулярное посещение уролога для профилактического осмотра;
- Соблюдение питьевого режима;
- Отказ от незащищенных и случайных сексуальных контактов;
- Регулярное опорожнение мочевого пузыря;
- Отказ от употребления алкоголя;
- Своевременное лечение возникающих заболеваний, половых и грибковых инфекций;
- Соблюдение гигиенических правил, использование преимущественно хлопчатобумажного белья, использование только личных средств гигиены, белья, полотенец.
Чтобы уретрит не перешел в хроническую форму, не вызвал осложнений, нужно своевременно лечить его проявления под руководством уролога. Адекватная диагностика, тщательное соблюдение рекомендаций лечащего врача, отказ от самолечения помогут восстановить и вернуть здоровье мочеполовой системы.
Смотрите также

Молочница у мужчин

Фимоз у мальчиков

Везикулит

Баланопостит у мужчин

Гонорея у мужчин

Азооспермия
1 комментарий
Я лечил острый первичный уретрит следующим образом (сразу же в первый день после обнаружения — были слипшиеся и опухшие губки полового члена с белым налетом, болезненное ощущение в виде сильного жжения при мочеиспускании, вечером этого не было, а на утро были данные симптомы) Необходимые лекарства: Капсулы Азитромицин 3шт по 500мг (Марка Здоровье 56грн октябрь 2014) Раствор Мирамистин 50мл (Марка Дарница 52грн) Капсулы Доксициклин 100мг 20шт (Борщаговский ХФЗ 12грн за 20 капсул) Любые Поливитамины 30 или 60табл. (в моем случае Допельгерц Актив от А до Цинка 30табл 98грн) Амиксин IC 0.125мг 3 табл (Интерхим 72грн) День первый: за 1 час до приема еды или через 2 часа после еды выпить 2 капсулы азитромицина одновременно, пропить 250мл воды — таблетки вызывают сон. После каждого похода в туалет по возможности, помыть половой член проточной водой комнатной температуры (слегка теплой), стряхнуть, а затем на губы полового члена капнуть 2-3 капли раствора мирамистина и приложить небольшую ватку в данном растворе к губам и закрыть крайнюю плоть и капнуть еще 1 каплю (ватку нужно менять после каждого похода с туалет, а походы будут чаще, чем обычно), когда опухлость пройдет (2-3день) по возможности слегка растянуть головку чтобы попытаться капнуть раствор в канал. Ватку прикладывать только первые два дня! На ночь ватку снимать и просто капать в область канала полового члена. Во время ужина выпить таблетку поливитаминов. При лечении в день нужно выпивать минимум 1,5 литра миниральной воды, без учета чаев, т.е. чтобы в день было 2,5-3 литра выпитой жидкости. Рекомендую купить морс с клюквой, я пил яблочно-клюквенный «Садочок». Также полезно есть зелень. От кофе желательно воздержаться. День 2: с утра во время завтрака выпить поливитамины, через два часа выпить 1 таблетку азитромицина 500мг, затем за два часа до ужина выпить три капсулы (300мг) доксициклина. На ночь минимум за час до сна выпить поливитамины. День 3: Во время завтрака выпить поливитамины. Через два часа после завтрака выпить 2 капсулы доксициклина, затем через 6 часов (между обедом и ужином 1 капсула) и перед сном тоже 1 капсула. Всего 4 капсулы в сутки. День 4: Во время завтрака выпить поливитамины, затем через час после завтрака выпить 1 капсулу доксициклина. После обеда 1 капсула, после ужина 1 капсула. Мирамистин капать только утром, в середине дня и перед сном. День 5, 8: После завтрака выпить 1 табл поливитаминов, через 2 часа после завтрака и за 2 часа до ужина по 1 капсуле доксициклина. Начиная с 8 дня мирамистин больше не используем, либо до завершения бутылочки капаем только перед сном! Если мирамистин у Вас закончился раньше, то ничего страшного, но больше не покупайте из-за ненадобности. День 6-7, 9день: После завтрака выпить 1 табл Амиксин IC. Через 2 часа после завтрака и за 2 часа до ужина по 1 капсуле доксициклина. Во время обеда 1 табл поливитаминов. Мирамистин капать только утром и перед сном до 7 дня включительно. День 10 и последующии: После завтрака 1 табл. поливитаминов. Затем допить поливитамины до их завершения, как правило это 1табл в день, но не более 2х месяцев с начала приема поливитаминов. И сходите обязательно к доктору!
Уретрит – симптомы и лечение
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашиков Д. В., уролога со стажем в 19 лет.


Определение болезни. Причины заболевания
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1] .
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1] . Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2] .
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины заболевания
Чаще всего уретрит вызывают инфекции, передающиеся половым путём, и условно-патогенные микроорганизмы: гоноккоки, хламидии, микоплазма, менингококки, вирус герпеса, аденовирус, бледная трепонема, уреплазма. Вероятность развития заболевания напрямую связана с образом жизни: количеством незащищенных половых актов, снижением иммунитета и несоблюдением гигиенических мероприятий. В зоне риска находятся мужчины и женщины 18-35 лет, ведущие активную половую жизнь и не использующие барьерный метод контрацепции.
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
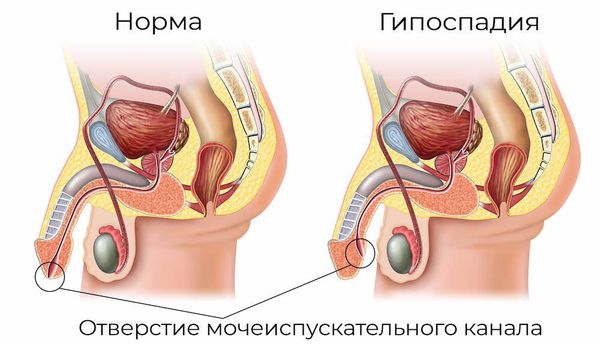
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, “резь” или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала. У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания. У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3] . В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно “склеивание” и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15] .
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков заболевания.
Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный.
- Негоноррейный:
- инфекционный (бактериальный-патогенная и условно-патогенная флора, вирусный, спирохетный, кандидомикотический, трихомонадный, амебный, микоплазменный);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4] .
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5] . В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
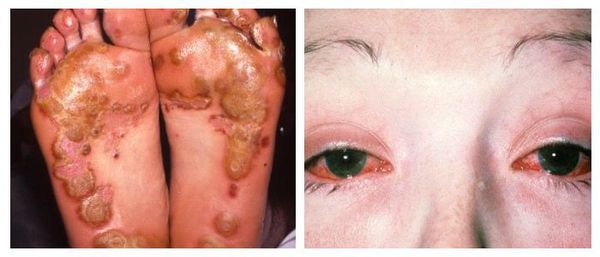
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6] .
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7] [8] .
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3] .
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9] .
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10] . Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11] . К ним относятся исследования “Андрофлор” у мужчин и “Фемофлор” у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
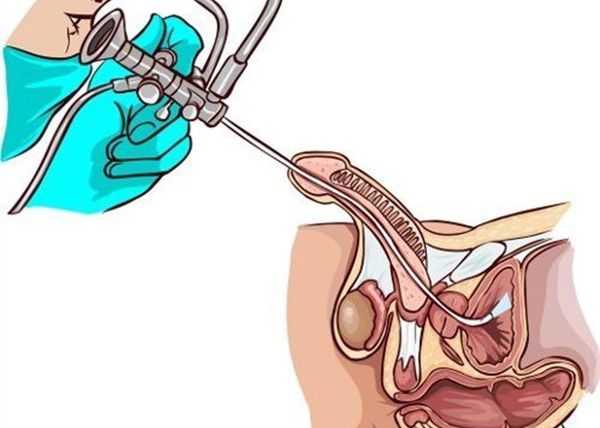
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
С целью эвакуации возбудителя из мочевых путей и восстановления применяют местную терапию, включающую в себя инстилляции водного раствора хлоргекседина, колларгола, уропротекторов.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12] .
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12] .
Уретрит
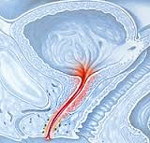
Уретрит – воспаление стенок уретры (мочеиспускательного канала). Признаками служат боли, резь и жжение при мочеиспускании, патологические выделения из уретры, характер которых зависит от возбудителя заболевания. В осложненных случаях воспалительный процесс переходит и соседние органы малого таза: простату, мочевой пузырь и органы мошонки. Другим последствием уретрита является сужение (стриктура) мочеиспускательного канала или его полная спайка. Важным моментом в диагностики уретрита является определение его этиологии. С этой целью проводится бактериологическое исследование мочи и мазка из уретры. Лечение уретрита проводится в соответствии с его причиной (антибиотики, метронидазол, противомикотические препараты), при развитии спаечного процесса показано бужирование уретры.
- Бактериальный уретрит
- Гонорейный уретрит
- Трихомонадный уретрит
- Хламидийный уретрит
- Кандидамикотический уретрит
- Цены на лечение
Общие сведения
Уретрит – воспаление стенки мочеиспускательного канала. Обычно имеет инфекционную природу. Крайне редко развивается без наличия инфекционного агента (лучевой, токсический, аллергический уретрит). Иногда причиной возникновения заболевания становится травма при проведении диагностической или лечебной процедуры (катетеризация мочевого пузыря у мужчин, введение препаратов и др.).
Инфекционные уретриты подразделяются на две большие группы: специфические и неспецифические. Специфический воспалительный процесс в уретре вызывается возбудителями заболеваний, передающихся половым путем (гонококк, трихомонада, хламидия, уреоплазма, микоплазма). Причиной развития неспецифического воспаления уретры становится условно-патогенная флора (стафилококк, стрептококк, грибки, протей, кишечная палочка).
Выделяют первичный и вторичный уретрит. При первичном воспалении уретры инфекция проникает непосредственно в мочеиспускательный канал, чаще всего – при половом контакте с партнером, который имеет заболевание, передающееся половым путем. Вторичный уретрит возникает при распространении инфекции из воспалительного очага, расположенного в другом органе (из тазовых органов, семенных пузырьков, мочевого пузыря, предстательной железы).

Бактериальный уретрит
Причиной развития неспецифического воспаления уретры является условно патогенная флора. Микроорганизмы проникают в уретру при длительной катетеризации мочевого пузыря у женщин и у мужчин, трансуретральной эндоскопической манипуляции или половом контакте со случайным партнером.
- Первичный бактериальный уретрит
Различают острый и хронический бактериальный уретрит. Течение острого неспецифического воспалительного процесса отличается от клинической картины гонорейного уретрита. Продолжительность инкубационного периода может быть различной. Локальные признаки воспаления выражены не так ярко. Характерна боль при мочеиспускании, зуд, жжение, гнойные или слизисто-гнойные выделения, незначительный отек слизистой уретры и тканей, окружающих наружное отверстие мочеиспускательного канала.
Необходимо помнить, что на основании клинической картины и характера отделяемого нельзя проводить дифференциальную диагностику бактериального и гонорейного уретрита. Диагноз выставляется только при получении данных лабораторных исследований, подтверждающих отсутствие гонококков: бакпосев на наличие гонореи, ПЦР-диагностика и др.
Хроническое воспаление уретры обычно протекает малосимптомно. Отмечается незначительный зуд и жжение при мочеиспускании, скудные слизистые выделения и высокая резистентность к терапии. Короткий и широкий мочеиспускательный канал у девочек и женщин позволяет инфекции свободно проникать в мочевой пузырь, вызывая цистит, который диагностируется при проведении УЗИ мочевого пузыря. У мужчин хронический уретрит в некоторых случаях осложняется колликулитом (воспалением семенного бугорка). Семенной бугорок – место выхода выводных протоков простаты и семявыносящих протоков. Его воспаление может приводить к гемоспермии и расстройствам эякуляции.
- Вторичный бактериальный уретрит
Инфекционный агент попадает в мочеиспускательный канал из местного очага инфекции (в тазовых органах, мочевом пузыре, простате, семенных пузырьках) или при инфекционном заболевании (ангина, пневмония). Для вторичного неспецифического уретрита характерно длительное латентное течение. Пациенты предъявляют жалобы на слабую болезненность при мочеиспускании, скудные выделения из уретры слизисто-гнойного характера, более выраженные по утрам. У детей боли при мочеиспускании нередко отсутствуют. При осмотре выявляется гиперемия и склеивание губок наружного отверстия уретры.
При проведении двух- или трехстаканной пробы первая порция мочи мутная, содержит большое количество лейкоцитов. Во второй порции количество лейкоцитов уменьшается, а в третьей, как правило, соответствует норме. Для предварительного определения характера микрофлоры проводится бактериоскопическое исследование отделяемого из уретры. Для уточнения вида инфекционного агента и его чувствительности к антибактериальным препаратам выполняется посев отделяемого или смыва из уретры.
- Лечение бактериального уретрита
Современная урология располагает эффективными методами терапии неспецифического уретрита. Тактика лечения определяется в зависимости от типа возбудителя, выраженности симптомов, наличия или отсутствия осложнений. Сочетание уретрита с циститом является показанием к комплексной терапии. При хроническом неспецифическом процессе прием антибактериальных препаратов дополняется инстилляциями в уретру растворов колларгола и нитрата серебра, проводятся мероприятия, направленные на нормализацию иммунитета. Результат терапии при вторичном уретрите во многом определяется эффективностью лечения основного заболевания (стриктуры уретры, везикулита, простатита).
Гонорейный уретрит
Как правило, развивается в результате полового сношения с зараженным партнером, реже – путем непрямого контакта через полотенца, губки, белье, ночные горшки. Причиной развития инфекции у детей может быть совместное пребывание со взрослым больным, пользование общим туалетом.
- Симптоматика и клиническое течение
Первые симптомы заболевания появляются спустя 3-7 дней с момента инфицирования. В отдельных случаях возможно увеличение инкубационного периода до 2-3 недель. В зависимости от продолжительности инфекции выделяют острую (давность заболевания менее 2 месяцев) и хроническую (давность заболевания более 2 месяцев) гонорею.
Острый гонорейный уретрит обычно начинается внезапно. Появляются обильные желтовато-серые гнойные сливкообразные выделения из уретры, рези, жжение и боль при мочеиспускании. При локализации воспалительного процесса в переднем отделе уретры состояние пациента удовлетворительное. Распространение воспаления на задний отдел мочеиспускательного канала сопровождается гипертермией до 38-39 °С и общими признаками интоксикации. Боли при мочеиспускании становятся более выраженными.
Хронический гонорейный уретрит развивается:
- у больных с нелеченным или не полностью вылеченным острым воспалением уретры гонококковой этиологии;
- у пациентов с ослабленным иммунитетом;
- при вовлечении в воспалительный процесс простаты и задней части уретры.
Для хронического воспалительного процесса характерна слабая выраженность симптоматики. Пациентов беспокоит зуд и незначительное жжение в уретре. Начало мочеиспускания сопровождается нерезкими покалывающими болями. Выделения из уретры скудные, слизисто-гнойные, в основном по утрам. Исследование мазков свидетельствует о наличии гонококков и вторичной микрофлоры.
При хроническом гонорейном уретрите в процесс нередко вовлекаются протоки парауретральных желез. Воспаление затрудняет отток, приводя к закупорке протоков, развитию инфильтратов, абсцессов и осумкованных полостей. Общее состояние пациента ухудшается, характерны резкие боли при мочеиспускании.
Проводится микроскопия выделений из уретры. Диагноз подтверждается при наличии гонококков (Neisseria gonorrhoeae) – грамотрицательных бобовидных аэробных диплококков. Стандартное исследование состоит из двух этапов, включает в себя окрашивание по методу Грамма и бриллиантовым зеленым (или метиленовым синим).
- Дифференциальная диагностика
Диагностика обычно не вызывает затруднений благодаря наличию характерных симптомов (боли при мочеиспускании, гнойное отделяемое из уретры). Проводится дифференциальный диагноз гонорейного уретрита и воспаления мочеиспускательного канала другой этиологии (трихомонадный, неспицифический уретрит и т. д.). Диагностическим критерием являются результаты бактериоскопического исследования. В анамнезе выявляется наличие половых контактов с больными гонореей.
Лечение гонорейного уретрита проводят венерологи. В последнее время наблюдается возрастающая резистентность возбудителей гонореи к пенициллину. Наибольшая эффективность отмечается при приеме цефалоспоринов и фторхинолонов. Больному рекомендуют обильное питье. Из рациона исключают алкоголь, жирную и острую пищу.
Хронический гонорейный уретрит является показанием к комбинированной терапии. Больному назначают антибактериальные препараты и местное лечение. При разрастании грануляционной ткани и клеточной инфильтрации (мягкий инфильтрат) проводятся инстилляции в уретру растворов колларгола и нитрата серебра. При преобладании рубцово-склеротических процессов (твердый инфильтрат) выполняется бужирование уретры металлическими бужами. Выраженные грануляции раз в неделю прижигают 10-20% раствором нитрата серебра через уретроскоп.
- Критерии излеченности
Через 7-10 дней после завершения лечения проводят бактериоскопическое исследование отделяемого уретры. Если гонококки не обнаруживаются, выполняют комбинированную провокацию: биологическую (пирогенал или гоновакцина внутримышечно) и химическую (введение в уретру 0,5 р-ра нитрата серебра). Также применяется механическая (передняя уретроскопия или введение бужа в мочеиспускательный канал), термическая (прогревание индуктотермическим током) и алиментарная (употребление алкоголя и жирной пищи) провокация.
Затем ежедневно в течение трех дней исследуют секрет предстательной железы, нити мочи и мазки из уретры. При отсутствии лейкоцитов и гонококков провокацию повторяют через 1 месяц. Спустя еще один месяц проводят третье, заключительное контрольное исследование. Если клинические проявления отсутствуют, а гонококки не обнаруживаются при посевах и бактериоскопии, больного снимают с учета. Приобретенный иммунитет при гонорее не формируется. Человек, в прошлом переболевший гонорейным уретритом, может заразиться повторно.
При правильном, своевременном лечении свежего гонорейного уретрита прогноз благоприятный. При переходе процесса в хроническую форму и развитии осложнений прогноз ухудшается. Гонококковый эндотоксин оказывает склерозирующее действие на ткани мочеиспускательного канала, что может привести к формированию стриктур (обычно множественных) в передней части уретры. Частые осложнения хронического воспаления уретры при гонорее – вазикулит, эпидидимит, хронический простатит. Исходом простатита может стать импотенция, исходом эпидидимита – бесплодие в результате рубцового сужения семявыносящего протока.
Трихомонадный уретрит
- Симптомы и диагностика
Симптомы трихомонадного уретрита появляются спустя 5-15 дней после инфицирования. Характерен легкий зуд, умеренные белесоватые пенистые выделения из уретры. Диагноз подтверждается при обнаружении трихомонад (Trichomonas vaginalis) в нативных и окрашенных препаратах. Исследуют отделяемое уретры, уретральный соскоб или центрифугат свежевыпущенной первой порции мочи. В нативных препаратах хорошо видны движения жгутиков трихомонад.
Нередко при исследовании нативного препарата (особенно у мужчин) подвижные трихомонады выявить не удается. Увеличить достоверность исследования можно, используя дополнительные методы (микроскопия окрашенных мазков, исследование посевов).
Применяют специфические противотрихомонадные препараты, самыми эффективными из которых являются метронидазол, орнидазол и тинидазол. Схема лечения зависит от состояния больного, выраженности симптомов, наличия осложнений и сопутствующих инфекций, передающихся половым путем. Самолечение недопустимо, поскольку может способствовать переходу острого процесса в хронический.
В целях предупреждения повторного инфицирования одновременно проводят лечение постоянного полового партнера пациента. Во время терапии и в течение одного-двух месяцев после ее окончания больному рекомендуют обильное питье, исключают из рациона острую пищу и алкоголь. При резистентном хроническом воспалении назначается как общая, так и местная терапия. В течение 5-6 дней пациенту проводят инстилляции 1% раствора трихомонацида продолжительностью 10-15 минут.
В ряде случаев у мужчин трихомоноз протекает бессимптомно или сопровождается крайне скудной симптоматикой. Больные зачастую не подозревают о своем заболевании, и распространяют инфекцию среди своих половых партнерш. В 15-20% случаев при хроническом трихомонадном уретрите развивается простатит, ухудшающий состояние больного и затрудняющий излечение.
Хламидийный уретрит
В качестве инфекционного агента выступает ряд серотипов Chlamydia trachomatis. Хламидии располагаются внутриклеточно, что характерно для вирусов, но наличие определенных признаков (ДНК, РНК, рибосомы, клеточная стенка) позволяет классифицировать эти микроогранизмы как бактерии. Поражают эпителиальные клетки уретры, шейки матки, влагалища и конъюнктивы. Передаются половым путем.
Хламидийный уретрит обычно протекает вяло, малосимптомно. Воспалительный процесс в уретре в некоторых случаях сопровождается поражением суставов и конъюнктивитом (уретро-окуло-синовиальный синдром, болезнь Рейтера). Диагностическим критерием является наличие в окрашенном соскобе из мочеиспускательного канала полулунных внутриклеточных включений.
Лечение. Проблемы при лечении хламидиоза связаны с недостаточной проницаемостью клеточных мембран для большинства антибиотиков. Характерны повторные манифестации после проведенных курсов лечения. Для повышения эффективности антибиотики широкого спектра действия комбинируют с кортикостероидными препаратами (дексаметазон, преднизолон). Максимальная доза преднизолона – 40 мг/сут, курс лечения – 2-3 недели. В течение курса терапии дозу гормонов постепенно снижают до полной отмены.
Кандидамикотический уретрит
В качестве возбудителя выступают дрожжеподобные грибы. Воспаление уретры грибковой этиологии встречается редко, обычно является осложнением после длительного лечения антибактериальными препаратами. Иногда развивается после полового контакта с женщиной, которая страдает кандидамикотическим вульвовагинитом. Риск заражения увеличивается при наличии в анамнезе воспалительных заболеваний или повреждений уретры.
Для кандидамикотического уретрита характерна стертая симптоматика. Пациенты предъявляют жалобы на незначительное жжение, слабый зуд, беловатые скудные выделения из уретры. Микроскопия при остром процессе выявляет большое количество дрожжеподобных грибов. При хроническом воспалении в образце преобладают нити мицелия. Терапия заключается в отмене антибактериальных препаратов и назначении противогрибковых средств (нистатин, тербинафин, флуконазол).
Лечение неспецифического уретрита
Неспецифический уретрит может развиваться на фоне поражениями микроорганизмами, а также в результате иных провоцирующих факторов, имеющих небактериальную природу происхождения.
Получить помощь специалистов в диагностике и лечении неспецифической формы уретрита можно в «Клинике ABC». Медцентр имеет широкий перечень новейшего оборудования и штат опытных сотрудников. Лечение проводится индивидуально с сохранением всей личной информации пациента.
Инфекционные причины
Неспецифический уретрит у женщин и мужчин развивается на фоне поражения различными микроорганизмами, преимущественно, под воздействием грамотрицательных патогенов. Провокаторами могут выступать стафилококки, кишечная палочка, стрептококковый возбудитель, энтерококки.
В подавляющем большинстве случаев болезнь поражает и другие органы урогенитальной области. Наиболее часто процесс развивается под действием кишечной палочки, которая также обнаруживается и во влагалище.
Группы риска у женщин:
- наступление менопаузы, недостаточная выработка эстрогенов;
- ранее выполненные оперативные вмешательства;
- опущение органов – матки или влагалища;
- нарушение микрофлоры во влагалище;
- отсутствие личной гигиены.
Провоцирующие факторы у мужчин:
- хирургические операции в области простаты;
- наличие катетера в простате;
- простатит, протекающий в хронической форме;
- занятие анальным или оральным сексом.
Также заболевание может возникать на фоне злоупотребления лекарственными препаратами – антибиотиками, иммунодепрессантами, гормональными средствами.
Крымкин Юрий Михайлович
Заведующий урологическим отделением, врач-уролог, хирург-андролог
Кармолиев Рустам Рафикович
Корнеева Лариса Николаевна
Врач-уролог высшей категории, кандидат медицинских наук
Неинфекционные причины
В некоторых случаях воспалительный процесс может развиваться на фоне иных провоцирующих факторов.
Причины:
- наличие аллергии;
- травмирования в области мочеиспускательного канала;
- наличие новообразований;
- мочекаменная болезнь;
- застой кровотока в области малого таза или мошонке.
Отсутствие физической активности может стать главной причиной воспалительного процесса, сопровождаемого болевыми ощущениями.
Симптомы
У женщин болезнь имеет более выраженную симптоматику. Обусловлен данный процесс анатомическими особенностями уретры.
Признаки:
- болевой синдром, развивающийся в районе надлобковой кости;
- учащенное мочеиспускание;
- образования гноя и других выделений в моче;
- общая слабость организма;
- лихорадочное состояние;
- неприятный запах из уретры.
При этом неспецифический уретрит у женщин, сопровождаемый болевыми ощущениями, никак не связаны с менструацией.
Диагностика
Определить воспалительный процесс можно по двум отличительным признакам – наличию выделений и дискомфортными ощущениями при мочеиспускании.
Исследования помогают установить этиологию болезни, уточнить наличие/отсутствие венерических заболеваний. При этом в первую очередь исключается гонорея. Так как патология имеет схожую симптоматику.
Главным методом диагностики микроскопическое исследование мазка из уретры. Лабораторные исследования крови позволяют исключить наличие сахарного диабета.
Также специалист оценивает следующие факторы риска:
- гормональные изменения;
- углеводные процессы;
- употребление лекарственных средств;
- состояние иммунной системы;
- наличие хирургических вмешательств;
- наличие камней в почках или недостаточность органа;
- состояние мочевого пузыря.
Проводится исследование мочи, позволяющее определить количество лейкоцитов, наличие примесей крови, солей, микроорганизмов.
Также назначается УЗИ почек и мочевого пузыря.
При подозрении на иммунные нарушения проводится иммунограмма.
Мазок из уретры позволяет выявить наличие патогенной микрофлоры.
Культурный посев помогает подобрать соответствующий антибиотик.
Осложнения
У мужчин неспецифический уретрит может привести к образованию рубцевой ткани. При этом инфекция может поражать придатки яичек или простату, а также провоцировать воспалительные процессы в области предстательной железы.
В тяжелых случаях возникает простатит, образуются кровавые выделения. При наличии абсцессов требует хирургическое вмешательство.
В более тяжелых случаях инфекция может вызывать орхоэпидидимиты.
У женщин болезнь часто сопровождается циститом. При этом возникают воспалительные процессы в районе фаллопиевых труб, влагалища, матки.
У мужчин патология может приводить к развитию бесплодия. У женщин могут возникать осложнения при вынашивании ребенка.
Лечение
Лечение неспецифического уретрита проводится с помощью антибиотиков. При назначении препаратов учитывается клиническая картина, характер протекания и степень тяжести болезни.
В первую очередь, назначаются макролиды, фторхинолоновые средства, а также тетрациклины. Длительность приема – не более 1,5 недель.
В дополнении используются противовоспалительные средства и ферменты.
Женщинам назначаются суппозитории, мужчинам показано лечение местными антисептическими растворами.
Причины
Часто после лечения неспецифического уретрита могут возникать рецидивы.
Причины:
- Сахарный диабет. Болезнь может стать причиной осложнений.
- Иммунодефицитные состояния. Необходимы обязательные исследования на ВИЧ, а также назначение иммуномодулирующих препаратов.
- Развитие простатита. Болезнь может спровоцировать осложнения или стать главной причиной воспалительного процесса. Требуется более длительная терапия.
- Вагинит или бактериальная форма вагиноза. Назначается комплексное лечение с применением суппозиториев, пробиотиков.
- Мочекаменная болезнь. При оперативном лечении патологии риски развития рецидивов значительно снижаются.
Выявление сопутствующих патологических процессов делают терапию более продуктивной и эффективной. О том, как лечить неспецифический уретрит при наличии сопутствующих заболеваний, необходимо проконсультироваться с врачом.
Профилактика
Для предупреждения развития болезни необходимо соблюдать определенные меры.
Профилактика:
- Систематические гигиенические процедуры половых органов.
- Избегать повреждений и травм в районе уретры.
- Исключить бесконтрольное применение лекарственных препаратов.
- Избегать анального секса без контрацепции.
- Избегать переохлаждений.
- Заниматься своевременным лечением болезней.
- Избегать беспорядочных половых контактов.
- Заниматься укреплением иммунитета.
Подобные рекомендации помогут предотвратить развитие не только уретрита, но и других опасных заболеваний, передающихся половым путем.









