Диагностика и лечение сперматоцеле
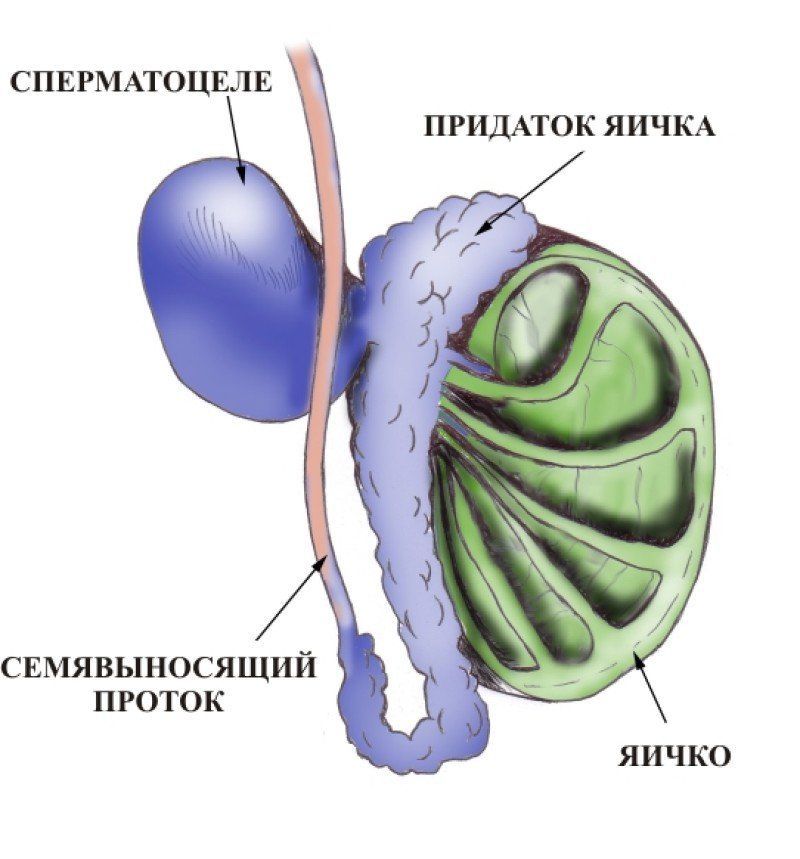
Формирование кисты в яичке или в семенном придатке называют сперматоцеле. Она накапливает в себе семенную жидкость и сперматозоиды и является образованием фиброзной природы,. Патология может приводить к серьезным осложнениям, поэтому требует консультации и наблюдения специалиста.
Этиология заболевания
Диагноз сперматоцеле ставит только врач. Заболевание бывает врожденной и приобретенной природы. К первой группе относятся патологии внутриутробного развития. Вторая является следствием следующих причин:
травма половых органов;
гормональные изменения в организме (половое созревание или андрогенная пауза);
воспалительные процессы яичка, семявыносящего протока, семенных пузырьков или придатков.
Причиной сперматоцеле является затрудненный отток жидкости и его скопление в придатке. Это провоцирует формирование кистозной полости, где скапливается секрет. Последний может содержать эпителий, семенную плазму, лейкоциты, сперматозоиды.
Из-за повреждения протоков нарушена своевременная эвакуация секрета, что приводит к накоплению жидкости и разрастанию кисты. В некоторых случаях образование может иметь несколько камер.
Что характерно для патологии?
В ранней стадии заболевание, как правило, проходит незаметно. Патология развивается медленно, не влияет на мочеиспускание, половую и детородную функцию. Первые симптомы сперматоцеле наблюдаются только по достижению больших размеров кисты. Мужчина может отмечать болезненность во время сидения, физической активности, коитуса. Кисту достаточно больших размеров можно свободно прощупать пальцами.
Как диагностируют сперматоцеле
Врач проводит визуальный осмотр мошонки, пальпация позволяет установить диаметр кисты и ее контур. Для дополнительного уточнения диагноза специалист может назначить УЗИ. Оно позволит определить локализацию и размер проблемы.
Уточнить природу новообразования и его морфологию позволяет диафаноскопия или исследование световыми лучами. Сперматоцеле хорошо пропускает световой луч в отличие от онкологических образований.
Терапия
Лечение сперматоцеле небольших размеров предполагает выжидательную тактику. Если новообразование не беспокоит и не увеличивается, необходимо регулярно наблюдаться у уролога. Если же киста прогрессирует, есть риск разрыва кистозного формирования или нагноения, врач порекомендует оперативное вмешательство.
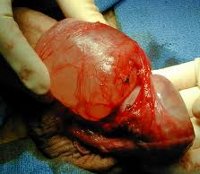
Не стоит пугаться: сперматолецеэктомия – небольшая операция, проводящаяся под местным наркозом. С помощью оптической техники врач выполняет минимальный разрез на мошонке и вылущивает новообразование на поверхность. При таком вмешательстве не страдают ни ткани яичка, ни придаток.
После удаления кисты придатка яичка она обязательно передается на гистологическое исследование, чтобы изучить ее строение и исключить онкологическую природу.
Важно понимать, что хотя вмешательство незначительное, от качества операции зависит успех лечения и отсутствие осложнений. Центр урологии Dr.AkNer предлагает квалифицированную помощь в лечение сперматоцеле. У нас работают опытные специалисты, мы располагаем самым актуальным медицинским оборудованием.
Послеоперационный период
В течение двух суток после операции пациент должен носить суспензорий, который будет поддерживать мошонку в приподнятом положении. Также больным рекомендуется прикладывать холод, чтобы снизить вероятность отека и образования гематом.
Чтобы уменьшить болевой синдром, принимают анальгетики и противовоспалительные препараты.
Осложнения
Удаление сперматоцеле хоть и радикальный метод, но очень эффективный. Если не лечить данную патологию, она будет развиваться и может привести к нарушению детородной функции и бесплодию. При своевременной терапии репродуктивное здоровье мужчины полностью восстанавливается.
Осложнения возможны и после хирургического вмешательства. Среди наиболее частых следующие:
- водянка яичка;
- кровотечения на мошонке;
- выраженный рубцовый процесс;
- непроходимость семенных путей;
- повреждение сосудов яичка.
Чтобы предупредить осложнения и сделать лечение эффективным, обращайтесь к специалистам. Огромный опыт врачей клиники Dr.AkNer гарантирует отличный результат и квалифицированную медицинскую помощь.
Паллиативные методы лечения
В некоторых случаях удается избежать иссечения кисты придатка яичка. Врач проводит ряд манипуляций, направленных на уменьшение размеров новообразования. Различают два типа вмешательства:
склеротерапия, инъекционный метод, который предполагает введение лекарственного средства для склеивания стенок кисты;
аспирация, удаление содержимого кисты с помощью шприца.
Оба метода применяют реже, чем хирургическое вмешательство, поскольку высока вероятность рецидива.
Профилактика патологии
Задаваясь вопросом, как лечить сперматоцеле, нужно помнить о профилактических мерах. Опытные урологи рекомендуют соблюдать следующие правила:
своевременно лечить воспалительные заболевания половой системы;
придерживаться гигиены половых отношений;
использовать презерватив при сомнительных контактах;
при первых признаках заболеваниях оперативно обращаться к урологу;
избегать травм и переохлаждения половых органов;
раз в полгода проходить профилактический осмотр у специалиста.
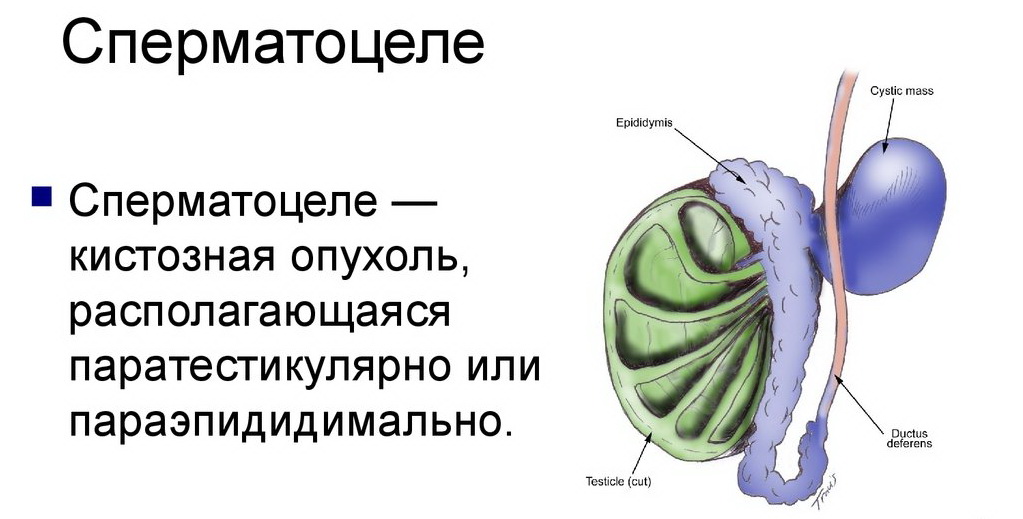
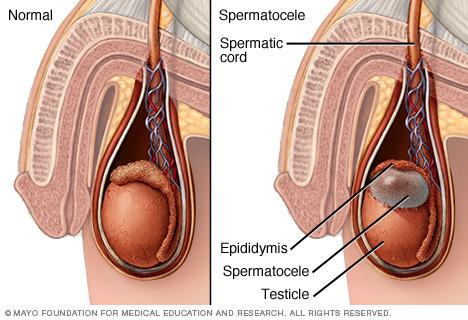
Сперматоцеле ( Семенная киста )
Сперматоцеле – это полостное образование яичка или его придатка, ограниченное фиброзной оболочкой и содержащее семенную жидкость, сперматоциты и сперматозоиды. Из-за небольшого размера и медленного роста обычно протекает бессимптомно, в редких случаях возникает давление и болезненные ощущения в мошонке. Основными методами диагностики являются осмотр и пальпация мошонки врачом-урологом, УЗИ и диафаноскопия. Лечение при больших размерах кисты может включать хирургическое иссечение, тонкоигольную аспирацию, склеротерапию.
МКБ-10
- Причины сперматоцеле
- Патанатомия
- Симптомы сперматоцеле
- Диагностика
- Лечение сперматоцеле
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Сперматоцеле (семенная киста) образуется из-за нарушения нормального оттока секрета из придатка яичка и его накопления в выводном протоке с образованием патологической полости в области головки или хвоста придатка и семенного канатика. Содержимое может быть представлено прозрачным или молокоподобным секретом, в состав которого входит семенная жидкость, семенные клетки, сперматозоиды, жировые тельца, клетки эпителия и единичные лейкоциты. Патология может быть врожденной и приобретенной, на ее долю в клинической андрологии приходится около 7% заболеваний мошонки. Патология носит доброкачественный характер, часто проявляется в период активных изменений половых желез (6-14 лет, 40-50 лет).

Причины сперматоцеле
Формирование врожденного образования происходит из эмбриональных зачатков мюллеровых протоков (гидатид) и связано с частичным незаращением влагалищного отростка брюшины, при котором по ходу придатка яичка и семенного канатика остаются несообщающиеся полости.
В случае приобретенного сперматоцеле повреждение выводных семенных протоков возникает по причине травмы или воспалительных заболеваний органов мошонки (везикулита, орхита, эпидидимита, деферентита). Травмированные или воспалительно-измененные протоки вследствие обструкции прекращают функционировать. Выведения семенного секрета не происходит, он переполняет проток, растягивая его стенки и образуя кисту.
Патанатомия
Врожденный вариант патологии обычно имеет небольшие размеры (2-2,5 см) и содержит прозрачную светло-желтую жидкость без примеси сперматозоидов. Приобретенные образования могут быть одно- и многокамерные, с различным содержимым: густым, молочного цвета или прозрачным опалесцирующим, с примесью сперматозоидов и семенных клеток.
Симптомы сперматоцеле
Часто киста протекает бессимптомно и медленно увеличиваясь в размере, не вызывает расстройств половой и репродуктивной функции у мужчин. Можно случайно прощупать безболезненное шаровидное образование в верхней части мошонки. При достижении больших размеров пациенты предъявляют жалобы на увеличение размеров мошонки, дискомфорт, тяжесть и боль при движениях, ходьбе, сидении, половом акте. К возможным осложнениям можно отнести разрыв и нагноение семенной кисты.
Диагностика
При визуальном осмотре мошонки можно обнаружить контуры сперматоцеле большого размера; пальпация позволяет ощутить расположенное над яичком и обособленное от него безболезненное эластичное образование. Инструментальные методы диагностики в большинстве случаев дают возможность быстро и доступно провести диагностику данного состояния:
- Диафаноскопия. Применяется для распознавания характера образований мошонки путем ее просвечивания лучами проходящего света. Свечение мошонки красным светом показывает, что свет полностью проходит через ткани и имеющееся образование заполнено жидкостью. В отличие от опухолей яичка и его придатка сперматоцеле свободно пропускает свет.
- УЗИ мошонки. Позволяет наиболее точно диагностировать патологию. По результатам УЗИ можно определить расположение семенной кисты и оценить ее размеры. Эхоскопически сперматоцеле определяется как однородное образование, имеющее тонкую стенку с ровными и четкими контурами.
Для дифференциальной диагностики с опухолевыми процессами иногда дополнительно выполняют магнитно-резонансную или компьютерную томографию. Дифдиагностика проводят с раком яичка и придатка, дермоидной кистой яичка и гидроцеле.
Лечение сперматоцеле
При бессимптомном течении и незначительном размере кисты специального лечения не требуется, применяется выжидательная тактика. При увеличении мошонки, вызывающем дискомфорт и болевой синдром за счет деформации окружающих тканей, необходимо иссечение кисты придатка яичка хирургическим путем. В качестве лекарственной терапии для снятия болевых ощущений и дискомфорта используют анальгетики и противовоспалительные средства. Хирургическое лечение может включать:
- Удаление кисты придатка яичка (сперматоцелэктомия). Операция выполняется в амбулаторных условиях под местным обезболиванием. Оперативное вмешательство проводят под оптическим увеличением через небольшой разрез кожи на передней поверхности мошонки в области над яичком. Кисту вылущивают, оставляя неизмененную ткань яичка и его придатка незатронутой. Проводится обязательное морфологическое исследование содержимого. После сперматоцелэктомии пациенту на 2 или более суток накладывают суспензорий для поддержания мошонки. Рекомендуется в течение первых дней прикладывать лед для устранения припухлости и профилактики гематом.
- Игольчатую аспирацию и склеротерапию. Реже для лечения используют паллиативные методы. Аспирация сперматоцеле проводится при помощи пункции наиболее выступающего участка мошонки специальной полой иглой, при необходимости под контролем УЗИ. При склеротерапии после удаления жидкого содержимого кисты выполняется инъекция специального раствора (склерозанта) непосредственно в полость образования с последующим массажем мошонки для более равномерного распределения препарата. Склеротерапия способствует склеиванию стенок сперматоцеле и прекращению накопления в нем жидкости.
В течение месяца после вмешательства на мошонке показано наблюдение у врача-андролога.
Прогноз и профилактика
Прогноз после сперматоцелэктомии, как правило, благоприятный: постепенно исчезает видимый косметический дефект, восстанавливается нарушенная детородная функция. Редко после оперативных вмешательств на мошонке возможно кровотечение, водянка яичка, выраженный рубцовый процесс, непроходимость семявыносящих путей и бесплодие (при повреждениях семявыносящих протоков или сосудов яичка, нарушающих процессы созревания и транспорта спермы). Кроме того, после аспирации и склеротерапии не исключен рецидив заболевания, поэтому эти методы ограниченно применяются у мужчин репродуктивного возраста.
При подозрении на рецидив сперматоцеле необходимо выполнить диагностическое УЗИ мошонки. При двухстороннем поражении придатков яичка и достаточно быстром росте киста может сдавливать нормально работающие протоки и приводить к бесплодию. Для профилактики следует избегать травм и воспалений органов мошонки, регулярно проводить самообследование и своевременно обращаться к специалистам при обнаружении дополнительных образований.
Сперматоцеле
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Каранашев Артур Адамович
Кибец Сергей Анатольевич
Врач уролог-андролог, врач высшей категории
Максимов Максим Олегович
Заместитель главного врача по лечебной работе
Редько Роман Валерьевич
Кандидат медицинских наук, доцент
Киста яичка (сперматоцеле) – достаточно распространенное заболевание мошонки. Обнаруживается у каждого третьего мужчины при проведении УЗИ.
Киста яичка у мужчин представляет собой кистозное образование, в котором скапливается жидкость. Обычно встречается гладкая, мягкая, четко ограниченная киста, которая находится в районе придатка яичка. Образование кисты происходит в выводных протоках, по которым передвигаются сперматозоиды.
Киста придатков яичка носит доброкачественный характер. Иногда кисту яичка путают с водянкой яичек, варикоцеле, грыжей или другими опухолями.
По мнению ученых, если у пациента формируется киста левого яичка, то объем жидкости в ней будет намного больше, чем при образовании кисты яичка в правой стороне. Чаще всего в кисте правого яичка жидкости очень мало, или она вовсе отсутствует.
Симптомы кисты яичка
На первом этапе заболевания мужчина может вообще не испытывать никаких симптомов. Иногда киста яичка у мужчин обнаруживается совершенно случайно на плановом приеме у врача-уролога. На более поздних сроках, когда киста увеличивается в размерах и начинает давить на мошонку, могут появляться первые вызывающие беспокойство признаки.
Киста яичка может проявляться следующими симптомами:
- неинтенсивные боли в животе;
- вздутие и чувство переполненности в животе;
- наличие в яичке уплотнения круглой формы;
- значительное увеличение пораженного кистой яичка, мешающее движению больного;
- усиленный рост волос на половых органах, лице и теле, обусловленный гирсутизмом;
- бесплодие (возможное осложнение при возникновении кист на обоих яичках).
Причины кисты яичка
Ученые до сих пор не могут сойтись во мнении, какова главная причина появления кисты яичка. Но есть несколько факторов, которые могут спровоцировать развитие заболевания, например:
- воспалительный процесс в мужских половых органах;
- травма яичка;
- возраст от 40 до 60 лет;
- генетическое заболевание, приводящее к росту опухолей в различных частях тела;
- контакт с токсичными веществами и др.
Ультразвуковое исследование (УЗИ) мошонки
Магнитно-резонансная томография (МРТ) малого таза
Магнитно-резонансная томография (МРТ) малого таза
Диагностика кисты яичка
Диагностика кисты яичка абсолютно безвредна и безболезненна. Первым и самым доступным методом диагностики является физикальное обследование, то есть осмотр, пальпация и ощупывание органа, которое в сочетании со сбором анамнеза, дает врачу-урологу немало информации о заболевании.
Основными инструментальными методами диагностики являются диафаноскопия и ультразвуковое исследование (УЗИ) мошонки.
Диафаноскопия проводится в темном помещении: врач с помощью источника света оценивает прохождение световых лучей через мошонку. При наличии в кисте жидкости образование «светится» розовым цветом.
Однако в последнее время УЗИ, по сравнению с диафаноскопией, считается более информативным и точным методом, позволяющим определить размеры и локализацию кисты.
Применяется также магнитно-резонансная томография (МРТ) малого таза. Этот вид исследования дает послойное изображение тканей и органов, и позволяющее более точно охарактеризовать «природу» опухоли.
Врач может поставить вопрос о проведении биопсии яичка с последующей гистологией, а также назначить анализы крови на онкомаркеры.
Лечение кисты яичка
Самым практичным методом лечения кисты яичка является оперативное. Его назначают, если киста яичка достигла достаточно крупных размеров или их появилось несколько, если мужчину начали преследовать достаточно сильные боли, если у него не получается зачать ребенка.
Лечение кисты яичка подразумевает удаление кисты яичка или применение склеротерапии.
Операция удаления кисты яичка
Классическая операция открытого типа состоит в совершении разреза на мошонке и удалении кисты.
Хирург делает разрез по продольному шву мошонки или по ее половинке. Киста яичка удаляется очень осторожно, чтобы не повредить мясистую оболочку мошонки. Останавливается кровотечение, и рану зашивают 2-3 слоями саморассасывающихся швов. Далее такими же швами зашивается кожа, на мошонку накладывается стерильная марлевая повязка, прикладывается лед и надевается поддерживающая повязка. Данная операция проводится с применением анестезии.
Сразу же после операции врачи рекомендуют придерживаться щадящего режима. Для предупреждения отека применяются компрессы со льдом. Через 2-3 дня после операции кисты яичка мужчина может возвращаться к нормальной жизни, но в течение 2-х недель требуется исключение интимной близости и физической активности.
Киста придатка яичка
Киста придатка яичка, также известная как сперматоцеле — это полое, заполненное жидкостью образование, располагающееся в мошонке и связанное с придатком яичка — начальным отделом семявыводящих путей.
Распространенность заболевания
Бессимптомные, то есть никак не проявляющие себя сперматоцеле обнаруживают почти у трети мужчин при ультразвуковом исследовании (УЗИ) мошонки по поводу других заболеваний.
Причины сперматоцеле
Точные причины образования кист придатка яичка не выяснены. Предполагается, что киста может исходить из-за расширения микроканальцев придатка яичка вследствие препятствия оттоку семени на уровне простаты или семенного канатика, а также развиваться в результате перенесенного воспаления придатка или его травмы. Иногда кисту придатка расценивают как аномалию (порок) развития.
Симптомы
В большинстве случаев кисты придатка яичка никак себя не проявляют и становятся случайной находкой при ощупывании мошонки врачом, самим пациентом или при выполнении ультразвукового исследования мошонки по поводу других заболеваний. При больших размерах (более 1 см.) кисты придатка могут вызывать боль или дискомфорт в мошонке, создавать косметический дефект, а также сдавливать придаток, нарушая прохождение по нему сперматозоидов и приводя к бесплодию.
Чем опасно сперматоцеле?
Сперматоцеле не угрожает жизни, однако может снижать её качество за счет постоянной боли в мошонке или психологического дискомфорта, который мужчина испытывает из-за наличия «инородного» образования в мошонке. Также киста за счёт сдавливания придатка может приводить к его непроходимости для сперматозоидов и бесплодию.
Диагностика
Предварительный диагноз устанавливается при осмотре пациента, когда врач при ощупывании мошонки обнаруживает связанное с придатком яичка эластичное образование, чаще всего безболезненное, прозрачное при просвечивании. Ультразвуковое исследование мошонки подтверждает диагноз. Подозрения на наличие новообразованной ткани в кисте по данным ультразвукового исследования оправдывают хирургическое вмешательство даже в тех случаях, когда пациента ничего не беспокоит.
Лечение кисты придатка яичка
При наличии обычной кисты придатка с жидкостным содержимым лечение показано только при наличии симптомов (боли, дискомфорта, снижения качества спермы).
Вопреки широко распространенному среди пациентов заблуждению, прокол кисты с отсасыванием (аспирацией) жидкости при сперматоцеле крайне нежелателен и не рассматривается как метод лечения. Такая процедура несет в себе риск заноса инфекции в мошонку, повреждения яичка с последующим кровоизлиянием и бесплодием, в то же время накопление жидкости в проколотой кисте практически гарантировано произойдёт повторно.
Методом, позволяющим излечить заболевание, является хирургическое удаление (иссечение) кисты. Операция выполняется под местной анестезией через небольшой разрез на мошонке. Хирург уролог производит доступ к кисте, выделяет ее из окружающих тканей и выводит ее наружу, после чего отсекает кисту от придатка. Производится остановка кровотечения и послойное восстановление целостности тканей мошонки.
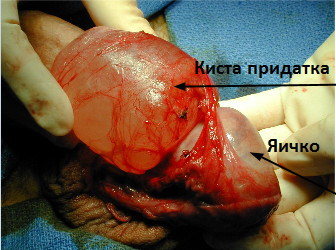
Операция производится в условиях стационара — необходима госпитализация на 1-2 дня, включая день операции. К повседневной жизни можно вернуться через несколько дней, однако в течение месяца после операции необходимы ограничение физических нагрузок и половой покой.
Профилактика
Так как причины развития заболевания неизвестны, специфической профилактики не существует. Тем не менее, всем мужчинам рекомендуется 1 раз в месяц производить самостоятельную пальпацию (ощупывание) мошонки с целью раннего выявления угрожающего жизни заболевания — рака яичка (клинический пример). При обнаружении в мошонке любого образования, независимо от его болезненности необходимо обратиться за консультацией к врачу хирургу урологу.
Записаться на консультацию по поводу пальпируемого образования в мошонке можно по телефону, указанному на нашем сайте.
Сперматоцеле: причины, последствия и методы лечения семенной кисты
” data-image-caption=”” data-medium-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?fit=450%2C300&ssl=1?v=1572898602″ data-large-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?fit=825%2C550&ssl=1?v=1572898602″ />
Сперматоцеле (семенная киста) — это образование на яичке или его придатке, состоящее из фиброзной оболочки, наполненной жидким содержимым. Новообразование в начале болезни бывает небольшим, но может увеличиваться в размерах, причиняя боль и дискомфорт.
” data-image-caption=”” data-medium-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?fit=450%2C300&ssl=1?v=1572898602″ data-large-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?fit=825%2C550&ssl=1?v=1572898602″ loading=”lazy” src=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele-825×550.jpg?resize=790%2C527″ alt=”” width=”790″ height=”527″ srcset=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?w=825&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?w=450&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?w=768&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/12/spermatotsele.jpg?w=900&ssl=1 900w” sizes=”(max-width: 790px) 100vw, 790px” data-recalc-dims=”1″ />
Разрастание, разрыв или нагноение кисты приводят к необратимым изменениям в половых органах. Возникает нарушение транспорта семенной жидкости, приводящее воспалению и бесплодию. В этом случае лечение будет более длительным, сложным и дорогостоящим, поэтому лечить сперматоцеле нужно на первых этапах развития заболевания.
Причины развития сперматоцеле
Сперматоцеле формируется при нарушении оттока семенной жидкости из придатка яичка. При этом в выводном протоке образуется полость со скопившейся молочно-белой или прозрачной жидкостью. Заболевание чаще бывает односторонним, но встречается и двухстороннее сперматоцеле.
В зависимости от причины развития заболевания существуют два типа кист семенных канатиков:
- Врожденное сперматоцеле – кисты, образующиеся при нарушении развития половой системы эмбриона. Возле придатка яичка остается полость, заполненная прозрачным жидким содержимым, в котором нет элементов спермы. Врождённые кисты маленькие, они не увеличиваются со временем и не влияют на половую функцию.
- Приобретённое сперматоцеле – семенные кисты, возникающие из-за воспалительных процессов в половых органах и травм. Травмированные или воспаленные семенные протоки не обеспечивают полноценного оттока спермы, которая скапливается, образуя кисту. Такое образование может иметь несколько камер и быстро увеличиваться в размерах. В его содержимом обнаруживаются элементы семенной жидкости. Приобретенное сперматоцеле считается более опасным состоянием и требует хирургического лечения
На фоне действия этиологического фактора нарушается дренажная функция протоков придатка яичка, наступает их обструкция, затрудняется полноценный отток секрета. Проток переполняется секретом, его стенки растягиваются и образуется киста.
Чем опасно сперматоцеле?
Киста придатка яичка, возникает при нарушении отхождения семенной жидкости и может привести к тяжелым осложнениям. Среди наиболее опасных осложнений выделяют разрыв и нагноение кисты. При длительном игнорировании этого состояния, киста увеличивается в размере. Случайное травмирование может закончиться разрывом кистозной оболочки и орхитом. Семенная киста может лопнуть, тогда ее содержимое вытекает в полость мошонки. Возникает отек, боль, повышение температуры. При присоединении инфекции ситуация становится критической. Воспаление переходит на другое яичко, вызывая и двусторонний орхит, ведущий к нарушению половой функции и бесплодию.
Опасно также и нагноение жидкости, находящееся внутри кисты. У больного повышается температура, возникает боль и отек в области мошонки. Без лечения гнойная киста также приводит к бесплодию и может вызвать заражение крови.
Симптомы заболевания
Клиническая картина сперматоцеле скудна и малоспецифична, так как заболевание часто протекает бессимптомно. Среди наиболее характерных признаков развития сперматоцеле можно назвать:
- постепенное увеличение размеров мошонки;
- боль в области гениталий, иррадиирующую в мягкие ткани бедер;
- гиперемию тканей и отек мошонки;
- болезненность в покое и при пальпации;
- общую слабость, слабо выраженный интоксикационный синдром и повышение температуры тела.
Мелкие кисты протекают бессимптомно и не приводят к бесплодию, выявляясь случайно при медицинском обследовании.
Большие кистозные образования пациенты часто обнаруживают сами. Сперматоцеле на ощупь напоминает опухоль или отек в виде яйца, внутри которого находится жидкость. Увеличиваясь, кисты сдавливают соседние органы, вызывая боль и приводя к нарушениям половой функции. Болезненность усиливается при половом возбуждении, долгом нахождении в сидячем положении, физических нагрузках и длительной ходьбе.
Диагностика сперматоцеле
Постановка диагноза проводится специалистом андрологом или урологом, путем проведения следующих диагностических мероприятий:
- Сбор и анализ анамнеза. Начинается визит к врачу с беседы, в ходе которой пациент должен максимально четко и откровенно описать свое состояние, жалобы и характерные симптомы. Также следует рассказать врачу о проблемах сексуального характера, если таковые имеются.
- Визуальный осмотр мошонки . Этот этап диагностики позволяет обнаружить изменение естественных контуров мошонки, возможно, ее формы, появление признаков дополнительного образования.
- Пальпация мошонки . При пальпации определяется безболезненное или болезненное эластичное дополнительное образование, плотно прилегающее к яичку.
- Общий анализ крови (ОАК) – по результатам лабораторного исследования крови пациента, определяется воспалительная реакция в острой стадии;
- Диафаноскопия – этот метод предполагает просвечивание тканей проходящим светом. Киста выглядит, как прозрачное образование светло-желтого цвета, полностью пропускающее световые лучи;
- УЗИ мошонки — важный метод, используемый на всех этапах диагностики и лечения сперматоцеле, а также для оценки динамики процесса лечения. УЗИ мошонки позволяет увидеть однородное образование, имеющее тонкую стенку с ровными и четкими контурами.
После обследования и определения размеров образования решается вопрос о целесообразности его удаления.
Лечение сперматоцеле
В любом случае необходима консультация уролога, андролога. Зачастую при первичном обращении, отсутствии жалоб, незначительном размере сперматоцеле доктор ограничивается выжидательной тактикой и при необходимости прибегает к консервативной терапии, используя анальгетики и противовоспалительные средства. В этом случае показано регулярное наблюдение.
При прогрессировании процесса, увеличении размеров кисты и ее воспалении показано микрохирургическое лечение – сперматоцелеэктомия (под местной анестезией) или аспирация содержимого кисты с последующей аспирацией и склеротерапией. Современные технологии позволяют проводить сперматоцелэктомию под местным наркозом с минимальной травматизацией тканей. Сперматоцелэктомия проводится амбулаторно и не требует помещения больного в клинику. Вмешательство проводится микрохирургическим методом с применением оптики. После операции не остается рубцов и шрамов.
На передней стороне мошонки делается небольшой разрез, через который яичко освобождают от кисты, удаляя ее вместе с оболочкой. Удаленное образование исследуют, чтобы исключить злокачественный процесс. После вмешательства кожу ушивают, накладывают повязку. Чтобы уменьшить отек, мошонку поддерживают при помощи суспензория. Окружающие ткани при операции не повреждаются, и практически не затрагиваются, поэтому вмешательство не влияет на половую функцию и не может что-то нарушить в организме.
В целом прогноз лечения сперматоцеле оценивается как благоприятный, так как при грамотной терапии полностью восстанавливается нарушенная детородная функция и половая активность органа. В некоторых случаях заболевание рецидивирует после проведенного лечения, поэтому для мужчин репродуктивного возраста есть свои ограничения, например, склеротерапия, целесообразность которой определяется только врачом-урологом с учетом многих факторов. Таким образом, проблема данного заболевания достаточно актуальна, но легко решаема и требует консультации специалиста.
Часто задаваемые вопросы, по теме лечения сперматоцеле
Мужчины, которым пришлось столкнуться с этим заболеванием, задают доктору большое количество вопросов и уточнений. Специалисты клиники Диана готовы ответить на самые распространенные из них:
Можно ли вылечить сперматоцеле таблетками?
К сожалению, препараты, позволяющие растворить кистозную оболочку и удалить жидкость и кисты, пока не изобретены. Лекарственные средства, используемые для лечения, носят симптоматический характер. Они улучшают состояние больного, но не избавляют от болезни.
Нужно ли делать операцию, если ничего не болит?
Если образование не мешает, не растет и не вызывает бесплодия, его удалять не обязательно. Достаточно просто регулярно наблюдаться у уролога. Однако, тут есть определённый риск – если из-за травмы или перенапряжения кистозная оболочка лопнет, лечение будет гораздо серьезнее простой сперматоцелэктомии.
Можно ли не резать, а проткнуть кисту, чтобы ее содержимое вытекло наружу?
Если не удалить кистозную оболочку, вероятность, что образование появится снова, очень высока. Это метод применяют, если есть показания к операции и киста достигла очень больших размеров. Содержимое сперматоцеле выкачивают, а в его полость вводят склерозирующий раствор, от которого стенки кисты слипаются. Это метод опасен попаданием препарата в придаток, приводящим к бесплодию. Такой способ применяют редко и только у мужчин, не планирующих иметь в дальнейшем детей.
Можно ли выяснить, откуда взялось сперматоцеле?
После операции содержимое кисты сдается на анализ. Если в скопившейся жидкости нет сперматозоидов, значит, киста у пациента была с рождения, а если они обнаружатся – новообразование появилось в зрелом возрасте из-за травмы или воспаления.
Существуют ли противопоказания к операции?
Да. Операция не может быть проведена, если у пациента выявляются серьезные нарушения свертываемости крови и тяжелые сопутствующие болезни.
Если ли какие-то ограничения после операции?
В послеоперационном периоде ограничивается физическая нагрузка и не разрешается половая жизнь, до полного заживления шва. В этот период нежелательно долго находиться за рулем, в течение недели принимать горячую ванну, посещать баню и сауну, купаться в водоемах.
Благодаря высокому уровню развития современной медицины, сперматоцеле не должно звучать для мужчины как приговор. После операции исчезают боль и застойные явления, что положительно сказывается на половой функции и показателях спермограммы. Само же хирургическое вмешательство не следует воспринимать как тяжелую операцию, ведь оно не сопровождается осложнениями и неприятными последствиями.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Опухоли яичка
Опухоли яичка – группа образований, развивающаяся из тканей яичек (мужских половых желез, расположенных в мошонке). Опухоли яичка могут быть злокачественными и доброкачественными. Данный вид опухолей относится к визуализируемым и часто обнаруживается пациентами самостоятельно.
Частота злокачественных опухолей составляет до 90 % от всех случаев опухолей яичка. Доброкачественные опухоли яичка встречаются очень редко. Особенность доброкачественных опухолей – отсутствие быстрого роста, они длительно не метастазируют. Лечение доброкачественных опухолей заключается в хирургическом удалении образования.
Рак яичка чаще встречается в молодом возрасте (25-35 лет), являясь самой часто встречающейся опухолью у мужчин до 50 лет.
Виды опухолей яичка
Яички состоят из различных клеток, каждая из которых может стать основной для развития нескольких видов злокачественной опухоли. Знание о том, из каких клеток образовалась опухоль, достаточно важно, поскольку это влияет на выбор тактики лечения и прогноз заболевания.
Определение типа опухоли возможно посредством микроскопического изучения.
Классификация
Наиболее часто из всех опухолей яичка встречаются герминогенные опухоли, они развиваются из зародышевых клеток. Данные опухоли при правильной тактики возможно полностью излечить, однако важным условием является своевременное их обнаружение и лечение в профильном центре.
Герминогенные опухоли (составляют 95 % опухолей яичка)
- семинома,
- несеминома (эмбриональная карцинома, опухоль желточного мешка, постпубертатная тератома).
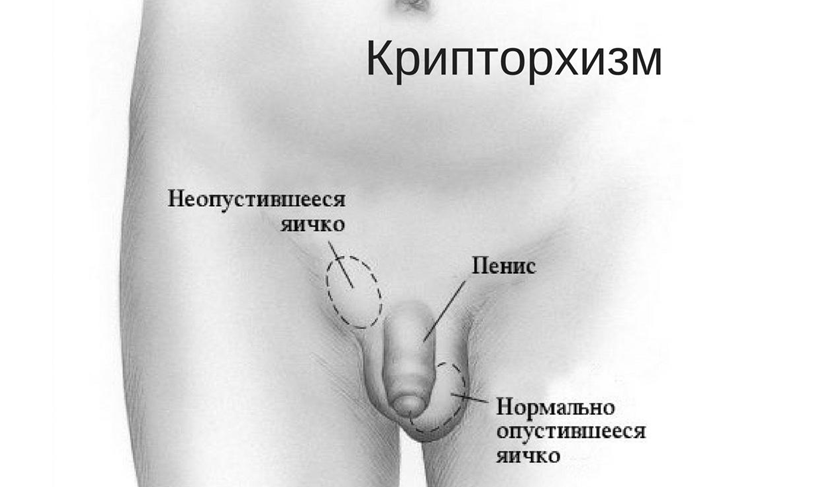
Опухоли полового канатика и стромы ( Факторы риска развития опухолей яичка
Однозначных факторов риска развития опухолей яичек не существует. К одной из наиболее вероятных причин относят крипторхизм – неопущение яичка. При нормальном развитии яички до рождения находятся в брюшной полости и к моменту рождения ребенка самостоятельно опускаются в мошонку. Примерно у 3 % детей одно или оба яичка могут не опуститься в мошонку. В таких случаях проводится оперативное вмешательство. Хирургическое лечение крипторхизма до пубертатного периода снижает риск развития опухолей яичка.
На увеличение вероятности развития опухоли яичка может повлиять профессиональная деятельность, считается, что у работников газовой, нефтяной промышленности, шахтеров и пожарных риск развития опухоли яичка повышен. Вероятность возникновения опухоли яичка среди белых мужчин в 5-10 раз превышает таковую у афроамериканских мужчин. У мужчин Азии и Африки риск возникновения опухоли яичка очень низкий. Травма и оперативное вмешательство на мочеполовых органах достоверно не увеличивают риск развития опухоли яичек.
Диагностика
Опухоль яичка может проявляться в виде безболезненного образования мошонки или яичка. Ниже в таблице указаны возможные симптомы.

При распространенном процессе больного могут беспокоить различные симптомы: кашель, одышка, боли в спине, головные боли, тошнота, рвота. Если у вас появились эти симптомы, то необходимо срочно обратиться к врачу-онкологу или урологу.
Симптомы опухоли яичка
Опухоль яичка может быть обнаружена пациентом или его половым партнером. При обнаружении любого образования в яичке необходимо срочно обратиться к врачу.
Для своевременного обнаружения опухоли яичка мы рекомендуем выполнять самообследование.

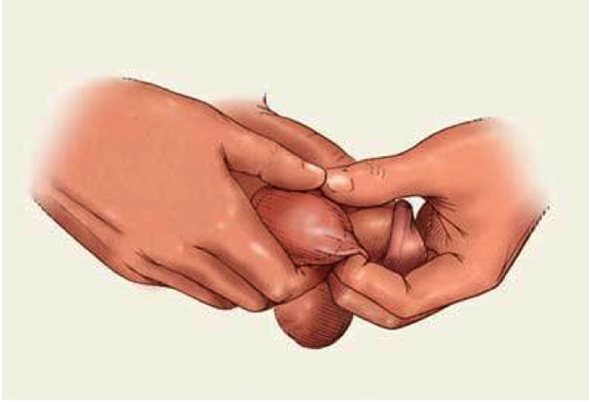
Чаще всего опухоли яичка путают с воспалительными заболеваниями. Эпидидимит – это воспаление придатка яичка, в большинстве случаев инфекционного характера, требующее проведения противовоспалительной терапии. Если болезненность, отек сохраняются после курса лечения, включающего антибиотики, необходима дальнейшая диагностика.
Обследование пациента на приеме у врача начинается с осмотра. Врач проведет процедуру осмотра, пальпацию грудной клетки на предмет гинекомастии (увеличение молочных желез), брюшной полости, яичек, оценит состояние паховых и периферических лимфатических узлов.
Инструментальные методы
Ультразвуковое исследование (УЗИ) мошонки является предпочтительным начальным визуализирующим исследованием для оценки образования яичка. УЗИ может подтвердить наличие новообразования, определить его расположение и оценить состояние противоположного яичка (рис. 4). Чувствительность метода достаточно высокая – от 92 % до 98 %.
Компьютерная томография органов грудной клетки, брюшной полости, малого таза используются для оценки распространения опухолевого процесса (рис.5).
Как дополнительная диагностическая процедура, может быть использована магнитно-резонансная томография головного мозга.
Обязательным условием диагностики опухолей яичка является анализ крови на биологические опухолевые маркеры. К ним относятся АФП (альфа-фетопротеин), β -ХГЧ (β единица хорионического гонадотропина человека) и ЛДГ (лактатдегидрогеназа).
Наличие опухолевого образования в яичке, выявленное при УЗИ, повышенный уровень опухолевых маркеров (всех или одного из них) требуют немедленного направления пациента на оперативное лечение в специализированный онкологический центр.
При обнаружении первичной опухоли в забрюшинном пространстве необходимо пройти полное обследование, предусмотренное для опухоли яичка.
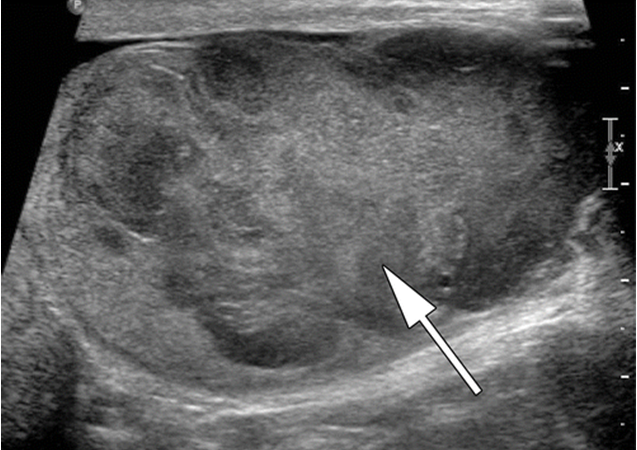
Снимок УЗИ яичка
Стадии
При обнаружении злокачественной опухоли необходимо выяснить, насколько распространился опухолевый процесс, то есть определить стадию заболевания. От этого зависит дальнейшее лечение.
Доброкачественные опухоли яичка не стадируются.
Стадии злокачественного заболевания варьируются от I до III. Самая ранняя стадия рака яичка — это стадия 0 (или неоплазия зародышевых клеток in situ). Выделяют III стадии злокачественной опухоли яичка. В зависимости от стадии заболевания, прогностических признаков (уровень опухолевых маркеров, наличие вторичных опухолевых изменений в органах), согласно разработанным стандартам, принимается решение о лечебной тактике.
Лечение
Лечение пациентов с диагностированными злокачественными опухолями яичка должно проводиться в специализированном центре у онкологов, имеющих большой опыт ведения больных с данным заболеванием.
Если у вас или у вашего близкого появились симптомы, подозрительные на опухоль яичка, необходимо незамедлительно обратиться к врачу.
Хирургическое лечение
Хирургический метод является первичным этапом в лечении всех видов опухолей яичка. На первом этапе при обнаружении опухоли проводят операцию по удалению яичка (орхфуникулэктомию). Как правило, проводится радикальная паховая орхфуникулэктомия (хирургическое удаление яичка). Операция носит лечебно-диагностический характер, поскольку помимо удаления опухоли, позволяет установить морфологический диагноз (определить разновидность опухоли), что необходимо для определения дальнейшей тактики.
Радикальная паховая орхфуникулэктомия
Операция по удалению яичка при раке называется радикальной паховой орхфуникулэктомией. Опухоль удаляется вместе с яичком и семенным канатиком.
Орхфуникулэктомия может быть отложена, если пациент находится в крайне тяжелом состоянии (в этом случае лечение начинают с химиотерапии по жизненным показаниям).
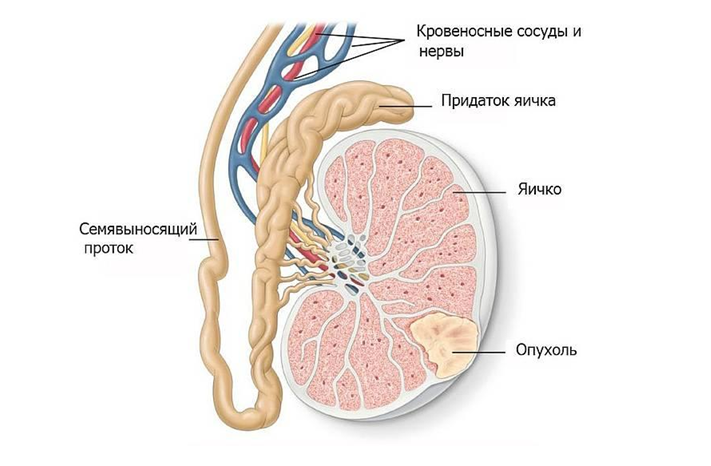
Опухоль в яичке
После получения гистологического заключения о характере опухоли, данных обследования: КТ грудной клетки, брюшной полости, КТ/МРТ малого таза, уровень опухолевых маркеров, проводится стадирование, определение прогноза, и командой специалистов принимается решение о лечебной тактике.
При планировании химиотерапии необходимо обсудить с врачом риск нарушения фертильности и необходимость криоконсервации спермы. Процедура должна быть выполнена до начала химиотерапии.
Химиотерапия
Химиотерапия является одним из основных методов лечения при злокачественных опухолях яичка. Данные опухоли обладают высокой чувствительностью к химиотерапии, и полное излечение возможно даже при большом распространении опухолевого процесса. Химиотерапия не используется для лечения доброкачественных опухолей яичка.
Химиотерапия обычно проводится циклами длительностью 3 недели. При злокачественных опухолях яичка очень важно строго соблюдать интервалы между циклами химиотерапии.
Схема и длительность лечения зависят от стадии заболевания, группы прогноза, лечения, полученного ранее, и индивидуальных особенностей пациента.
Возможные побочные эффекты химиотерапии
Химиопрепараты действуют на быстро растущие клетки, делящиеся опухолевые клетки. Но при этом химиотерапия повреждает нормальные ткани организма, такие как клетки костного мозга (где образуются новые клетки крови), слизистой оболочки полости рта, кишечника и волосяных фолликулов. Побочные эффекты химиотерапии зависят от типа и дозы используемых лекарств и продолжительности лечения. Чаще всего из осложнений встречаются: снижение показателей крови (снижение уровня лейкоцитов, нейтрофилов, гемоглобина, тромбоцитов), выпадение волос, стоматит (воспаление слизистой полости рта: отечность, покраснение, появление налетов, язв), тошнота и рвота, слабость, диарея, снижение аппетита.
Большинство побочных эффектов кратковременны и проходят через некоторое время после окончания лечения, но некоторые из них могут длиться долгое время, такие как потеря слуха, повреждение почек или легких. Поэтому химиотерапия должна проводиться по абсолютным показаниям в соответствии с разработанными рекомендациями, и больной в течение длительного времени должен быть под наблюдением онколога.
После проведения химиотерапии и обследования обсуждается вопрос об удалении оставшихся опухолевых очагов. Одним из видов оперативного лечения является удаление забрюшинных лимфатических узлов (забрюшинная лимфодиссекция).
В зависимости от типа опухоли и стадии заболевания лимфатические узлы вокруг крупных кровеносных сосудов (аорта и нижняя полая вена) могут быть удалены после проведения химиотерапии. Не всем пациентам с опухолью яичка необходимо удалять лимфатические узлы, поэтому важно обсудить это (и возможные варианты) со своим врачом. Это сложная и долгая операция. В большинстве случаев делается большой разрез посередине живота для возможности удаления лимфатических узлов. Удаление забрюшинных лимфатических узлов должно выполняться хирургом, который делает это часто. Опыт имеет большое значение.
Последствия лимфодиссекции
Удаление забрюшинных лимфатических узлов – серьезная операция. Она не вызывает импотенции, у мужчин сохраняется эректильная функция. Но во время данной операции могут повреждаться некоторые нервы, контролирующие эякуляцию. Если эти нервы повреждаются, то когда мужчина эякулирует, сперма не выходит через уретру, а уходит обратно в мочевой пузырь. Это называется ретроградной эякуляцией, данное осложнение может затруднить отцовство.
При распространенном процессе (когда есть метастазы в других органах) для получения наилучшего результата и снижения риска возврата заболевания могут проводиться различные виды операций с целью удаления всех опухолевых очагов. Если оставшиеся опухолевые очаги не удаляются или удаляются не полностью, риск возврата заболевания увеличивается в несколько раз.
Чаще операция успешна, когда ее проводят опытные врачи.
Лучевая терапия
Лучевая терапия при опухолях яичка в настоящий момент практически не используется, так как имеет низкую эффективность. Применение лучевой терапии может использоваться в качестве локального (местного) контроля при метастазах в головном мозге.
Фертильность
Злокачественные опухоли яичка наиболее часто возникают у мужчин репродуктивного, молодого возраста, когда они заводят семью и детей. При проведении химиотерапии возникает высокий риск нарушения фертильности, поэтому необходимо до начала лечения обсудить с лечащим врачом необходимость криоконсервации спермы. Криоконсервация спермы – метод хранения эякулята, который подразумевает его замораживание (чаще всего в жидком азоте), с последующим восстановлением функций сперматозоидов после размораживания. Криоконсервация должна быть выполнена до начала химиотерапии.
Обследование перед проведением криоконсервации:
- спермограмма (метод исследования эякулята для оценки оплодотоворяющей способности);
- криотест спермы (проводится для того, чтобы выяснить, не снижается ли качество спермы после размораживания);
- анализ крови на инфекции: сифилис, ВИЧ 1,2 (IgG и IgM), гепатиты В и С;
- мазок из уретры на половые инфекции.
После прохождения обследования сперма собирается методом мастурбации. В течение нескольких минут после этого биоматериал попадает в эмбриологическую лабораторию. Проводятся манипуляции по очищению и концентрации сперматозоидов, добавляются специальные вещества для защиты сперматозоидов, и сперма помещается в специальные тонкие ёмкости. Ваш контейнер маркируется (отмечаются индивидуальные данные) и далее хранится при очень низких температурах.
Наблюдение
Все пациенты со злокачественной опухолью яичек должны тщательно длительно наблюдаться – до 10-15 лет после первичного лечения, так как, несмотря на проведенное лечение, остается риск развития рецидива заболевания. Риск рецидива опухоли наиболее высок в течение двух лет после первичного лечения.
Последующее наблюдение включает сбор анамнеза, осмотр, опухолевые маркеры, УЗИ мошонки с эластографией, пахово-подвздошных областей, брюшной полости и забрюшинного пространства, рентгенографию органов грудной клетки. График наблюдения зависит от стадии заболевания. При обнаружении рецидива варианты лечения включают химиотерапию, хирургическое лечение.
Прогноз
Достижения в лечении рака яичек являются одними из величайших достижений современной медицины. Сегодня излечение достижимо у 95 % всех пациентов с опухолями яичек, у 80 % пациентов с распространенной формой заболевания. Несмотря на это, метастатическая форма опухоли остается неизлечимой примерно у 10 % пациентов. Прогноз зависит от гистологического типа рака яичка, распространенности опухолевого процесса, проводимого лечения. В некоторых регионах Российской Федерации выживаемость пациентов с опухолью яичек достигает всего 60 %. Это связано с различными причинами (редкость опухоли, поздняя обращаемость пациентов, низкая осведомленность врачей).
НМИЦ онкологии им. Н. Н. Петрова является специализированным центром по лечению опухолей яичка с многолетним опытом терапии данной группы онкологических заболеваний. В нашем Центре работает команда высококвалифицированных профессионалов – врачей-онкологов, включая хирургов (урологов, торакальных и абдоминальных хирургов), специалистов по лекарственной терапии взрослых и детей (химиотерапевтов, онкопедиатров), лучевой диагностике, морфологов, анестезиологов, реаниматологов, радиологов. Тактика ведения каждого пациента с опухолью яичка неоднократно обсуждается мультидисциплинарной командой.
Если у вас или у вашего близкого появились симптомы, подозрительные на опухоль яичка, необходимо незамедлительно обратиться к врачу. Учитывая высокий процент полного излечения данной группы заболеваний, высокую эффективность лекарственной терапии, в нашем Центре вы сможете оперативно получить всю необходимую помощь у специалистов, имеющих большой опыт в лечении этой патологии.
Список использованной литературы:
- Практические рекомендации министерства здравоохранения Российской Федерации: «Герминогенные опухоли у мужчин», 2020.
- Garner M.J., Turner M.C., Ghadirian P., Krewski D. Epidemiology of testicular cancer: an overview. Int J Cancer 2005;116:331–9.
- Ferlay J., Colombet M., Soerjomataram I. et al. Cancer incidence and mortality patterns in Europe: Estimates for 40 countries and 25 major cancers in 2018. Eur J Cancer 2018;103:356–87.
- WHO classification of tumours of the urinary system and male genital organs. Ed. by H. Moch et al. Lyon: IARC, 2016.
- Трякин А.А., Гладков О.А., Матвеев В.Б., с соавт. Практические рекомендации по лекарственному лечению герминогенных опухолей у мужчин //. Злокачественные опухоли: Практические рекомендации RUSSCO, 2020.
- Gilligan T., Lin D.W., Aggarwal R., et al. NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines®). Testicular Cancer. Version 1.2020 — November 5, 2020.
![]()

Загоруйко В.А. , врач-онколог ФГБУ «НМИЦ онкологии им.Н.Н. Петрова»
Опрелости в паху у женщин и мужчин

Опрелости в паху у женщин и мужчин: причины, симптомы, лечение
Опрелостями называют один из видов воспаления кожи. Основные условия возникновения этого заболевания – постоянное трение и воздействие на кожу продуктов естественной секреции организма (пота, кожного сала), а также загрязнения в местах кожных складок, что приводит к созданию благоприятных условий для размножения болезнетворных бактерий и грибков. Симптомы опрелостей следующие: вначале появляется покраснение, а затем – поверхностные трещины, которые при отсутствии лечения могут преобразовываться в кровоточащие язвы. Кожа трескается, становится шершавой на ощупь, а затем покрывается мелкими язвами и даже гнойниками, порождающими специфический запах. Одной из разновидностей является опрелость в паховых складках, которая часто сопровождается зудом (один из признаков развития инфекции) и жжением при движении.

Рейтинг на основании 89 отзывов
Причины появления опрелости в паху у мужчин и женщин
Область паха относится к зонам повышенного риска возникновения заболеваний кожи, поскольку, во-первых, здесь наблюдается повышенное потоотделение, а во-вторых, происходит постоянное трение при ходьбе. Также нужно учитывать особенности материалов, из которых изготавливается бельё, так как из-за неправильно подобранных тканей возможно возникновение аллергических реакций. Ярко выраженные опрелости в паху могут появляться при несоблюдении элементарных правил гигиены. Дополнительным осложняющим фактором является лишний вес — главным образом из-за более глубоких складок (увеличение поверхности кожи при трении) и большего потоотделения (особенно в жаркую погоду).
Лечение опрелостей в паху
Чтобы избавиться от опрелостей, нужно провести курс лечения и соблюдать правила гигиены, которые будут приведены ниже. Для лечения опрелостей в паховой области у взрослых следует использовать антибактериальные и противогрибковые средства. Одним из них является кетоконазол – противогрибковый препарат, у которого выражен антибактериальный эффект по отношению к стафилококкам и стрептококкам, также участвующим в развитии опрелостей. Кетоконазол должен быть в концентрации 2%. Такая концентрация выявлена опытным путём. Шампунь «Перхотал», содержащий 2% кетоконазола — противогрибкового препарата – разрушает стенку грибковых клеток. Регулярное нанесение шампуня «Перхотал» 2% на повреждённые участки кожи приводит к гибели болезнетворных грибков, а также стафилококков и стрептококков. Перхотал используется для лечения опрелостей как у мужчин, так и у женщин.
Профилактика
Ещё древние греки говорили, что лучшее лечение — это профилактика. Поэтому после того, как вы справитесь с опрелостями при помощи «Перхотала», соблюдайте следующие правила:
- Ежедневно принимайте душ, уделяя особое внимание чистоте «проблемных» зон с кожными складками и сильным потоотделением (паховые и межъягодичные складки, подмышки, места под молочными железами (для женщин), складки шеи и живота при наличии лишнего веса). Гигиену следует проводить каждый день, а летом в жару можно это делать и несколько раз в день, так как высокая температура вызывает повышенное потоотделение.
- Носите удобное и желательно свободное нижнее бельё, не вызывающее аллергических реакций. Свободное бельё подойдёт для улучшения вентиляции паховой области.
- Подберите средства для мытья: в некоторых случаях причиной появления раздражений кожи может быть моющее средство, содержащее аллергенные вещества.
- Тщательно вытирайтесь после мытья: вода, скапливающая в кожных складках, создаёт благоприятную среду для развития грибковых и бактериальных инфекций.
- Используйте «Перхотал» с 1% содержанием кетоконазола для профилактики, нанося его на кожные складки 1 раз в неделю.
Особое внимание на профилактику кожных заболеваний следует обратить людям с избыточным весом, поскольку у них повышено не только потоотделение, но и салоотделение, а зоны кожных складок гораздо больше обычных, что увеличивает площадь трения. Отсутствие регулярных гигиенических процедур в этом случае может привести к множественным поражениям эпидермиса и возникновению обширных очагов опрелостей. А если есть возможность, стоит заняться и коррекцией веса, что поможет уменьшить риск возникновения не только кожных, но и сердечно-сосудистых и других заболеваний.







