Мезотерапия – панацея для волос? Мнение трихологов.
- Выпадение волос у мужчин
- Выпадение волос у женщин
- Лечение волос
- Уход за волосами
- Пептиды – активаторы роста волос
Мезотерапия – хорошо известная и популярная процедура. Действительно ли она способна улучшить качество волос, остановить их выпадение и усилить рост? Разберем в данной статье.
Что такое мезотерапия?
Мезотерапия – процедура, в ходе которой в кожу или под кожу головы вводят различные биоактивные компоненты с помощью мини инъекций. Мезотерапия относится к безоперационным техникам и проходит практически безболезненно.
Почему мезотерапия эффективна?
Кровоснабжение волосистой части головы осуществляется в очень узком пространстве между верхними слоями кожи и сухожильным шлемом черепа (это всего 2 – 4 мм). Поток артериальной крови должен подниматься вверх, преодолевая внутритканевое давление, и доставлять питательные вещества в волосяную луковицу. Но иногда этот физиологический процесс нарушается из-за спазма сосудов, который могут вызвать различные причины: стрессы, болезни, дефицит питательных веществ в организме и так далее. И тогда волосяные фолликулы перестают получать необходимое питание, ухудшается снабжение их кислородом. Мезотерапия в комплексе с другими средствами и процедурами помогает компенсировать этот дефицит.
В каких случаях помогает мезотерапия?
Это зависит от состава, который вводят в ходе данной процедуры. Состав, как и другие препараты для лечения, должен подбирать не просто косметолог, а практикующий врач-трихолог.
Считается, что возможность вводить различные биоактивные составы делает мезотерапию универсальной процедурой, способной решить совершенно разные проблемы, начиная от перхоти и заканчивая алопецией – именно такими заявлениями пестрит интернет. Так ли это?
Мы спросили практикующего врача-трихолога Полину Орлову: «В терапии выпадения волос мезотерапия не может выступать как единственная процедура. Терапия – это всегда комплекс. Если брать именно выпадение волос, то воздействие и лечение должно быть ежедневным, а мезотерапия проводится всего 1 раз в неделю. Поэтому при лечении выпадения мезотерапия – это всего лишь дополнительная процедура, которая помогает ускорить процесс лечения и улучшить качество результатов».
Мануальная или аппаратная?
 Мануальная мезотерапия – когда состав вводят вручную специальным одноразовым шприцем с очень тонкой иглой.
Мануальная мезотерапия – когда состав вводят вручную специальным одноразовым шприцем с очень тонкой иглой.
Аппаратная – когда инъекции делают с помощью косметологического пистолета (мезоинжектора), который впрыскивает определенную дозу препарата на необходимую заданную глубину.
Трихологи рекомендуют выбирать аппаратный метод, так как он более эффективный.
Аппаратная мезотерапия воздействует на большую площадь поверхности волосистой части головы, так как проколы делаются чаще. Каждый прокол вызывает рефлекторный выброс факторов роста, влияющих на деление клеток, увеличивая продолжительность жизни клеток волоса и, как следствие, продолжительность фазы роста. Этот эффект доказан многочисленными исследованиями.
Вопреки расхожим убеждениям, и при ручной, и при аппаратной процедуре затрачивается одинаковое количество препарата, в обоих случаях используются только одноразовые иглы, а болезненность процедуры зависит не столько от техники, сколько от индивидуального уровня болевого порога.
Единственный минус аппаратной мезотерапии – длительность процедуры (большая, чем в случае ручной техники). Но намного более высокий уровень эффективности легко компенсируют этот недостаток.
Показания и противопоказания
Мезотерапию рекомендуют в следующих случаях:
– Андрогенетическая (АГА), диффузная и очаговая (гнездная) алопеции;
– Выпадение волос, вызванное стрессом, диетами, приемом медикаментов;
– Плохое качество волос: ломкость, сухость, секущиеся концы, обезвоживание;
– Повышенная жирность волос и жирная себорея (нарушение деятельности сальных желез);
– Ухудшение качества волос после родов;
– Себорейный дерматит, перхоть и зуд кожи головы;
– Ранняя седина;
– Замедление роста волос;
– Для профилактики выпадения;
– Для стимуляции роста волос, продления стадии активного роста;
– Для увеличения густоты волос;
– Для улучшения качества волос;
– Для улучшения местного кровообращения и обменных процессов.
Мезотерапия противопоказана в следующих случаях:
 – Беременность, кормление грудью, менструация;
– Беременность, кормление грудью, менструация;
– Острые инфекционные и вирусные заболевания;
– Сахарный диабет;
– Желчнокаменная болезнь;
– Эндокринные заболевания;
– Заболевания крови прием антикоагулянтов;
– Новообразования;
– Снижение иммунитета;
– Аллергия на компоненты препарата;
Почему процедуру должен проводить только врач?
– Во-первых, только врач-трихолог может и должен подобрать подходящий для вас коктейль препаратов и корректировать его от процедуры к процедуре в зависимости от динамики;
– Во-вторых, только врач может в полной мере оценить наличие противопоказаний;
– В-третьих, только трихолог может дать вам правильные индивидуальные рекомендации по уходу за головой после процедуры.
Тем более ошибочно полагать, что эту процедуру можно делать дома, попросив кого-то из домочадцев. Помимо всего вышеперечисленного, при мезотерапии необходима специальная антисептическая обработка, доступная только в медучреждениях. Наконец, во время процедуры может возникнуть внезапная аллергическая реакция вплоть до анафилактического шока. Реакция может развиться очень быстро и в домашних условиях будет просто невозможно оказать необходимую помощь.
Поэтому трихологи рекомендуют не экономить на своем здоровье.
И еще один важный момент: готовые коктейли для мезотерапии, компоненты которых идеально совместимы по физическому составу и фармакологическим свойствам, редко попадают на массовый рынок. Они распространяются, как правило, только среди профессиональных трихологов и медицинских учреждений.
Лечение седины
Поседение – признак старения организма. Седеть, как правило, начинают после 35 лет. К 50-55 годам седина усиливается. Цвет и интенсивность окраски волос зависит от количества пигмента, который вырабатывается клетками, которые расположены в луковицах волос. Поседение обусловлено недостаточным образованием пигмента и появлением многочисленных пузырьков воздуха в волосе, которые усиливают белую окраску седых волос.
Причины возникновения седины волос:
- возраст (40-60 лет),
- стрессы, нарушение кровотока в коже головы,
- генетический фактор (наследственность),
- заболевания (нарушение обмена веществ, недостаток микроэлементов и витаминов
- спектральный анализ волос на микроэлементы,
- компьютерная диагностика волос с помощью микровидеокамеры,
- консультация смежных специалистов (при необходимости).
Лечение седины в Москве
На сегодняшний день наиболее эффективным методом профилактики и лечения седых волос является мезотерапия волосистой части головы. В кожу головы вводятся препараты, которые содержат большое количество витаминов группы B, олигоэлементы, а также предшественники пигмента меланина, которые обеспечивают цвет. Хороший результат дает мезотерапия с применением никотиновой кислоты. Кроме этого, мезотерапия улучшает кровоток в коже волосистой части головы, что улучшает питание.
В качестве дополнения к мезотерапии применяются и наружные средства с цинком, медью, железом. Подбор препаратов для наружного применения делает врач на приеме.
Принцип действия лечебных препаратов заключается в насыщении волос и кожи головы недостающими микроэлементами, витаминами, предшественниками пигмента меланина.
Лечебный эффект проявится только на отрастающих (формируемых) волосах. Уже отросшие волосы изменить нельзя, их можно только срезать или покрасить.
Наиболее эффективно лечение седины, если причиной седины является нарушениеобмена веществ, внешние факторы, недостаток микроэлементов, витаминов, а также атеросклероз.
Преимущества нашей клиники
- Самые современные методы лечения седины волос, непродолжительная и эффективная диагностика.
- Непродолжительные курсы лечения: достаточно 10 процедур мезотерапии, чтобы седина исчезла или стала заметно меньше. Мезотерапия проводится 1 раз в неделю. Лечение легко переносится пациентами, процедура комфортная.
Врачи клиники возвращают естественную молодость и здоровье волосам. Волосы не только приобретают свой естественный цвет, они становятся более сильными и более густыми. Пациентам, прошедшим лечение, не нужно красить волосы, к ним возвращается ушедшая молодость.
На видео: лечение волос с помощью филлер-биоревитализанта Hair Filler. Преппарат нового поколения
4 причины для лечения седины волос
- Седина – наиболее заметный признак старения организма, а ее устранение дает значительный омолаживающий эффект.
- Проблема социального характера (потеря популярности у противоположного пола, проблемы при приеме на работу).
- Окрашивание волос дает кратковременый эффект (1 месяц), а лечение седины мезотерапией позволяет избавиться от седины надолго.
- Диагностика седины позволяет иногда выявить и другие серьезные заболевания (атеросклероз, гормональные и кожные заболевания)
Наш специалист получил независимую премию от авторитетного портала за хорошую работу
Отзывы пациентов Дельтаклиник:
“Выпадение волос меня беспокоило периодически довольно длительное время в течение 8 лет. Домашний уход не давал хорошего результата. После обследования в Дельтаклиник я прошла курс лечения у врача гинеколога, процедуры мезотерапии у врача Ткаченко И.Л.,эффект превзошел все мои ожидания. Спасибо докторам Дельтаклиник.”
Ольга 32 года г.Москва
Стоимость услуг
| Наименование услуги | Цена (рубли РФ) |
| Консультация трихолога | 2 000 |
| Повторный прием трихолога | 1 500 |
| Лечение на аппарате «Эксилайт» 308 нм до 20 минут | 3 000 |
| Лечение на аппарате «Эксилайт» 308 нм дополнительно 10 минут | 1 500 |
| Лечебная процедура на аппарате OCTOLINE | 6 000 |
| Газожидкостной пилинг с нанесением на кожу волосистой части головы лосьонов активирующих рост волос до 20 мин | 4 000 |
| Газожидкостной пилинг с нанесением на кожу волосистой части головы лосьонов активирующих рост волос 30 мин | 6 000 |
| Обработка высыпных элементов методом газожидкостного пилинга до 20 мин | 2 000 |
| Обработка высыпных элементов методом газожидкостного пилинга более 20 мин | 3 000 |
| Фонофорез безыгольное эпидермальное введение лечебных препаратов OCTOLINE | 2 500 |
| Ионофорез (введение лечебных препаратов) OCTOLINE | 2 500 |
| NCTF 135 1,5мл | 3 500 |
| NCTF 135 3,0 мл | 7 500 |
| NCTF 135 HA 1,5мл | 4 000 |
| NCTF 135 HA 3,0 мл | 8 000 |
| Курасен 2мл | 7 500 |
| Курасен 4 мл | 12 000 |
| Курасен 6мл | 16 000 |
| Плазмолифтинг с Курасен | 10 000 |
| Лаеннек 2мл | 2 500 |
| Лаеннек 4мл | 5 000 |
| Лаеннек (введение по точкам) | 2 000 |
| Dermaheаl HL 5 мл | 6 000 |
| Dermaheаl HL 2,5 мл | 4 000 |
| Дипроспан | 1 200 |
| Hair Care (поливитамиминный регенерирующий комплекс) | 5 000 |
| Плазмотерапия 1 пробирка | 8 000 |
| Плазмотерапия 2 пробирки | 12 000 |
| Массаж шейно-плечевого отдела (20 минут) | 1 200 |
Посмотрите все цены
Читайте также
- Лечение волос
- Лечение выпадения волос у мужчин
- Облысение
- Лечение выпадения волос
- Улучшение качества волос
- Лечение жирной себореи, облысения
- Гипертрихоз
- Лечение жирных, истонченных волос
- Трихолог
Наши врачи

Ткаченко Ирина Леонидовна
врач дерматолог – трихолог
Лицензии и сертификаты
Нажимая на кнопку «Записаться», Вы соглашаетесь с политикой конфиденциальности
Мезотерапия против седины отзывы
Цвет локонов для женщины — показатель молодости и благополучия, поэтому многие стараются использовать любой метод, и мезотерапия против седины не исключение. Чаще всего седина проявляется после 35 лет. В возрасте 50–60 лет седых волос становится куда больше. Данный процесс обусловлен количеством пигмента в луковицах. Когда специальные клетки (меланоциты) перестают вырабатывать красящий пигмент, белый окрас волос усиливается.

Седые локоны появляются из-за снижения активности меланоцитов. Обусловлено это генетическим кодом каждого человека. Ранняя седина — следствие нехватки определенных витаминов и элементов в организме. Окрашивание волос — не решение проблемы, а лишь ее маскировка. Вылечить и восстановить цвет прядей поможет мезотерапия. Она улучшает питание клеток в коже головы, укрепляет волосяные фолликулы, способствует хорошему росту.
Технология процедуры
Мезотерапия — инъекция лечебных коктейлей под кожу головы. Данные смеси содержат:
- большое количество витамина B;
- микроэлементы;
- аминокислоты.
 Также в них содержатся различные натуральные аналоги меланина, магния, цинка, полиненасыщенных жирных кислот, лекарственных препаратов и т. д. Иногда используется и гиалуроновая кислота.
Также в них содержатся различные натуральные аналоги меланина, магния, цинка, полиненасыщенных жирных кислот, лекарственных препаратов и т. д. Иногда используется и гиалуроновая кислота.
Для достижения эффективного результата обязательно проводится целый курс лечения. В среднем необходимо около 10 инъекций. Их количество и периодичность назначаются индивидуально.
Эта косметическая операция заключается во введении полезного коктейля под кожу головы на глубину до 4 мм. Бояться уколов не стоит. Сама мезотерапия — комфортная процедура, которая переносится без проблем.
Кроме терапевтического эффекта, манипуляция помогает в питании кожи и улучшении кровообращения. Чаще всего записаться в клинику на мезотерапию девушек заставляет процесс выпадения волос. После консультации и осмотра врачом назначается курс лечения. Такая операция помогает при:
- потере блеска;
- появлении сухости;
- перхоти;
- ломкости волос.

Витаминные коктейли безвредны и не будут лишними даже при незначительных проблемах или их отсутствии. Учитывая стоимость процедур, рациональнее прибегать к ним по необходимости. Стоимость препарата, которая зависит от набора компонентов, варьируется в пределах 50–150 долларов, да и услуги косметолога не бесплатны.
Работает процедура следующим образом: полезные элементы воздействуют на луковицы волосяного фолликула, после чего увеличивается длительность фазы роста, усиливается синтез пигмента меланина, что позволяет прекратить процесс появления седины. Ведется множество споров и дискуссий на тему эффективности такой процедуры.
 Исследования и результаты лечения вынесли следующий вердикт: мезотерапия возвращает волосам натуральный цвет на начальном этапе появления седины, а на более поздних этапах витаминные инъекции помогут укрепить локоны и придадут им густоту, но цвета не вернут.
Исследования и результаты лечения вынесли следующий вердикт: мезотерапия возвращает волосам натуральный цвет на начальном этапе появления седины, а на более поздних этапах витаминные инъекции помогут укрепить локоны и придадут им густоту, но цвета не вернут.
Лечащий эффект заключается не только в грамотно составленном комплексе витаминов, аминокислот и других веществ, но и в добавлении пигмента меланина.
Именно он способствует восстановлению цвета и ускорению роста волос.
Еще один секрет заключается в областях введения уколов. Иногда инъекции делают не только под кожу головы, но и в подворотниковую часть шеи. Таким образом микроциркуляция крови нормализуется быстрее.
Процедура мезотерапии в клинике
Существует 2 варианта выполнения уколов: мануальный (с помощью маленького шприца) или аппаратный. Последний метод — это использование специального пистолета мезоинжектора, который позволяет автоматизировать процесс и сократить длительность процедуры. Уровень введения витаминного коктейля может разниться.

Специалист использует тонкие и короткие иголки. Учитывая минимальную глубину укола, легко понять, что процедура практически неощутима и абсолютно безболезненна. Чтобы действия лечебных коктейлей хватило на всю область волос на голове, косметолог или доктор обкалывает кожу человека через каждые 1,5 см.
После процедуры синяки возникают крайне редко и только у слишком чувствительных пациентов. В особом лечении остаточные синяки не нуждаются и сами проходят в течение 1–2 суток. Основное преимущество мезотерапии в лечении ослабленных волос и седины заключается в отсутствии побочных действий и универсальности препаратов.
 По времени процедура занимает около 30–40 минут. Проводится обязательно в стерильной обстановке. Для длительного эффекта назначается курс процедур мезотерапии. Как правило, результат заметен уже после 3–4 сеанса, после чего проводится еще 2–3 процедуры для закрепления успеха. При сложных заболеваниях, серьезном недостатке витаминов или в случае использования мезотерапии против седины назначается курс в 10–15 сеансов.
По времени процедура занимает около 30–40 минут. Проводится обязательно в стерильной обстановке. Для длительного эффекта назначается курс процедур мезотерапии. Как правило, результат заметен уже после 3–4 сеанса, после чего проводится еще 2–3 процедуры для закрепления успеха. При сложных заболеваниях, серьезном недостатке витаминов или в случае использования мезотерапии против седины назначается курс в 10–15 сеансов.
Часто из-за недоверия к врачам-косметологам или желания сэкономить женщины пытаются найти способ самостоятельно. Качественное и безопасное проведение мезотерапии возможно исключительно у хорошего врача. Скупив дорогие препараты и специальные аппараты для инъекций, женщины рискуют нанести большой вред своему здоровью и внешности. Не стоит забывать о важности опыта и знаний, которыми обладает только хороший специалист.
Противопоказания и профилактика
Мезотерапия — одна из лечебных клинических процедур, противопоказания к ее проведению тоже существуют. Строгие медицинские запреты действуют при онкологических патологиях, сильных кожных инфекциях, гемофилии и заболеваниях почек. Вред здоровью можно нанести при проведении мезотерапии во время менструации, беременности, в период лактации, обострения каких-либо хронических заболеваний, при эпилепсии, аллергии на компоненты.
Полностью восстановить выработку меланина в уже поседевших волосах пока невозможно. Лишь на ранней стадии появления такого симптома можно избежать проблемы, вовремя обратившись к врачу и проведя курс витаминных инъекций. Учитывая безвредность процедуры, мезотерапию можно проводить в качестве профилактики. Она укрепит волосы, придаст им силу и блеск, а в некоторых случаях оттянет время появления седины. Перед записью на уколы необходимо проконсультироваться с доктором.
Эпидидимит – симптомы и лечение
Что такое эпидидимит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахимова А. И., уролога со стажем в 5 лет.


Определение болезни. Причины заболевания
Эпидидимит (epididymitis) — это воспаление придатка яичка, которое сопровождается болью, припухлостью и покраснением мошонки. Различают острую и хроническую формы, которые отличаются скоростью протекания и факторами возникновения. Эпидидимитом болеют мужчины всех возрастов.
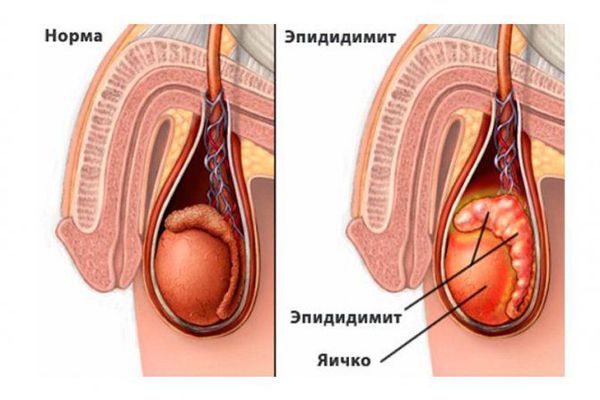
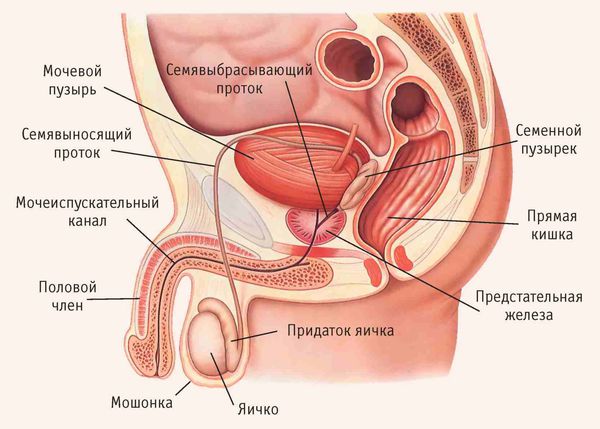
Придаток яичка (эпидидимис) представляет собой парный орган мужской половой системы, находящийся в мошонке. Его основная функция — накапливать сперматозоиды. В придатке сперматозоиды дозревают, приобретают способность двигаться и оплодотворять яйцеклетку.
Распространённость
В возрасте от 18 до 39 лет примерно 10 мужчин из 1000 страдают от заболеваний органов репродукции (мошонки, простаты, уретры) [1] . Из-за близкого расположения придатка и яичка эти органы часто поражаются вместе — развивается орхоэпидидимит.
Как правило, у острого эпидидимита и орхоэпидидимита общая статистика. Среди острых урологических болезней доля этих патологий колеблется от 4,6 до 10,2 % [2] . Как показывает практика, от 20 до 35 % всех обращений в приёмный покой урологического стационара приходится на эпидидимит и орхоэпидидимит.
Причины эпидидимита
Причиной заболевания является попадание или разрастание патологической флоры (бактериальной, грибковой, вирусной).
Предрасполагающие факторы:
- Бактериальный фактор — попадание воспалительного агента непосредственно в придаток.
- Инфекции, передающиеся половым путём (ИППП): гонорея, хламидиоз и др.
- Осложнённые формы простатита, уретрита, острого цистита и других воспалительных болезней органов малого таза и мошонки.
- Затруднение мочеиспускания, обусловленное механическими причинами: аденомой простаты, сужением или закупоркой мочевых путей ниже мочевого пузыря.
- Системные заболевания: сосудистые, неврологические, эндокринологические (сахарный диабет, болезнь Альцгеймера, различные виды параличей и парезов) [2][3] .
- Бруцеллёз, сыпной тиф, эпидемический паротит (острое инфекционное негнойное поражение железистых органов: слюнных желёз, поджелудочной железы, яичек) [4] .
- Травматический фактор: сдавленность органов мошонки неудобной одеждой, работа в горячем цехе, постоянное сидячее положение у водителей, удары в пах.
- Абактериальные факторы, которые нарушают кровообращение в органах мошонки: половые излишества, мастурбация, геморрой и др. [9]
- Ослабленный иммунитет из-за хронических заболеваний или постоянного стресса.
- Сепсис.
- Альтернативные виды секса, особенно незащищённый анальный секс.
- Туберкулёзная инфекция.
Симптомы эпидидимита
Сначала пациент всегда сталкивается с острым или подострым эпидидимитом. Если процесс острый, то симптомы классические и яркие. Если эпидидимит начался с подострой фазы, то клиника может быть размытой, вплоть до того, что воспаление можно определить только лабораторно и инструментально.
Симптомы острого эпидидимита
- Резкая боль при пальпации поражённой мошонки.
- Покраснение и отёчность мошонки или её воспалённой половины.
- Повышение температуры тела, вплоть да 40 °C .
- Болезненное мочеиспускание [6] .
Сначала возникает один или два симптома, но с усилением процесса воспаления присоединяются и другие.
Симптомы хронического эпидидимита
- Ощущения “тяжести” в мошонке.
- Возможно увеличение и/или уплотнение придатков яичек, что можно обнаружить при самообследовании.
- Проблемы в интимной сфере: эректильная дисфункция, преждевременное семяизвержение, снижение либидо, импотенция неясного генеза [5][9] .
- Болезненное семяизвержение, примесь крови и гноя в сперме.
- Редкая острая или затяжная ноющая боль в мошонке.
- Повышение температуры тела до 37,1–38,0 °C.
Патогенез эпидидимита
Придаток яичка представляет собой длинный витиеватый проток, который охватывает яичко сверху и сзади своеобразным обручем. Он продолжает яичко и переходит в семявыносящие протоки. С яичками придаток сообщается канальцами, по которым сперматозоиды продвигаются дальше [5] .
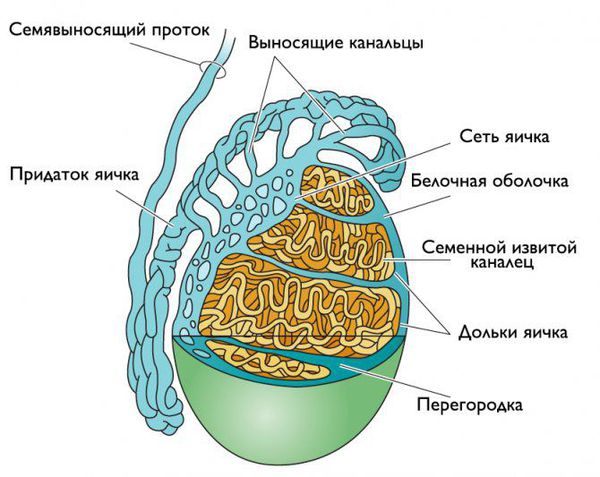
Инфекция может проникнуть в придаток яичка разными путями:
- Каналикулярный путь — из уретры по семявыносящему протоку. Встречается чаще всего.
- Гематогенный путь — через кровь на фоне сепсиса.
- Лимфогенный путь — по лимфатическим протокам.
- Секреторный путь — из яичка при вирусном паротите.
После проникновения патогенные микроорганизмы прикрепляются к слизистым оболочкам придатка, размножаются и повреждают клетки. На ранних стадиях эпидидимит представляет собой клеточное воспаление, которое начинается в семявыносящем протоке и спускается к нижнему полюсу придатка яичка [8] .
Ткани придатка и яичка отличаются высокой чувствительностью. Поэтому при инфицировании в них них образуются рубцы и микроабсцессы, что может привести к бесплодию.
Острое воспаление органов мошонки, особенно в молодом возрасте — одна из основных причин секреторного бесплодия. Яички перестают вырабатывать нужное количество сперматозоидов, способных оплодотворить яйцеклетку. Такая форма бесплодия развивается у 70–85 % мужчин после перенесённого эпидидимита [6] [9] .
Классификация и стадии развития эпидидимита
По характеру протекания выделяют:
- Острый эпидидимит — длится 1 – 4 недели.
- Хронический — более четырёх недель.
Острый эпидидимит бывает двух видов:
- Серозный — характеризуется выделением светлой, мутноватой воспалительной жидкости, в которой мало клеток. При благоприятном исходе жидкость рассасывается, при неблагоприятном — процесс затягивается и переходит в гнойный.
- Гнойный — протекает с выделением мутной, зелёной, жёлтой или белой воспалительной жидкости (гноя), который расплавляет ткани. Гной состоит из нейтрофилов, элементов погибшей ткани, микробов и гнойных телец (погибших лейкоцитов). Точно определить вид острого эпидидимита можно только при операции.
По локализации поражения:
- Односторонний: право- или левосторонний.
- Двусторонний [7] .
В Международной классификации болезней 10-го пересмотра (МКБ-10) эпидидимит кодируется как N45 Орхит и эпидидимит. Чтобы обозначить инфекцию, которая вызвала воспаление, используют дополнительный код (B95-B98) . В зависимости от наличия абсцесса выделяют:
- N45.0 Орхит, эпидидимит и эпидидимо-орхит с абсцессом, абсцесс придатка яичка или яичка.
- N45.9 Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе.
Степени тяжести острого эпидидимита:
- Лёгкая — продолжается до трёх суток.
- Средняя — длится до шести дней и имеет выраженные симптомы, среди которых повышение температуры тела до 39 °C и боль.
- Тяжёлая — продолжается более семи дней и сопровождается тяжёлыми симптомами. В анализе крови повышено количество лейкоцитов, что свидетельствует о сильном воспалительном процессе.
Осложнения эпидидимита
Осложнения чаще всего развиваются из-за несвоевременного лечения. Нельзя сказать точно, через какое время после появления первых симптомов они возникнут. Всё зависит от реактивности процесса, состояния организма и его иммунного статуса.
Например, при туберкулёзе иммунитет человека ослаблен. В этом случае эпидидимит сам будет осложнением основного заболевания. Без лечения он быстро приведёт к развитию других осложнений: абсцессу, свищу мошонки, инфаркту яичка, бесплодию, орхиту.
Абсцесс — появление в придатке гнойного очага. Без лечения абсцесс может перейти в свищ мошонки (патологический ход), через который будет вытекать гной. Если гной не выходит через свищ, есть риск инфаркта яичка — кислородного голодания органа.
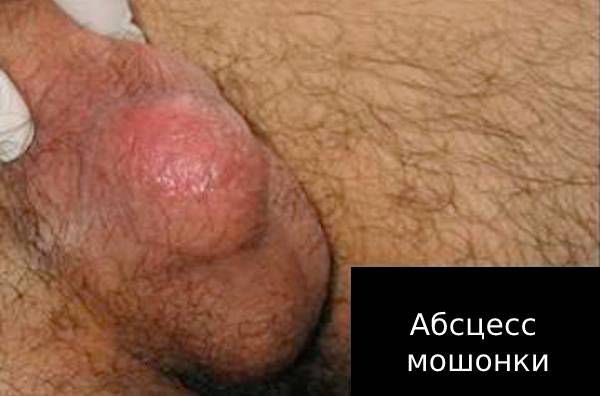
При любой стадии воспаления и при всех осложнениях сохраняется риск наступления бесплодия: из-за рубцевания ухудшается качество спермы, а в некоторых случаях нарушается продвижение спермы (обтурационное бесплодие) [8] [9] .
Диагностика эпидидимита
Сбор анамнеза
Любая диагностика начинается со сбора анамнеза, в ходе которого врач беседует с пациентом и задаёт ему вопросы:
- что беспокоит;
- когда появились симптомы;
- есть ли острые боли или повышенная температура;
- болел ли пациент инфекционными заболеваниями незадолго до появления симптомов;
- в каких условиях проживает пациент;
- есть ли семья;
- имеются ли отягощающие факторы: курение, алкоголизм, хронические заболевания, лекарственная непереносимость;
- ведёт ли пациент половую жизнь, бывают ли незащищённые половые контакты и как часто.
При сборе анамнеза врач будет задавать вопросы на деликатные темы. Они могут смутить пациента, но нужно понимать, что врач готов к любой информации, для него это обычная процедура. На вопросы нужно ответить честно и подробно, это поможет быстро и точно поставить диагноз и назначить правильное лечение. Чем раньше начнётся терапия, тем меньше риск осложнений и удаления органа.
Урологический осмотр
Врач попросит пациента лечь на кушетку, чтобы осмотреть и пальпировать (прощупать) живот. Сначала доктор выполняет стандартную поверхностную пальпацию. Если в исследуемых органах нет воспаления, то пациент почувствует небольшой дискомфорт, боли не возникнет.
После этого врач осматривает половые органы, пальпирует мошонку и определяет, есть ли признаки воспаления, насколько процесс запущен и требует ли каких-то экстренных мер.
Следующий этап — пальцевое ректальное исследование. Оно позволяет определить, воспалена ли простата, так как предстательная железа может быть источников воспаления.
Лабораторная диагностика
- Общий анализ мочи.
- Б актериологический посев средней порции мочи, чтобы выявить возбудителя инфекции.
- Анализ первой порции мочи на ИППП методом ПЦР.
- При подозрении на гонорею — мазок из уретры с окраской по Граму.
- При подозрении на туберкулёзный эпидидимит — посев трёх последовательных утренних порций мочи на кислотоустойчивые бациллы и анализ ПЦР на микобактерии туберкулёза (Mycobacterium tuberculosis).
При необходимости оперативного лечения:
- Общий и биохимический анализы крови.
- Анализ на свёртываемость (коагулограмма).
- Анализ на сифилис, гепатит Б и C, ВИЧ.
- Определение группы крови и резус-фактора.
Инструментальная диагностика
- Ультразвуковое исследование (УЗИ) органов мошонки — может показать воспаление яичка и придатка, наличие гнойных очагов, реактивного гидроцеле, а также поможет исключить перекрута яичка.
Дифференциальная диагностика
Острый эпидидимит нужно отличать от травмы мошонки, перекрута яичка, острого орхита, инфицированного гидроцеле и гидатиды Морганьи (рудиментарных образований яичка и его придатка). Некоторые патологии могут симулировать острые заболевания органов мошонки: острый простатит, почечная колика, ущемлённая паховая грыжа [9] . Дифференциальная диагностика при хронической эпидидимите: хронический простатит, хронический орхит, гидроцеле.
Для дифференциальной диагностики могут применяться следующие методы обследования:
- Микроскопическое исследование осадка секрета простаты [7] . Помогает определить, является ли простата источником инфекции.
- Внутривенная урография — рентгенологическое изучение строения и функций мочевыделительной системы. Проводится для дифференциальной диагностики с мочекаменной болезнью, в особенности с камнями нижней трети мочеточника, которые могут давать аналогичную симптоматику.
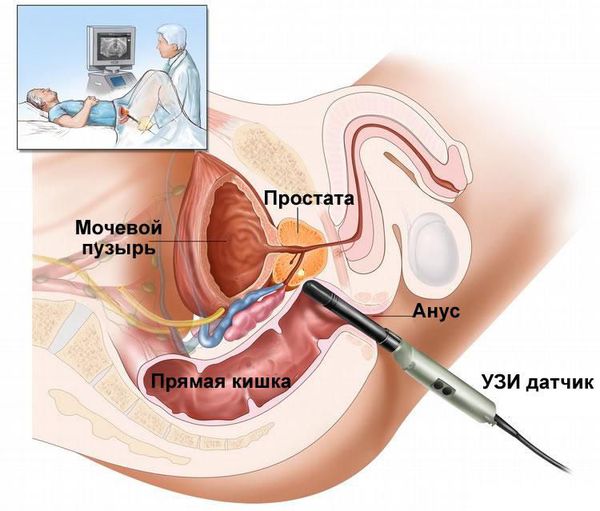
- Трансректальное ультразвуковое исследование (ТрУЗИ) простаты с определением остаточной мочи.
Лечение эпидидимита
Большинство пациентов с острым эпидидимитом можно лечить в амбулаторных условиях. Пациента госпитализируют, если у него сильная боль или лихорадка, которые могут указывать на другие диагнозы (например, абсцесс, перекрут или инфаркт яичка).
Чаще всего пациент попадает в стационар с острым процессом, и дежурный врач-уролог должен решить, как лечить пациента: консервативными или хирургическими методами. В первые часы обычно проводится консервативная терапия под наблюдением медсестры или врача.
Консервативное лечение
Группы препаратов, применяемых при эпидидимите: антибиотики (цефалоспорины, фторхинолоны, производные имидазола), альфа-адреноблокаторы, нестероидные противовоспалительные препараты (НПВП).
При остром процессе терапию начинают до выявления возбудителя, т. е. до того, как будут готовы результаты лабораторной диагностики. Такая тактика помогает снизить риск осложнений и предотвратить передачу инфекции другим людям.
Антибактериальную терапию выбирают с учётом наиболее вероятных возбудителей. Также учитывается, может ли препарат накапливаться в придатке яичка в достаточной концентрации.
Обычно сначала пациенту назначают антибиотики, активные против хламидий и энтеробактерий. Когда получают результаты посева с указанием точного возбудителя и активных против него антибиотиков, терапию корректируют по необходимости:
- При подозрении на хламидии и м икоплазму гениталиум , как правило, назначают Доксициклин и препараты фторхинолонового ряда.
- Фторхинолоны эффективны для лечения энтеробактерий .
- При гонорее однократно вводят высокую дозу цефалоспорина третьего поколения. Выбор препарата зависит от того, насколько микроорганизмы устойчивы к антибиотикам.
У мужчин с тяжёлым эпидидимитом эффективность лечения нужно оценивать через три дня, у пациентов с возможными или подтверждёнными ИППП — через 14 дней. Кроме того, необходимо пролечить полового партнёра пациента.
При подозрении на вирусную этиологию назначаются противовирусные средства, препараты группы интерферонов и иммуностимуляторы.
НПВП используются, чтобы уменьшить боль и снизить температуру, если она поднялась выше 38,5 °C .
Когда нет должного эффекта от терапии и есть противопоказания к операции, в качестве симптоматического лечения иногда назначают блокаду семенного канатика по Лорин-Эпштейну. Процедура подразумевает введение анестетика (Лидокаина) в семенной канатик, чаще совместно с антибиотиком [8] . Однако этот метод применяется редко, так как нет доказательств его преимущества перед стандартными протоколами лечения, а отмечается только симптоматический эффект.
В зависимости от тяжести процесса и состояния организма могут использоваться и другие лекарственные препараты из разных групп.
Хирургическое лечение
Показания к операции:
- Отсутствие эффекта от терапии.
- Развитие осложнений (например, абсцесса).
- Риск развития орхита.
- Риск сепсиса.
Противопоказанием к хирургическому лечению может быть сахарный диабет в стадии декомпенсации, хронические заболевания сердца и нарушения свёртываемости крови.
Есть несколько видов операций, которые можно провести при эпидидимите: вскрытие и дренирование гнойных очагов, удаление придатка яичка (э пидидимэктомия ) и удаление придатка с яичком (о рхоэпидидимэктомия ) [7] . Объём оперативного вмешательства, как правило, определяется во время операции.
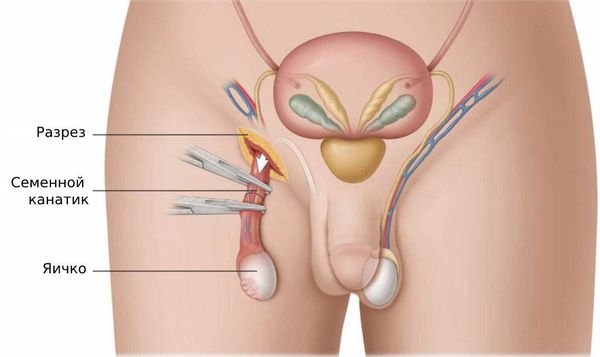
После операции несколько дней необходимо принимать обезболивающие и антибактериальные препараты. Выписывают пациента через 7 – 10 дней, швы снимают на 10 – 14 день. В дальнейшем пациент наблюдается амбулаторно и по показаниям сдаёт анализы и проводит ультразвуковую диагностику.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. При осложнённом эпидидимите может потребоваться удаление яичка и придатка, однако прогноз касательно здоровья и качества жизни остаётся также благоприятным. Прогноз репродуктивной функции неоднозначный и зависит от своевременных лечебных мер.
Без лечения придаток и яичко теряют свои функции, также состояние грозит удалением органа. Как и при других инфекционных процессах, при эпидидимите может развиться сепсис. В этом случае прогноз становится неблагоприятным: в 50 % случаев возможен летальный исход [10] .
В качестве профилактических мер можно рекомендовать:
- Вести здоровый образ жизни: питаться сбалансированно, заниматься спортом, отказаться от вредных привычек (курения, употребления алкоголя).
- Избегать переохлаждения, одеваться по погоде.
- Избегать случайных половых контактов, использовать барьерную контрацепцию.
- При занятиях спортом защищать органы мошонки.
Опухоли мошонки
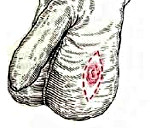
Опухоли мошонки – новообразования, происходящие из эпителия, соединительной или мышечной ткани органа. Единственным проявлением в большинстве случаев становятся узлы различного размера, окраски и консистенции. Некоторые доброкачественные опухоли могут достигать значительных размеров, становиться причиной грубого косметического дефекта и создавать неудобства при ходьбе. При прогрессировании злокачественных опухолей мошонки возможно изъязвление, прорастание близлежащих органов и метастазирование в лимфатические узлы. На поздних стадиях наблюдаются истощение, слабость и гипертермия. Диагноз устанавливается на основании осмотра и данных дополнительных исследований. Лечение хирургическое.
- Доброкачественные опухоли мошонки
- Злокачественные опухоли мошонки
- Цены на лечение
Общие сведения
Опухоли мошонки – группа первичных и вторичных опухолевых образований мошоночной области. Первичные доброкачественные опухоли являются чрезвычайно редкой патологией (за исключением кист и папиллом), в отечественной литературе описаны единичные липомы, фибромиомы, хондрофибромы, гемангиомы и лимфангиомы и некоторые другие новообразования. Первичные злокачественные опухоли мошонки выявляются чаще доброкачественных, но также относятся к категории мало распространенных заболеваний. В большинстве случаев выявляются вторичные опухоли мошонки, обусловленные агрессивным ростом злокачественных новообразований, расположенных в близлежащих органах и тканях (например, при прорастании рака яичка, рака полового члена либо рака предстательной железы). Лечение осуществляют специалисты в области онкологии и андрологии.
Анатомия мошонки. Классификация опухолей мошонки
Мошонка – мешковидное образование в области промежности у мужчин. Представляет собой выпячивание брюшной стенки, состоит из кожи, мясистой оболочки, фасций и мышц. Является вместилищем для яичек, придатков яичек и семенных канатиков. Доброкачественные и злокачественные опухоли перечисленных органов рассматриваются отдельно, в категорию опухолей мошонки включают только поражения покровных мягких тканей. С учетом происхождения и гистологического строения различают следующие новообразования мошонки:
- Эпителиальные опухоли.
- Пигментные опухоли.
- Новообразования и опухолеподобные поражения мягких тканей.
- Новообразования и опухолеподобные поражения лимфоидной и гемопоэтической ткани.
- Вторичные очаги, возникшие при распространении злокачественных клеток из других органов.
- Неклассифицируемые опухоли.

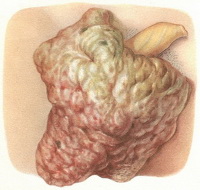
Доброкачественные опухоли мошонки
Наиболее распространенными доброкачественными опухолями мошонки являются эпидермальные кисты (атеромы) и папилломы. Реже встречаются фибромы, липомы, эпителиомы, базалиомы и лейомиомы. Очень редко диагностируются лимфангиомы, гемангиомы, тератомы и дермоидные кисты. Эпидермальные кисты возникают у подростков или молодых мужчин, обычно бывают множественными. Представляют собой напряженные опухоли мошонки желтоватой окраски диаметром от 1 мм до 2 см. В большинстве случаев протекают бессимптомно, реже сопровождаются зудом. На поверхности кист могут выявляться небольшие отверстия, из которых при надавливании выделяется желтовато-белое содержимое. Возможно воспаление. Длительно существующие кисты могут кальцифицироваться. Лечение – хирургическое удаление атером мошонки.
Папилломы – опухоли мошонки эпителиального происхождения. Могут быть одиночными или множественными. Иногда сочетаются с папилломами промежности, паховых областей и полового члена. Представляют собой мелкие узлы телесного, розоватого или коричневатого цвета. Лечение – электроэксцизия или электрокоагуляция. Остальные опухоли мошонки, как правило, одиночные, протекают бессимптомно и не достигают значительных размеров. Исключением являются крупные лимфангиомы и гемангиомы, которые могут становиться причиной выраженного косметического дефекта и создавать затруднения во время ходьбы. Лечение доброкачественных опухолей мошонки оперативное.
Злокачественные опухоли мошонки
Чаще диагностируются новообразования эпидермального происхождения. Реже встречаются липосаркомы, нейрофибросаркомы, лийомиосаркомы и рабдомиосаркомы мошонки. Рак мошонки может быть плоскоклеточным или базальноклеточным. Плоскоклеточные опухоли мошонки – более распространенные, как правило, развиваются на фоне длительно существующих язв и свищей. При продолжительном профессиональном контакте с дегтем, сажей, мазутом и некоторыми другими канцерогенными веществами могут возникать на неизмененной коже. Установлено, что опухоли мошонки чаще диагностируются через 10-15 лет после контакта с канцерогеном. Средний возраст больных – 40-60 лет.
На ранних стадиях плоскоклеточный рак кожи мошонки представляет собой плотный безболезненный узел. В последующем наблюдаются изъязвление и инфильтрация окружающих тканей. Опухоль мошонки достаточно быстро метастазирует в пахово-бедренные лимфатические узлы. Из-за скудной клинической симптоматики пациенты нередко впервые обращаются к врачу только после появления язв или развития болевого синдрома, обусловленного распространением процесса на близлежащие анатомические образования.
Базальноклеточные опухоли мошонки диагностируются очень редко, в литературе описано всего около 30 случаев этого онкологического заболевания. Причины развития и факторы риска не установлены. Опухоль мошонки медленно растет и проявляет низкую склонность к метастазированию. Диагноз плоскоклеточного и базальноклеточного рака мошонки выставляется на основании анамнеза, данных внешнего осмотра, результатов УЗИ органов мошонки, УЗИ полового члена, УЗДГ простаты, МРТ простаты и других исследований.
Целью перечисленных исследований является определение размеров и распространенности опухоли мошонки, оценка вовлеченности регионарных лимфатических узлов и близлежащих органов, а также дифференциальная диагностика первичного и вторичного злокачественного поражения мошонки. Окончательный диагноз выставляется после проведения аспирационной биопсии либо хирургического удаления опухоли мошонки с последующим гистологическим исследованием.
Тактику лечения определяют в зависимости от распространенности онкологического процесса. При локальных узлах выполняют иссечение опухоли мошонки с 2-3 см здоровых тканей по периферии и подлежащим мясистым слоем. При крупных дефектах осуществляют пластические операции. При наличии метастазов в регионарных лимфоузлах производят лимфаденэктомию. Показания к профилактическому удалению лимфатических узлов пока не определены из-за малого количества случаев злокачественной опухоли мошонки.
Большинство онкологов при отсутствии явных признаков метастазирования опухоли мошонки осуществляют открытую либо аспирационную биопсию лимфатических узлов с последующим гистологическим исследованием, и удаляют лимфоузлы только при обнаружении злокачественных клеток в полученном материале. Прогноз определяется видом и стадией опухоли мошонки. Пятилетняя выживаемость при локальных процессах составляет 75%, при поражении лимфатических узлов и близлежащих органов – 8%.
Диагностика и лечение сперматоцеле
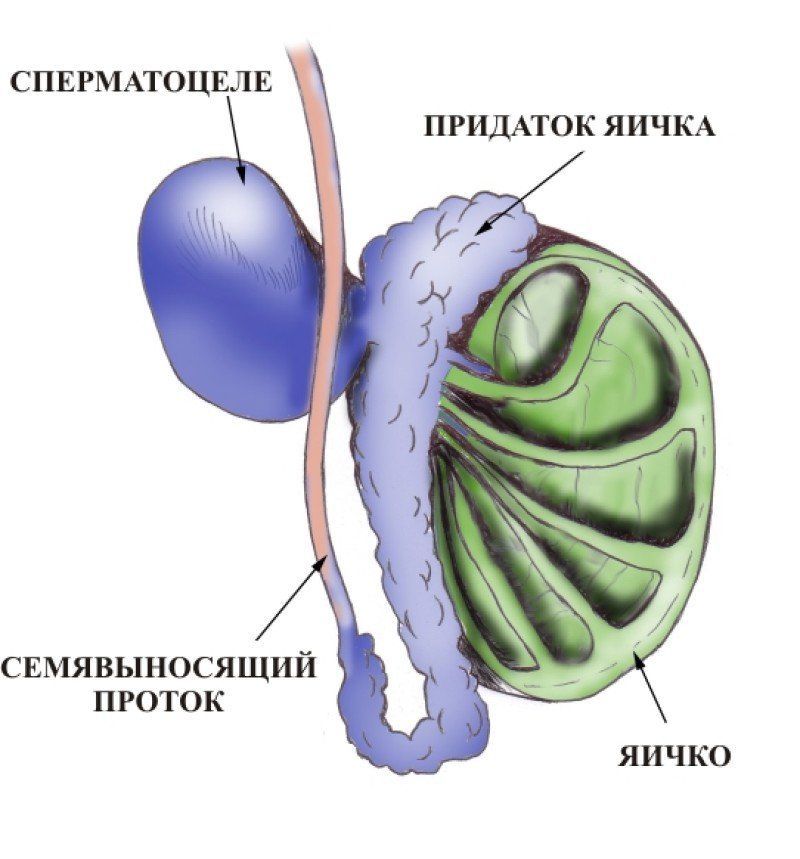
Формирование кисты в яичке или в семенном придатке называют сперматоцеле. Она накапливает в себе семенную жидкость и сперматозоиды и является образованием фиброзной природы,. Патология может приводить к серьезным осложнениям, поэтому требует консультации и наблюдения специалиста.
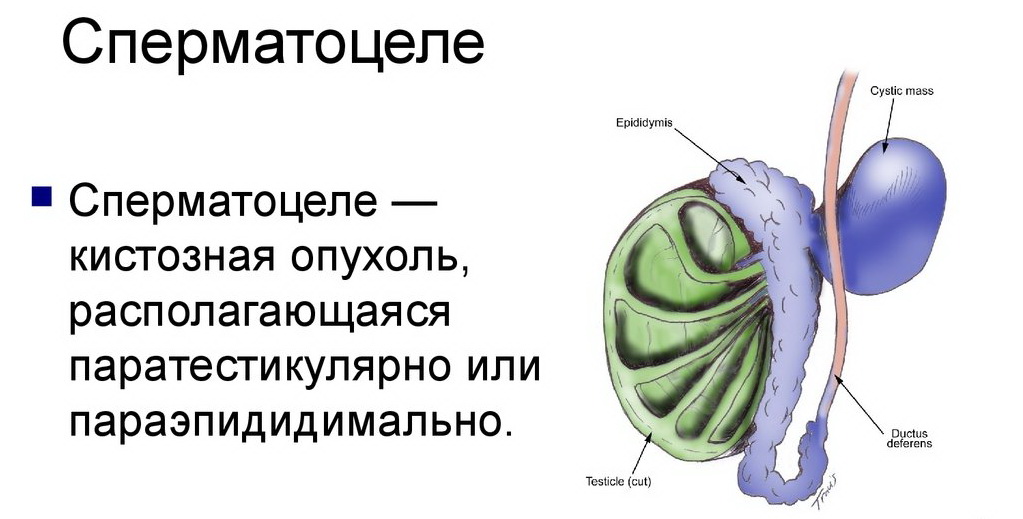
Этиология заболевания
Диагноз сперматоцеле ставит только врач. Заболевание бывает врожденной и приобретенной природы. К первой группе относятся патологии внутриутробного развития. Вторая является следствием следующих причин:
травма половых органов;
гормональные изменения в организме (половое созревание или андрогенная пауза);
воспалительные процессы яичка, семявыносящего протока, семенных пузырьков или придатков.
Причиной сперматоцеле является затрудненный отток жидкости и его скопление в придатке. Это провоцирует формирование кистозной полости, где скапливается секрет. Последний может содержать эпителий, семенную плазму, лейкоциты, сперматозоиды.
Из-за повреждения протоков нарушена своевременная эвакуация секрета, что приводит к накоплению жидкости и разрастанию кисты. В некоторых случаях образование может иметь несколько камер.
Что характерно для патологии?
В ранней стадии заболевание, как правило, проходит незаметно. Патология развивается медленно, не влияет на мочеиспускание, половую и детородную функцию. Первые симптомы сперматоцеле наблюдаются только по достижению больших размеров кисты. Мужчина может отмечать болезненность во время сидения, физической активности, коитуса. Кисту достаточно больших размеров можно свободно прощупать пальцами.
Как диагностируют сперматоцеле
Врач проводит визуальный осмотр мошонки, пальпация позволяет установить диаметр кисты и ее контур. Для дополнительного уточнения диагноза специалист может назначить УЗИ. Оно позволит определить локализацию и размер проблемы.
Уточнить природу новообразования и его морфологию позволяет диафаноскопия или исследование световыми лучами. Сперматоцеле хорошо пропускает световой луч в отличие от онкологических образований.
Терапия
Лечение сперматоцеле небольших размеров предполагает выжидательную тактику. Если новообразование не беспокоит и не увеличивается, необходимо регулярно наблюдаться у уролога. Если же киста прогрессирует, есть риск разрыва кистозного формирования или нагноения, врач порекомендует оперативное вмешательство.
Не стоит пугаться: сперматолецеэктомия – небольшая операция, проводящаяся под местным наркозом. С помощью оптической техники врач выполняет минимальный разрез на мошонке и вылущивает новообразование на поверхность. При таком вмешательстве не страдают ни ткани яичка, ни придаток.
После удаления кисты придатка яичка она обязательно передается на гистологическое исследование, чтобы изучить ее строение и исключить онкологическую природу.
Важно понимать, что хотя вмешательство незначительное, от качества операции зависит успех лечения и отсутствие осложнений. Центр урологии Dr.AkNer предлагает квалифицированную помощь в лечение сперматоцеле. У нас работают опытные специалисты, мы располагаем самым актуальным медицинским оборудованием.
Послеоперационный период
В течение двух суток после операции пациент должен носить суспензорий, который будет поддерживать мошонку в приподнятом положении. Также больным рекомендуется прикладывать холод, чтобы снизить вероятность отека и образования гематом.
Чтобы уменьшить болевой синдром, принимают анальгетики и противовоспалительные препараты.
Осложнения
Удаление сперматоцеле хоть и радикальный метод, но очень эффективный. Если не лечить данную патологию, она будет развиваться и может привести к нарушению детородной функции и бесплодию. При своевременной терапии репродуктивное здоровье мужчины полностью восстанавливается.
Осложнения возможны и после хирургического вмешательства. Среди наиболее частых следующие:
- водянка яичка;
- кровотечения на мошонке;
- выраженный рубцовый процесс;
- непроходимость семенных путей;
- повреждение сосудов яичка.
Чтобы предупредить осложнения и сделать лечение эффективным, обращайтесь к специалистам. Огромный опыт врачей клиники Dr.AkNer гарантирует отличный результат и квалифицированную медицинскую помощь.
Паллиативные методы лечения
В некоторых случаях удается избежать иссечения кисты придатка яичка. Врач проводит ряд манипуляций, направленных на уменьшение размеров новообразования. Различают два типа вмешательства:
склеротерапия, инъекционный метод, который предполагает введение лекарственного средства для склеивания стенок кисты;
аспирация, удаление содержимого кисты с помощью шприца.
Оба метода применяют реже, чем хирургическое вмешательство, поскольку высока вероятность рецидива.
Профилактика патологии
Задаваясь вопросом, как лечить сперматоцеле, нужно помнить о профилактических мерах. Опытные урологи рекомендуют соблюдать следующие правила:
своевременно лечить воспалительные заболевания половой системы;
придерживаться гигиены половых отношений;
использовать презерватив при сомнительных контактах;
при первых признаках заболеваниях оперативно обращаться к урологу;
избегать травм и переохлаждения половых органов;
раз в полгода проходить профилактический осмотр у специалиста.
Киста яичка у мужчин
Киста яичка – это полость, заполненная жидкостью, которая располагается преимущественно в области придатков или ближе к семявыводящему протоку, хотя может локализоваться непосредственно на яичке. Она внешне похожа на варикоцеле или водянку, но имеет другие признаки. Урологи Юсуповской больницы проводят диагностику заболевания с помощью новейшей аппаратуры ведущих производителей США и европейских стран.
Благодаря оснащённости операционных новейшим инструментарием и высокой квалификации, хирурги виртуозно выполняют все оперативные вмешательства. Врачи применяют современные методики лечения кисты яичка у мужчины без операции. Медицинский персонал внимательно относится к пожеланиям пациентов.

Врождённая киста появляется в период развития плода до 20 недель. Она может развиться при наличии следующих причин:
- Гормонального дисбаланса у женщины во время беременности;
- Угрозы прерывания беременности;
- Травмы во время беременности.
Причиной приобретённой кисты яичка у мужчин могут быть воспалительные заболевания органов мочеполовой системы (орхит, эпидидимит). Кисты яичка у мужчин бывают однокамерными и многокамерными (имеющие в полости перегородки). Можно ли заниматься спортом при кисте яичка? Этот вопрос урологи Юсуповской больницы решают индивидуально в каждом конкретном случае.
Признаки
Киста яичка у мальчика может не проявляться никакими симптомами. Заболевание прогрессирует в течение нескольких лет. Когда с возрастом кистозное образование увеличивается в размерах, появляются первые признаки кисты яичка у мужчин:
- Слабые, но резкие болевые ощущения в нижней части живота;
- Болевые ощущения при половом акте;
- Усиление роста волосяного покрова на теле;
- Проблемы при мочеиспускании (боль, задержка).
Большую кисту яичка у мужчин можно обнаружить при пальпации мошонки. Вначале заболевания диаметр патологического образования не превышает одного сантиметра. Увеличиваясь в размере, образование оказывает давление на близлежащие сосуды, что приводит к застою жидкости и повреждению нервов. Возникает водянка яичка, которую легко заметить невооруженным глазом. После развития заболевания может появиться сильная локальная боль в мошонке. Большая киста яичка у мужчин на фото выглядит как выпячивание.
Причины кисты яичек у мужчин
Киста яичка обнаруживается практически у каждого третьего проходящего обследование мужчины, причем в любом возрасте. Врожденная киста возникает у мальчиков еще в материнской утробе, становится заметна сразу после рождения.
Развиваться образование может непосредственно в яичках, их придатках, в головке, в канатиках. Содержимое кисты – жировые тельца, сперматозоиды, семенные клетки. Несмотря на высокую статистику заболеваемости, причины кисты яичек точно до сих пор никто назвать не может. Существуют лишь предположения, отчего появляется опухоль, основаны они на данных медицинских исследований.
В зависимости от возможных причин возникновения кисты яичка разделяются медиками на две большие группы:
- Врожденные;
- Приобретенные.
Врожденное новообразование яичка выявляется у мальчиков сразу после рождения. Называют такие кисты дизонтогенетическими – то есть их возникновение провоцируется различными нарушениями внутриутробного формирования плода:
- Существовала угроза прерывания беременности;
- У женщины фиксировался гормональный дисбаланс;
- Ребенок родился недоношенным;
- Была родовая травма.
Если размеры врожденной кисты небольшие и со временем она не увеличивается – существует большой шанс самостоятельного рассасывания новообразования. В случае резкого увеличения опухоли ее удаляют путем лапароскопии.
Приобретенная киста яичка может развиться еще в подростковом возрасте. Основные причины появления, следующие:
- Травмы мошонки
При травмировании яичек, их придатков, семенных канатиков в пораженных областях застаивается кровь, развивается воспалительный процесс – все это приводит к значительному сужению семенных протоков, иногда они перекрываются полностью. В придатке яичка вырабатывается особая жидкость, способствующая созреванию и транспортировке сперматозоидов. При закупорке выводных протоков эта жидкость накапливается в них, стенки яичка растягиваются – образовывается патологическая полость.
- Инфекционные воспаления яичка
Чаще всего развитие кисты диагностируется как осложнение после острого эпидидимита инфекционного генеза. Вызывается эта болезнь хламидиями, гонококками, трихомонадами и другими болезнетворными микроорганизмами. Эпидидимит, как правило, выступает осложнением после везикулита, уретрита, простатита. Его развитие провоцируют частые сильные переохлаждения, нарушения работы иммунитета, травмы половых органов.
Диагностика кисты яичка у мужчин
Поставить диагноз кисты яичка на основании жалоб пациента не представляется возможным. Уролог на приёме проводит пальпацию мошонки и при наличии объёмного образования назначает ультразвуковое исследование. Во время УЗИ врач, который проводит обследование, уточняет вид объёмного образования, расположение и размеры кисты.
Простые кисты имеют несколько характерных ультразвуковых признаков:
- Отсутствие эффекта дальнего усиления;
- Являются анэхогенными структурами с тонкостенными оболочками;
- Имеют хорошую эхопроводимость.
При ультразвуковой цветовой допплерографии кровоток в них отсутствует. Киста и сперматоцеле при ультразвуковом исследовании не имеют отличительных признаков. Некоторые кисты бывают с перегородками или многокамерными. Иногда врачи функциональной диагностики находят при ультрасонографическом исследовании двухстороннее кистозное поражение придатков яичек.
Иногда возникают трудности при исследовании кист маленьких размеров. В таких ситуациях врач-сонолог одной рукой пальпирует кисту, а другой визуализирует кистозное образование датчиком. При оценке данных ультразвукового исследования врачи иногда встречаются с ситуациями, неправильная интерпретация которых приводит к неоправданному расширению показаний к хирургическому лечению. Так, при аномалиях развития придатка яичка (отставленный придаток), связочного аппарата или синусов придатка яичка, содержащаяся в норме в полости мошонки жидкость может симулировать кисту.
Диафаноскопия – метод диагностики кисты при помощи специального фонарика. Киста при свете луча имеет розовый цвет, что является патогномоничным диагностическим признаком. Диафаноскопия позволяет провести дифференциальную диагностику кисты от других образований яичка и оценить количество жидкости в её полости.
В диагностически сложных случаях проводят магнитно- резонансную томографию. Этот метод исследования даёт послойный анализ тканей яичка. Используется для дифференциальной диагностики кисты яичка со злокачественными новообразованиями мужской половой железы. После получения результатов обследования урологи Юсуповской больницы коллегиально определяют тактику лечения пациента.
Лечение кисты яичка у мужчин
Лечение кисты яичка у мужчин проводится в тех случаях, когда кистозное образование увеличивается до размеров, при которых появляется дискомфорт и симптомы болезни. Консервативная терапия кисты яичка у мужчин неэффективна. Урологи вначале выполняют пункцию кисты с последующим отсасыванием жидкости из кистозной полости. Полученное содержимое отправляют в цитологическую лабораторию для исследования под микроскопом.
Склеротерапия представляет собой процедуру вылущивания кисты с введением в полость химического вещества, которое «склеивает» стенки полости. Такой метод лечения кисты яичка у мужчин может осложниться нарушением проходимости семенных канатиков, что впоследствии приводит к бесплодию. Поэтому этот метод лечения урологи Юсуповской больницы предлагают пациентам, которые не планируют в дальнейшем иметь детей.
Лапароскопическое удаление кисты яичка у мужчин
Операция по удалению кисты яичка может проводиться лапароскопическим методом с помощью специального аппарата, который хирург вводит в кистозную полость через небольшой разрез. Риск осложнений минимален, поскольку отсутствует повреждение окружающих тканей.
Боли после операции по удалению кисты яичка незначительные, не требуют назначения наркотических или ненаркотических анальгетиков. Пациентам, у которых низкий порог болевой чувствительности, после оперативного вмешательства вводят внутримышечно нестероидные противовоспалительные препараты, оказывающие обезболивающее действие. Послеоперационный период после эндоскопического удаления кисты яичка у мужчин протекает гладко, без осложнений. В течение 1-3 дней пациент находится в стационаре под наблюдением врача. Во избежание отёка мошонки он лежит на спине.
На мошонку накладывают специальный бандаж для того чтобы придать яичку возвышенное положение, назначают противовоспалительные препараты. Пациенту рекомендуют в течение двух недель пациенту отказаться от привычного образа жизни, убрав секс и спортивные нагрузки и секс. Следует питаться 5-6 раз в день небольшими порциями, употреблять больше овощей и фруктов, исключить алкоголь и психические нагрузки. Повара Юсуповской больницы готовят диетические блюда, которые по вкусовым качествам не отличаются от домашней кухни.
Если обнаружена киста яичка у мужчин, последствия могут быть неприятными. При несвоевременном лечении развивается бесплодие. В 95% случаев удаления кисты яичка полностью избавляет мужчин от проблем, связанных с кистозным образованием. Осложнения после операции могут развиться только при несоблюдении пациентом режима и рекомендаций врача в послеоперационном периоде. Для того чтобы исключить злокачественный характер новообразования, часть удалённой кисты после операции отправляют на гистологическое исследование.
Иссечение кисты яичка
Иссечение кисты придатка яичка – операция, направленная на удаление образования и исправление деформации тканей. Оперативное вмешательство выполняют при наличии следующих показаний:
- Большой размер кистозного образования;
- Признаки нарушения кровоснабжения яичка;
- Увеличение и деформация мошонки;
- Боль и дискомфорт в сидячем положении или во время движения,
- Нарушение эректильной функции;
- Бесплодие.
Перед иссечением кисты яичка каждому пациенту Юсуповской больницы проводится предоперационное обследование. Оно состоит из следующих консультаций и исследований:
- Общий анализ крови;
- Определение группы крови и резус принадлежности;
- Коагулограмма;
- Анализ крови на rw, вич, гепатит с и в;
- Общий анализ мочи;
- Электрокардиография;
- Консультация стоматолога, отоларинголога, анестезиолога.
При удалении кисты яичка с помощью открытого доступа перед выполнением оперативного вмешательства пациенту проводится общее обезболивание. В Юсуповской больнице используются только современные безопасные препараты для наркоза, которые зарегистрированы в РФ. Анестезиологи контролируют состояние пациента с помощью новейшего анестезиологического оборудования. Пациент спит во время операции, из наркоза выходит легко.
В начале операции хирург выполняет небольшой разрез в области мошонки. Далее через отверстие выводит яичко с придатком, а кисту иссекает. Рану ушивает послойно с помощью шовного материала, который рассасывается самостоятельно. Операционное поле покрывается асептической повязкой, к нему прикладывают пузырь со льдом.
Урологи Юсуповской больницы во время операции используют в своей работе микрохирургический инструментарий с оптическим увеличением. С его помощью которого они накладывают тончайшие швы. Такой шов делает рубец незаметным и не приводит к эстетическим дефектам. Врачи клиники хирургии в полном объёме владеют техникой инновационных операций, и имеют большой опыт работы. В большинстве случаев прогноз после операции иссечения кисты придатка яичка благоприятный. Хирургам Юсуповской больницы удаётся полностью восстановить все функции, убрать видимый косметический дефект, предотвратить рецидив заболевания и предупредить развитие воспалительных реакций.
Последствия
Если кисту яичка у мужчин не лечить, могут развиться следующие осложнения:
- Гнойный воспалительный процесс – развивается при переохлаждении или инфицировании мошонки. Чаще бывает односторонним, поэтому у мужчины увеличивается одна половина мошонки, появляется покраснение, сильная боль, отёк;
- Разрыв кисты семенного канатика – содержимое попадает в мошонку, вызывая воспалительный процесс;
- Бесплодие – при увеличении размеров киста пережимает семявыносящий проток, нарушает прохождение спермы. Вследствие нарушения микроциркуляции может нарушаться сперматогенез в яичке;
- Снижение потенции – при росте кисты и достижении размеров больше 3 см сдавливаются сосуды и нервы, что сопровождается болями и эректильной дисфункцией.
С целью профилактики образования кист яичка у мужчин следует избегать травм промежности, переохлаждений или перегрева мочеполовых органов, своевременно лечить воспалительные процессы мочеполовой сферы: уретрит, простатит, воспаление придатков яичек. Мужчинам следует проводить самообследование, которое включает осмотр и пальпацию мошонки на предмет наличия объёмных образований. 1 раз в год нужно посещать уролога. диагностику: обследовать мошонку на предмет новообразований. Своевременное выявление кисты яичка позволит быстро и эффективно её излечить, избежать осложнений и улучшить прогноз после лечения.
Для своевременной профилактики бесплодия рекомендуется проводить ультразвуковое исследование органов, расположенных в мошонке, у мальчиков. Для того чтобы избежать неприятных последствий кисты, при возникновении неприятных ощущений в яичке записывайтесь по телефону на приём в Юсуповскую больницу.











