Как лечить гонорею: препараты для терапии острой и хронической формы
Автор:

Акушер-гинеколог, врач ультразвуковой диагностики
Рецензент:
Акушер-гинеколог, врач ультразвуковой диагностики, генетик
Симптомы гонореи у женщин и мужчин
Гонорея – инфекционное заболевание, передающееся половым путем. Возбудитель гонореи – бактерия Neisseria gonorrhoeae. Болезнь распространяется через половые контакты с инфицированным человеком. Гонореей можно заразиться при вагинальном, оральном и анальном сексе. Она также передается от матери к ребенку во время родов. Врожденного или приобретенного иммунитета к гонококковой инфекции у человека нет, поэтому возможны повторные заражения.
Гонореей болеют порядка 0,8% женщин и 0,6% мужчин. По статистике, ежегодно регистрируется от 33 до 106 миллионов новых случаев заболевания. Гонорея является вторым по распространенности инфекционным заболеванием, передаваемым половым путем.
Как проявляется гонорея
Инкубационный период составляет от 2 до 14 дней. Обычно первые признаки гонореи появляются через 2–6 дней после заражения. У 50% инфицированных женщин не наблюдается никаких проявлений болезни. Они могут не знать, что заразились гонореей и поэтому не обращаться за медицинской помощью. Это увеличивает как риск осложнений, так и вероятность распространения инфекции.
Симптомы гонореи у женщин:
- жжение и боль при мочеиспускании;
- выделения из влагалища;
- болезненный половой акт;
- высокая температура и боль в нижней части живота (при распространении инфекции).
Симптомы гонореи у мужчин:
- болезненное и частое мочеиспускание;
- выделения из уретры;
- покраснение и отечность наружного отверстия уретры.
Заболевание может вызывать поражения кожи, артрит, эндокардит, менингит. Гонореей можно заразиться и при оральном сексе с инфицированным партнером. Как проявляется заражение гонореей при оральном контакте? Такая инфекция у 90% людей не вызывает симптомов. Остальные пациенты испытывают боль в горле (гонококковый фарингит).
Анализ на половую гонорею
Диагноз «гонорея» ставят на основании результатов анализов и клинической картины болезни. Рекомендуется проводить ежегодное тестирование женщин и мужчин, часто меняющих сексуальных партнеров. Лабораторные тесты на гонококковую инфекцию:
- мазок на гонорею;
- посев выделений из влагалища, цервикального канала, прямой кишки, уретры;
- ПЦР.
Диагностику хронической гонореи проводят с провокацией пирогеналом. Пациентов обязательно предупреждают о реакции на введение препарата: повышении температуры, мышечных болях, слабости.
Анализ на половую гонорею путем проведения микроскопического исследования выделений с окраской по Граму не дает точного результата при диагностике патологии у женщин. Чувствительность метода составляет порядка 30–50%. Поэтому для лабораторной диагностики гонореи у женщин чаще используют ПЦР и посев.
Как лечить гонорею
Для лечения гонококковой инфекции применяют антибактериальные препараты. Схему приема назначает врач. Это может быть как одна ударная доза перорального антибиотика, так и стандартная дозировка в течение семи дней. Препаратами выбора являются цефтриаксон (раствор для инъекций) и азитромицин (капсулы, таблетки). Лечение гонореи у мужчин и женщин проводят по одной схеме.
После курса антибактериальной терапии необходимо еще раз сдать анализ на гонококк. Повторное тестирование рекомендуется через три месяца после лечения.
Как лечить гонорею, зависит от формы заболевания. Для терапии острой гонореи обычно достаточно курса антибиотиков. Если инфекционный процесс распространился или болезнь перешла в хроническую форму, требуется длительное лечение. Помимо антибиотиков назначают иммуномодуляторы, гепатопротекторы, витамины.
Гонорею называют «гусарским насморком». Но болезнь не столь безобидна и в случае отсутствия или неправильного лечения чревата серьезными осложнениями. Возможные осложнения гонореи у женщин:
- эрозия шейки матки;
- бартолинит;
- поражение суставов;
- непроходимость маточных труб;
- хроническая боль в области таза;
- нерегулярный менструальный цикл;
- внематочная беременность;
- бесплодие;
- выкидыш, преждевременные роды;
- заражение ребенка во время родов.
Основные осложнения гонореи у мужчин – сужения уретры, абсцесс, простатит, бесплодие. Наличие гонореи в анамнезе повышает риск развития рака предстательной железы.
Профилактика – лучшая защита от болезни
Профилактика гонореи аналогична другим ЗППП. Подробнее о профилактике ЗППП читайте на нашем сайте https://www.dobrobut.com. Избегать случайных половых контактов – единственный верный способ «не подхватить» инфекцию.
Безопасный секс означает принятие мер, препятствующих передаче инфекции от одного партнера к другому до и во время полового контакта. Практика безопасного секса включает скрининг на ИППП всех половых партнеров, использование презервативов, снижение количества сексуальных контактов.
Вероятность развития гонореи увеличивается:
- при наличии нескольких сексуальных партнеров;
- если постоянный партнер уже лечился от ИППП;
- при злоупотреблении алкоголем или наркотическими веществами;
- если не используется презерватив во время секса.
Чтобы избежать заражения, следует соблюдать правила интимной гигиены, регулярно сдавать анализы на ЗППП и проходить осмотры у врача. При малейшем подозрении на инфицирование, а тем более при обнаружении любых отклонений от нормы, необходимо сразу же обратиться в медицинское учреждение.
Гонорея у мужчин



Что такое гонорея
– Гонорея относится к инфекциям, передающимся половым путем (ИППП), и по распространенности стоит на III месте после трихомониаза и хламидиоза, – говорит заведующий кафедрой дерматовенерологии и косметологии СГМУ им. В.И.Разумовского Андрей Бакулев. – Чаще всего заражение происходит при половом акте, когда поражаются слизистые оболочки мочеполовых путей. Входные ворота у мужчин – уретра. Хотя изредка гонококки вызывают воспаление на миндалинах, коже, в суставах, на конъюнктиве, в анальной области.
Гонококки опасны тем, что могут образовывать, так называемые L-формы, в результате чего способны длительное время оставаться в организме. Они теряют чувствительность к антибиотикам, инфекционный процесс становится хроническим. Гонорею у мужчин важно выявить на начальной стадии и по окончании лечения полностью удостовериться, что возбудитель уничтожен, иначе болезнь может вернуться вновь, а больной передаст заболевание дальше по планете.
По последним данным в год по всему земному шару гонореей инфицируется более 60 миллионов человек.
Причины гонореи у мужчин
Поскольку гонорея относится к ИППП, основная причина возникновения ее у мужчин – неразборчивые половые связи, либо связь с непроверенным на инфекции партнером. Гонорея так же может переноситься руками, на которых есть секрет слизистых больного.
Изредка возможен перенос инфекции с влажным нижним бельем или полотенцами, где могут находиться свежие выделения. В любом случае причина гонореи у мужчин – несоблюдение правил личной гигиены и игнорирование правил контрацепции.
Симптомы гонореи у мужчин
У мужчин первые признаки заболевания обычно проявляются через 2 – 5 дней после инфицирования. Это могут быть:
-
слизисто-гнойные или гнойные выделения из уретры;
зуд/жжение в области уретры;
болезненность при мочеиспускании (дизурия);
учащенное мочеиспускание и ургентные позывы на мочеиспускание;
болезненность во время половых контактов (диспареуния);
Гонорея у мужчин проявляется в свежей и хронической формах. Заболевание, длящееся более 2-х месяцев, приобретает форму хронического. Для свежей гонореи характерно воспаление мочеиспускательного канала – свежий гонорейный уретрит. Острый уретрит проявляется режущими болями при мочеиспускании, покраснением и отечностью слизистой оболочки наружного отверстия мочеиспускательного канала, обильными гнойными выделениями. Подострая форма предполагает все то же самое, но симптомы выражены в меньшей степени. При торпидном течении гонореи у мужчин клинические симптомы иногда отсутствуют или ограничиваются скудными слизисто-гнойными или слизистыми выделениями, ощущением зуда или щекотания при мочеиспускании.
При первичном воспалении ануса характерны жалобы на неприятные ощущения в области анального отверстия, гнойные выделения, нарушения дефекации. Кожа в области анального отверстия отечна и раздражена.
Воспаление слизистой оболочки рта, миндалин, зева могут развиться после орогенитальных контактов. Слизистая оболочка зева и миндалин ярко красного цвета, болезненна, отечна, с гнойным налетом.
Воспаление слизистой оболочки глаз начинается бурно с отека век, гиперемии конъюнктивы, кровоизлияний и гнойных выделений. Характерный симптом – блефароспазм. Возможны нарушения зрения.
Лечение гонореи у мужчин
Если процесс свежий (острый, подострый) и неосложненный, достаточно проведения только этиотропной терапии, т.е. антибактериальной. Одним из эффективных средств для лечения гонореи считается Спектиномицин (Тробицин). Однако есть недостаток: зачастую воспаление слизистых у мужчин вызвано не только гонококками, а смешанной микрофлорой. В этом случае применение препарата ничего не даст. Поэтому лечение назначает только врач!
Для лечения гонореи у мужчин могут быть рекомендованы следующие группы антибиотиков:
- цефалоспорины;
- фторхинолоны;
- макролиды;
- тетрациклины;
- аминогликозиды;
- пенициллины;
- сульфаниламиды (при непереносимости антибиотиков).
В настоящее время известно, что отдельные штаммы гонококков вырабатывают вещества, обеспечивающие резистентность последних к пенициллину и его производным. Поэтому для назначения лечения может быть необходим анализ на чувствительность к антибиотикам.
И запомните: одновременное лечение половых партнеров обязательно!
Диагностика
У мужчин диагноз гонореи основывается на данных характерной клинической картины, анамнеза, подтверждается лабораторными анализами. Используется как отделяемое мочеиспускательного канала, парауретральных протоков, так и секрет семенных пузырьков, предстательной железы. Показание к лечению – наличие гонококков в исследуемом содержимом.
С целью установления локализации воспалительного процесса в уретре иногда назначается двухстаканная проба мочи.
Дифференциальный диагноз гонореи у мужчин следует проводить с другими урогенитальными инфекциями.
Современные методы лечения
Современные методы лечения гонореи у мужчин, главным образом, связаны с появлением новых групп антибиотиков. В то же время при исследовании хронического воспаления или в подозрительных случаях, когда анализы не подтверждают наличие гоноккоков, а клиническая картина налицо, важно проводить провокационные тесты. Это поможет провести повторные лабораторные исследования с наибольшей эффективностью.
В случае выявления хронического процесса или, так называемой, торпидной (малосимптомной) формы гонореи дополнительно к антибиотикам назначается иммунотерапия (укрепление сил иммунитета) и местное лечение (противовоспалительные мази, растворы).
Профилактика гонореи у мужчин в домашних условиях
- ограничение многочисленных и/или неразборчивых половых связей, желательно наличие одного полового партнера;
обследование у врача-дерматовенеролога раз в 6 месяцев (желательно совместно с партнером);
соблюдение правил личной гигиены;
исключение контактов с влажными поверхностями кожей тела в бассейне, банях, саунах и т.д.
Гонорея (триппер): причины, симптомы и лечение
Гонорея (триппер) – это частое и трудно контролируемое, социально значимое венерическое заболевание, передающееся почти исключительно половым путем от человека к человеку. Вызывает в острой форме гнойное воспаление половых органов, что приводит к серьезным осложнениям. Возбудителем гонореи является грамотрицательный диплококк Neisseria gonorrhoеae, именуемое как гонококк. Известен в медицине с 1879 года. Чаще всего гонореей болеют лица, которые имеют случайные или непостоянные половые связи без презерватива. Социальная значимость гонококковой инфекции обусловлена неблагоприятным влиянием, которое она оказывает на демографические показатели, поскольку она существенно повышает частоту мужского и женского бесплодия. Механизм передачи гонореи – контактный, путь – половой, крайне редко – бытовой. Источником заражения чаще всего является больной человек, страдающий хронической торпидной или бессимптомной формой гонореи, не знающий о наличии у него инфекции, практикующий частые половые связи с постоянной сменой половых партнеров и не использующих презервативы.
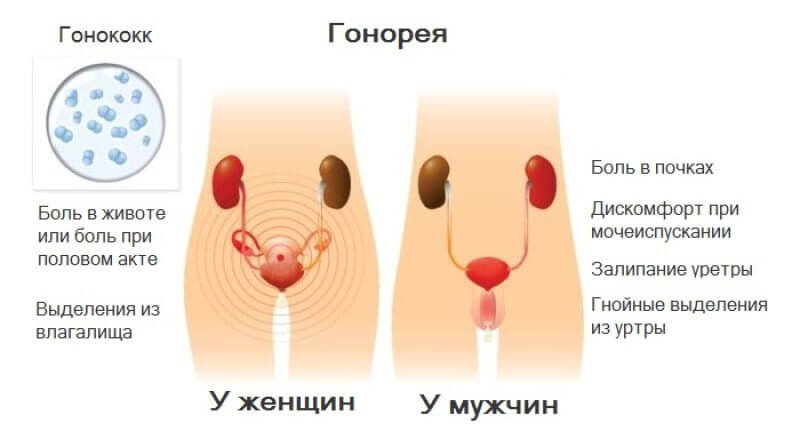
У мужчин чаще всего проявляется острым уретритом, тогда как у женщин гонококковая инфекция в большинстве случаев вызывает эндоцервицит. Бессимптомно и торпидно гонорея протекает у мужчин до 30-48%, у женщин до 50-94%, особенно часто при локализации в глотке и прямой кишке.
Восприимчивость к гонорее очень высокая. При однократном половом контакте с больной гонореей женщиной мужчина инфицируется в 20 -25% случаев, женщина же после однократного полового контакта с больным мужчиной – в 50-90% случаев. Из-за общности эпидемиологических характеристик с другими ИППП гонорея, как моноинфекция, регистрируется редко. От 40% до 62% больных гонореей заражены двумя и более возбудителями ИППП: с Ch. Trachomatis и Tr.vaginalis -до 60%-80%, с C. Albicans у женщин – в 50% (этим объясняется частая хроническая молочница у женщин с N.G., с G. Vaginalis – 17%).
При одновременном заражении гонореей и другими ИППП удлиняется инкубационный период, изменяется клиническое течение заболевания, нарушается иммунологическая реактивность, затрудняется его клиническая и лабораторная диагностика, вследствие чего больные длительное время остаются без соответствующего лечения. Это способствует появлению более тяжелых осложнений и учащению рецидивов. При ассоциации гонококков с трихомонадами, хламидиями и другими ИППП, усиливается патогенность каждого микроба, при этом один из возбудителей может персистировать не только в клетках фагоцитах, но и в других микроорганизмах и простейших (резервация гонококков влагалищной трихомонадой с сохранением жизнеспособности). Причинами неудач лечения гонореи может быть изменчивость гонококков, появления микроорганизмов с теми или иными дефектами клеточной стенки, вплоть до образования L форм, способность гонококков образовывать микрокапсулу, затрудняющую фагоцитоз и часто являющуюся одним из фактором вирулентности. Поэтому частота рецидивов гонореи при наличии смешанной инфекции с хламидиями, трихомонадами и уреаплазмами достигает 40%.
Активизация ИППП, (в т.ч. обратной реверсии с L форм в исходные виды бактерий), что ассоциируется с клиническим обострением и рецидивом заболевания, обусловлено:
- состоянием иммуносупрессии, которое может быть патологическим (переохлаждение, перегревание, инсоляция, гриппоподобные состояние, прием алкоголя и безалкогольных газированных напитков, острой, соленой, маринованной пищи, стресс)
- физиологическим, нередко связано с изменением гормонального баланса в организме (момент овуляции и усиления эстрогеновой активности, после менструации).
- состоянием организма после полового акта
- наличие полиэндокринопатологии
- суперинфекции условно патогенной флорой нового полового партнера
- проведение инвазивных урологических и гинекологических процедур.
Особую эпидемиологическую угрозу представляют больные гонореей, инфицированные ВИЧ, что обусловлено повышением при гонорее концентрации ВИЧ в эякуляте и секрете влагалища в 8 раз, по сравнению с только ВИЧ инфицированными.
Входными воротами инфекции служат цилиндрический эпителий уретры, шейки матки, прямой кишки и конъюнктивы глаза. Гонорейное же поражение органов, покрытых плоским эпителием, возможно при нарушении его целостности под воздействием механических или химических травм, мацераций гноем и ряда других факторов.
Инфекция слизистой оболочки включает адгезию, инвазию, размножение и перенос возбудителя в субэпителиальные ткани.
Выделяют свежую гонорею (с давностью заболевания до 2 месяцев), которая по течении делится на стадии: острую, подострую и торпидно протекающую (малосимптомную), хроническую (с давностью более 2 мес), обычно протекающую торпидно, обостряясь под влиянием провоцирующих факторов, а также ассимптомную гонорею, при которой носительство гонококков на поверхности слизистой оболочки не вызывает воспалительной реакции.
Основные жалобы у женщин:
- Вагинальные и или цервикальные слизисто – гнойные выделения
- Дизурия
- Боли внизу живота
- Диспареуния
- Боли и выделения из прямой кишки.
Основные жалобы у мужчин:
- Гнойные выделения из уретры
- Дизурия
- Боли в уретре
- Боли в промежности с иррадиацией в прямую кишку
- Боли и выделения из прямой кишки.
Основные проявления гонореи у новорожденных:
- Поражение глаз, ринит, вульвовагинит.
Основные проявления острой гонорейной инфекции у женщин:
- уретрит
- цервицит
- вульвовагинит, вестибулит, бартолинит.
Основные проявления острой гонореи у мужчин:
- уретрит
- баланопостит.
У мужчин и женщин: конъюнктивит, иридоциклит, проктит, фарингит с поражением глотки, миндалин, языка, десен.
Основные проявления острой гонореи у детей:
- уретрит, вульвовагинит, конъюнктивит, проктит, фарингит, артриты.
Основные проявления гонореи у новорожденных:
- офтальмия
- вульвовагинит.
Исключительно редко встречается диссеминированная гонококковая инфекция в виде сепсиса, миокардита, менингита, артрита, бурсита, синовита, теносиновита, остеомиелита.
Осложнения гонорейной инфекции у женщин (нижнего отдела мочеполовой системы):
- хронический уретрит
- хронический цервицит – наиболее частое проявление гонококковой инфекции. При хронической течении отмечается наличие эрозий шейки матки, ретенционных кист шейки матки (ovuli Nabotti, O.N.)
- абсцесс бартолиниевой железы.
Верхних отделов мочеполовой системы(ВЗОМТ):
- эндометрит
- сальпингит с частой облитерацией труб
- тубоовариальный абсцесс
- пельвиоперитонит с развитием спаечного процесса в малом тазу и возможной эктопической(внематочной) беременностью
- перигепатит (синдром Фитц – Хью – Кертиса)
- бесплодие.
Осложнения гонореи у мужчин:
- уретрит (парауретрит, тизонит, литтреит, морганит, парауретральный абсцесс, колликулит, катаральный, интерстициальный, кистозный, атрофический)
- баланит, баланопостит
- фимоз, парафимоз
- стриктура уретры (одиночные или множественные, по форме кольцевидные, серповидные, петлистые, узловатые различной длины и диаметра)
- лимфангоит, лимфаденит
- эпидидимит, орхоэпидидимит (острый, подострый, хронический). Иногда сочетаются с дифферентитом и фуникулитом. Часто могут осложняться нарушением проходимости придатка и развитием обтурационного бесплодия и (реже) аутоиммунного бесплодия.
- простатит (острый, подострый, хронический простатит, катаральный, фолликулярный, паренхиматозный) протекает без лечения неопределенно долго и его течение сопровождается обострениями. Рецидивы простатита могут быть вызваны приемом алкоголя, острой , соленой, консервированной пищи, переохлаждением или перегреванием, дизритмией половой жизни, незащищенными половыми контактами.
- везикулит часто сочетается с простатитом и эпидидимитом. Выделяют катаральный, глубокий, эмпиему семенных пузырьков, перивезикулит.
- бесплодие.
Диссеминированная гонококковая инфекция(системные осложнения у мужчин и женщин):
- артрит, теносиновит
- поражение кожи
- эндокардит, миокардит, перикардит
- менингит, сепсис
- аноректальная гонорея, мочевого пузыря, мочеточников, почек, рта(60-80%), носа, уха, глаз, гортани протекает ассимптомно.
Клинические проявления гонореи за последние десятилетия претерпели ряд существенных изменений. В частности, нерациональная терапия антибактериальными препаратами (включая самолечение) и, как следствие этого, возрастание устойчивости гонококков к ним, через повышение количества плазмидо – обусловленной продукции В лактамазы.
Показания к обследованию на гонорейную инфекцию
У мужчин:
- наличие жалоб на гнойные или слизисто-гнойные выделения из уретры, зуд в уретре
- симптомы дизурии
- наличие воспалительных изменений в области наружного отверстия уретры, парауретральных ходов
- наличие болей в области придатка яичка и (или яичка)
- наличие болей или выделений из прямой кишки, признаки проктита
- наличие признаков воспаления предстательной железы
- наличие признаков конъюнктивита
- наличие в анамнезе незащищенных половых актов
- наличие в анализах трихомониаза, после лечения последнего (или других ИППП)
- бесплодие.
У женщин:
- наличие воспалительных заболеваний мочеполовой сферы, гнойных или слизисто-гнойных выделений из влагалища, проявлений проктита, вульвовагинита, цервицита.
- воспалительные заболевания органов малого таза (ВЗОМТ, гидро- или пиосальпингс, эндометрит, аднексит) спаечный процесс органов малого таза.
- наличие жалоб на появившиеся субъективные расстройства в области половых органов (зуд, жжение при мочеиспускании, боли внизу живота, усиление белей, кровянистые выделения)
- наличие эрозии или дисплазии шейки матки
- наличие кист шейки матки (ovula Nabotti,O.N)
- наличие в анализах трихомониаза (особенно после лечения последнего) или других ИППП
- наличие Т2,Т3 цитологических типов мазков
- наличие признаков конъюнктивита
- незащищенных половых актов
- бесплодие, привычные выкидыши в сроке до 12 недель (замершая, неразвивающаяся беременность), преждевременные роды в анамнезе.
- беременные женщины обследуются трижды:
- 1 обследование следует проводить при постановке на учет
- 2 обследование – при сроке 27-30 недель
- 3 обследование – при сроке 34-40 недель
Вне указанных сроков обследование беременных женщин проводится по показаниям (появление выделений из половых путей, субъективные жалобы и т.д.).
- в гинекологических стационарах обследуются все женщины, не обследованные до госпитализации, перед назначением антибактериального лечения
- в родильных домах обследуются все роженицы без обменных карт
- родильницы с осложненным течение послеродового периода (лучше на 5-6 день после родов).
Новорожденные – с гнойным конъюнктивитом или вульвовагинитом. При подтверждении гонококковой этиологии конъюнктивита или вульвовагинита обследуются родители.
Дети (девочки) – с симптомами вульвовагинита.
- вступавшие в половой контакт с больным гонореей
- проходящие обследование на ИППП
- у которых диагностирован трихомониаз (до и, особенно, после лечения последнего).
- подвергшиеся сексуальному насилию.
При неустановленном источнике инфицирования рекомендуется повторное серологическое обследование на Lues через 3 мес, ВИЧ, геп В и С через 3-6-9- мес.
Методы диагностики гонореи:
- микроскопия окрашенных мазков
- культуральный (посев на In Tray GC,BioMed Diagnostics,Inc, США)
- определение чувствительности гонококков к антибиотикам
- пцр, лцр, -NASBA (молекулярно- биологический, реакция транскрипционной амплификации).
- пиф.
В лабораторной диагностике гонореи часто возникают ситуации, когда при очевидной клинике заболевания или же у лиц, указанных в качестве источника заражения этой инфекцией, идентифицировать гонококк не удается. Подобные ситуации могут быть обусловлены тем, что после попадания на эпителий гонококки быстро проникают в субэпителиальную ткань, многочисленные железы и крипты, где находят благоприятные условия для существования. Со временем они вообще могут исчезнуть с поверхности эпителия мочеполовых путей и находиться в уретральный железах и криптах, устья которых нередко закупорены гнойными пробками или сдавлены разрастающейся соединительной тканью. Образующиеся небольшие псевдоабсцессы являются резервуаром гонококков, которые при определенных «провокационных» условиях (половой акт, менструация, прием алкоголя) вскрываются в уретру и приводят к заражению партнера. Через несколько дней или даже часов гонококки вновь исчезают с поверхности слизистой оболочки или цервикального канала и могут не обнаруживаться во время проведения обследования.
Повышению качества методов лабораторной идентификации возбудителей ИППП способствуют:
- тщательный выбор локализации и материала для исследования на наличие возбудителей (свеже выпущенная моча, свободное отделяемое или соскоб эпителия из уретры, вагины, цервикального канала, прямой кишки, конъюнктивы, носоглотки)
- использование урологических и гинекологических манипуляций, позволяющих исследовать материал предстательной железы, семенных пузырьков, канальцев придатка яичка, эякулята, эндометрия, содержимого кист шейки матки (Ovula Nabotti), матки, фаллопиевых труб, сактосальпингсов, кист яичников
- правильное определение клиницистами момента обследования на ИППП с учетом гормонального фона (фазы менструального цикла), времени проведения, характера клинического течения инфекционного процесса, «провоцирующих» факторов
- проведение параллельного исследования клинического материала из двух или более очагов одновременно
- повторное обследование на ИППП при отрицательном первичном результате через определенный промежуток времени и разными методами
- возможность повторного обследования пациента в случае выявления одной инфекции при параллельном присутствии клинических симптомов, соответствующих другой ИППП.
На современном этапе у пациентов превалируют хронические, мало- и бессимптомные формы, вследствие чего пациенты по поводу них своевременно не обращаются к врачу, и в инфекционный процесс неизбежно вовлекаются внутренние половые органы. При этом гонококк «уходит» в мембраноограниченные зоны (литтреит, морганит и т.д.) и вышележащие органы мочеполовой системы (придаток яичка, маточные трубы и т.д.), недоступные для взятия материала общедоступными методами. Кроме того, выявление возбудителей малосимптомных хронических форм уретрогенных ИППП затрудняется отсутствием интенсивного деления возбудителя, недостаточного для микроскопических и микробиологических методов идентификации количества возбудителя.
Частое обнаружение в посевах сапрофитных аэробных бактерий и апатогенных анаэробов, как правило, не является свидетельством их этиологической роли и основанием для установления диагноза «бактериальный уретрит».
Наличие в мазках или в секрете предстательной железы или семенных пузырьков более 10-15 лейкоцитов, внутри (при острой гонорее) или внеклеточных (при хронической форме) гр (-) диплококков говорит о наличии гонорейного их поражения. Под влиянием антибиотиков гонококки могут быстро менять свои свойства и становиться грамположительными гр (+). Следует учитывать, что отрицательные результаты однократного исследования секрета предстательной железы еще не означают, что в предстательной железе нет патологических изменений. Из-за окклюзии выводных протоков долек предстательной железы воспалительным слизистым густым секретом, содержащим бактерии, лейкоциты, восстановленный отток из инфицированных простатических протоков предстательной железы на 4 массаже предстательной железы является более объективным критерием воспаления (повышение количества лейкоцитов в секрете предстательной железы).
Принципы лечения гонореи должны исходить из того, что гонорея, как правило, встречается в ассоциации с трихомонадной и другими ИППП.
Поэтому очередность лечения такого ассоциата будет следующей:
- максимальная санация от трихомонадной инфекции с последующим строжайшим контролем всеми доступными методами
- при наличии гонорейной инфекции, ее лечение начинают после убедительных отрицательных контролей по трихомониазу
- в последующем подвергается лечению хламидийная и условно патогенная мико-уреаплазменная инфекция
- завершает санацию противовирусная терапия.
Профилактика гонореи:
- секс в презервативе (не дает 100% гарантии предохранения).
- индивидуальная профилактика у мужчин, не позднее 2 часов после полового контакта.
Если у вас остались вопросы
по гонорее (трипперу) или возникла срочная необходимость в личной консультации по ЗППП,
жду ваших вопросов, звонков.
В Киеве консультации, обследования на ЗППП можно пройти по адресам, указанным в контактах.
Будьте здоровы и берегите себя!
Ваш доктор Манжура А.И.
Гонорея у мужчин
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/05/gonoreja-u-muzhchin-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/05/gonoreja-u-muzhchin.jpg” title=”Гонорея у мужчин”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 14.05.2020
- Время чтения: 1 mins read
Гонорея — это бактериальная инфекция, которая передается во время половой жизни.
Без лечения гонорея у мужчины вызывает орхоэпидидимит (воспаление яичка и его придатка), которое может закончиться некрозом тканей.
Что такое гонорея?
Гонорея — это бактериальная инфекция, вызываемая организмом Neisseria gonorrhoeae, которая передается во время незащищенного полового акта.
Это одно из древнейших заболеваний, передающихся половым путем, но не потерявшее актуальности в современном мире. По оценкам ВОЗ, в 2016 году среди лиц в возрасте 15-49 лет было зарегистрировано
87 миллионов новых случаев гонококковой инфекции. Показатели гонореи растут во многих странах.
Среди зараженных гонореей, от 50% до 70% мужчин также будут заражены хламидиозом или другим типом бактерий, вызывающим еще одну ИППП.
Как мужчины заражаются гонореей
Основные источники гонорейной инфекции – геи, бисексуалы, трансгендеры и работники секс-индустрии. Распространению гонореи, включая устойчивые штаммы, могут способствовать международные поездки.
Вопреки распространенному мнению, гонорея не передается с сидений унитаза или дверных ручек. Бактерии, вызывающие гонорею, требуют очень специфических условий для роста и размножения. Они не могут жить вне организма более нескольких минут. Гонококк выживает только на влажных слизистых оболочках и чаще всего встречается в уретре у мужчин и в шейке матки у женщин.
При этом N. gonorrhoeae передается довольно легко и заражает слизистую оболочку урогенитального тракта, прямой кишки, глотки и конъюнктивы.
Вероятность передачи гонореи без презерватива:
- с полового члена во влагалище составляет приблизительно 50% за половой акт;
- при вагинальном половом акте на половой член – приблизительно 20% за акт;
- при оральном контакте от 70% (63% уретрально-глоточный и 9% глоточно-уретральный);
- при анальном контакте около 90% (84% уретрально-ректальный и 2% ректально-уретральный).
Симптомы гонококковой инфекции у мужчин
У мужчин, инфицированных гонореей, может не быть никаких симптомов. Но если они развиваются, это обычно происходит в течение недели после заражения. Характерные симптомы гонококкового уретрита у мужчин (например, обильные гнойные выделения и болезненное мочеиспускание) встречаются в 50%.
Инфекции прямой кишки и глотки часто протекают бессимптомно и выявляются только при обследовании. В группах мужчин, практикующих оральный или анальный секс такие инфекции в настоящее время более распространены, чем уретральные.
Признаки гонококкового уретрита:
- выделения из полового члена молочно-белого, желтоватого или зеленоватого цвета;
- ощущение жжения при мочеиспускании;
- боль и отек в одном яичке;
- боль при половом акте.
Симптомы обычно появляются в течение 14 дней после заражения, часто усиливаются утром.
При обследовании уролог отмечает:
- отечность и покраснение наружного отверстия мочеиспускательного канала;
- инфильтрацию тканей уретры;
- гной из уретры.
Признаки гонококкового фарингита:
- боль в горле, появляется или усиливается при глотании;
- гиперемия и беловато-желтые выделения из миндалин;
- хриплый голос.
Признаки гонококкового проктита:
- боль, выделения и кровотечение из анального отверстия;
- болезненность при дефекации.
Признаки гонококкового конъюнктивита:
- покраснение, зуд или гнойные выделения из глаз;
- светобоязнь;
- отечность век;
- хемоз конъюнктивы.
Чем опасна гонококковая инфекция?
Гонорея, если ее не лечить, вызывает серьезные проблемы со здоровьем. Она может распространяться из одной области репродуктивного тракта в другие органы.
Гонорея в мазке
При гонококковом эпидидимите появляются следующие признаки:
- боль в паховой области и придатка яичка;
- выделения гноя из мочеиспускательного канала.
При распространении на яичко (гонококковый эпидидимоорхит) присоединяются:
- боль и отек мошонки;
- иррадиация боли в прямую кишку и нижнюю часть живота;
- диспареуния, выраженная боль при эякуляции;
- повышение температуры;
- болевые ощущения в области крестца и поясницы.
- дизурия;
- болевые ощущения в промежности;
- нарушение эрекции.
При отсутствии лечения: переход инфекции в хроническую форму или некроз тканей с последующим бесплодием.
Гонорея может перейти из мочеиспускательного канала в мочевой пузырь – мочеточники – почки и вызвать воспаление этих органов.
При несвоевременном лечении гонококковый конъюнктивит переходит в кератит (в 50% случаев). Он быстро переходит из поверхностной формы в язву роговицы, которая заканчивается перфорацией через пару дней. Заболевание протекает тяжело, может закончиться слепотой.
Существует также риск распространения гонококковой инфекции в кровоток, что вызывает лихорадку, озноб, выраженную интоксикацию. При клиническом анализе крови – повышение СОЭ.
Появляются волдыри на коже или отек суставов (для гонококкового артрита характерно поражение крупных суставов, например, коленных). Осложнения диссеминированной гонококковой инфекции:
- перитонит;
- сепсис;
- пневмония;
- перигепатит;
- эндокардит;
- воспаление оболочек и абсцесс головного мозга;
- остеомиелит.
Диссеминированные гонококковые инфекции при отсутствии своевременного выявления и лечения могут привести к летальному исходу.
Как диагностируется гонорея?
Венеролог (уролог, андролог) выяснит симптомы и проведет медицинский осмотр. Затем проводится тестирование на гонорею в лаборатории. Исследуется либо образец мочи, либо образец выделения из зараженного участка (полового члена, заднего прохода, горла, глаза). При подозрении на простатит исследуется секрет предстательной железы. Образцы будут проверены на наличие бактерий, вызывающих гонорею молекулярно-биологическими, микроскопическими и культуральными методами исследования.
- Бактериоскопический метод выявления Neisseria gonorrhoeae. Под микроскопом исследуют мазки, окрашенные по Граму и 1% метиленовым синим. Микроскопический метод высокочувствителен и специфичен (90-100%) только у мужчин, только при анализе мазка из уретры при симптоматической гонорее. Фарингеальные, ректальные образцы у обоих полов и цервикальные у женщин не исследуются. При бессимптомной гонококковой инфекции этот метод не применяется.
- Бактериологический метод . Культивирование материала проводится с помощью посева на селективные среды, выращивания бактерий и исследования ферментативных свойств возбудителя заболевания. Метод длительный и рекомендуется только для выявления чувствительности гонококков к антибактериальным препаратам.
Иногда тесты не показывают бактерии из-за ошибок отбора проб, например, область отбора проб не содержит бактерий, или других технических трудностей, даже если есть инфекция.
В настоящее время для диагностики гонококковой инфекции назначаются молекулярно-биологические методы, поскольку они позволяют обнаружить ее почти в 100% случаев вне зависимости от наличия симптомов. Такие новые тесты для диагностики гонореи включают: использование ДНК-зондов или методов амплификации (например, полимеразная цепная реакция (ПЦР) или реакция транскрипционной амплификации РНК-NASBA). Оба анализа применяются для идентификации генетического материала бактерий.
Эти тесты дороже, чем культуры, но обычно дают более быстрые результаты. К тому же не требуют подтверждения диагноза при положительном результате анализа. Рекомендуются для анализа экстрагенитальных образцов.
Поскольку гонорея часто сопровождается хламидиозом, трихомониазом, микоплазмозом (сочетанная инфекция), и у людей чаще всего ИППП не одна, а несколько, рекомендуется пройти обследование на наличие других инфекций, передаваемых половым путем. Обязательно обследование на ВИЧ, гепатиты В и С, сифилис, поскольку при гонорее наблюдаются эрозивно-язвенные повреждения слизистых. Это входные ворота для любой инфекции, но особенно опасно для неизлечимых, таких как ВИЧ.
При выявлении гонореи у мужчины, также должны пройти обследование и курс лечения от инфекции все его сексуальные партнеры за последние 60 дней, независимо от признаков и симптомов. Если за последние 60 дней не было ни одного партнера, пройти тестирование и лечение должен последний партнер.
Диагностика на гонококковую инфекцию рекомендуется мужчинам также при обследовании по поводу бесплодия или при планировании ребенка (при взятии спермы для ЭКО – обязательно), поскольку гонорея легко передается от инфицированной беременной новорожденному и приводит к развитию у него серьезных осложнений (гонобленнорее с развитием слепоты, сепсису).
Дифференциальная диагностика гонококковой инфекции у мужчин
При подозрении на гонококковый эпидидимоорхит проводится дифференциальная диагностика в отношении:
- опухолей мошонки;
- водянки;
- туберкулезного или сифилитического поражения яичка;
- перекрута яичка.
Как проводится лечение гонококковой инфекции?
Лечение гонореи необходимо для:
- уничтожения инфекции;
- снятия симптомов;
- профилактики осложнений;
- предупреждения распространения ИППП и повторного заражения.
Гонорейные инфекции лечатся антибиотиками, назначенными венерологом. Препараты назначаются после подтверждения диагноза лабораторными методами, но при выраженных симптомах или тяжелом состоянии возможно начало терапии до получения результатов исследований.
- Лечение гонореи не проводится никакими местными (народными или медицинскими) антисептиками, поскольку это неэффективно.
- Неосложненные гонококковые инфекции мочеиспускательного канала и прямой кишки обычно лечат одной инъекцией цефтриаксона в/м в дозе 0,5 г или цефиксим (Suprax, Супракс) в одной пероральной дозе 400 мг. Для неосложненных гонококковых инфекций глотки рекомендуемое лечение – цефтриаксон 0,5 г в/м однократно.
- Лечение осложненной гонореи должно включать в себя лекарства, которые будут параллельно лечить другие инфекции (чаще всего хламидиоз) например, азитромицин (Zithromax, Зитромакс) или доксициклин (Юнидокс солютаб), потому что гонорея и хламидиоз часто существуют вместе у одного и того же человека. Эти антибиотики уничтожают как N. gonorrhoeae, так и C. trachomatis.
Сексуальные партнеры мужчин, у которых установлена гонорея или хламидиоз, должны получать лечение от обеих инфекций, так как также могут быть инфицированы. Лечение половых партнеров также предотвращает повторное заражение и распространение гонококковой инфекции.
ЗППП, сопровождающие гонорею
В прошлом лечение неосложненной гонореи было довольно простым. Одна инъекция пенициллина вылечивала почти каждого зараженного человека. К сожалению, в последние годы бактерии, вызывающие гонорею, стали устойчивыми к некоторым антибиотикам. Два года назад в Европе (Британия) установлен штамм N. gonorrhoeae, который оказался устойчив ко всем антибиотикам. Позже такие же супербактерии были также обнаружены в Японии, Испании, Франции.
Это значительно осложняет терапевтические стратегии гонореи. Фторхинолоны, пенициллины или тетрациклины были эффективными средствами, но сегодня эти препараты бесполезны против N. gonorrhoeae. Это означает, что для зараженных гонореей очень важно принимать только лекарства по предписанию венеролога, подобранные с учетом устойчивости инфекции.
Ещё одно важное условие успешного излечения – чем раньше лечится любая гонококковая инфекция, тем легче ее вылечить. При задержке потребуется более длительный курс антибиотиков. Возможно, даже потребуется госпитализация. Прогноз гонореи в таком случае гораздо хуже.
Рекомендуемое лечение гонореи ограничено одним классом лекарств, цефалоспоринами.
Антибактериальные схемы для лечения гонореи
| Локализация | Антибактериальный режим | |||
| Компонент 1 | Компонент 2 | |||
| Нижние половые пути и аноректальная область | Рекомендуемый | |||
Цефиксим разовая доза 400 мг перорально
Цефтизоксим 0,5г в/м в разовой дозе
Цефокситин 2 г в/м + пробенецид 1г, в разовых дозировках перорально
Цефотаксим 0,5г в / м в разовой дозировке
Цефподоксим 400 мг в разовой дозировке перорально
Цефподоксим проксетил 200 мг перорально в разовой дозе
Доксициклин 100 мг перорально два раза в день в течение 7 дней
Цефотаксим 1 г в/в каждые 8 часов (1)
*Парентеральное лечение следует продолжать до 24 часов после улучшения клинических симптомов. Двойное лечение азитромицином может повысить эффективность терапии глоточной инфекции при использовании пероральных цефалоспоринов, но данные ограничены.
*ВИЧ-инфицированные мужчины с диагнозом гонорея должны лечиться в соответствии со стандартными рекомендациями.
*Неблагоприятная реакция на цефалоспорины I поколения и на цефалоспорины III поколения развивается у 10% людей с аллергией на пенициллин в анамнезе. Но цефалоспоринов следует избегать только при тяжелой реакции на пенициллин (анафилаксии, синдроме Стивенса Джонсона и токсическом эпидермальном некролизе).
Пациентам следует воздерживаться от половых отношений до завершения терапии и до тех пор, пока у них и их половых партнеров не исчезнут симптомы. Если симптомы сохраняются после лечения, мужчины должны быть проверены на наличие других патогенных микроорганизмов. Повторная оценка проводится анализом культуры N. gonorrhoeae на антимикробную чувствительность.
После окончания лечения нужно пройти повторный тест на гонорею (через 2 недели методом NASBA или ПЦР через месяц) для подтверждения излечения инфекции. Следующее обследование на гонорею обязательно проводится через 3 месяца и при любом обращении к венерологу, поскольку часто встречается реинфекция. В это же время нужно сделать серологический анализ крови на сифилис.
Также все мужчины, которых лечат от гонореи, должны будут проконсультироваться с урологом через 6-9 месяцев, поскольку многие сочетанные инфекции (ВИЧ, вирусные гепатиты) имеют длинный инкубационный период.
После терапии гонореи важно уделять большее внимание профилактике заболевания, поскольку предполагаемая неудача лечения встречается реже, чем реинфекция.
Как можно избежать заражения гонореей?
Лучший способ избежать гонореи – не вступать в любые половые отношения с сомнительными партнерами. Половой контакт включает в себя больше, чем просто половой акт (вагинальный и анальный). Заразиться можно через поцелуи, оральные отношения и использование интимных «игрушек».
Важно понимать, что выражение: «все лечится» давно уже не касается половых инфекций. Многие ЗППП поддаются лечению, но эффективные методы лечения для самых опасных инфекций – ВИЧ, ВПЧ (вирус папилломы человека), вирусного гепатита отсутствуют. Устойчивой стала и гонорея. Многие ЗППП могут присутствовать и распространяться среди людей, у которых нет каких-либо симптомов, что во много раз повышает риски заражения.
Считается, что презервативы защищают от венерических заболеваний, на само деле они лишь снижают риски. Поэтому, лучший способ избежать заражения гонореей – тщательно выбирать полового партнера.
Гонорея у взрослых: симптомы, причины, лечение

Гонорея (триппер) – одна из наиболее распространенных венерических инфекций, передаваемых половым путем. Её возбудителем становится бактерия гонококк, поражающая слизистые оболочки человеческого организма. Хроническое течение заболевания вызывает бесплодие.
Симптомы и признаки гонореи
Симптомы гонореи у мужчин и женщин проявляются по-разному. Поражение мужского организма начинается с мочеиспускательного канала, в котором возникают зуд и жжение. Сдавливание головки полового члена провоцирует выделение гноя, процесс мочеиспускания становится частым и болезненным, половой акт завершается выделение крови из семенного канала. Визуальный осмотр выявляет интенсивное покраснение крайней плоти и головки пениса. В отдельных случаях воспаляются паховые лимфатические узлы, возникают боли в предстательной железе, затрудняется эрекция, а бактерии поражают семенные пузырьки и яички.
У женщин картина заболевания становится иной – до половины носительниц инфекции не замечают её признаков. Поражение начинается с мочеиспускательного и цервикального канала, затем вовлекается влагалище. Из уретры появляются бледно-желтые выделения, становится явным покраснение кожных покровов и шейки матки, увеличивается местная температура, возникают зуд и жжение. При хроническом течении происходит закрепление инфекции в матке и её придатках.
Инкубационный период болезни составляет 4–-4 дней, при хорошем иммунитете первые признаки гонореи у мужчин и женщин возникают через 4-8 недель после заражения.
Причины возникновения
Гонококк, возбудитель гонореи, передается от зараженного человека к здоровому только при непосредственном контакте. Наиболее частый способ – генитальный в ходе полового акта. Распространены аногенитальные и орогенитальные способы заражения инфекцией.
Проявление гонореи у женщин в период беременности вызывает риск заражения ребенка, которому предстоит пройти через родовые пути болеющей матери. Заражение через общие предметы быта возможно, но однозначных свидетельств в пользу этого явления нет – гонококк быстро погибает во внешней среде.
Пути заражения
Основным каналом заражения становится незащищенный половой акт. Для женщин, ввиду особенностей физиологии, он несет больший риск – вероятность попадания гонококка в организм при вагинальном проникновении составляет 95%. Мужчины рискуют вдвое меньше – малый размер входного канала уретры препятствует попаданию бактерий на слизистые оболочки, эякуляция или мочеиспускание после близости вымывают гонококк.
Аногенитальные контакты несут аналогичные риски, гонококк закрепляется на внутренней оболочке прямой кишки пенетрируемого партнера. Вероятность заражения возрастает при наличии повреждений слизистых или кожных покровов (анальные трещины, последствия геморроя и т.д.).
Орогенитальные контакты остаются возможным путем заражения одного из партнеров. Гонококку сложно проникнуть в организм человека через ткани носоглотки, но ослабленный иммунитет или повреждения тканей становятся благоприятными обстоятельствами для инфицирования.
Факторы риска
Ключевой фактор риска – близость без использования контрацептивов, оральные ласки инфицированного партнера. Эти действия с высокой вероятностью обеспечат заражение человека гонореей вне зависимости от силы иммунитета и степени заботы о собственном здоровье.
- наличие диагноза «гонорея» в прошлом;
- возраст до 25 лет;
- частая смена сексуальных партнеров;
- появление нового сексуального партнера.
Многолетние наблюдения позволили установить, что возрастная группа 18-25 лет склонна к наибольшему риску в ходе половых контактов.
Осложнения
Наибольшую опасность для инфицированных мужчин и женщин представляет потенциальное бесплодие. Иногда гонорея сопровождается кандидозом, сифилисом или хламидиозом. Запущенная форма триппера – хроническое течение болезни – может привести к поражению бактериями почек, мочевого пузыря или иных органов (включая сердце).
Распространенными осложнениями у женщин становятся:
- разрыв маточных труб;
- пельвиоперитонит;
- нарушение менструального цикла;
- образование спаек в брюшине.
У мужчин список потенциальных осложнений включает сужение уретры, импотенцию, простатит, омертвение яичек, орхоэпидидимит (одностороннее воспаление яичка или его придатка).
Когда следует обращаться к врачу
Визит к врачу следует планировать в трех случаях. Первый – самостоятельное обнаружение симптомов заболевания или его отдельных проявлений. Второй – выявление гонореи у партнера в ходе анализов или подозрение на наличие у неё/него гонококка. Третий – совместное проживание с инфицированным человеком.
Диагностикой и лечением триппера занимается врач-венеролог. АО «Медицина» (клиника академика Ройтберга) расположено по адресу 2-й Тверской-Ямской переулок, дом 10. Клиника оснащена оборудованием, необходимым для успешной диагностики гонореи на ранних стадиях. Квалификация персонала позволит обеспечить пациентам эффективное лечение в сжатые сроки.
Подготовка к посещению врача
Визит пациентов к венерологу часто сопровождается забором анализов. Для получения корректных результатов следует соблюдать несколько простых правил:
- прекратить прием препаратов (антибиотиков), которые могут повлиять на достоверность скрининга;
- не мочиться на протяжении 1,5-2 часов до приема для обеспечения корректных данных мазков;
- исключить применение генитальных кремов и мазей;
- не использовать местные ванночки и не посещать душ за 6-8 часов до приема;
- не принимать пищу в течение 3-4 часов перед визитом к венерологу.
Подготовка к приему по приведенной схеме обеспечит достоверные результаты анализов крови и мазков из уретры.
Диагностика
Жалобы и осмотр пациента врачом не всегда позволяют оценить клиническую картину заболевания. Для точного подтверждения диагноза «гонорея» требуется забор выделений уретры, заднего прохода, вагины и шейки матки у женщин. Посев выделений в питательную среду демонстрирует сотрудникам лабораторий проявления активности гонококков и их устойчивость к определенным видам антибиотиков.
Проведение иммуноферментного анализа предполагает сдачу мочи. С помощью этого метода выявляются антитела к бактерии-возбудителю гонореи. Их присутствие в организме пациента подтверждает диагноз.
Общий и биохимический анализ крови пациента позволяют оценить состояние организма, убедиться в наличии или отсутствии воспалительных процессов и сопровождающих триппер заболеваний.
Лечение
Гонорея в начальной форме без осложнений лечится амбулаторно – венеролог назначает препараты и описывает пациенту схему их приема. Случаи с осложнением могут потребовать вмешательства гинеколога или уролога для женщин и мужчин соответственно.
Острая неосложненная гонорея лечится в течение 7-10 дней пероральными и местными (мазями) антибиотиками. Лечение назначается не только носителю инфекции, но и его партнеру. Этап терапии предполагает отказ от интимной близости, острой пищи и алкоголя. Рекомендуется соблюдение правил личной гигиены: мытье рук после туалета и душа.
Лечение хронической формы начинается с курса иммуностимулирующих препаратов, которые доставляются в организм пациента посредством внутримышечных инъекций на протяжении 7-10 дней. После этого венеролог назначает традиционный курс антибиотиков. Контрольный скрининг проводится после завершения лечения и каждые 30 дней на протяжении последующего полугода.
Лечение в домашних условиях
Гонорея – опасное инфекционное заболевание, которое не стоит лечить самостоятельно. Венеролог сможет подобрать эффективные препараты в дозировке, которая не вызовет у пациента проявления побочных эффектов. Скрининг позволит врачу оценить течение болезни и убедиться в отсутствии сопутствующих инфекций или назначить прием дополнительных лекарств при их выявлении.
Самолечение – первый шаг к переходу гонореи в хроническую стадию. Неверно рассчитанная пациентом дозировка препаратов снимает острые симптомы болезни, но не обеспечивает полного выздоровления.
Мифы о гонорее
Инфекцией можно заразиться через бытовые предметы, средства индивидуальной гигиены, посуду, поручни в общественном транспорте. Нет, если эти предметы не имеют контакта с уретрой, прямой кишкой или носоглоткой.
Гонорею могут занести в кровь при сдаче анализов. Исключено – клиники используют одноразовые иглы и шприцы, которые уничтожаются после применения.
Животные переносят гонококки и могут заразить человека. Животные не болеют гонореей и не являются носителями её возбудителей.
Профилактика
Профилактические мероприятия очень просты – избегать незащищенных половых контактов и соблюдать правила гигиены. При смене полового партнера стоит сдать анализы и попросить об этом вторую сторону.
Как записаться к венерологу
Записаться на прием к дерматовенерологам АО «Медицина» (клиника академика Ройтберга) можно на сайте: интерактивная форма позволяет выбрать общую специализацию врача или имя и фамилию конкретного специалиста. В удобном меню представлена информация о днях приема и свободных для посещений специалистов часах.
Администраторы клиники готовы принять заявку на прием по телефону +7 (495) 775-73-60, звонки обрабатываются в круглосуточном режиме.
АО «Медицина» (клиника академика Ройтберга) располагается на территории центрального административного округа Москвы в непосредственной близости от станций метро Белорусская, Маяковская, Новослободская, Чеховская, Тверская: 2-й Тверской-Ямской пер, 10.
Гонорея у мужчин
Гонорея (триппер) – инфекционное заболевание, передаваемое половым путем, вызываемое гонококком. Оно поражает мочеполовую систему, прямую кишку, ротовую полость, глаза и суставы.
- Профессионально: опытные венерологи со стажем работы более 20 лет
- Быстро: срочные анализы на ВИЧ, Сифилис, Гепатит В, Гепатит С – 500 рублей за одну инфекцию, анализы будут готовы за 20 минут
- Анонимно: для лечения не потребуется ваш паспорт
- Удобно: клиника в центре Москвы в 5 минутах от метро Новокузнецкая, Третьяковская, Баррикадная, Краснопресненская, есть парковка
Гонорея мужчинам передается при любом типе полового контакта (генитальном,анальном, оральном). Гораздо реже имеет место бытовой путь передачи гонореи у мужчин при использовании загрязненного белья.
Какова вероятность передачи гонореи у мужчин при половом контакте?
 При генитальном половом контакте гонорея передается от больной женщины к здоровому мужчине примерно в 50% случаев, от больного мужчины к здоровой женщине в 80% случаев. При других типах половых контактов (оральном, анальном) вероятность заражения достигает 70-90%, что связано с более сильной травматизацией половых органов во время акта.
При генитальном половом контакте гонорея передается от больной женщины к здоровому мужчине примерно в 50% случаев, от больного мужчины к здоровой женщине в 80% случаев. При других типах половых контактов (оральном, анальном) вероятность заражения достигает 70-90%, что связано с более сильной травматизацией половых органов во время акта.
Какой бессимптомный (инкубационный) период при заражении гонореей у мужчин?
При заражении гонореей появление симптомов у мужчин отмечается через 3-14 дней, у женщин через 7-24 дня. Однако последнее время, в связи с частым употреблением антибиотиков и изменением свойств гонококка, часто отмечается отсутствие симптомов гонореи у мужчин, увеличение бессимптомного периода до нескольких месяцев, проявление заболевания только после приема алкогольных напитков, переохлаждения.
Какие симптомы гонореи у мужчин?
- болезненность, зуд, неприятные ощущения при мочеиспускании;
- увеличение частоты позывов к мочеиспусканию (в том числе в ночное время);
- выделения из мочеиспускательного канала, заднего прохода;
- болезненность в низу живота, в области заднего прохода;
- помутнение мочи, появление в ней осадка, гнойных нитей.
Какова диагностика гонореи у мужчин?
Диагностика гонореи у мужчин включает в себя клиническую (установка симптомов гонореи) и лабораторную.
Лабораторная диагностика обычно включает:
- мазок из уретры (окраска метиленовым синим или по Грамму);
- посев с определением чувствительности;
- лабораторный метод ПЦР в мазке;
- анализы крови на гонококк;
- общий анализ мочи в двух порциях.
Каковы осложнения гонореи у мужчин?
- сужение уретры (стриктура) и нарушение мочеиспускание;
- простатит;
- воспаление яичек;
- мужское бесплодие;
- импотенция.
Как проходит лечение гонореи у мужчин?
Действительно есть методика профилактики гонореи у мужчин, состоящая из одного укола, но это относится к периоду, когда с момента контакта с больным человеком прошло 1-3 дня.
Думаем не надо говорить о необходимости лечения и обследования одновременно всех половых партнеров.
Обычно лечение гонореи у мужчин длиться от 10 до 20 дней и в него входят:
- антибиотики;
- противовоспалительные препараты;
- иммуностимулирующие средства;
- ферменты;
- местное лечение;
- физиотерапевтические процедуры.
Обычно по окончании лечения, через 2 недели и спустя месяц после лечения гонореи у мужчин производится исследования с помощью реакции ПЦР. Только при всех отрицательных результатах можно говорить о полном излечении гонореи у мужчин.
Что включает профилактика гонореи у мужчин?
 Лучшей профилактикой гонореи у мужчин, как и любой другой инфекции передаваемой половым путем, является наличие половых связей с постоянным половым партнером.
Лучшей профилактикой гонореи у мужчин, как и любой другой инфекции передаваемой половым путем, является наличие половых связей с постоянным половым партнером.
К сожалению, использование презерватива, а тем более таких препаратов как мирамистин и хлоргексидин не является надежным средством профилактики гонореи, потому что, во-первых, выделений при гонорее много и они часто попадают на половые органы, а во-вторых, дезинфицирующие жидкости часто не могут бить всех гонококков в таком объеме.
При случайных половых связях, даже с использованием презерватива рекомендуется как можно скорей пройти комплексную медикаментозную профилактику половых инфекций, включающую и профилактику против гонореи.
Сдать комплекс комплексный анализ на другие венерологические инфекции Вы можете в клинике «Поликлиника+1».
Преимущества обращения в нашу клинику “Поликлиника+1”
- Анонимность.
Вам не нужно иметь при себе документы, чтобы обследоваться и лечиться у нас; - Удобство расположения.
Мы находимся в пяти минутах ходьбы от станций метро Новокузнецкая и Третьяковская, а для пациентов на автомобиле у нас есть стоянка; - Прием по записи.
Вам не нужно тратить время в очереди, дожидаясь врача.
Наша клиника является лицензированным медицинским учреждением.
Упражнения после инсульта
Инсульт – это тяжелое заболевание головного мозга, характеризующееся нарушением кровообращения, очаговыми поражениями тканей мозга, гибелью нейронов. Инсульт может быть геморрагическим или ишемическим. Геморрагический инсульт встречается реже чем ишемический, характеризуется разрывом кровеносных сосудов и кровоизлиянием в ткани мозга. Ишемический инсульт чаще диагностируется у людей старшего возраста, характеризуется нарушением кровотока в церебральных артериях и гибелью нейронов в области кровоснабжения тканей мозга пораженной артерией. При развитии инсульта пациенту требуется неотложная помощь: чем раньше больной поступает в стационар, тем эффективнее будет оказанная врачами помощь.
Помимо медикаментозного лечения инсульта, большое значение придается восстановительной терапии, которую начинают проводить в остром периоде заболевания. В Юсуповской больнице для восстановления пациентов после инфаркта и инсульта применяют различные методы физиотерапии, ЛФК. С помощью комплексной восстановительной программы проводится реабилитация пациента – восстановление двигательной активности, координации движений, зрительной функции, чувствительности. Отделение нейрореабилитации больницы оснащено современными аппаратами, вертикализаторами и различными тренажерами, в том числе роботизированными.
.jpg)
Влияние ЛФК на нервную систему больного
Лечебная физкультура – это выполнение определенных физических упражнений, которые начинаются с самых простых движений пациента после того, как он приходит в сознание, затем физическая нагрузка постепенно увеличивается, упражнения усложняются. ЛФК помогает улучшить кровообращение в органах и тканях, ускоряет процесс восстановления различных функций организма, улучшает обмен веществ. Упражнения лечебной физкультуры для каждого пациента подбираются индивидуально в зависимости от тяжести состояния больного и сопутствующих заболеваний. Индивидуальную программу лечебной физкультуры в Юсуповской больнице составляет врач-реабилитолог.
Пассивная и активная реабилитация после инсульта
Первые занятия с больным проводит инструктор по лечебной физкультуре в палате. Больной выполняет простые движения руками и ногами с помощью инструктора – такая реабилитация называется пассивной. Пассивная реабилитация верхних и нижних конечностей начинается с разработки крупных суставов с последовательным переходом на мелкие суставы. Восстановительная терапия начинается с плечевого и тазобедренного суставов. После разработки тазобедренного сустава инструктор помогает пациенту сгибать и разгибать нижнюю конечность, разрабатывает коленный, затем голеностопный сустав, последними врач разрабатывает суставы стопы.
Специалист по реабилитации выполняет массаж от стопы к бедру. Во время реабилитации рук упражнения начинают с разработки плечевого сустава, затем проводятся сгибательно-разгибательные и вращательные движения рук в области локтя, суставов кисти. Массаж верхних конечностей выполняется от пальцев рук к плечу. Комплекс упражнений в сочетании с массажем стимулируют работу мозга. При частичном восстановлении двигательной функции упражнения ЛФК становятся более сложными, больной начинает выполнять упражнения самостоятельно. Увеличивается время проведения гимнастики с 10 минут до получаса, начинается активная реабилитация пациента.
В случае если поражение мозга значительное, пациент парализован, потеряна чувствительность, проводится реабилитация с помощью медикаментозного лечения, массажа, электромагнитной стимуляции нервных клеток, иглоукалывания, рефлексотерапии. После частичного восстановления двигательной функции врач-реабилитолог вводит в программу занятия лечебной гимнастикой.
Реабилитационные упражнения на тренажерах
В Юсуповской больнице используют два вида тренажеров для реабилитации пациентов после инсульта – механические и роботизированные. Механические тренажеры – это велотренажеры, беговые дорожки, тренажеры для восстановления баланса равновесия и походки. Роботизированные тренажеры оснащены электронными биодатчиками, которые стимулируют активность, воздействуя на пораженные конечности. Роботизированные тренажеры обладают широкой функциональностью, они программируется с учетом потребностей пациента, способствует передаче нервных импульсов от мозга к поврежденной конечности, стимулирует двигательную активность.
Реабилитационные упражнения после инсульта выполняются с помощью многофункциональных тренажеров, спортивных снарядов. Существуют различные виды тренажеров:
Для восстановления двигательной активности используют тренажер в режиме – сгибание и разгибание, тренажер для разработки суставов конечностей, тренажерные дорожки, велотренажеры.
Для лежачих больных применяют тренажеры в виде кровати или велосипеда.
Для восстановления равновесия и походки, двигательной активности применяют горизонтальный тренажер.
Для больных, которые еще не могут стоять, для развития и укрепления мышц спины создан сидячий тренажер.

Упражнения для рук для реабилитации инсульта
Упражнения для рук улучшают двигательную активность, помогают восстановлению утраченных функций. В тяжелых случаях и при отсутствии ранней реабилитации нередко функции руки не восстанавливаются или восстанавливаются частично. В некоторых случаях реабилитация не помогает, врачи проводят биполярную стимуляцию – воздействие на неподвижные суставы и мышцы тела с помощью искусственно созданных импульсов от мозга к телу. Это способствует восстановлению рефлексов и чувствительности, улучшению кровообращения в тканях. Дальше пациент проходит реабилитацию с помощью ЛФК и других методов.
Наиболее тяжело восстанавливается двигательная активность кистей рук, моторика пальцев. Часто можно видеть у больного после инсульта дрожание кистей, он не может держать в руке шариковую ручку, писать, плохо захватывает предметы. Специально для таких пациентов проводят занятия лепки из пластилина, с кубиком Рубика, учат писать заново, работать на силиконовом тренажере. Врачи применяют рефлексотерапию, если пациент перенес тяжелый инсульт. Это помогает восстановить мелкую моторику, улучшить хватательные движения, сгибание и разгибание пальцев, суставов кисти руки. В Юсуповской больнице пациенты проходят реабилитацию на компьютеризованных тренажерах с помощью комплексной программы восстановления, которая включает массаж, упражнения лечебной физкультуры.
Упражнения для рук не сложные, не требующие специальных тренажеров или приспособлений, больной может их выполнять в домашних условиях:
Лечь на кровать, руки отвести назад и взяться за спинку кровати. Напрячь мышцы рук и тела, имитируя подтягивание. Приподнять вверх ноги или вытянуть прямо.
Вращательными движениями согнутых рук разминать плечевой сустав.
Сесть ровно на кровати, завести руки за спину как можно ближе друг к другу, голову откинуть назад, затем вернуться в прежнее положение.
Для плечевого сустава
Восстановление предплечья и плечевого сустава проходит с помощью сгибательных и разгибательных упражнений, вращения, отжимания, напряжения и расслабления мышц, хлопков в ладоши, массажа. Для этого используют тренажеры, гантели, различные приспособления. Сначала руку разминают, затем проводится комплекс упражнений, лечебную гимнастику всегда совмещают с массажем конечностей. Комплекс упражнений для плечевого сустава:
Больной лежит на спине, руки вытянуты вдоль тела. Инструктор придерживает руку в области локтя, чтобы избежать сгибания, второй рукой берет ладонь пациента и выполняет движения рукой больного вверх и вниз.
Инструктор выполняет круговые движения зафиксированной в выпрямленном состоянии рукой больного.
Больной лежит на спине, рука слегка отведена в сторону. Инструктор переворачивает выпрямленную руку ладонью вниз, затем вверх.
Для нижних конечностей
Упражнения для нижних конечностей начинают выполнять, как только пациент приходит в себя. На начальном этапе инструктор помогает сгибать и разгибать нижние конечности, со временем больной сможет имитировать ходьбу в положении лежа, затем вставать с кровати, учиться держать равновесие, ходить без поддержки. Упражнения для пациентов в положении лежа:
Пациент находится в положении на спине, нога выпрямлена. Инструктор поворачивает ногу стопой внутрь, затем наружу.
Пациент в положении лежа на спине, нога согнута в колене. Придерживая одной рукой под коленом, инструктор выполняет круговые движения конечностью, придерживая и надавливая второй рукой в области тазобедренного сустава.
Больной находится в положении лежа на спине, пораженная нога согнута в колене. Инструктор фиксирует ногу под прямым углом, придерживая второй рукой под коленом, сгибает и разгибает нижнюю конечность.
Больной в таком же положении на спине, с фиксацией ноги под прямым углом. Инструктор, придерживая ногу пациента под коленом, отводит ее в сторону от туловища и возвращает назад.
Данные упражнения выполняются пациентом после того, как ему разрешат сидеть:
В положении полусидя, держась обеими руками за края кровати, как можно ровнее вытянуть вперед обе ноги, прогнуться, откинув голову назад. Во время вытягивания конечностей сделать глубокий вдох, принять прежнее положение и выдохнуть.
Прежнее положение тела, дыхание сохранять спокойное и глубокое, медленно приподнять вверх правую ногу и опустить назад, затем левую ногу.
В положении полусидя согнуть ногу, подтянуть как можно ближе к груди согнутую в колене ногу (можно помогать руками), голову во время упражнения наклонить вперед. Сгибая ногу, сделать вдох, разгибая конечность, сделать выдох, вернуться в прежнее положение.

ЛФК для восстановления зрительной функции после инсульта
В Юсуповской больнице пациенты с нарушением зрения смогут пройти обследование, лечение, реабилитацию, а также в случае необходимости хирургическое лечение в сети партнерских клиник. Реабилитация после инсульта включает упражнения, которые затем можно применять дома. В зависимости от вида нарушения зрения проводится восстановительная терапия:
При нарушении бокового зрения проводится интенсивное медикаментозное и восстановительное лечение, неповрежденные участки коры мозга берут на себя утраченную функцию, и зрение восстанавливается. В этом случае врач отмечает красной линией отрывок текста на странице книги, со стороны которой ослаблено боковое зрение. Прежде чем начать читать пациент должен отыскать взглядом красную линию – это будет начало текста.
При параличе глазодвигательного нерва пациент не может смотреть прямо, его глаза смотрят в разные стороны. Такое нарушение со временем может пройти при правильном и своевременном лечении и реабилитации. При парезе глазодвигательного нерва может нарушиться аккомодация. Со временем пациент привыкает пользоваться только центральным зрением. Для определения нарушения восприятия предметов на дальнем и близком расстоянии проводят следующий тест: врач берет в каждую руку по карандашу и подносит один из карандашей ближе к лицу пациента, затем отводит руку назад.
Если развивается атрофия глазодвигательного нерва, у больного нарушается функция мышцы верхнего века. Может наблюдаться нистагм или дрожание глазных яблок. Нередко такое состояние приводит к инвалидности по зрению.
Для восстановления зрения врач предлагает пациенту нарисовать вторую половину предмета на рисунке или принять участие в компьютерной игре определенного типа. Пациенту предлагают следить взглядом за карандашом в руке врача, который двигается перед лицом пациента вправо, затем влево, вверх или вниз. Пациент должен следить за карандашом, не поворачивая голову. Для улучшения кровообращения необходим и полезен массаж глаз. Глаза закрыты, мягкими движениями по кругу пациент массирует глазные яблоки, слегка надавливая на них. Выполнять упражнение следует в течение 10-20 секунд.
Для восстановления зрительной функции проводится ряд упражнений для глаз:
Вращение глаза вправо, затем влево – повторить несколько раз.
Смотреть вверх, затем вниз – движение повторить несколько раз.
Движение глазами по кругу – в правую сторону, затем в левую сторону.
Небольшой перерыв с закрытыми глазами, глаза открыть и несколько секунд часто моргать.
Зажмуриться с усилием и расслабиться – повторить несколько раз.
Зафиксировать глаз на предмете, затем поворачивать голову вправо и влево не отрывая взгляда от предмета – выполнить несколько раз.
Восстановление мелкой моторики после инсульта
Восстановление мелкой моторики проходит с помощью простых упражнений, позволяющих восстановить тонкие движения рук, гибкость пальцев. Наиболее эффективные занятия для восстановления мелкой моторики – это складывание паззлов, различных предметов из мелких частей конструктора, рисование, застегивание пуговиц на одежде, шнурование обуви. Для восстановления функции кисти и пальцев больному предлагают взять в руку два ореха и перекатывать их движением ладони и пальцев. Рекомендуют больным после инсульта для развития мелкой моторики:
Перебирать фасоль с горохом, отделяя горох от фасоли.
Использовать специальные силиконовые тренажеры для рук с шипами для массажа ладони и пальцев.
Закручивать и раскручивать гайки, закрывать и открывать ключом замок, включать и выключать освещение в комнате, писать тексты.

Восстановление речи после перенесенного инсульта
Речевая функция после инсульта восстанавливается гораздо хуже, чем двигательная. Её восстановление может идти длительное время, в течение нескольких лет. Врачи-логопеды Юсуповской больницы разрабатывают программу и занимаются с пациентом восстановлением речи весь период его нахождения в стационаре, после выписки из стационара реабилитацией больного занимаются его родственники. Для восстановления речи используют приемы:
Произношение неполного слова – больной должен закончить слово самостоятельно.
Если речевая функция полностью утрачена, реабилитация начинается с произношения отдельных звуков.
Когда больной научится произносить слова, его заставляют повторять небольшие стихотворения и поговорки.
Пение считается одним из лучших методов восстановления речи.
Чтобы больной смог научиться говорить быстрее, следует тренировать мимические мышцы лица и мышцы языка. Для этого больного учат сворачивать губы трубочкой, как можно дальше высовывать изо рта язык, облизывать языком губы сначала в одну сторону, затем в другую. Слегка прикусывать по очереди нижнюю, затем верхнюю губу, оскаливать зубы.
Реабилитация больного в домашних условиях
Перед выпиской пациента из стационара родственники получают рекомендации по уходу за больным после инсульта. Рекомендации по реабилитации предоставит лечащий врач. Программа реабилитационных упражнений выполняется каждый день без перерывов, 2-3 раза в день. Выполнение физических упражнений не должно утомлять больного, вызывать у него боль. Упражнения в положении сидя помогают подготовить больного к ходьбе.
При улучшении состояния выполняются упражнения в положении стоя, они помогают максимально устранять неврологические нарушения путем восстановления тонких движений. Больной выполняет упражнения с эспандером. С положения стоя наклоняется и поднимает спичечный коробок с пола. Выполняет дыхательную гимнастику с поднятием рук вверх на вдохе, встает на кончики пальцев, затем опускается на всю стопу, опускает руки, делает выдох, наклоняясь вперед. Комплексная программа восстановления направлена на снижение мышечного тонуса, улучшение кровообращения, профилактику контрактуры суставов, восстановление и сохранение мелкой моторики, речи, предотвращение образования пролежней и развития воспалительных процессов.
В Юсуповской больнице применяют современные методы реабилитации, используют различные виды тренажеров, упражнения лечебной физкультуры. Врачи-реабилитологи разрабатывают индивидуальную программу реабилитации для каждого больного.





