Камни мочевого пузыря ( Цистолитиаз )
Камни мочевого пузыря – это проявление мочекаменной болезни, характеризующееся наличием в полости мочевого пузыря солевых или кальцифицированных конкрементов. Патология характеризуется болевым синдромом, расстройствами мочеиспускания, наличием крови в моче. Заболевание диагностируют по результатам УЗИ мочевых путей, общего анализа мочи, цистоскопии, цистографии. Основное лечение – фрагментация и удаление камней контактным способом (литотрипсией) или оперативным путем (в ходе открытой цистолитотомии).
МКБ-10
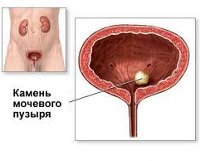

- Причины цистолитиаза
- Классификация
- Симптомы цистолитиаза
- Осложнения
- Диагностика
- Лечение камней мочевого пузыря
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Камни мочевого пузыря (цистолитиаз), наряду с камнями в почках, мочеточниках и мочеиспускательном канале, являются одним из проявлений мочекаменной болезни. Их образование может быть обусловлено как нарушением физико-химических свойств мочи (растворимости содержащихся в ней органических и неорганических соединений), так и физиологическими факторами (врожденными или приобретенными обменными нарушениями: метаболическими, воспалительными, лекарственными и т. д.).
В зависимости от места и механизма формирования камни различаются по размеру, количеству, консистенции, типу поверхности, форме, цвету и химическому составу. Патология наблюдается преимущественно у мужского населения в детском (в первые 6 лет жизни) и пожилом возрасте (старше 50 лет). У взрослых пациентов камни мочевого пузыря состоят в основном из мочевой кислоты, а у детей – включают кристаллы мочевой кислоты, фосфаты и оксалаты кальция.

Причины цистолитиаза
Наиболее частой причиной образования камней у взрослых пациентов является инфравезикальная обструкция – нарушение свободного оттока мочи из-за препятствия в области шейки пузыря или уретры. Закупорка нижних мочевых путей может быть вызвана:
- стенозом шейки мочевого пузыря (болезнью Мариона),
- гиперплазией предстательной железы или раком простаты у мужчин,
- стриктурами уретры (после травмы, операции),
- воспалительными изменениями при мочеполовых инфекциях,
- паразитарными заболеваниями (мочеполовой шистосоматоз),
- лучевой терапией.
Механизм образования камней связан с невозможностью полного опорожнения мочевого пузыря, застоем и концентрацией остаточной мочи, приводящими к выпадению солевых кристаллов. Камнеобразованию способствуют нейрогенный мочевой пузырь, его опущение у женщин при цистотеле, имеющиеся дефекты внутренней мышечной оболочки, в т. ч. дивертикулы.
Иногда при наличии конкрементов в почках и верхних мочевых путях наблюдается миграция мелких камней по мочеточнику с дальнейшим появлением и персистенцией их в мочевом пузыре. Присутствие инородных тел (стентов, лигатур, катетеров и других посторонних предметов) в мочевом пузыре может вызывать отложение на них солей и образование камней. У детей к появлению камней в мочевом пузыре нередко приводит имеющийся баланопостит, осложненный фимозом и сужением наружного отверстия уретры.
Классификация
Камни мочевого пузыря могут быть одиночные (солитарные) и множественные, мелкие (микролиты) и крупные (макролиты), гладкие, шероховатые и фасетированные, мягкие и очень твердые; содержать мочевую кислоту, мочекислые соли, фосфаты или оксалаты кальция. В практической урологии различают камни первичные (образуются непосредственно в полости органа) и вторичные (формируются в почках и мочеточниках, затем мигрируют в мочевой пузырь). Вторичные камни, находясь в мочевом пузыре, могут дальше увеличиваться в размерах.
Симптомы цистолитиаза
В некоторых случаях наличие камней мочевого пузыря, даже довольно больших размеров, не проявляется какими-либо признаками. Клинические симптомы возникают при постоянном контакте камня со стенками мочевого пузыря, развитии раздражения слизистой оболочки или перекрытии оттока мочи. Симптомы патологии разнообразны, но не патогномоничны. Это может быть болевой синдром внизу живота, над лобком, у мужчин – дискомфорт, острая или тупая боль в половом члене. Незначительные в покое, боли становятся нестерпимыми при движении, изменении положения тела пациента и мочеиспускании, могут иррадиировать в промежность и наружные гениталии, область бедра.
Конкременты вызывают нарушение мочеиспускания с частыми, резкими позывами при движении, прерыванием струи мочи или острой задержкой ее оттока в случае миграции камня в уретру, а также недержание мочи при несмыкании внутреннего сфинктера пузыря из-за застрявшего в его суженной шейке камня. В случае крупных камней некоторые пациенты могут опорожнить мочевой пузырь только в лежачем положении.
Осложнения
Вследствие присоединения микробной инфекции камни мочевого пузыря могут осложниться циститом и пиелонефритом. Гематурия и пиурия развиваются в результате травматизации и воспаления слизистой мочевого пузыря камнями. При ущемлении камня в области шейки мочевого пузыря может появляться кровь в последней порции мочи; при травме расширенных венозных сосудов шейки может развиться профузная тотальная гематурия.
Диагностика
Диагностика камней мочевого пузыря включает анализ данных анамнеза и жалоб пациента, результатов инструментального и лабораторного обследования. Необходимо уточнить характер боли, степень проявлений дизурии и гематурии, выявить случаи отхождения песка и камней, наличие сопутствующих заболеваний: гиперплазии и рака простаты, стриктуры уретры, дивертикула, опухоли мочевого пузыря, нейрогенной дисфункции.Только очень крупные конкременты можно обнаружить при вагинальном (бимануальном) или ректальном исследовании. Ректальная пальпация предстательной железы у мужчин позволяет выявить ее увеличение. В диагностике информативны:
- Исследование мочи. У больных с камнями в полости мочевого пузыря в общем анализе мочи можно выявить лейкоциты и эритроциты, бактерии, соли. Бакпосев мочи позволяет идентифицировать микрофлору и ее чувствительность для подбора антибактериальной терапии.
- Сонография. При УЗИ мочевого пузыря можно увидеть камни как гиперэхогенные образования с акустической тенью, которые перемещаются в полости мочевого пузыря при изменении положения пациента.
- Эндоскопическая диагностика.Цистоскопия – один из основных методов, позволяющих изучить внутреннюю структуру мочевого пузыря (состояние слизистой, наличие дивертикулов, опухоли, стриктур), определить присутствие камней в его полости, их количество и величину.
- Рентгенодиагностика. С помощью цистографии и экскреторной урографии можно дать оценку состоянию мочевых путей, выявить мочекаменную болезнь, наличие рентгенпозитивных конкрементов, гиперплазию простаты, дивертикулы мочевого пузыря. Рентгенконтрастность камней зависит от их химического состава, прежде всего, наличия и процента содержания в них кальциевого компонента. При мультиспиральной КТ можно различить очень мелкие и рентгеннегативные конкременты, а также сопутствующую патологию.

Лечение камней мочевого пузыря
Иногда мелкие камни отходят самостоятельно через уретру с мочой. В отсутствии осложнений при небольшом размере конкрементов проводится консервативное лечение, которое заключается в соблюдении специальной диеты (в зависимости от минерального состава камней) и приеме лекарственных препаратов для поддержания щелочного баланса мочи.
В оперативном удалении камней из мочевого пузыря применяют эндоскопическую литоэкстракцию, камнедробление (контактную трансуретральную цистолитотрипсию, чрезкожную надлобковую литолапаксию) и камнесечение (открытую надлобковую цистолитотомию). Трансуретральная литотрипсия проводится взрослым пациентам во время цистоскопии, при этом обнаруженные камни под зрительным контролем дробят специальным устройством (ультразвуковым, пневматическим, электрогидравлическим или лазерным литотриптером), а их фрагменты методом отмывания и отсасывания удаляют через цистоскоп.
Трансуретральная цистолитотрипсия может быть самостоятельной процедурой или проводится совместно с другими эндоскопическими операциями, например трансуретральной резекцией простаты. Методика противопоказана при небольшом объеме мочевого пузыря, во время беременности.
В отсутствии результата от медикаментозной терапии и камнедробления, при острой задержке мочи, стойком болевом синдроме, гематурии, рецидивах цистита и при крупных конкрементах проводят открытую внебрюшинную надлобковую цистолитотомию. На послеоперационный период в мочевой пузырь устанавливают катетер, назначают антибактериальные препараты. В дальнейшем необходимо наблюдение врача-уролога, метаболическое обследование и УЗИ почек и мочевого пузыря один раз в полгода.
Прогноз и профилактика
При ликвидации фонового заболевания прогноз после лечения камней мочевого пузыря благоприятный. При неустраненных причинах камнеобразования возможен рецидив формирования конкрементов в мочевом пузыре и почках. Осложнениями оперативного лечения могут быть инфекция мочевых путей, лихорадка, травма стенок мочевого пузыря, гипонатриемия, кровотечение. Профилактика включает своевременную диагностику и лечение заболеваний, провоцирующих образование камней в мочевом пузыре.
Камни в мочевом пузыре
Обзор
При мочекаменной болезни в почках и мочевом пузыре образуются камни, которые могут нарушать работу органов мочевыделительной системы и вызывать различные осложнения.
Мочекаменной болезнью страдает 5–10% людей, мужчины — в 3 раза чаще женщин. Обычно мочекаменная болезнь развивается после 40–50 лет. Однако бывают случаи и у детей. Чаще всего камни образуются в почках, вероятность их формирования в мочевом пузыре значительно ниже. Чаще в мочевой пузырь камни спускаются из почек по мочеточникам.
В этой статьей речь пойдет о камнях в мочевом пузыре. Прочитайте подробнее о другом проявлении мочекаменной болезни — нефролитиазе (камнях в почках).
Мочевой пузырь
Мочевой пузырь — это полый шарообразный орган, расположенный в области таза и служащий для накопления мочи. Моча содержит ненужные продуты веществ, которые почки отфильтровывают из крови. Моча направляется из почек в мочевой пузырь по двум трубкам, которые называются мочеточники. Когда мочевой пузырь наполняется, моча выводится из организма по каналу, который называется уретра (мочеиспускательный канал). Это называется мочеиспусканием.
Камни могут раздражать стенки мочевого пузыря, блокировать выведение мочи из него, нарушая мочеиспускание. Это способствует развитию инфекции и приводит к болям в нижней части живота, нарушению мочеиспускания, появлению крови в моче.
При появлении любого из вышеперечисленных симптомов, обратитесь к врачу. Эти признаки не обязательно указывают на мочекаменную болезнь, но необходимо провести более тщательное обследование.
Чаще всего причиной образования камней становится неполное опорожнение мочевого пузыря во время мочеиспускания. Если моча долгое время застаивается в мочевом пузыре, некоторые её компоненты выпадают в осадок, образуют кристаллы, которые со временем формируют камни.
Обычно камни удаляют из мочевого пузыря хирургическим путем. Одним из распространённых видов операции является цистолитолапаксия.
Симптомы камней в мочевом пузыре
Если камни настолько малы, что могут легко пройти по мочевыводящим путям и выделится наружу с мочой, симптомов может не быть. Однако, в большинстве случаев мочекаменная болезнь сопровождается выраженными жалобами, так как камни либо раздражают стенки мочевого пузыря, либо препятствуют нормальному мочеиспусканию.
Симптомы мочекаменной болезни включают в себя:
- боль в пенисе, мошонке или в низу живота (у мужчин);
- боль или затруднение при мочеиспускании;
- мутная или темная моча;
- кровь в моче.
Дополнительные симптомы, встречающиеся у детей, включают в себя:
- постоянная и частая болезненная эрекция, не связанная с половым влечением (медицинский термин для этого состояния — приапизм) у мальчиков;
- ночное недержание мочи.
За медицинской помощью рекомендуется обратиться при появлении следующих жалоб:
- постоянная боль в животе;
- изменение привычного режима мочеиспускания;
- кровь в моче.
Эти симптомы не обязательно указывают на мочекаменную болезнь, но требуют более тщательного обследования.
Причины образования камней в мочевом пузыре
Наиболее распространенной причиной камнеобразования является неполное опорожнение мочевого пузыря.
Моча вырабатывается почками. Она состоит из воды, смешанной с ненужными продуктами обмена веществ, которые удаляются из крови почками. Одним из продуктов распада является мочевина, состоящая из азота и углерода. Если моча в мочевом пузыре долго застаивается, некоторые химические вещества выпадают в осадок и образуются кристаллы. Со временем эти кристаллы затвердевают и формируют камни в мочевом пузыре.
Ниже описаны некоторые наиболее распространенные причины неполного опорожнения мочевого пузыря.
Аденома простаты (увеличение предстательной железы). Простата — небольшая железа, имеющаяся только у мужчин. Она находится в области таза между пенисом и мочевым пузырем и окружает мочеиспускательный канал (уретру), по которой моча из мочевого пузыря выводится из организма. Основной функцией простаты является участие в процессе выработки семенной жидкости. У многих мужчин с возрастом простата увеличивается.
Примерно у трети мужчин в возрасте 50 лет и старше простата давит на уретру и мешает нормальному оттоку мочи из мочевого пузыря. При лечении аденомы простаты мочекаменная болезнь у мужчин развиться не должна. Однако у небольшого числа мужчин, которым не помогает лечение, риск развития мочекаменной болезни повышается. Прочитайте подробнее об аденоме простаты.
Нейрогенный мочевой пузырь — состояние, причиной которого является повреждение нервов, контролирующих работу мочевого пузыря, в результате чего человек не может полностью его опорожнить. Нейрогенный мочевой пузырь может иметь следующие причины:
- тяжелая травма спинного мозга (длинного пучка нервов, проходящего внутри позвоночника от головного мозга), приводящая к параличу (нарушению двигательной активности органов и частей тела);
- заболевания, вызывающие повреждение нервной системы, например, заболевание двигательных нейронов или расщепление позвоночника (незаращения дуг позвонков).
Большинству людей с нейрогенным мочевым пузырем для его опорожнения требуется установка катетера. Катетер — это трубка, которую вводят в мочевой пузырь через уретру. По катетеру моча истекает из мочевого пузыря. Это называется катетеризацией мочевого пузыря.
Однако, искусственный способ опорожнения мочевого пузыря не является идеальной заменой естественного. Поэтому в мочевом пузыре может оставаться небольшое количество мочи, что со временем становится причиной образования камней. По некоторым оценкам, примерно у каждого десятого человека с нейрогенным мочевым пузырем рано или поздно разовьется мочекаменная болезнь.
Опущение мочевого пузыря — заболевание, встречающееся у женщин и развивающееся, когда стенки мочевого пузыря ослабевают и начинают свисать над влагалищем. Это может сказаться на нормальном оттоке мочи из мочевого пузыря. Опущение мочевого пузыря может развиться в период тяжелых нагрузок, например, во время беременности, хронических запоров или поднятия тяжестей.
Дивертикулы мочевого пузыря — это мешковидные выпячивания на стенках мочевого пузыря. Если дивертикулы вырастают до определенного размера, человеку может быть трудно полностью опорожнить мочевой пузырь. Дивертикулы мочевого пузыря могут быть врожденным дефектом или развиться как осложнение при инфекции или аденоме простаты.
Операция по увеличению мочевого пузыря. Существует операция по увеличению мочевого пузыря, в ходе которой к мочевому пузырю пришивается часть кишечника. Такая техника применяется, например, для лечения ургентного (неотложного) недержания мочи. Результаты исследований показали, что примерно каждый двадцатый человек, подвергшийся данной операции, столкнется с мочекаменной болезнью.
Однообразное питание, насыщенное жирами, сахаром и солью, имеющее недостаток витамина, А и В, может увеличить предрасположенность к мочекаменной болезни, особенно если человек употребляет недостаточно жидкости. Эти факторы могут изменить химический состав мочи, что увеличит вероятность образования камней в мочевом пузыре.
Лечение при камнях в мочевом пузыре
Небольшие камни могут выходить из организма самостоятельно, для этого рекомендуется увеличить количество употребляемой жидкости до 6–8 стаканов в день (около 1,2–1,5 литров) В остальных случаях потребуется медицинская помощь.
Наиболее распространенные операции по извлечению камней из мочевого пузыря включают в себя:
- трансуретральная цистолитолапаксия — наиболее распространенная процедура для лечения мочекаменной болезни у взрослых;
- подкожная надлобковая цистолитолапаксия — чаще применяется для лечения детей, чтобы избежать повреждения уретры, но иногда может использоваться и у взрослых, для извлечения очень крупных камней;
- открытая цистотомия — часто применяется для мужчин, простата которых настолько увеличена, что мешает проведению других процедур, или если камень очень большой.
Эти процедуры подробнее описаны ниже.
Трансуретральная цистолитолапаксия. Во время операции хирург через уретру введет в ваш мочевой пузырь цистоскоп — небольшую твердую трубку, внутри которой расположена камера. Камера поможет обнаружить камни. Затем, камни дробят на части с помощью энергии лазера или звуковых волн, излучаемых цистоскопом. Мелкие кусочки камней вымываются из мочевого пузыря жидкостью.
Трансуретральная цистолитолапаксия проводится под местной или общей анестезией, так что вы не почувствуете боли. Существует риск того, что во время процедуры будет занесена инфекция, поэтому в качестве меры предосторожности вам дадут антибиотики. Также есть небольшой риск повреждения мочевого пузыря.
Подкожная надлобковая цистолитолапаксия. Во время операции хирург делает небольшой надрез на коже в области нижней части живота. Затем делается надрез на мочевом пузыре и через него извлекаются камни. Процедура проводится под общим наркозом.
Открытая цистотомия похожа на подкожную надлобковую цистолитолапаксию, но хирург делает больший надрез на коже и мочевом пузыре. Открытая цистотомия может быть объединена с другим типом операции, например, удалением простаты или ее части или удалением дивертикулов мочевого пузыря (мешочков, образующихся на стенках мочевого пузыря).
Операция проводится под общим наркозом. Недостатком открытой цистотомии является более выраженные болевые ощущения после операции, более длительный период восстановления. Но эта процедура необходима, если камень достигает больших размеров. На 1–2 дня после операции вам также потребуется установка катетера.
Осложнения при операции
Наиболее распространенным осложнением при операции по извлечению камней из мочевого пузыря является развитие инфекции мочевого пузыря или уретры. Данные инфекции известны под общим названием инфекции мочевыводящих путей.
Инфекции мочевыводящих путей возникает примерно у каждого десятого человека, перенесшего операцию. Как правило, они лечится антибиотиками.
После удаления камней из мочевого пузыря вам потребуется несколько дней остаться в больнице, чтобы врач мог проконтролировать ваше состояние в послеоперационном периоде. Длительность госпитализации может меняться в зависимости от типа операции, наличия осложнений и ваших индивидуальных особенностей. Вам назначат повторный осмотр, в ходе которого сделают рентгеновский снимок или компьютерную томографию, чтобы удостовериться, что все частички камней были удалены из вашего мочевого пузыря.
Лечение причины мочекаменной болезни
После извлечения камней из мочевого пузыря необходимо вылечить причину возникновения заболевания, чтобы в будущем это не повторилось.
Аденому простаты можно лечить препаратами, которые одновременно уменьшают простату и расслабляют мочевой пузырь, облегчая мочеиспускание. Если лекарства не помогают, возможно, потребуется операция по удалению простаты или ее части.
Если у вас нейрогенный мочевой пузырь (невозможность контролировать работу мочевого пузыря из-за повреждения нервов), и у вас развилась мочекаменная болезнь, требуется коррекция процесса удаления мочи из мочевого пузыря. Для этого может потребоваться установка катетера или замена старого для улучшения контроля за работой мочевого пузыря.
Легкие и умеренные случаи опущения мочевого пузыря (когда стенки мочевого пузыря ослабевают и начинают свисать во влагалище) могут быть вылечены при помощи установки пессария. Это приспособление в виде кольца, которое вставляется во влагалище и удерживает мочевой пузырь на месте В более тяжелых случаях для укрепления и поддержки стенок мочевого пузыря может потребоваться операция.
Дивертикулы мочевого пузыря (мешковидные выпячивания) могут быть удалены хирургическим путем.
К какому врачу обратиться при мочекаменной болезни
С помощью сервиса НаПоправку вы можете быстрой найти уролога — врача, который занимается лечением камней в мочевом пузыре. Если необходима операция, выберите самостоятельно хорошую урологическую клинику, ознакомившись с отзывами о ней.
Камни мочевого пузыря
Камни мочевого пузыря зачастую представлены одним крупным или несколькими крупными конкрементами, как правило, имеющие ровную поверхность. Камни мочевого пузыря могут быть как первичными (формируются непосредственно в мочевом пузыре) и вторичными (образуются в почках, а затем мигрируют в мочевой пузырь, где увеличиваются в размерах или же при наличии факторов, препятствующих нормальному оттоку мочи из нижних мочевых путей). Первичные камни мочевого пузыря развиваются при условии концентрированной мочи, способствуя кристаллизации минералов. Концентрированная, застойная моча часто является результатом неполного опорожнения мочевого пузыря. Неполное опорожнение мочевого пузыря может быть в результате увеличенной в размерах предстательной железы, инфравезикальной (обструкция ниже мочевого пузыря) обструкции, повреждения нервов (нейрогенный мочевой пузырь), частых рецидивирующих инфекций мочеполовых путей, и ряд других причин, описанных ниже.
Камни мочевого пузыря не всегда вызывают клинические симптомы, и могут быть впервые диагностированы при обследовании по поводу других заболеваний. Симптомы при наличии камня мочевого пузыря могут варьировать от болей в животе до появления крови в моче (гематурии).
Мелкие камни мочевого пузыря (или песок) могут самостоятельно отходить с мочой через мочеиспускательный канал, но для отхождения более крупных камней мочевого пузыря, возможно, потребуется помощь врача. При отсутствии лечения камни мочевого пузыря могут осложняться присоединением инфекции и другими осложнениями.
Симптомы при камнях мочевого пузыря
В некоторых случаях камни мочевого пузыря протекают асимптоматично (не вызывают каких-либо симптомов), даже при больших размерах камней мочевого пузыря. Симптомы возникают, когда камень, касаясь стенки мочевого пузыря, раздражает слизистую оболочку мочевого пузыря, или когда камень блокирует отток мочи. К симптомам при камнях мочевого пузыря относятся:
– Боль в нижней части живота (над лобковой костью)
– У мужчин, боль или неприятные ощущения (дискомфорт) в половом члене
– Болезненное мочеиспускание
– Частое мочеиспускание, особенно ночью
– Затрудненное мочеиспускание или прерывистая струя мочи – возникает, когда при токе мочи из мочевого пузыря в мочеиспускательный канал камень периодически блокирует начальный отдел мочеиспускательного канала
– Кровь в моче (гематурия) – как правило, появляется в конце акта мочеиспускания
– Моча мутная или анормально темного цвета
Причины камней мочевого пузыря
Камни мочевого пузыря в целом образуются, когда нарушается процесс опорожнения мочевого пузыря. Остаточная моча (моча, оставшаяся в мочевом пузыре, после опорожнения) способствует тому, что микроэлементы мочи кристаллизуются, образуя камни мочевого пузыря. В большинстве случаев основное заболевание нарушает возможность мочевого пузыря полностью опорожняться.
Наиболее распространенными причинами камней мочевого пузыря являются следующие:
Аденома простаты (увеличение предстательной железы) – является частой причиной камней мочевого пузыря у мужчин. Аденома простаты (увеличение предстательной железы) называется еще доброкачественной гиперплазией предстательной железы (ДГПЖ). При увеличении предстательной железы происходит сдавливание (компрессия) простатической части уретры (мочеиспускательного канала), что ведет к прерыванию струи мочи и задержки мочи в мочевом пузыре.
Повреждение нервов (нейрогенный мочевой пузырь) – в норме нервы, иннервирующие мочевой пузырь, являются носителями информации от головного мозга к мускулатуре мочевого пузыря, позволяющей сокращению или расслаблению мышц. Если происходит повреждение нервов, например при инсультах, травмах спинного мозга, то происходит нарушение опорожнения мочевого пузыря.
Дивертикул мочевого пузыря – дивертикул мочевого пузыря представляет собой мешковидное выпячивание стенки мочевого пузыря, которое появляется в результате истончения и мышечной слабости детрузора (мышц мочевого пузыря). Дивертикул мочевого пузыря является коллектором мочи, где могут формироваться камни мочевого пузыря.
Инфравезикальная обструкция (нарушение оттока мочи ниже мочевого пузыря) возникает при таких заболеваниях как стриктура уретры, аденома простаты, склероз простаты, рак простаты и другие. Данные заболевания ведут к скоплению и застою мочи в мочевом пузыре, выпадению осадка, кристаллизации мочи и формированию камней мочевого пузыря.
К другим состояниям, которые могут являться причинами камней мочевого пузыря, относятся:
Воспаление (инфекционный процесс) – воспаление мочевого пузыря может являться результатом восходящей (из почек) или нисходящей (из мочеиспускательного канала) инфекции мочеполового тракта, а также в результате лучевой терапии тазовой области. И при этом повышается риск развития камней мочевого пузыря.
Медицинские инструменты – очень редко происходит, что такие инструменты как катетер, стент или противозачаточные средства, или другие инородные тела могут попасть в полость мочевого пузыря. Далее на поверхности инородного тела откладываются кристаллы, в результате чего инородное тело обрастает камнем.
Камни почек – мелкие камни почки могут мигрировать через мочеточник в мочевой пузырь, и если мелкие камни не отходят с током мочи, то в последующем происходит увеличение их в размерах в полости мочевого пузыря, формируя камни мочевого пузыря.
Факторы риска развития камней мочевого пузыря
Половая принадлежность – чаще всего камни мочевого пузыря встречаются у мужчин.
Возраст – чаще отмечаются камни мочевого пузыря у людей старше 30 лет, но молодой возраст не является исключением.
Обструкция ниже мочевого пузыря – наиболее распространенной причиной камней мочевого пузыря у мужчин является обструкция мочеиспускательного канала на выходе из мочевого пузыря, что приводит к нарушению оттока мочи и застою ее в полости мочевого пузыря. К обструкции мочеиспускательного канала на выходе из мочевого пузыря могут привести различные причины, однако, самой распространенной причиной является аденома простаты (доброкачественная гиперплазия предстательной железы).
Нейрогенный мочевой пузырь. Инсульты, травма спинного мозга, болезнь Паркинсона, сахарный диабет, грыжи позвонков и многочисленные другие заболевания могут приводить к повреждению нервов, контролирующих функции мочевого пузыря. Кроме того, у некоторых пациентов могут сочетаться нейрогенный мочевой пузырь и аденома простаты или другие заболевания с обструкцией ниже мочевого пузыря, которые в комбинации больше увеличивают риск развития камней мочевого пузыря.
Частые инфекции мочевого пузыря – воспаление в результате хронических инфекций мочевого пузыря могут приводить в развитию камней мочевого пузыря.
Осложнения камней мочевого пузыря
Камни мочевого пузыря, которые не были устранены, и даже те, которые не вызывают симптомов, могут приводить к осложнениям, такие как:
Хроническая дисфункция мочевого пузыря – при отсутствии лечения камни мочевого пузыря могут являться причиной постоянных симптомов, таких как боль и частое мочеиспускание. Кроме того, камень мочевого пузыря может закупорить начальный отдел мочеиспускательного канала (идущий вслед за мочевым пузырем), блокируя отток мочи из мочевого пузыря.
Инфекция мочевых путей – частые рецидивирующие инфекции мочевых путей могут быть результатом камня мочевого пузыря (обусловлено постоянным раздражающим фактором слизистой оболочки мочевого пузыря, повреждением слизистой мочевого пузыря).
Диагностика камней мочевого пузыря
Для постановления диагноза камни мочевого пузыря необходимо следующее:
Медицинский осмотр врачом – врач после того, как соберет анамнез (история) заболевания, выслушает имеющиеся жалобы, приступит к физическому осмотру, включающий пальпацию нижнего отдела брюшной полости (над лобковой костью) на предмет увеличения мочевого пузыря, также возможно ректальное исследование при подозрении на патологию предстательной железы (аденома простаты). Вы также можете обсудить с доктором любые симптомы нарушения мочеиспускания, которые могли бы у вас быть.
Общий анализ мочи. Общий анализ мочи может определить наличие гематурии, бактериурии, кристаллов и их количество. Также общий анализ мочи может помочь в определении наличия инфекции мочеполовой системы, которая может являться причиной или быть результатом развития камней мочевого пузыря.
Спиральная компьютерная томография (КТ). Линейная КТ сочетает в себе множественные рентгеновские лучи с компьютерными технологиями, позволяющими визуализировать тот или иной орган послойно в поперечном сечении. Спиральная КТ ускоряет данный процесс, сканирование происходит быстрее, и метод является более чувствительным. При спиральной КТ выявляются даже очень мелкие камни, визуализируются все виды камней мочевого пузыря.
Ультразвуковое исследование (УЗИ) мочевого пузыря – неинвазивный метод диагностики, при котором звуковые волны сканируют орган и передают изображение на экран. УЗИ – метод диагностики, выполняемый за короткое время, является недорогим методом исследования, а также достаточно информативным для диагностики мочекаменной болезни (камней мочевого пузыря). Данный метод диагностики позволяет определить размер, форму, локализацию камня мочевого пузыря.
Обзорная рентгенография органов брюшной полости позволяет визуализировать камни мочевой системы (в почках, мочеточниках, мочевом пузыре) при их наличии. Однако следует помнить, что не все виды камней определяются при рентгеновском исследовании, и называются такие камни рентгеннегативными.
Внутривенная пиелография – выполнение рентгеновских снимков почек, мочеточников и мочевого пузыря до и после введения контрастного вещества, которое позволяет визуализировать патологию. Контрастное вещество после его внутривенного введения распределяется в мочевой системе, затем выполняются рентгеновские снимки в определенное время, которые помогают визуализировать камни мочевого пузыря, почек, мочеточников. Будучи некогда золотым методом диагностики, в настоящее время внутривенная пиелография уступает по информативности более современным методам диагностики, таким как, например, спиральная КТ.
Лечение камней мочевого пузыря
Тактика лечения камней мочевого пузыря зависит от многих факторов: размера камня, количество камней, сопутствующей патологии, причины образования камней. Как правило, камни мочевого пузыря подвергаются оперативному лечению. Лишь, если камни мочевого пузыря очень малого размера, доктор может порекомендовать увеличить объем потребляемой жидкости для облегчения отхождения их через мочеиспускательный канал. Но, так как камни мочевого пузыря развиваются в результате нарушения опорожнения мочевого пузыря, то спонтанное отхождение камней является маловероятным. Поэтому почти во всех случаях требуется удаление камней из мочевого пузыря.
Следует упомянуть, что камни в мочевом пузыре зачастую связаны с нарушением мочеиспускания ниже мочевого пузыря. Поэтому избирая тактику лечения, уролог старается вылечить первичное заболевание, а затем непосредственно удалять камни.
В настоящее время ”золотым стандартом” является трансуретральная хирургия, то есть хирургическая операция, выполняемая при помощи цистоскопа (гибкая или металлическая трубка с камерой и световодом). В просвет цистоскопа устанавливается лазерное волокно, при помощи которого выполняется последовательное дробление и отмывание камня (литотрипсия).
Учитывая что, наиболее частой причиной возникновения камня мочевого пузыря, является аденома предстательной железы, то после трансуретрального дробления (литотрипсия) и удаления камня тотчас выполняется трансуретральная резекция предстательной железы (удаление предстательной железы). Вся эта процедура выполняется в одну операцию и длится 1.5-2 часа.
Бывают такие случаи, когда камень в мочевом пузыре очень большого размера или много небольших камней. В таких случаях предпочтение отдается открытой операции (цистотомия). Выполняется разрез над лобковой костью протяженностью до 4-5 см, послойно выделяется стенка мочевого пузыря. Через разрез в мочевом пузыре удаляются все камни. Далее послойно герметично ушивается мочевой пузырь, проверяется на герметичность путем наполнения стерильным физиологическим раствором. Рана послойно ушивается.
Профилактика камней мочевого пузыря
Камни мочевого пузыря, как правило, являются результатом основного заболевания (патология предстательной железы, мочеиспускательного канала, мочевого пузыря), которое трудно предупредить, но возможно уменьшение риска возникновения камней мочевого пузыря. Существуют следующие профилактические меры:
Обращение к урологу при первых симптомах нарушения мочеиспускания. Раннее выявление и лечение аденомы простаты или другой урологической патологии может уменьшить риск формирования камней мочевого пузыря.
Обильное питье. Употребление достаточного количества жидкости, особенно воды, может предупредить развитие камней в мочевом пузыре, в результате того, что жидкость способствует разведению концентрированной мочи в мочевой пузыре. Как много жидкости вам необходимо употреблять, зависит от вашего возраста, конституции, сопутствующей патологии, уровня физической активности. Помните, необходимо проконсультироваться с вашим врачом.
Эпителиальный копчиковый ход – симптомы и лечение
Что такое эпителиальный копчиковый ход? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соркина Р. Г., проктолога со стажем в 12 лет.


Определение болезни. Причины заболевания
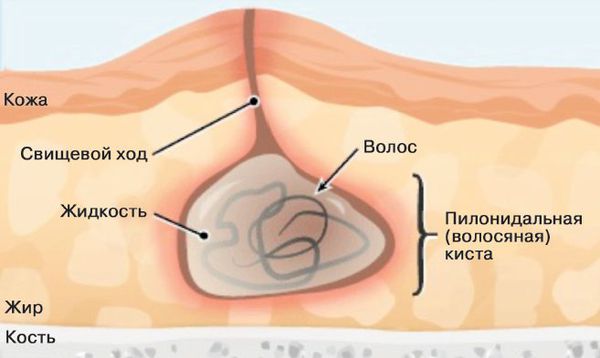
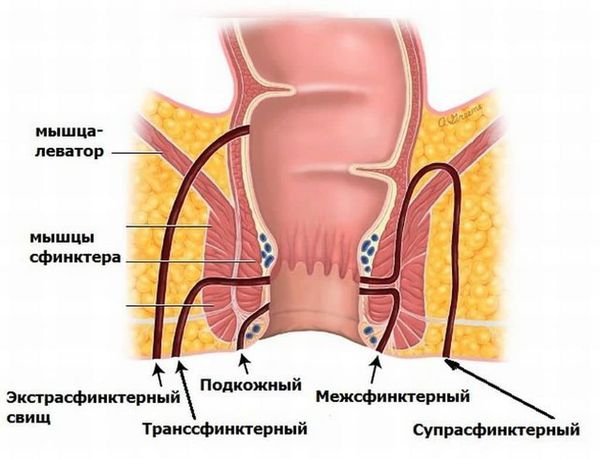
Эпителиальный копчиковый ход (пилонидальный синус, пилонидальная киста) — узкий канал в межъягодичной области с одним или несколькими точечными отверстиями, стенки которого выстланы эпителием. Внутри могут содержаться волосяные фолликулы и сальные железы [2] .
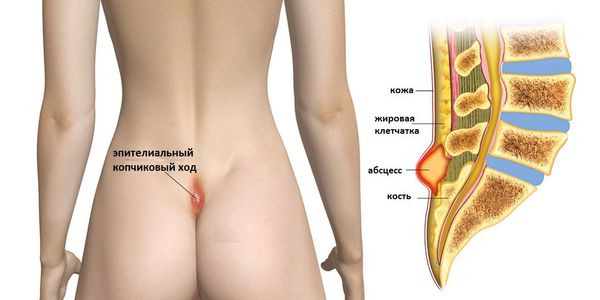
Заболевание встречается примерно у 26 из 100 000 человек. Чаще всего обнаруживается у молодых, трудоспособных людей до 30 лет, у мужчин в три раза чаще, чем у женщин [1] . До 1880 года болезнь не рассматривалось как отдельная, пока не было предложено называть её пилонидальным синусом, что дословно переводится с латинского как “волосяное гнездо” [3] .
Долгие годы причины возникновения ЭКХ вызывали споры среди врачей. В XIX веке основной считалась теория о врожденном характере заболевания. Она основывалась на знаниях о развитии эмбриона, доступных на тот момент, и в ней был ряд серьезных противоречий: например, количество различных аномалий развития одинаково у обеих полов, а ЭКХ возникает чаще у мужчин [3] . Постепенно медицина перешла к теории приобретенного механизма возникновения пилонидальной кисты. После детального изучения первичных отверстий исследователи обнаружили в них увеличенные и изменённые волосяные фолликулы, которые и выступали в качестве источника гнойного воспаления [6] . Именно эта теория возникновения заболевания является общепринятой на сегодняшний день.
О факторах, которые запускают развитие воспаления, доподлинно неизвестно. Большинство специалистов сходятся во мнении, что заболевание провоцирует закупорка волосяного фолликула микроскопическими частичками пыли, бактериями и волосами, из-за чего начинается активное размножение микроорганизмов [8] .
Симптомы эпителиального копчикового хода
У половины больных заболевание протекает бессимптомно, не причиняя своему владельцу никаких беспокойств. Единственное проявление в таком случае — небольшие точечные отверстия в межъягодичной области и периодический дискомфорт. В 1999 году было проведено обследование 1000 турецких солдат, у 88 нашли пилонидальный синус, при этом жалобы были только у 48 из них [5] .
Другая картина наблюдается при возникновении воспаления. Пациентов начинает беспокоить боль, гиперемия (покраснение кожи) и отёк тканей в области гнойника. Часто воспаление сопровождается повышением температуры тела, общим недомоганием и выделением гноя из первичных отверстий. Иногда гнойник самопроизвольно вскрывается, из-за чего боль становится менее выраженной [9] .
В случае хронического течения заболевания пациенты могут испытывать периодические боли и жаловаться на слизисто-гнойные выделения в крестцово-копчиковой области, а также обнаруживать один или несколько вторичных отверстий — свищей. Между обострениями бывают периоды, когда пациентов почти ничего не беспокоит, но полностью симптомы проходят очень редко. Чаще всего формируется одно вторичное отверстие, но их может быть и больше. В большинстве случаев под кожей можно прощупать сам ход.
Патогенез эпителиального копчикового хода
Причины патологического изменения волосяных фолликулов до сих пор до конца неизвесты. Считается, что гравитация и движение межъягодичных складок создают внутри фолликулов отрицательное давление, которое затягивает туда бактерии, волосы, микроскопические инородные тела и частички пыли [7] . Когда попавшее внутрь содержимое закрывает выход из синуса, местное воспаление приводит к дальнейшему расширению фолликула, а затем к разрыву и микроабсцессам. Они развиваются в острые и хронические пилонидальные абсцессы, а также вторичные свищевые ходы. Как только микроабсцесс становится роющей инфекцией, болезнь определяется как пилонидальный синус [8] .
Классификация и стадии развития эпителиального копчикового хода
На сегодняшний день не существует общепринятой классификации заболевания. Многие классификации опираются на внешние проявления. Они выделяют следующие формы заболевания:
Пилонидальный абсцесс — формируется в случае нагноения волосяного фолликула. Проявляется болью, покраснением кожи и отёком вокруг. Чаще всего гнойник появляется у головного конца хода. При вскрытии нагноившегося фолликула воспаление может сойти на нет, но при наличии отёка вероятность найти необходимый фолликул крайне низка. После хирургического или самостоятельного вскрытия гнойника почти у половины пациентов воспаление заживает, у 20 % сохраняются только незначительные симптомы. Однако у 40 % оставшихся процесс переходит в пилонидальный синус.
Пилонидальный синус — гнойник вскрывается в стороне от межъягодичной складки, формируется вторичное отверстие свища, внутри синуса воспаление приобретает хронический характер с периодическими обострениями.
Рецидивирующий пилонидальный синус —подразумевается рецидив после радикального хирургического лечения. В данном случае, уместнее говорить о неправильном формировании грануляций (новых тканей, которые начинают расти после операции).
Перианальный пилонидальный синус — инфекция идет в сторону заднего прохода и может вызывать гнойные заболевания перианальной области, например острый парапроктит. Это происходит примерно в 7 % случаев [10] [11] .
Наиболее полной в России считается классификация, предложенная Государственным научно-практическим центром колопроктологии в 1988 году [2] . Она разделяет заболевание по следующим критериям:
- Неосложнённый ЭКХ (без клинических проявлений);
- Острое воспаление ЭКХ: инфильтративная стадия, абсцедирование;
- Хроническое воспаление ЭКХ: инфильтративная стадия, рецидивирующий абсцесс, гнойный свищ;
- Ремиссия воспаления ЭКХ.
Осложнения эпителиального копчикового хода
Самое частое осложнение ЭКХ — образование гнойника в области измененного фолликула. Способ лечения данного осложнения один — это вскрытие и дренирование гнойника.
При длительном течении хронического процесса без лечения может сформироваться копчиковый ход с множественными вторичными свищевыми отверстиями, которые распространяются за пределы межъягодичной складки.
Описано несколько случаев, когда нагноившийся эпителиальный копчиковый ход являлся источником сепсиса, но это осложнение встречается редко [23] .
На фоне длительно существующего воспаления (более 25 лет) и плохого дренирования пилонидального синуса может развиться злокачественная опухоль — плоскоклеточная карцинома [24] . Это очень редкое осложнение, в мире описано всего 44 случая [24] .
Диагностика эпителиального копчикового хода
В случае бессимптомного пилонидального синуса поставить диагноз чаще всего несложно — для этого достаточно обнаружить в межъягодичной складке первичные отверстия. При появлении абсцесса или хронического рецидивирующего течения к первичным отверстиям присоединяются характерные жалобы на боли, наличие отёка и кровянисто-гнойные выделения. Для выбора метода лечения, более детальной оценки распространенности процесса и дифференциальной диагностики в этом случае необходимы дополнительные исследования.
Для всех больных обязательно проведение пальцевого осмотра. Помимо диагностики сопутствующей проктологической патологии, можно оценить состояние крестцовых и копчиковых позвонков [2] [24] .
Для оценки состояния слизистой и диагностики новообразований дистальных отделов прямой кишки пациентам проводится ректороманоскопия — осмотр слизистой прямой кишки и части сигмовидной кишки с помощью ректороманоскопа.
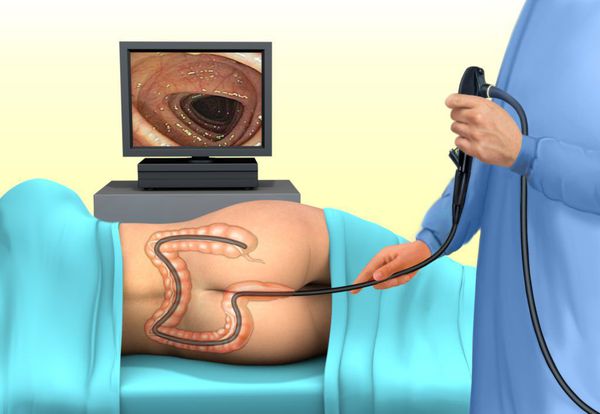
В сложных случаях при подозрении на значительную распространенность процесса или наличии дополнительных гнойных полостей для дифференциальной диагностики выполняется фистулография: в свищевой ход вводится жидкое рентгеноконтрастное вещество, которое заполняет все полости изнутри. Это вещество отчётливо потом видно на снимках.
Для определения локализации процесса, распространенности, наличия дополнительных ходов, вовлеченности в воспалительных процесс окружающих тканей и глубины залегания очага выполняется УЗИ крестцово-копчиковой области.
Цель дифференциальной диагностики — отличить ЭКХ от других заболеваний перианальной области, таких как:
- острый парапроктит, который сопровождается болью, повышением температуры тела, общим недомоганием и кровянисто-гнойными выделениями. В отличие от эпителиального копчикового хода, который располагается в межъягодичной складке, парапроктит чаще всего локализуется в области ануса;
- свищ прямой кишки — при заднем свище прямой кишки присутствует свищевое отверстие, которое в редких случаях может располагаться довольно близко к межъягодичной складке. Из него, как и при ЭПХ, выделяется гной, однако при пальпации и осмотре зондом свищевой ход направлен в сторону прямой кишки. Пилонидальный синус направлен в сторону крестца;
- абсцессы кожи ягодиц, фурункулы, карбункулы – чаще всего заболевания распространяются на область ягодиц и располагаются вдалеке от средней линии межъягодичной складки.
- фолликулит — для этой поверхностной бактериальной инфекции кожи характерно появление скоплений из множества небольших, приподнятых, зудящих очагов диаметром менее 5 мм. В центре скоплений могут образовываться пустулы с выделением гноя;
- гидраденит — хроническое фолликулярное заболевание, связанное с закупоркой потовых желез. Заболевание имеет некоторые общие черты с эпителиальным копчиковым ходом, например, формирование подкожных гнойных ходов. Некоторые исследователи считают, что у этих двух болезней схожие причины возникновения [26] .
В редких случаях у людей с ослабленным иммунитетом и хроническими системными заболеваниями, такими как туберкулез, сифилис и актиномикоз (хроническая грибковая инфекция, которая характеризуется образованием в тканях гранулематозных очагов со множественными свищевыми отверстиями), могут появляться свищи в межъягодичной области и имитировать эпителиальный копчиковый ход [27] .
Лечение эпителиального копчикового хода
Способ хирургического лечения эпителиального копчикового хода хирург выбирает индивидуально, основываясь на распространенности процесса, его локализации, своего опыта и хирургических навыков. В настоящий момент нет единого стандарта в хирургическом лечении данной патологии.
Лечение пациентов с бессимптомным течением ЭКХ сегодня вызывает споры среди врачей. В 2008 году было проведено большое исследование 1731 человек с эпителиальным копчиковым ходом (среди них было 55 человек со случайно выявленным, бессимптомно протекающем заболеванием). Во всех случайно выявленных случаях присутствовало воспаление разной степени выраженности. После того, как пациентам было назначено хирургическое лечение, частота заживления составила около 60 %. Это не превышало показателей заживления после операций, которые делали при хроническом рецидивирующем копчиковом ходе. Авторы исследования указывают, что профилактическая операция не приносит существенной пользы по сравнению с удалением при хроническом воспалительном процессе, поэтому наблюдения достаточно при бессимптомном течении [28] . Но учитывая, что наличие первичных отверстий эпителиального копчикового хода в большинстве случаев приводит к нагноению, многие хирурги склонны предлагать пациентам с бессимптомным течением хирургическое лечение.
Для пациентов с пилонидальным абсцессом метод лечения один — вскрытие и дренирование гнойника. Антибиотики в данном случае не показаны. Тем не менее пациентам с иммуносупрессией, высоким риском эндокардита, метициллин-резистентным золотистым стафилококком (MRSA) или сопутствующей системной болезнью возможно назначение вспомогательной антимикробной профилактики в сочетании с хирургическим лечением.
Для пациентов с хронической формой течения эпителиального копчикового хода принцип лечения один — это радикальное удаление поражённых тканей. Методики, направленные на это, можно разделить на две группы [29] :
- Хирургические операции, направленные на устранение патологического процесса: иссечение измененных участков кожи (с дальнейшей пластикой раны, либо без неё), ведение раны, марсупиализация (подшивание ко дну) краев раны, реконструктивно-пластические операции крестцово-копчиковой области.
- Вмешательства, направленные на остановку патофизиологического процесса формирования пилонидального синуса: операции Bascom I, Bascom II, эндоскопическая обработка синуса.
Операции с оставлением раны открытой и марсупиализацией (подшиванием) её краев имеют достаточно ограничений, особенно для пациентов с обширными поражениями. Лечение с оставлением раны открытой обладает рядом недостатков: длительный период заживления раны, длительный период нетрудоспособности. Формирующийся грубый рубец может в дальнейшем ограничивать занятия спортом и иметь неудовлетворительный косметический вид. Тем не менее у данного способа послеоперационного ведения раны довольно низкий процент рецидивов (4-11 %) и послеоперационных осложнений (3-5 %) [30] . Ушивание послеоперационной раны наглухо при лечении ЭКХ часто сопровождается нагноением раны, а в дальнейшем приводит к рецидиву заболевания.
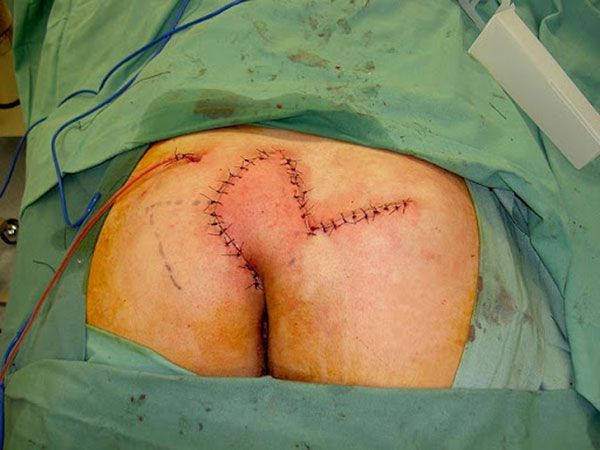
При значительной распространенности процесса после иссечения образуются обширные раны, которые нуждаются в пластике. На сегодняшний день существует несколько вариантов пластических операций. Они отличаютс вариантом выкраивания и перемещения лоскута. Особенно можно выделить операции по Лимбергу и Каридакису. Такие операции имеют небольшой процент послеоперационных осложнений (4-8 %) и рецидивов (до 8 %) [29] .
Особого упоминания заслуживает операция Bascom II, во время которой пластика выполняется таким образом, что межъягодичная складка смещается, и на ее место перемещается здоровая кожа. В результате глубина складки уменьшается, что убирает саму причину возникновения пилонидального синуса.
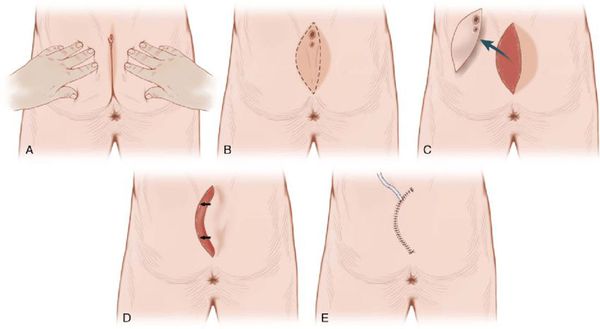
По данным литературы, около половины пациентов сталкиваются с проблемой ЭКХ повторно после первичного вскрытия абсцесса [10] . У остальных пациентов происходит полное заживление в течение 5 недель. Присоединение вторичной инфекции как осложнение операции встречается довольно редко.
Прогноз. Профилактика
Прогноз по данному заболевнаию благоприятный, и на всех его стадиях можно достичь полного выздоровления [2] [24] .
Специфической профилактики возникновения пилонидального синуса либо послеоперационного рецидива не существует. Общие рекомендации основываются на оздоровительных мероприятиях, направленных на устранение этиологических факторов возникновения заболевания:
- Соблюдение правил личной̆ гигиены в области межъягодичной складки;
- Поддержка и укрепление иммунитета.
- Лечение и санация очагов острой̆ и хронической̆ инфекции.
- Коррекция хронических заболеваний — сахарного диабета, атеросклероза.
- Коррекция функциональных нарушений (запоров, поносов).
- Своевременное лечение сопутствующих проктологических заболеваний.
Особое значение уделяется удалению волос в межъягодичной складке. Раньше считалось, что с этим вполне справляется бритьё. Однако в недавнем исследовании изучались потенциальные преимущества послеоперационного бритья волос для частоты рецидивов пилонидального синуса [22] . Всем прооперированным пациентам рекомендовали регулярно удалять волосы бритвой, но из 504 наблюдаемых пациентов 113 регулярно брились, а 391— нет. Рецидив наблюдался у 30 % тех, кто выполнял послеоперационную эпиляцию и у 20 % тех, кто этого не делал. Увлечение количества рецидивов авторы исследования связывают с тем, что бритье может вызвать микротравму кожи или привести к росту волос в неправильном направлении. Авторы рекомендуют продолжить исследования других методов эпиляции, включая лазерное удаление волос [18] .
В действующих руководствах лазерное лечение не находит какой-либо соответствующей оценки в отсутствие существующих исследований [20] . Бритье упоминается в качестве основной полезной меры в медицинских руководствах России и США [21] [25] .
Гнойная киста копчика – причины и лечение
Гнойная киста копчика – это воспалительный процесс под кожей в крестцово-копчиковой области, обнаруживается чаще всего у молодых мужчин. Киста крестцово-копчиковой области появляется в результате воздействия различных факторов:
- Врожденная аномалия, которая закладывается при нарушении эмбрионального развития на ранней стадии беременности.
- Аномалия формируется во время взросления при неправильной эскалации волос.
- Может развиться при малоподвижном образе жизни.
- Слабый иммунитет может стать причиной заболевания.
- Наследственная предрасположенность, травма и другие факторы.
Лечение патологий крестцово-копчиковой области проводят в колопроктологическом отделении Юсуповской больницы. Юсуповская больница – это многопрофильный медицинский центр, в состав которого входят несколько клиник, клиническая лаборатория, диагностический и реабилитационный центры, стационар. В больнице проводят хирургические операции в оснащенных инновационными установками операционных. Для лечения больных применяют последние мировые разработки в области медицины, лекарственные препараты, сертифицированные в России. Консультации и лечение пациентов проводят опытные врачи: доктора наук, профессора, врачи высшей квалификации, больным оказывают различные виды медицинской помощи.
Причины
В крестцово-копчиковой области формируется аномальная патология – ход под кожей, который открывается наружу одним или несколькими небольшими отверстиями по средней линии между ягодицами. Длина эпителиального копчикового хода составляет около 3 сантиметров. Эпителиальный копчиковый ход может не проявляться клиническими признаками в течение всей жизни, больной может узнать о наличие аномалии при развитии воспалительного процесса, развития гнойной кисты копчикового хода. Причиной развития нагноения кисты копчика становятся различные травмы, переохлаждение, инфекции, несоблюдение правил гигиены. Эпителий, выстилающий полость пилонидальной кисты копчика, обладает теми же свойствами, какими обладает кожа человека – выделяет продукты жизнедеятельности, пот.
Продукты жизнедеятельности выделяются через точечные отверстия эпителиального хода. Если происходит травма или инфекционное заражение, первичный эпителиальный ход блокируется, начинается острый процесс, который приводит к развитию осложнений. Происходит разрушение стенок эпителиального копчикового хода, воспаление распространяется на окружающую клетчатку. В результате воспалительного процесса в копчиковом ходе может развиться флегмона, гнойные свищи, абсцесс крестцово-копчиковой области. Дермоидная киста копчика – это врожденная патология, которая формируется внутриутробно при смещении элементов зародышевых листков под кожу, в поверхностных слоях кожи. Дермоидная киста отличается от эпителиального копчикового хода четкой капсулой, эпителиальный копчиковый ход в отличие от дермоидной кисты имеет точечный выход на поверхности кожи.
Такой вид кисты может не беспокоить больного длительное время, проявляясь только дискомфортом и болезненностью при долгом сидении. Развитие воспалительного процесса приводит к прорыву кисты, образованию свища, повышению температуры, к сильной боли при изменении положения тела.
Симптомы
С развитием воспалительного процесса проявляются симптомы заболевания:
- Повышается температура тела.
- Появляется ощущение дискомфорта в области копчика.
- Припухлость и покраснение кожи в крестцово-копчиковой области.
- Больной чувствует сильную боль во время сидения.
- Из отверстий копчикового хода появляются гнойные выделения.
По средней линии между двумя ягодицами возникает тоннелеобразная припухлость, отверстия копчикового хода из-за отечности могут не наблюдаться. При развитии гнойного процесса из отверстий начинает выделяться гной. Если нагноение кисты не лечить своевременно гнойный процесс приводит к появлению свищей, образуется флегмона больших размеров или обширный абсцесс.
Лечение
Воспаление эпителиального копчикового хода лечат в многопрофильной Юсуповской больнице, в отделении колопроктологии. Диагностика заболевания начинается с осмотра и опроса пациента. Врач-проктолог выслушивает жалобы больного, определяет характер и длительность жалоб, выясняет – были ли травмы в области копчика, есть ли функциональные нарушения в области органов малого таза. Врач осматривает состояние кожных покровов ягодиц, крестцово-копчиковой области, промежность, проводит ректальное исследование на геморрой, выпадение прямой кишки, свищи, анальные трещины, опухоли. Проктолог Юсуповской больницы может назначить ректороманоскопию, фистулографию, УЗИ крестцово-копчиковой зоны. Нагноение кисты копчика лечится хирургическим методом.
Показанием для направления больного в стационар служит острое воспаление эпителиального копчикового хода, плановое лечение патологии. В зависимости от классификации, тяжести заболевания выбирается тактика хирургического лечения. Операция по удалению кисты проводится как плановая или экстренная, в зависимости от состояния больного.
Существует несколько методов хирургического лечения эпителиального копчикового хода:
- Метод, который применяют при кисте копчика осложненной абсцессом – это двухэтапная операция. Первый этап – вскрытие гнойника и очистка полости. В течение семи дней пациент получает антибактериальную терапию. Затем проводится второй этап с удалением пораженных тканей копчикового хода.
- Осложненное течение болезни – вскрывают абсцесс, удаляют гнойное содержимое, для исключения риска повторного появления свища, края подшивают ко дну раны. Метод имеет недостаток – удлиненный реабилитационный период.
- Метод Баска. Происходит иссечение под кожей кисты копчика. Ушивают первичные копчиковые ходы, во вторичные ходы ставят дренаж для оттока выделений.
- Метод Каридакиса. Во время операции удаляют воспаленный участок с лоскутом кожи. Раневая поверхность быстрее восстанавливается, период реабилитации небольшой.
- Синусэктомия. Удаление кисты можно проводить при отсутствии гнойного процесса. В отверстие эпителиального копчикового хода вводят вещество (метиленовый синий), которое определяет количество отверстий копчикового хода, расположение. Затем с помощью электрокоагулятора и зонда проводится резекция. Накладывание швов не проводится.
- Удаление кисты лазером. Операция по удалению кисты копчика проводится с помощью пучка излучений. Больной уже в день операции, если нет осложнений, может уйти домой.
- Если диагностированы множественные кисты копчика, осложненные свищами, проводится пластика перемещенным лоскутом. Иссекаются не только эпителиальный копчиковый ход с ответвлениями, а также окружающая жировая клетчатка. Полости, которые образовались после удаления кисты, закрывают перемещенными лоскутами кожи.
Классификация по МКБ 10
Пилонидальная киста в международной классификации болезней МКБ 10 находится под кодом:
- L00-L99 класс 12 – Болезни кожи и подкожной клетчатки.
- L05- Пилонидальная киста.
- L05.0 – Пилонидальная киста с абсцессом.
- L05.9 – Пилонидальная киста без абсцесса.
- L00-L08 – Инфекции кожи и подкожной клетчатки.
Клиника, диагностика, лечение в Москве
При развитии острого процесса в крестцово-копчиковой области следует незамедлительно обращаться к врачу. В Юсуповской больнице к услугам пациентов уютные палаты стационара. Пациенты смогут получить консультации разнопрофильных врачей, пройти обследование на современном диагностическом оборудовании, сдать анализы и получить эффективное лечение. Операции в колопроктологическом отделении проводятся как плановые и срочные, после операции уход за пациентами осуществляет внимательный и опытный медицинский персонал. Записаться на консультацию к врачу можно по телефону больницы.
Шишка на копчике

- Какие бывают шишки на копчике
- Причины
- Как проявляется
- Разновидности
- Диагностические процедуры
- Методики лечения
- Возможные осложнения
Появление шишки на копчике всегда пугает и заставляет без промедления обратиться к врачу. Это может быть серьезная патология, требующая незамедлительного лечения, фурункул, киста или последствие старой травмы. Установить точную причину должен специалист, после визуального осмотра и комплексного обследования. В зависимости от причины новообразования, выбирается подходящий способ борьбы с проблемой. Чаще всего единственным эффективным способом является хирургическая операция.
Какие бывают шишки на копчике
Шишка на копчике у мужчин представляет собой достаточно распространенное явление, особенно при повышенном оволосении кожи у представителя сильного пола. Наблюдается новообразование в самых разных местах нижнего отдела спины. Именно от локализации зависит, какое заболевание послужило причиной появления проблемы:
- Над копчиком. Чаще всего там образуются гнойники. Они отличаются плотной структурой, и сильной болью при надавливании. Фурункул сначала имеет красный оттенок, но по мере развития кожа вокруг него отекает и в центре появляется белый шарик, скопление гноя. Выдавливать его категорически запрещено.
- Под копчиком. Развивается шишка в таком низком положении в результате воспаления волосяного фолликула, или является результатом развития дермоидной кисты. Отличительной особенностью является плотная структура и наличие нагноения. Сам копчик в процесс не вовлекается, хотя пациент и чувствует в нем умеренную болезненность. Проблема решается только хирургическим путем.
- Возле копчика (слева, справа). Иногда так проявляется эпителиальный копчиковый ход. Встречается он у многих людей. Патология носит врожденный характер, но проявляется не сразу. Если шишка в нижней части спины воспаляется, доставляет сильный дискомфорт, назначается лечение. Сама по себе она не опасна, но требует хирургического вмешательства. Чем раньше пациент обратится к врачу, тем выше результативность выбранной тактики терапии.
- Ниже копчика. Проявляется так киста, которая возникает на фоне старых травм. Если в костной структуре имеется трещина, то постепенно в ней начинается скапливаться гной. Устраняется все только хирургически.
Небольшое уплотнение в нижней части спины носит название эпителиальная копчиковая киста и является врожденной патологией, для которой характерно узкое строение канала, расположенного в мягких тканях крестца. Встречается преимущественно у мужчин, но иногда диагностируется и у женщин. Основной возраст группы пациентов – 15-26 лет. Развивается патология постепенно, и проявляется сильными болезненными ощущениями в нижней области.
Причины
Если на копчике появилась шишка, основной задачей специалиста является установление причины и местоположения. Появляется патологический процесс под влиянием различных негативных факторов. Основными из них выделяют:
- Травмы в анамнезе.
- Воспалительный процесс в мягких тканях.
- Патологии костных структур.
- Остеомиелит.
- Геморрой.
- Проктит.
Как проявляется
Появившаяся шишка около копчика может никак не проявлять себя или очень сильно болеть, особенно при надавливании. В некоторых случаях из образования выделяется жидкость, что также позволяет специалисту поставить диагноз. Кроме этого, могут наблюдаться и другие симптомы:
- Появление острой боли или дискомфорта во время дефекации.
- Появление гематомы рядом с шишкой.
- Частые судороги ягодичной мышцы.
- Повышение температуры тело до отметки 38С.
- Усиление боли, даже при незначительной физической нагрузке.
- Ощущение жжения в районе копчика или всей нижней части спины.
- Отечность и воспалительный процесс в месте поражения.
- Болезненность полового акта или сильный дискомфорт сразу после его окончания.
Пациент может случайно нащупать образование между ягодицами, или заметить усиление неприятных ощущений в области после похода в туалет. Нарастают они при длительном пребывании в сидячем положении, или попытке резко наклониться. Даже непродолжительный отдых приносит облегчение.
Разновидности
Шишки на копчике одинаково часто появляются как у мужчин, так и у женщин. Причины появления и разновидности заболевания бывают самые разные. К какому врачу следует обращаться? Если болит в области копчика, и ощущается там уплотнение, то следует проконсультироваться у хирурга-ортопеда и нейрохирурга. Дополнительно может потребоваться посещение вертебролога, сосудистого хирурга, онколога или дерматолога. Основной задачей является определение разновидности патологии. Рассмотрим подробнее, какого вида бывают шишки выше или ниже копчика.
Фурункул
Появиться шишка на копчике моет в виде нарыва, наполненного гнойным содержимым. Наличие боли и воспалительного процесса позволяет говорить о фурункулезе. Главной причиной развития проблемы является несоблюдение правил личной гигиены, ношение тесного или некачественного белья. Появляются фурункулы также в результате микротравм кожи, нарушения обмена веществ, системных инфекционных заболеваний.
Лечение назначается консервативное, но в некоторых случаях нельзя обойтись без хирургического вмешательства. Операция направлена на устранение гнойного содержимого, если высок риск осложнения у лиц со сниженным иммунитетом, или при наличии серьезных хронических заболеваний.
Карбункул
Карбункул представляет собой гнойную шишку, которая нередко локализируется в районе копчика. Это объясняется большим скоплением волосяных луковиц в этом месте. Для патологического процесса характерно наличие воспалительного процесса, затрагивающего область вокруг сальной железы. Причиной образования является несоблюдение правил личной гигиены, повышенное потоотделение, а также скопление грязи в нижней части спины.
Проявляется патология острым нагноением, покраснением кожи вокруг нарыва и формированием отверстий в коже по типу мелких воронок. Кроме боли, у пациента могут наблюдаться признаки интоксикации, головная боль, потеря аппетита, тошнота или рвота.
Спинномозговая грыжа
Если шишка внизу спины болит, то легко можно заподозрить спинномозговую грыжу. Это выпячивание грыжевого мешка, наполненного спинномозговой жидкостью. На фоне патологического процесса могут наблюдаться нарушения работы органов малого таза, проявляются парезы, дисфункция кишечника или мочевого пузыря. При пальпации обнаруживается неподвижное твердое уплотнение.
Выявляется проблема при помощи рентгеновского снимка. Терапия назначается комплексная, направленная на подавление воспалительного процесса и облегчения состояния. Что делают, если она не дает нужного результата? Врачи прибегают к хирургическому вмешательству.
Гематома с образованием абсцесса
Шишка на копчике может не болеть, но доставлять массу неудобств. Часто она формируется из-за механического повреждения. Если гематома небольшая, то за ней просто наблюдают. В большинстве случаев она проходит самостоятельно. Если появляется нагноение, выделяется жидкость, то требуется хирургическое вмешательство.
Остеомиелит
Появление шишки в области копчика также характерно для остеомиелита. Отличительной особенностью патологии является наличие скопления гноя в очаге. Диагностируется заболевание при первичном обследовании. Врач назначает комплексное антибактериальное лечение препаратами широкого спектра действия. Недопустимо самостоятельно пытаться вскрыть образование, отменять препараты, менять или снижать дозировку. В противном случае заболевание легко осложняется.
Эпителиальная копчиковая киста
Это врожденная аномалия, которая появляется в период эмбрионального развития. Проявляется значительно позже после рождения, когда образуется нагноение. Температура тела может подниматься до показателей в 39С. Вскрывается такое уплотнение самостоятельно, что приносит больному существенное облегчение. Но самостоятельно такой свищ не проходит, требуется комплексное лечение и консультация специалиста.
Диагностические процедуры
Уплотнение в нижней части спины требует консультации врача. Он проведет пальпацию и визуальный осмотр, определит структуру и степень развития патологического процесса. При наличии гнойного очага дополнительно назначается анализ, определяющий в крови глюкозу. Это необходимо для определения наличия инфекционной процесса и степени стерильности биологической жидкости. Кроме этого, проводятся следующие виды инструментальных исследований:
- Рентген. С его помощью определяется наличие травмы или трещины в костной структуре, межпозвоночная грыжа или остеомиелит. На снимке легко рассмотреть пораженный участок, поэтому делается он в нескольких проекциях.
- Фистулография. Применяется с задействованием контрастного вещества. Является одной из разновидностей рентгеновского исследования. Снимок позволяет выявить разветвленность свища, и наличие повреждений в соседних органах. Перед процедурой ход тщательно очищается и промывается, заполняется контрастным веществом на основе йода и бария. Количество зависит от его длины. Назначается процедура преимущественно перед оперативным вмешательством.
- Ректороманоскопия. Методику применяют для выявления свищей. Специальный прибор позволяет осмотреть полость прямой кишки, выявить опухоль или абсцесс, сделать забор материала для дальнейшего исследования в лаборатории.
- УЗИ. Диагностика позволяет определить состояние мягких тканей, выявить кисты или опухоль. Она безболезненная и к ней можно прибегать нужное количество раз, для уточнения состояния.
Назначается при недостаточной картине в качестве дополнительной методики МРТ. Способ исследования дорогостоящий, но высокоинформативный. С его помощью выявляется состояние тазовых костей, позвоночных дисков, сосудистые повреждения, инфаркт спинного мозга.
Методики лечения
Выбор методики лечения напрямую зависит от разновидности шишки и причины ее появления. В первую очередь пациенту рекомендуется постельный режим, коррекция питания, прием медикаментозных препаратов. Самостоятельно пытаться вылечить проблему народными способами нельзя, так как в большинстве случаев это провоцирует стремительное прогрессирование заболевание и появление осложнений.
Медикаментозная терапия
В первую очередь пациенту назначаются группы препаратов, направленных на подавление воспалительного процесса, обеззараживание области. Подбираются медикаменты индивидуально, в зависимости от стадии развития процесса, наличия выраженной симптоматики и полученных результатов анализов. Обычно задействуются такие лекарства:
- «Аспирин», «Траумель», «Ибупрофен», «Пироксикам». Они назначаются при выраженном болевом синдроме, для облегчения состояния. Дополнительно некоторые из них оказывают противовоспалительное и антипиретическое действие.
- «Новокаин», «Лидокаин». Околокопчиковые блокады используются нечасто, только если таблетки и капсулы не справляются с поставленной задачей и не устраняют выраженный болевой синдром.
- «Баралгин» и «Дексалгин». Используются при наличии спазмов мышечной ткани.
- «Нимид» и «Диклофенак». Назначаются при выраженном воспалительном процессе.
- «Долобене». Применяется в виде геля, если пациент перенес травму или сильный ушиб области.
Антибиотики и иммуностимуляторы применяется при остеомиелите и других патологических нарушениях. Дополнительно применяются бактерицидные средства, перекись водорода, масло облепихи или настойка софоры.
Физиотерапия
В качестве дополнения к основной терапии назначаются физиотерапевтические методики. Они направлены на укрепление организма, а также запуска регенерирующих процессов. Задействуются обычно такие способы восстановления повреждённой ткани:
- Фонофорез.
- Парафинотерапия.
- Диадинамотерапия.
- Ультразвуковая терапия.
- Дарсонвализация.
- УВЧ-терапия.
Все они эффективны при доброкачественных образованиях, ушибах, грыжах. За короткий промежуток времени они позволяют активизировать метаболизм в пораженном участке, ускорить восстановление пациента, нормализовать кровоток. Многие методики обладают иммуностимулирующим, спазмолитическим и противовоспалительными свойствами.
Хирургическое вмешательство
Шишка на копчике размером больше 1 см, которая не рассасывается долгое время, может начать сдавливать спинной мозг. Чтобы не допустить тяжелых последствий, ее удаляют хирургически. Такое же решение применяется при фурункулезе, который дополняется абсцессом. Решение принимает врач, после комплексного обследования пациента. Проводится операция в несколько этапов:
- Из шишки устраняется гнойное содержимое. Делает это медицинский персонал при помощи шприца.
- Нарыв вскрывается, полость тщательно дренируется.
- По мере стихания воспаления проводится вторая часть операции, которая предполагает иссечение копчикового хода.
Назначается хирургическое вмешательство также при хондроме. Используется для этого эндоскопический метод, стереотаксическая терапия или радиохирургия.
Возможные осложнения
Если в нижней части спины появилась шишка, то не следует откладывать визит к врачу. Попытка решить проблему дома и заниматься самолечением может привести к серьезным последствиям. Возможные осложнения:
- Доброкачественное образование, если его не лечить, быстро перерождается в злокачественное.
- Разрушение стенки прямой кишки из-за воздействия гноя.
- Прорыв гнойника и вытекание жидкости из него в мочевой пузырь или во влагалище.
- Заражение крови из-за попадания в кровоток гноя (самое опасное состояние).
- Осложнение воспалительного процесса, развитие инфекции при попытке выдавить фурункул самостоятельно.
Шишка на копчике появляется в результате воздействия ряда негативных факторов или как врожденная патология. Определить причину и разновидность заболевания может только врач. К нему потребуется обратиться незамедлительно, особенно если присутствует воспаление, отечность, острая боль. Только своевременное комплексное лечение позволяет замедлить процесс, и избежать развития серьезных осложнений.
Эпителиальный копчиковый ход (киста копчика, свищ копчика)
- Аллергология-Иммунология
- Аллергический риноконъюнктивит
- Аллергия на пыльцу злаковых трав
- Аллергический васкулит кожи
- Аллергия на домашних животных
- Аллергия на домашнюю пыль и ее компоненты
- Аллергия на насекомых
- Аллергия на пыльцу
- Аллергия на пыльцу деревьев
- Аллергия на пыльцу сорных трав
- Экзема и другие иммунологически опосредованные дерматозы
- Аллергия на ужаление насекомых
- Ангионевротический отек и отек Квинке
- Атопический дерматит
- Иммунодефицитные состояния
- Лекарственная аллергия
- Острая и хроническая крапивница
- Первые признаки аллергии
- Аллергический альвеолит
- Гинекологические заболевания
- Эндометрит матки
- Лейкоплакия шейки матки
- Бартолинит, киста или абсцесс бартолиновой железы
- Внематочная беременность
- Гематометра
- Гидросальпинкс
- Гиперпластические процессы эндометрия (гиперплазия, полипы)
- Дисплазия шейки матки
- Миома матки
- Эрозия и эктропион шейки матки
- Нарушения менструального цикла
- Опухоли яичников (кисты и кистомы)
- Опущение и выпадение матки и влагалища
- Поликистоз яичников
- Полип шейки матки
- Самопроизвольный аборт
- Эндометриоз
- Апоплексия яичника
- Ухо-горло-нос: лор заболевания и их симптомы
- Синуситы
- Хронический ринит
- Фурункул носа
- Фарингит
- Тонзиллит
- Полипозный этмоидит
- Отит
- Острый ринит
- Носовое кровотечение
- Ларингит
- Искривление перегородки носа
- Дыхательная система
- Пневмония
- Бронхит
- Бронхиальная астма
- Аллергический альвеолит
- Сердечно-сосудистая система
- Мерцательная аритмия
- Стенокардия
- Сердечная недостаточность
- Пороки сердца
- Перикардит
- Пароксизмальные состояния. Обмороки
- Осложнения инфаркта миокарда
- Нейроциркуляторная дистония
- Нарушение сердечного ритма
- Инфаркт миокарда
- Артериальная гипертония
- Посттромбофлебитический синдром
- Атеросклероз артерий нижних конечностей
- Варикозное расширение вен нижних конечностей
- Неврология в ЦКБ РАН
- Опоясывающий лишай
- Инсульт
- Рассеянный склероз
- Гидроцефалия головного мозга
- Головная боль напряжения
- Головокружение
- Дегенеративно-дистрофические поражения позвоночника
- Демиелинизирующие заболевания
- Дорсопатия (остеохондроз, радикулит, межпозвоночная грыжа/протрузия, спондилоартроз)
- Ишиалгия: симптомы
- Хроническая ишемия мозга (дисциркуляторная энцефалопатия)
- Контрактура Дюпюитрена: причины и симптомы
- Мигрень
- Остеохондроз позвоночника
- Паническая атака. Паническое расстройство
- Повреждения сухожилий, нервов кисти: последствия
- Постгерпетическая невралгия: симптомы
- Восстановительное лечение после перенесенных инсультов и черепно-мозговых травм
- Синдром хронической усталости
- Энцефаломиелит
- Пищеварительная система
- Цирроз печени
- Хронический панкреатит
- Хронический вирусный гепатит
- Пищевая аллергия
- Гепатит
- Гастрит
- Дивертикулит кишечника
- Дивертикулез кишечника
- Хронический колит
- Урология: болезни и симптомы
- Мочекаменная болезнь
- Камни в почках: причины образования
- Фосфатные камни. Лечение
- Рак почки
- Подагра
- Рак мочевого пузыря
- Пиелонефрит
- Опухоль мочевого пузыря
- Опухоли почек
- Гидронефроз
- Воспалительные заболевания органов малого таза
- Недержание мочи
- Частые мочеиспускания
- Мочекаменная болезнь
- Мужская половая система
- Цистит
- Фимоз
- Уретрит
- Структура уретры
- Рак простаты
- Простатит
- Орхит, эпидидимит
- Бесплодный брак
- Аденома простаты
- Эндокринная система
- Эндокринная офтальмопатия
- Сахарный диабет
- Остеопороз позвоночника
- Заболевания эндокринной системы
- Заболевания щитовидной железы
- Диагностика и лечение заболеваний щитовидной железы
- Хирургические болезни
- Варикозная болезнь вен нижних конечностей
- Заболевания желудка и 12-перстной кишки
- Синдром карпального канала кисти
- Гигрома
- Анальная трещина
- Атерома
- Бедренная грыжа
- Болезни желчного пузыря, постхолецистэктомический синдром
- Геморрой
- Грыжа белой линии живота
- Грыжа передней брюшной стенки
- Диагностика и лечение холецистита
- Заболевания диафрагмы
- Заболевания желчного пузыря и других органов панкреато-дуоденальной зоны
- Мастопатия
- Заболевания пищевода
- Заболевания тонкой и толстой кишки, а также анального канала
- Острый панкреатит
- Паховая грыжа
- Пупочная грыжа
- Экстренные оперативные вмешательства
- Язвенная болезнь желудка или двенадцатиперстной кишки
- Парапроктит
- Перианальные кондиломы (остроконечные кондиломы, кондиломатоз)
- Эпителиальный копчиковый ход (киста копчика, свищ копчика)
- Желчнокаменная болезнь
- Остеохондромы, липомы, гемангиомы, мезенхиомы кисти
- Глазные болезни
- Кератоконус
- Отслойка сетчатки
- Возрастная макулярная дегенерация (ВМД)
- Глаукома
- Пресбиопия
- Катаракта
- Заболевания опорно – двигательного аппарата
- Болезни суставов и сухожилий
- Гигрома
- Кисты костей, идиопатический асептический некроз кости
- Синовит лучезапястного сустава
- Стилоидит лучезапястного сустава
- Артрит лучезапястного сустава
- Тендовагинит лучезапястного сустава
- Артроз и остеоартроз лучезапястного сустава
- Гигрома / Ганглий лучезапястного сустава
- Hallux valgus
- Артроз
- Болезни мышц, синовиальных оболочек и сухожилий
- Пяточная шпора
- Эндопротезирование тазобедренного сустава: ход операции
- Ревматоидный артрит кистей рук
- Связки надколенника
- Сухожилия большой грудной мышцы
- Сухожилия двуглавой мышцы плеча (бицепса)
- Сухожилия трёхглавой мышцы плеча (трицепса)
- Сухожилия четырехглавой мышцы бедра (прямой мышцы бедра)
- Тендинит пяточного (ахиллова) сухожилия (ахиллобурсит)
- Травмы ахиллова (пяточного) сухожилия
- Эндопротезирование коленного сустава: что нужно знать?
- Контрактура лучезапястного сустава
- Травмы
- Повреждения связочного аппарата голеностопного сустава (нестабильность голеностопного сустава)
- Вывихи костей стопы
- Перелом диафизов костей предплечья
- Перелом диафиза плечевой кости
- Перелом головки плечевой кости
- Перелом головки лучевой кости
- Перелом вертлужной впадины
- Множественная травма (политравма)
- Переломы межмыщелкового возвышения большеберцовой кости
- Замедленно консолидирующиеся переломы
- Вывихи плечевой кости в плечевом суставе
- Вывихи костей кисти
- Перелом костей голени
- Вывихи в локтевом суставе
- Вывихи бедренной кости в тазобедренном суставе (в т.ч. вывихи головки эндопротеза, эндопротезирование тазобедренного сустава, перипротезные переломы)
- Вывихи акромиального, грудинного концов ключицы
- Травмы / разрывы связок кисти
- Травмы лучезапястного сустава
- Травмы (переломы) локтевого сустава
- Травмы (переломы) лучевой кости
- Травмы/разрывы сухожилий сгибателей и разгибателей пальцев
- Перелом лучезапястного сустава
- Вывих лучезапястного сустава
- Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости «в типичном месте»)
- Перелом костей плюсны и предплюсны
- Переломы фаланг пальцев
- Перелом костей таза
- Переломы пястных костей
- Чрезвертальный перелом бедренной кости
- Травмы ахиллова (пяточного) сухожилия
- Повреждение сухожилий и нервов кисти
- Повреждения менисков, крестообразных связок
- Перелом вращательной манжеты плеча
- Перелом ребер
- Перелом мыщелков большеберцовой кости
- Перелом лопатки, ключицы
- Перелом / вывих коленного сустава, надколенника
- Перелом лодыжки
- Переломы диафиза бедра
- Переломы грудины
- Переломы костей запястья
- Переломо-вывихи голеностопа
- Перелом шейки плечевой кости
- Перелом шейки бедра
- Перелом пилона
- Перелом мыщелков плечевой кости
- Перелом мыщелков бедренной кости
- Перелом венечного отростка локтевой кости
- Растяжение / разрыв связок лучезапястного сустава
- Последствия травм
- Удаление пластинки после сращения перелома
- Удаление металлоконструкции
- Восстановительное лечение после травм и операций на опорно-двигательном аппарате
- Ложные суставы
- Болезни суставов и сухожилий
- Методики лечений заболеваний
- Гистероскопия матки: подготовка, осложнения
- Заболевания позвоночника
- Межпозвоночная грыжа
- Операция при межпозвоночной грыже
- Массаж при грыже позвоночника
- Плавание при грыже позвоночника
- Занятия спортом при грыже позвоночника
- Упражнения при грыже позвоночника
- Грыжа позвоночника в поясничном отделе
- Грыжа позвоночника в грудном отделе
- Реабилитация после операции по удалению грыжи межпозвонкового диска
- Стеноз позвоночного канала
- Поясничный стеноз
- Стеноз шейного отдела позвоночника
- Дегенеративный стеноз
- Относительный стеноз
- Абсолютный стеноз
- Протрузия межпозвоночного диска
- Деформация позвоночника
- Болезнь Бехтерева (анкилозирующий спондилит)
- Восстановление после травм опорно-двигательного аппарата
- Остеохондроз, остеоартроз
- Грыжа шейного отдела
- Лордоз позвоночника
- Кифоз грудного отдела позвоночника (искривление)
- Сколиоз позвоночника
- Межпозвоночная грыжа
- Урология ЦКБ РАН
- Лазерная вапоризация аденомы простаты
- Контактная (эндоскопическая) лазерная литотрипсия камня мочеточника
- Дистанционная литотрипсия – безопасный метод дробления камней почек
- Стоматологические заболевания
- Периодонтит зуба
- Стоматит слизистой оболочки полости рта
- Пульпит зуба
- Гингивит десен
- Болезни вен
- Флебиты
- Тромбофлебит вен нижних конечностей
- Тромбозы
- Трофические язвы
- Лимфоотеки
- Дерматология








- м. Ясенево, Литовский бульвар, д 1А
- м. Ленинский проспект,
ул. Фотиевой, д 10
- м. Ленинский проспект,
ул. Фотиевой, д 10, стр 1
- ckb@ckbran.ru
Наши специалисты свяжутся с вами в ближайшее время



Эпителиальный копчиковый ход – это врожденный дефект в виде узкого канала в мягких тканях под кожей крестцово-копчиковой области. Ход располагается в складке между ягодицами, и выходит на поверхность кожи одним или несколькими небольшими отверстиями (первичные отверстия). Внутри хода расположены потовые и сальные железы, волосяные луковицы, соединительнотканные волокна. Продукты их жизнедеятельности выходят через первичные отверстия в виде выделений, через эти же отверстия в ткани может проникать инфекция.
При отсутствии воспаления эпителиальный копчиковый ход не дает практически никаких симптомов. Исключение могут составлять незначительные выделения из хода, увлажнение кожи между ягодицами, зуд.
Воспаление эпителиального копчикового хода
При закупорке отверстий эпителиального копчикового хода или их механической травматизации возникает воспаление, в которое вовлекается жировая клетчатка. Формируется абсцесс – гнойник, который часто самостоятельно прорывается через кожу. Несмотря на то, что после прорыва симптомы сглаживаются, а самочувствие улучшается, самостоятельные прорывы опасны формированием свища – узкого канала, по которому гной из зоны воспаления будет выходить наружу (наружное отверстие гнойного свища формируется в зоне прорыва абсцесса). Свищ при воспаленном эпителиальном копчиковом ходе не связан с прямой кишкой!
Причины развития
Существует следующие версии, согласно которым происходит развитие патологии.
- В первом случае речь идет о нарушениях, которые возникают еще на стадии эмбрионального развития человека. Сбой проявляется в возникновении тонких каналов, которые напоминают расширенные поры. Каналы выстланы изнутри эпителиальной тканью и волосами, на их поверхность выходят потовые и сальные железы.
- Еще одна причина развития эпителиального копчикового хода, или пилонидальной кисты – это гормональные особенности организма человека, которые параллельно могут проявляться избыточным ростом волос.
- Также замечена корреляция между наличием заболевания и физиологическими особенностями тела пациента. В частности речь идет о сильно выраженных ягодицах и чересчур глубокой складке между ними.
Симптомы воспалившегося эпителиального копчикового хода:
- Боли различного характера и интенсивности в области ягодиц, копчика
- Опухолевидное образование над заднепроходным отверстием
- Покраснение, уплотнение и отек тканей между ягодиц
- Гнойные выделения в области воспаления
При неправильном или несвоевременном лечении очаг воспаления в эпителиальном копчиковом ходе сохраняется, и заболевание переходит в хроническую форму. В период ремиссии симптомы практически отсутствуют, иногда может ощущаться боль или дискомфорт в области копчика, появляются незначительные выделения из отверстий хода. При этом очаг воспаления внутри тканей сохраняется, и заболевание в любой момент может обостриться. Для хронического воспалительного процесса в эпителиальном копчиковом ходе характерно появление инфильтратов, гнойных свищей, рецидивирующих абсцессов.
Лечение
Лечение эпителиального копчикового хода – хирургическое. Консервативное лечение не убирает основной источник воспаления. Если вовремя не провести оперативное лечение, в воспалительный процесс вовлекается вся область около крестца и копчика, гнойные свищи могут открываться не только в области крестца, но и на кожу промежности. В подобных случаях все равно потребуется операция, но ее объем может стать значительно больше.
Важно понимать, что одно лишь вскрытие абсцесса – может слегка снизить симптоматику, и пациент почувствует облегчение. Однако говорить об излечении патологии в этом случае нельзя. В большинстве случаев пилонидальная киста перерастает в хроническое воспаление. Только радикальная операция позволяет полностью устранить заболевание и заключается в полном удалении эпителиального хода и всех его ответвлений. Длительность операции в зависимости от ее объема составляет 20-30 минут. Адекватное анестезиологическое сопровождение позволяет избежать неприятных ощущений во время проведения вмешательства. Срок нетрудоспособности после хирургического лечения сведен к минимуму.
Консультация проктолога
Патология в виде эпителиального копчикового хода встречается только у мужчин. Частота диагностирования данного заболевания достаточно велика – 1 случай на 300-400 рожденных мальчиков. В младшем возрасте пилонидальная киста может не доставлять неудобств и никак себя не проявлять. Однако с наступление пубертатного периода и старше игнорировать заболевание сложно.
На приеме врач проктолог диагностирует неосложненный эпителиально копчиковый ход в ходе визуального осмотра, подтверждающим патологию симптомом являются отверстия в складке между ягодицами. Если же на ряду с этим выявляется местное воспаление и заметны свищевые ходы, проктолог может диагностировать осложненную пилонидальную кисту. Также в ходе консультации врач-проктолог проводит пальцевое обследование, направленное на исключение других патологий. В частности необходимо убедиться в отсутствии изменений в районе морганиевых крипт – анатомических углублений в терминальном отрезке прямой кишки, а также в области копчиковых и крестцовых позвонков.





