Все про гинекомастию у мужчин – симптомы, причины, лечение, операция и стоимость
” data-image-caption=”” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Все-про-гинекомастию-у-мужчин-–-симптомы-причины-лечение-операция-и-стоимость.jpg?fit=450%2C300&ssl=1?v=1629283249″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Все-про-гинекомастию-у-мужчин-–-симптомы-причины-лечение-операция-и-стоимость.jpg?fit=825%2C550&ssl=1?v=1629283249″ />
Гинекомастия – это доброкачественное новообразование молочной железы у мужчин. Также может возникать у женщин. Гинекомастия может охватывать не только одну, но и обе стороны. Она отличается от псевдогинекомастии (липомастии), вызванной избыточным весом из-за повышенного производства жировой ткани в области груди.
Гинекомастия не всегда является патологией. Она может возникать естественным путем на определенных этапах жизни у мальчиков или мужчин.
Гинекомастия – что это?
Гинекомастия – увеличение мужской груди по патологическим или естественным причинам до 2 см в диаметре и более.
В этом процессе растет железистая ткань, которая, как и у девочек-подростков, проходит различные стадии развития за счет увеличения уровня гормона эстрогена или дефицита андрогенов.
Врачи различают разные формы гинекомастии в зависимости от их причин. Лечение зависит от того, является ли это физиологическим (новорожденные, половое созревание, старение) или патологическим процессом (лекарства, стероиды).
Во время обычных медицинских осмотров она обнаруживается у 36–57% мужчин.
Гинекомастия – симптомы
Она может возникать на одной или обеих сторонах грудной клетки. Гинекомастия на самом деле является симптомом, а не самостоятельным заболеванием. Причина должна быть найдена, чтобы назначить соответствующую терапию.
Гинекомастия может привести к появлению таких субъективных симптомов, как:
- чувство стеснения в груди;
- трудности с перемещением;
- особая чувствительность к прикосновению сосков.
Кроме того, гинекомастия может означать только увеличение размера одной или обеих молочных желез без каких-либо других неудобств. Также могут возникать молочные выделения, увеличение диаметра ареолы сосков.
Гинекомастия в период полового созревания может стать большой психологической травмой.
Гинекомастия – причины
В большинстве случаев основное заболевание, нормальные (физиологические) процессы в организме, лекарственные препараты или психоактивные вещества изменяют соотношение тестостерона (андрогенов) и эстрогенов в организме.
Нормальные уровни гормонов у молодых мужчин:
Нормальный уровень (нг / мл крови)
Когда дело доходит до гинекомастии, соотношение тестостерона и эстрогена намного выше. Ткань груди очень чувствительна к колебаниям мужского гормонального фона и может привести к ее росту.
Важно отделить физиологическую гинекомастию от псевдогинекомастии, потому что при этом заболевании в области груди накапливается жир из-за избыточного веса.
Гинекомастия у новорожденных
Примерно от 60 до 90% новорожденных мальчиков имеют немного увеличенную грудь в первые недели жизни. Однако это временное явление. Оно проходит через несколько недель или месяцев. Дети мужского пола контактируют с материнскими (женскими) гормонами во время беременности и в первые несколько недель жизни.
Эстроген проходит к ребенку через плаценту и грудное молоко. Печень ребенка не может эффективно расщеплять этот гормон в первые недели жизни. Поэтому сначала эстроген оказывает большое влияние на развитие ребенка, и может наблюдаться небольшое увеличение груди.
Мальчики, у которых симптомы сохраняются до второго года жизни, имеют повышенный риск развития пубертатной гинекомастии.
Пубертатная гинекомастия
В период полового созревания у некоторых мальчиков (от 48 до 64%) развивается гинекомастия. И в этом случае виноват измененный баланс половых гормонов. Во время серьезных гормональных изменений в период полового созревания доля женских половых гормонов увеличивается. Это часто односторонняя и асимметричная гинекомастия. Железы могут быть чувствительны к давлению. Симптомы отступают к 18 годам.
Если гинекомастия сохраняется после 18 лет, следует учитывать другую этиологию (различные вещества и пищевые добавки).
Пубертатная гинекомастия часто негативно влияет на самооценку ребенка.
Гинекомастия из-за старения
Встречается более чем у 50% мужчин старше 50 лет.
В пожилом возрасте доля жира в организме увеличивается, а выработка тестостерона снижается. В жировой ткани много фермента ароматазы. Он превращает тестостерон в эстроген. Вместе эти процессы могут стимулировать рост ткани молочной железы. Эта форма роста груди часто усугубляется ожирением.
Наследственная гинекомастия
У некоторых мужчин есть проблемы с производством или обработкой гормонов. Например, ферменты не могут образовывать определенные предварительные стадии мужского полового гормона. Бывает, что оба яичка, являющиеся основными продуцентами тестостерона, отсутствуют.
В таких случаях «мужчины с грудью» присутствуют в семейном анамнезе. Иногда отсутствуют участки ДНК или наблюдается дупликация (женской) Х-хромосомы (синдром Клайнфельтера).
Гинекомастия и хронические заболевания
Гормональный баланс организма может быть нарушен из-за болезни.
Печень, отвечающая за расщепление гормонов, особенно эстрогена, играет здесь особенно важную роль.
При циррозе печени наблюдается избыток женских гормонов, также возникает гинекомастия. Причина гинекомастии при этом заболевании печени неясна и, вероятно, многофакторна.
Почки также могут вызвать гинекомастию. В случае почечной недостаточности нарушение фильтрации также влияет на гормональный баланс или снижение секреции тестостерона. Гемодиализ приводит к частичному снятию гинекомастии, вызванной неправильным питанием.
При эндокринных нарушениях, в частности, гипертиреозе (чрезмерная секреция гормонов щитовидной железы), стимулирующем выработку избыточного эстрогена, может произойти увеличение груди.
При тяжелом недоедании, таком как при анорексии, резко падает уровень тестостерона и печень перестает нормально функционировать. Если после такой фазы голода человек перейдет на обычную диету, то уровень гормонов еще какое-то время будет нарушен, что может привести к гинекомастии. Однако в течение года-двух организм приходит в норму.
Потеря одного или обоих яичек также может изменить соотношение тестостерон – эстроген и привести к гинекомастии.
Гинекомастия и рак
Некоторые опухоли сами по себе производят определенное количество функциональных гормонов, поэтому чрезмерное количество гормонов циркулирует по телу. Иногда это половые гормоны или вещества, которые встречаются только во время беременности. В результате может произойти рост груди и гинекомастия.
Рак груди также может возникать у мужчин. Он встречается реже, чем у женщин, поэтому часто распознается поздно. Гинекомастия, вызванная опухолью, характеризуется возникновением острой и односторонней боли и чувства напряжения.
Гинекомастия – таблетки, психоактивные вещества, косметика
Очень частой причиной гинекомастии является внешнее поступление гормонов или веществ, влияющих на гормональный баланс. Кроме того, некоторые сердечные препараты, антибиотики или антидепрессанты изменяют соотношение гормонов.
Если врач осматривает пациента с гинекомастией, он должен изучить возможное злоупотребление психоактивными веществами (марихуана, героин), потому что оба при длительном употреблении приводят к гинекомастии. Даже обильное и продолжительное употребление алкоголя может стать причиной гормонального нарушения и гинекомастии.
Гинекомастия – диагностика
Самым важным инструментом врача при гинекомастии является собеседование с пациентом. Гинекомастия чаще всего возникает при приеме лекарств или психоактивных веществ. С другой стороны, это может быть естественный процесс во время полового созревания. Таким образом, у мальчиков младше 15 лет дополнительная диагностика обычно не требуется.
Важным этапом диагностики является пальпация – метод исследования путем прикосновения к части тела. Таким образом, врач может отличить железистую ткань от простой жировой ткани и оценить, есть ли аномальный рост ткани молочной железы.
Ее следует отличать от псевдогинекомастии, которая имеет более мягкую консистенцию и встречается у мужчин с избыточным весом.
Обследование лучше всего проводить в положении лежа на спине, скрестив руки под головой. У пациентов с гинекомастией пальпируется мягкая эластичная ткань, сгруппированная по консистенции, расположенная концентрически вокруг ареолы.
Бывает, что врачи назначают дополнительное ультразвуковое обследование. Оно важно для понимания и оценки участков производства гормонов.
Кроме того, врач может назначить анализы:
- крови;
- на показатели печени и почек;
- на уровни гормонов эстрогена и тестостерона и продуктов их распада.
Рентген грудной клетки или компьютерная томография также могут быть полезны при определенных типах гинекомастии или при подозрении на опухоль. Односторонняя гинекомастия с твердыми тканями увеличивает подозрение на рак груди, поэтому маммография необходима.
Хромосомный анализ может доказать генетическое заболевание.
Однако из-за стоимости этот тест выполняется только в том случае, если есть дополнительные доказательства в поддержку генетики.
Гинекомастия – лечение
Лечение гинекомастии зависит от причины заболевания. Часто это временное явление, не требующее лечения. Если причина известна и излечима, то предпринимается попытка исправить гормональный баланс:
- изменив диету;
- за счет удаления скрытых внешних источников эстрогена, например, некоторых лекарств;
- эстрогеновой блокадой или заместительной терапией тестостероном – эффективны только в течение первых нескольких месяцев.
Если это вызвано лекарствами, по возможности их применение следует прекратить.
Гинекомастия – хирургия
Операция проводится под местной или общей анестезией. Решение принимают пациент и анестезиолог. Объем и ожидаемая продолжительность процедуры также играют важную роль. Операция длится час-полтора, но пациент должен, в зависимости от вида анестезии, явиться в больницу накануне.
Хирургия гинекомастии обычно выполняется пластическим хирургом. Это небольшой разрез в области сосков.
Во время операции по гинекомастии удаляются железистая и жировая ткань, но могут возникнуть рецидивы:
- сенсорные нарушения в области груди;
- часть соска может отмереть;
- соски могут воспалиться;
- возникновение асимметрии груди.
Поэтому следует хорошо продумать вопрос об операции.
Гинекомастия – нет естественного лекарства
Природные средства могут вылечить только причины гинекомастии, но не саму ее. После излечения основного заболевания, то есть причины, увеличенная грудь все еще остается, поэтому требуется операция.
поддержание нормального веса;
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Гинекомастия у мужчин
Гинекомастия – это доброкачественная пролиферация железистой ткани молочной железы у мужчин.

Этиология заболевания
Связана с повышенным соотношением эстрогены/ андрогены
- Эстрогены стимулирует железистые клетки молочной железы, что приводит к гиперплазии протоков и пролиферации перидуктальных фибробластов. Андрогены являются антагонистами этой гиперплазии.
- Ткань молочной железы у мужчин и женщин одинакова на протяжении всего детства. В период полового созревания у мужчин наблюдается короткий период пролиферации протоков и мезенхимы, после чего наступает атрофия протоков. Из-за более высокого уровня эстрогена у женщин по-прежнему наблюдается пролиферация протоков и мезенхимы и после полового созревания.

У мужчин баланс эстрогены /андрогены зависит от превращения тестостерона и андростендиона через путь ароматизации в эстрадиол и эстрон, соответственно. Большая часть эстрадиола (85%) и эстрона (95%) вырабатывается в яичках и андростендиона в надпочечниках, соответственно. Преобразование в эстроген происходит главным образом за пределами гонадных тканей, т.е. в жировой ткани, печени, мышцах, коже и костях.
Развитие гинекомастии протекает в две фазы.
- Во время первой фазы стромальные и железистые клетки гипертрофируются. Гистологически, отличительной чертой этой фазы является то, что увеличенное количество кубических эпителиальных клеток окружает просвет протоков.
- Вторая фаза характеризуется заменой жировой ткани плотной коллагеновой тканью между протоками.
Гинекомастия чаще всего может возникать на трех этапах жизни мужчины: в младенческом возрасте, в подростковом и старческом. Пролиферация молочных желез на этих стадиях, известная как физиологическая гинекомастия, считается нормальным состоянием.
По оценкам, 60–90% младенцев мужского пола имеют преходящую гинекомастию из-за высокого уровня эстрогена, передаваемого через плаценту. В это время происходит увеличение груди, а иногда и производство молока. Это состояние обычно регрессирует в течение 2–3 недель.

Второй пик развития гинекомастии приходится на период полового созревания, где предполагаемая заболеваемость колеблется от 48 до 69%.

К этому приводят два механизма.
- Первый связан со стимуляцией гонадотропином незрелого яичка, приводящего к секреции эстрогена, превышающей уровень тестостерона.
- Вторым является периферическое превращение андростендиона через путь ароматазы в эстроген. Гинекомастия в период полового созревания обычно проходит в течение 12–24 месяцев.
Третий пик приходится на мужчин 50–80 лет.

Причиной этого является многофакторность:
- снижение выработки тестостерона,
- повышение уровня лютеинизирующего гормона, что приводит к усилению превращения андрогенов в эстрогены в экстрагонадных тканях,
- повышение уровня связывающего половые гормоны глобулина (ГСПГ), что обусловлено его большей аффинностью к тестостерону, чем к эстрогену. Это вызывает относительное снижение андрогенов.
С другой стороны, нефизиологическая гинекомастия может возникнуть по нескольким причинам.
Наиболее распространенные причины следующие:
- идиопатические 25%;
- стойкая пубертатная гинекомастия 25%;
- опухоли яичка,
- дефицит гонадотропина,
- почечная недостаточность
- гипертиреоз.
В отличие от причин, связанных с приемом лекарств, которые часто имеют множество механизмов, большинство причин гинекомастии делятся на одну из трех категорий:
- повышенная концентрация эстрогена,
- пониженная концентрация андрогена,
- нарушение работы рецепторов этих гормонов.
1) Повышение концентрации эстрогена в сыворотке происходит либо непосредственно через секрецию из опухолей, таких как опухоли клеток Лейдига и коры надпочечников, косвенно из-за повышенной ароматизации и периферического превращения андрогенов в эстрогены, как это происходит при заболеваниях печени и опухолей яичка, или из-за увеличения относительного уровня «свободного активного эстрогена» за счет повышения уровня ГСПГ, как это происходит при гипертиреоидной болезни.
2) Снижение концентрации андрогена в сыворотке происходит в результате снижения секреции. Снижение секреции обычно происходит в результате первичного или вторичного гипогонадизма или в результате прямого воздействия гиперэстрогенных состояний.
Повышенные уровни эстрогена подавляют секрецию андрогенов двумя механизмами.
- первый – подавление лютеинизирующего гормона и, как следствие, снижение секреции тестостерона в яичках.
- второй – эстроген ингибирует фермент цитохром Р-450 в яичке, который необходим для синтеза тестостерона. Повышение клиренса тестостерона может происходить за счет повышения печеночной активности редуктазы А-кольца тестостерона вследствие употребления алкоголя.
3) Соотношение эстрогена и андрогена может также зависеть от патологии, связанной с рецепторами. Это может быть связано с дефектами в самом рецепторе, как это наблюдается в синдромах нечувствительности к андрогенам, или к медикаментам, таким как спиронолактон или циметидин, которые вытесняют андрогены из своих рецепторов.
Механизм образования гинекомастии, связаный с приемом лекарств, часто неизвестен. Как правило, он включает либо повышение уровня эстрадиола, либо ингибирование синтеза андрогенов, либо ингибирование активности андрогенов.
Клиническая картина
Гинекомастия обычно представляет собой двустороннее асимметричное увеличение груди. Часто она протекает бессимптомно, но иногда пациенты могут также жаловаться на боли. У пациента требуется распросить подробную историю заболевания. Критически важными моментами в анамнезе и физикальном осмотре являются признаки и симптомы, связанные с:
- дисфункцией печени и циррозом печени,
- недостаточностью яичка, предполагаемой импотенцией / снижением либидо, с тестированием на предмет размера и массы и оценкой вторичных половых признаков,
- обследование брюшной полости на предмет аномальных масс,
- обширный приём лекарств, включая предписанные лекарства, а также рекреационные наркотики, такие как марихуана и алкоголь. Необходимо исключить новообразование
Правильный осмотр груди имеет решающее значение. Пациент должен лежать на спине при осмотре. Грудь аккуратно пальпируется, и определяется железистая ткань. Гинекомастию следует дифференцировать от псевдогинекомастии и рака молочной железы.
При псевдогинекомастии грудь увеличивается из-за увеличения жира в отличие от увеличения железистой ткани. Мы можем различить их, сравнивая ткань, пальпируемую в увеличенной груди, с подкожным жиром, присутствующим в подмышечной складке.

При псевдогинекомастии пациенты часто страдают ожирением с увеличенной, безболезненной грудью. Рак молочной железы обычно имеет более дискретные границы и, как правило, тяжелее, чем гинекомастия.
Клиническое обследование гинекомастии определяется возрастом проявления. В группе среднего и позднего полового созревания, без каких-либо других аномалий, гинекомастия обычно проходит через 6 месяцев. Пациент должен быть успокоен и осмотрен через 6 месяцев для последующего наблюдения.
Во взрослой возрастной группе сдаются лабораторные анализы для оценки печеночной, почечной функции и функции щитовидной железы. Кариотипирование выполняется, если яички маленькие и твердые, а развитие полового члена и мошонки аномальное.
Болезненное увеличение молочной железы указывает на вторую фазу гинекомастии.
Обследование
В настоящее время ведутся споры о том, как необходимо диагностировать и оценивать гинекомастию. Наблюдаются три маммографических паттерна гинекомастии: железистый, дендритный и узелковый. На УЗИ гинекомастия рассматривается как диффузный или очаговый процесс.
Дифференциация от рака молочной железы у мужчин
Подозрение на рак молочной железы у мужчин должно выдвигаться всегда при диагностике гинекомастии, особенно среди взрослого населения.

Подходы к диагностике и лечению основаны на том, что рак молочной железы у мужчин подобен раку молочной железы у женщин в постменопаузе. Несмотря на то, что в 2005 году заболевание было редким, в США было диагностировано около 1700 новых случаев рака молочной железы у мужчин, причем около 460 умерли. Мужской рак молочной железы имеет унимодальный возрастной диапазон, с максимальным возрастом в 71 год, тогда как у женщин он бимодальный с пиками в возрасте 52 и 71 года.
Считается, что рак молочной железы у мужчин связан с относительным избытком эстрогена или отсутствием андрогенов. Условия с повышенным риском рака молочной железы включают:
- аномалии яичка, такие как неопущение яичка и орхит;
- семейный анамнез женского рака молочной железы;
- ранее облучение грудной стенки;
- синдром Клайнфелтера. Синдром Клайнфелтера несет самый высокий риск развития рака молочной железы, увеличивая риск у мужчин в 16 раз. С этим синдромом связаны атрофические яички, гинекомастия, повышенный уровень гонадотропинов (ФСГ и ЛСГ), низкий уровень тестостерона в плазме и высокое соотношение эстрогена к тестостерону. Несовместимые ассоциации с раком молочной железы включают: употребление алкоголя, заболевания печени, ожирение, электромагнитные поля и диету.
Считается, что приблизительно 5–10% случаев рака молочной железы имеют генетическую предрасположенность. Синдром генетически наиболее сильной связи рака молочной железы у мужчин связан с геном BRCA2, который наследуется по аутосомно-доминантному типу и встречается у 4–16% мужчин с раком молочной железы. Когда ген присутствует, рак имеет тенденцию к появлению в более молодом возрасте и предсказывает худшую выживаемость.
Как правило, рак молочной железы у мужчин представляет собой твердый односторонний узелок молочной железы, эксцентричный к субареолярной ткани со случайными выделениями из соска. Двустороннее заболевание редко встречается у
Гинекомастия у мужчин
В данной статье мы рассмотрим заболевание, характеризующееся увеличением у мужчин грудных желез, расскажем к какому доктору идти, как проявляется у взрослых, какие могут быть причины и последствия гинекомастии у мужчин и др. Данное заболевание, встречается у мужчин довольно часто, и необходимо вовремя обратить внимание на симптомы, чтобы предотвратить развитие осложнений.
Гинекомастия
Гинекомастия – это состояние, при котором у мужчин происходит увеличение грудных желез в объеме. По МКБ 10 гинекомастия имеет код N62.
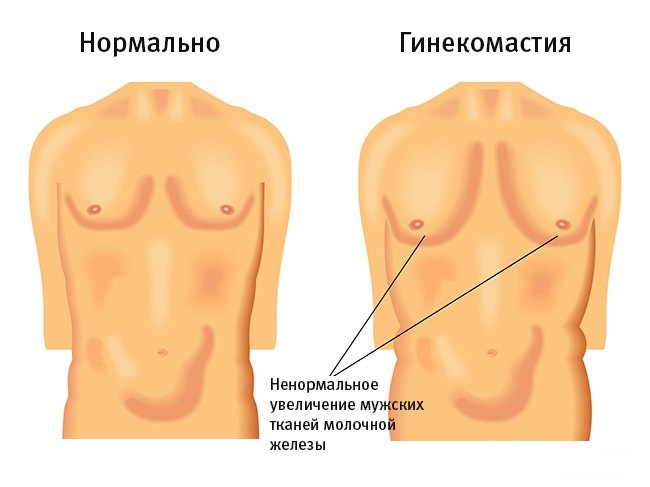
Данное заболевание может быть как односторонним, так и двусторонним, то есть поражать одну грудь или обе. При развитии человек может ощущать тяжесть в области молочных желез, могут прощупываться уплотнения, соски могут менять свой формы и т.д.
Главная опасность патологии в том, что она может привести к злокачественным новообразованиям в молочных железах.
Существует несколько видов гинекомастии, разберем, что обозначает каждая из них:
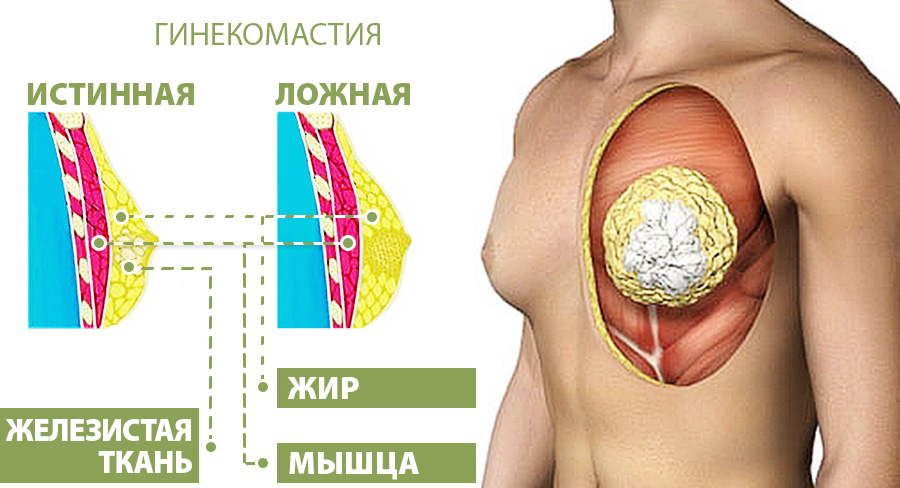
- истинная – при таком виде грудь растет засчет разрастания железистой ткани, а под соском можно нащупать уплотнение;
- ложная – присуще мужчинам с лишним весом, грудь растет не засчет желез, а засчет жира;
- смешанного характера – происходит, как разрастание железистой ткани, так и жировой, обычно отмечается доминирование одной из них.
Чтобы лечение гинекомастии у мужчины было успешным, необходимо точно выявить причину, далее Вы узнаете, какой врач занимается лечением данной патологии.
Симптомы гинекомастии
Обычно мужчины замечают, что с ними что-то не так, только, когда грудь становится заметной, все остальные симптомы, как правильно, можно объяснить усталостью, возрастом, индивидуальными особенностями или человек просто не обращает на них внимание. Далее мы расскажем, как определить начало развития гинекомастии.
Как же понять, что у тебя гинекомастия и не запустить заболевание? Приведем основные симптомы, которые должны подвигнуть пациента обратиться к врачу:
- постепенно угнетается половая функция, снижается либидо;
- может меняться тембр голоса, обычно, он становится выше;
- может наблюдаться ощущение дискомфорта и тяжесть в грудине;
- легкий зуд в области груди;
- увеличение чувствительности сосков;
- учащаются случаи беспричинной смены настроения, возможна депрессия и апатия;
- при прощупывании груди можно обнаружить уплотнения и комки;
- увеличение ареолов сосков или скудные выделения из них;
- постепенное или стремительное увеличение грудных желез.
У больных гинекомастией могут возникать признаки как в одной грудной железе, так и в обеих сразу.
Для гинекомастии характерны три стадии развития:
- развивающаяся – стадия, при которой болезнь обратима, если вовремя начать лечение медикаментами, может длиться до полугода;
- промежуточная – происходит необратимое формирование железистой ткани, начинают ярко проявляться симптомы, длиться от 4 до 12 месяцев;
- фиброзная – активно формируется и разрастается соединительная ткань, начинает образовываться жировая ткань, процесс невозможно обратить назад с помощью медикаментов.
На фото ниже представлены мужчины с явной гинекомастией.

Причины гинекомастии у мужчин
В природе у мужского пола грудные железы недоразвиты и соски не призваны выполнять какую-либо роль. Однако существует ряд причин, вследствие которых грудь начинает активно развиваться по женскому признаку.
Обычно появление гинекомастии у мужчин связано с такими процессами в организме:
- наличие новообразований в гипофизе провоцирует избыточную выработку пролактина, что является фактором развития гинекомастии;
- гипотиреоз (недостаточная выработка гормонов щитовидной железы) может быть фактором увеличенной выработки пролактина, что так же ведет к увеличению грудных желез у мужчин;
- избыточная выработка женских половых гормонов эстрогенов и угнетение андрогенов (мужских половых гормонов) – такое состояние может вызвать множество факторов, например, опухоли гормонообразующих органов (яички, надпочечники, гипофиз и др.) или при различных воспалительных процессах половой системы;
- некоторые заболевания, так же провоцируют дисфункцию гормональной системы и могут привести к развитию данной патологии: сахарный диабет, ожирение, туберкулез, различные патологии щитовидной железы, ВИЧ, цирроз печени, при травмах грудной клетки и т.п.;
- прием гормонов и гормоноподобных препаратов ( эстроген содержащие препараты, стероиды, каптоприл, резерпин и др.);
- провоцирующим фактором увеличения молочных желез у мужчин может стать наркозависимости, прием героина, марихуаны и др.;
- злоупотребление спиртными напитками, алкоголизм – кроме того, что алкоголь может вызывать различные заболевания, которые пагубно влияют не только на гормональную систему, но и на все функции организма, он имеет высокую калорийность, что ведет к увеличению массы тела. Существует мнение, что от пива растет грудь, потому что в нем много эстрогенов – это утверждение не совсем верно. Пиво имеет высокую калорийность и достаточно низкий процент спирта, что позволяет пить его много и долго, а так же закусывать различными калорийными продуктами, что ведет к ожирению организма и появлению избыточного жира в груди.
Последствия гинекомастии
Гинекомастия, которую не начали вовремя лечить, будет прогрессировать, ткани подвергнуться рубцеванию и удалить их медикаментами уже невозможно. В таком случае, для удаления разросшихся грудных желез придется прибегнуть к хирургическому вмешательству.
Так как гинекомастия возникает из-за дисфункции гормональной системы вследствие нарушения работы некоторых органов, то длительное отсутствие лечения может привести к развитию опухолей, образованию метастазов и другим заболеваниям органов и систем.
Также у больных гинекомастией могут возникнуть психологические проблемы, особенно часто такое наблюдается у подростков.

Диагностика
Поставить диагноз пациенту может только врач после личного приема. На таком приеме специалист пропальпирует область груди и подмышечных впадин, чтобы определить состояние лимфатических узлов и грудных желез, также врачу необходимо будет собрать анамнез пациента, поэтому пациенту необходимо как можно точнее отвечать на вопросы.
Если на фиброзной стадии гипертрофия молочной железы у мужчин заметна, то на более ранних стадиях это может быть мало выражено, поэтому доктор может назначить дополнительные исследования. Некоторая диагностика назначается для определения характера тканей молочной железы и обнаружения там патологий. Так, могут быть назначены такие виды диагностики:
- анализ крови;
- определение уровня половых и других гормонов в крови;
- определение концентрации гормонов щитовидной железы в крови;
- ультразвуковое исследование грудных желез и прилегающих лимфатических узлов;
- маммография;
- может быть назначена биопсия тканей молочной железы;
- КТ надпочечников.

К какому врачу обратиться мужчине при гинекомастии
При подозрении на развитие гинекомастии у мужчины, можно обратиться к таким специалистам:
- терапевт;
- уролог;
- эндокринолог.
Наиболее часто лечением данной патологии занимается врач-эндокринолог, так как первопричиной роста молочных желез становится неправильная работа гормональной системы.
Я врач-эндокринолог, кандидат медицинских наук, доцент Романов Георгий Никитич являюсь опытным специалистом с более чем 20-тилетним опытом работы. Я смог помочь многим пациентам победить недуг и жить нормальной жизнью. Как специалист, я обладаю обширными современными знаниями, которые помогают мне успешно лечить пациентов с истинной гинекомастией.
Я не только веду прием в клинике, но и предлагаю услуги платной консультации. Связаться со мной можно через любой из представленных мессенджеров или социальную сеть: ВКонтакте, Директ, Скайп, Whatsapp, Telegram, Viber.
Выводы
При своевременном обращении к специалисту, следованию всех его назначений и рекомендаций, можно говорить о благоприятном прогнозе. При устранении первопричины человек может жить спокойно.
Если гинекомастия проявилась у подростков, то чаще всего она исчезает сама в первые годы после пубертатного периода. Однако ее тоже важно наблюдать, чтобы не допустить осложнений.
Таким образом, гинекомастия у мужчин не является неизлечимым заболеванием, она успешно лечится, если заметить симптомы и обратиться к специалисту для недопущения осложнений. А как проходит лечение гинекомастии, можно узнать здесь.
Романов Георгий Никитич
врач высшей категории, кандидат медицинских наук
консультации эндокринолога в гомеле
Принимаю по адресу: г. Гомель, пр-т Победы, 8
Время работы: 9:00 — 18:00
Приёмные дни: понедельник — суббота
Нейссерия гонорея
Чем лечить гонорею у мужчин и почему опасно лечиться самостоятельно
Нейссерия гонорея – это название бактерии, которая вызывает у человека гонорею, или гонококковую инфекцию. У мужчин она встречается реже, чем у женщин, поскольку у них более длинная уретра, но протекает так же тяжело и может вызывать серьезные последствия. Поэтому лечение гонореи у мужчин должно быть проведено вовремя, иначе болезнь перейдет в хроническую форму, опасную своими осложнениями вплоть до бесплодия.
Причины заболевания
Инкубационный период гонореи у мужчин может составлять от суток до нескольких недель. Чаще всего заболевание проявляется через 4-7 дней после заражения. Анализы в этот период еще не могут выявить бактерию, но человек уже становится опасным для партнера. Перенесенное заболевание не дает иммунитет. Это значит, что после выздоровления можно заразиться вновь.
Если рассматривать, как передается гонорея мужчине, то стоит отметить, что в 99% случаев это половой контакт. Риск инфицирования бытовым путем составляет всего 1%, поскольку бактерия нейссерия гонорея погибает в окружающей среде. Мужчины при половом контакте с женщиной, больной гонореей, заражаются не всегда – в 30-40% случаев. Это связано с узким каналом уретры, в котором бактерии могут быть смыты мочой.
Какими симптомами проявляется
Гонорея по-разному проявляется у партнеров. Симптомы гонореи у мужчин возникают достаточно рано и протекают болезненно. Заболевание вызывает признаки простатита, уретрита, везикулита и эпидидимита. Как проявляется гонорея у мужчин:
- возникает жжение и боль при мочеиспускании;
- учащаются позывы к мочеиспусканию;
- появляются гнойные или гнойно-серозные выделения из уретры;
- в моче появляется кровь;
- наблюдается боль и дискомфорт в яичках;
- отмечается боль при половом акте и эякуляции;
- воспаляются паховые узлы и крайняя плоть;
- возникает боль в области анального отверстия;
- уплотняется и увеличивается мошонка.
Есть случаи бессимптомного течения (примерно 20%), когда мужчина не испытывает никаких симптомов. Эта форма особенно опасна, поскольку так инфекции легче всего остаться незамеченной и распространиться по организму. Еще это повышает риск заражения партнера и развития бесплодия.
Другие последствия гонореи у мужчин:
- гонококковый артрит (поражение суставов);
- распространение инфекции с кровотоком по организму;
- гонококковый сепсис;
- терминальная гематурия;
- простатит;
- бесплодие и импотенция;
- сужение уретры;
- орхоэпидидимит;
- частые болезненные эрекции.
В большинстве случаев осложнения возникают на фоне хронической гонореи, что объясняется скрытым течением воспаления. Опасными последствиями считают бесплодие и присоединение других инфекций: уреаплазмоза, кандидоза, хламидиоза.
Разновидности и стадии
В зависимости от длительности течения заболевания выделяют свежую и хроническую гонорею. Свежая диагностируется, если первые симптомы возникли в течение последних двух месяцев. Заболевание проявляется очень ярко, развивается в острой форме, но может протекать и в подострой, когда симптомы наблюдаются в течение последних двух недель. Еще существуют:
- бессимптомная форма, когда симптомов нет, но заболевание присутствует;
- гонококконосительство, при котором возбудитель присутствует в организме.
Хроническая гонорея у мужчин диагностируется при сохранении симптомов в течение более 2 месяцев с момента заражения. Проявляется в форме вялотекущего воспалительного процесса без ярких признаков. Хроническое и бессимптомное течение часто связано с применением антибиотиков, которые неэффективны для инфекции.
Как диагностируется
Какие анализы на гонорею назначают мужчине:
- ПЦР. Высокочувствительное исследование, в ходе которого во взятом материале выявляют ДНК возбудителя. Метод позволяет обнаружить болезнь на любой стадии.
- Бактериологическая анализ. Для его проведения у мужчины берут мазок со слизистой уретры. Далее его выдерживают в питательной среде, чтобы вырастить бактерии и определить их тип, а также выявить чувствительность к антибактериальным препаратам.
Диагностику проводят до начала лечения гонореи, а затем спустя 7-10 дней после терапии. Еще раз серологическое исследование назначают спустя 3-6-9 месяцев.
Методы эффективного лечения
То, чем лечить гонорею у мужчин, определяют на основании результатов анализов на чувствительность бактерии к антибиотикам. Антибактериальные препараты – основной метод терапии. Самую высокую эффективность показывают:
- Цефтриаксон,
- Азитромицин,
- Цефиксим,
- Офлоксацин,
- Спектиномицин,
- Ципрофлоксацин.
При лечении гонореи у мужчин препараты могут заменяться, если выбранное средство не дает нужных результатов. В таком случае терапию корректируют, учитывая также устойчивость некоторых штаммов гонококков к пенициллинам. В качестве альтернативных схем лечения гонореи у мужчин применяют Канамицин, Амоксициллин, Цефозидим. Вместе с мужчиной терапию должен проходить его половой партнер.
Поскольку гонорея опасна для здоровья и может вызывать серьезные осложнения, самолечение здесь недопустимо. При появлении первых признаков важно сразу обратиться к врачу. Это объясняется и тем, что заболевание можно легко спутать с другими похожими инфекциями. Поэтому рекомендуем вам незамедлительно посетить уролога.
В клинике Dr. AkNer есть все необходимые условия для точной диагностики и правильного лечения гонореи. Приглашаем вас на прием к специалисту. Для записи позвоните нам по телефонам 8 (495) 098-03-03, 8 (926) 497-44-44 или напишите в онлайн-форме, где вы также можете задать любой вопрос.
Гонорея у мужчин



Что такое гонорея
– Гонорея относится к инфекциям, передающимся половым путем (ИППП), и по распространенности стоит на III месте после трихомониаза и хламидиоза, – говорит заведующий кафедрой дерматовенерологии и косметологии СГМУ им. В.И.Разумовского Андрей Бакулев. – Чаще всего заражение происходит при половом акте, когда поражаются слизистые оболочки мочеполовых путей. Входные ворота у мужчин – уретра. Хотя изредка гонококки вызывают воспаление на миндалинах, коже, в суставах, на конъюнктиве, в анальной области.
Гонококки опасны тем, что могут образовывать, так называемые L-формы, в результате чего способны длительное время оставаться в организме. Они теряют чувствительность к антибиотикам, инфекционный процесс становится хроническим. Гонорею у мужчин важно выявить на начальной стадии и по окончании лечения полностью удостовериться, что возбудитель уничтожен, иначе болезнь может вернуться вновь, а больной передаст заболевание дальше по планете.
По последним данным в год по всему земному шару гонореей инфицируется более 60 миллионов человек.
Причины гонореи у мужчин
Поскольку гонорея относится к ИППП, основная причина возникновения ее у мужчин – неразборчивые половые связи, либо связь с непроверенным на инфекции партнером. Гонорея так же может переноситься руками, на которых есть секрет слизистых больного.
Изредка возможен перенос инфекции с влажным нижним бельем или полотенцами, где могут находиться свежие выделения. В любом случае причина гонореи у мужчин – несоблюдение правил личной гигиены и игнорирование правил контрацепции.
Симптомы гонореи у мужчин
У мужчин первые признаки заболевания обычно проявляются через 2 – 5 дней после инфицирования. Это могут быть:
-
слизисто-гнойные или гнойные выделения из уретры;
зуд/жжение в области уретры;
болезненность при мочеиспускании (дизурия);
учащенное мочеиспускание и ургентные позывы на мочеиспускание;
болезненность во время половых контактов (диспареуния);
Гонорея у мужчин проявляется в свежей и хронической формах. Заболевание, длящееся более 2-х месяцев, приобретает форму хронического. Для свежей гонореи характерно воспаление мочеиспускательного канала – свежий гонорейный уретрит. Острый уретрит проявляется режущими болями при мочеиспускании, покраснением и отечностью слизистой оболочки наружного отверстия мочеиспускательного канала, обильными гнойными выделениями. Подострая форма предполагает все то же самое, но симптомы выражены в меньшей степени. При торпидном течении гонореи у мужчин клинические симптомы иногда отсутствуют или ограничиваются скудными слизисто-гнойными или слизистыми выделениями, ощущением зуда или щекотания при мочеиспускании.
При первичном воспалении ануса характерны жалобы на неприятные ощущения в области анального отверстия, гнойные выделения, нарушения дефекации. Кожа в области анального отверстия отечна и раздражена.
Воспаление слизистой оболочки рта, миндалин, зева могут развиться после орогенитальных контактов. Слизистая оболочка зева и миндалин ярко красного цвета, болезненна, отечна, с гнойным налетом.
Воспаление слизистой оболочки глаз начинается бурно с отека век, гиперемии конъюнктивы, кровоизлияний и гнойных выделений. Характерный симптом – блефароспазм. Возможны нарушения зрения.
Лечение гонореи у мужчин
Если процесс свежий (острый, подострый) и неосложненный, достаточно проведения только этиотропной терапии, т.е. антибактериальной. Одним из эффективных средств для лечения гонореи считается Спектиномицин (Тробицин). Однако есть недостаток: зачастую воспаление слизистых у мужчин вызвано не только гонококками, а смешанной микрофлорой. В этом случае применение препарата ничего не даст. Поэтому лечение назначает только врач!
Для лечения гонореи у мужчин могут быть рекомендованы следующие группы антибиотиков:
- цефалоспорины;
- фторхинолоны;
- макролиды;
- тетрациклины;
- аминогликозиды;
- пенициллины;
- сульфаниламиды (при непереносимости антибиотиков).
В настоящее время известно, что отдельные штаммы гонококков вырабатывают вещества, обеспечивающие резистентность последних к пенициллину и его производным. Поэтому для назначения лечения может быть необходим анализ на чувствительность к антибиотикам.
И запомните: одновременное лечение половых партнеров обязательно!
Диагностика
У мужчин диагноз гонореи основывается на данных характерной клинической картины, анамнеза, подтверждается лабораторными анализами. Используется как отделяемое мочеиспускательного канала, парауретральных протоков, так и секрет семенных пузырьков, предстательной железы. Показание к лечению – наличие гонококков в исследуемом содержимом.
С целью установления локализации воспалительного процесса в уретре иногда назначается двухстаканная проба мочи.
Дифференциальный диагноз гонореи у мужчин следует проводить с другими урогенитальными инфекциями.
Современные методы лечения
Современные методы лечения гонореи у мужчин, главным образом, связаны с появлением новых групп антибиотиков. В то же время при исследовании хронического воспаления или в подозрительных случаях, когда анализы не подтверждают наличие гоноккоков, а клиническая картина налицо, важно проводить провокационные тесты. Это поможет провести повторные лабораторные исследования с наибольшей эффективностью.
В случае выявления хронического процесса или, так называемой, торпидной (малосимптомной) формы гонореи дополнительно к антибиотикам назначается иммунотерапия (укрепление сил иммунитета) и местное лечение (противовоспалительные мази, растворы).
Профилактика гонореи у мужчин в домашних условиях
- ограничение многочисленных и/или неразборчивых половых связей, желательно наличие одного полового партнера;
обследование у врача-дерматовенеролога раз в 6 месяцев (желательно совместно с партнером);
соблюдение правил личной гигиены;
исключение контактов с влажными поверхностями кожей тела в бассейне, банях, саунах и т.д.
Гонорея у мужчин
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/05/gonoreja-u-muzhchin-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/05/gonoreja-u-muzhchin.jpg” title=”Гонорея у мужчин”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 14.05.2020
- Время чтения: 1 mins read
Гонорея — это бактериальная инфекция, которая передается во время половой жизни.
Без лечения гонорея у мужчины вызывает орхоэпидидимит (воспаление яичка и его придатка), которое может закончиться некрозом тканей.
Что такое гонорея?
Гонорея — это бактериальная инфекция, вызываемая организмом Neisseria gonorrhoeae, которая передается во время незащищенного полового акта.
Это одно из древнейших заболеваний, передающихся половым путем, но не потерявшее актуальности в современном мире. По оценкам ВОЗ, в 2016 году среди лиц в возрасте 15-49 лет было зарегистрировано
87 миллионов новых случаев гонококковой инфекции. Показатели гонореи растут во многих странах.
Среди зараженных гонореей, от 50% до 70% мужчин также будут заражены хламидиозом или другим типом бактерий, вызывающим еще одну ИППП.
Как мужчины заражаются гонореей
Основные источники гонорейной инфекции – геи, бисексуалы, трансгендеры и работники секс-индустрии. Распространению гонореи, включая устойчивые штаммы, могут способствовать международные поездки.
Вопреки распространенному мнению, гонорея не передается с сидений унитаза или дверных ручек. Бактерии, вызывающие гонорею, требуют очень специфических условий для роста и размножения. Они не могут жить вне организма более нескольких минут. Гонококк выживает только на влажных слизистых оболочках и чаще всего встречается в уретре у мужчин и в шейке матки у женщин.
При этом N. gonorrhoeae передается довольно легко и заражает слизистую оболочку урогенитального тракта, прямой кишки, глотки и конъюнктивы.
Вероятность передачи гонореи без презерватива:
- с полового члена во влагалище составляет приблизительно 50% за половой акт;
- при вагинальном половом акте на половой член – приблизительно 20% за акт;
- при оральном контакте от 70% (63% уретрально-глоточный и 9% глоточно-уретральный);
- при анальном контакте около 90% (84% уретрально-ректальный и 2% ректально-уретральный).
Симптомы гонококковой инфекции у мужчин
У мужчин, инфицированных гонореей, может не быть никаких симптомов. Но если они развиваются, это обычно происходит в течение недели после заражения. Характерные симптомы гонококкового уретрита у мужчин (например, обильные гнойные выделения и болезненное мочеиспускание) встречаются в 50%.
Инфекции прямой кишки и глотки часто протекают бессимптомно и выявляются только при обследовании. В группах мужчин, практикующих оральный или анальный секс такие инфекции в настоящее время более распространены, чем уретральные.
Признаки гонококкового уретрита:
- выделения из полового члена молочно-белого, желтоватого или зеленоватого цвета;
- ощущение жжения при мочеиспускании;
- боль и отек в одном яичке;
- боль при половом акте.
Симптомы обычно появляются в течение 14 дней после заражения, часто усиливаются утром.
При обследовании уролог отмечает:
- отечность и покраснение наружного отверстия мочеиспускательного канала;
- инфильтрацию тканей уретры;
- гной из уретры.
Признаки гонококкового фарингита:
- боль в горле, появляется или усиливается при глотании;
- гиперемия и беловато-желтые выделения из миндалин;
- хриплый голос.
Признаки гонококкового проктита:
- боль, выделения и кровотечение из анального отверстия;
- болезненность при дефекации.
Признаки гонококкового конъюнктивита:
- покраснение, зуд или гнойные выделения из глаз;
- светобоязнь;
- отечность век;
- хемоз конъюнктивы.
Чем опасна гонококковая инфекция?
Гонорея, если ее не лечить, вызывает серьезные проблемы со здоровьем. Она может распространяться из одной области репродуктивного тракта в другие органы.
Гонорея в мазке
При гонококковом эпидидимите появляются следующие признаки:
- боль в паховой области и придатка яичка;
- выделения гноя из мочеиспускательного канала.
При распространении на яичко (гонококковый эпидидимоорхит) присоединяются:
- боль и отек мошонки;
- иррадиация боли в прямую кишку и нижнюю часть живота;
- диспареуния, выраженная боль при эякуляции;
- повышение температуры;
- болевые ощущения в области крестца и поясницы.
- дизурия;
- болевые ощущения в промежности;
- нарушение эрекции.
При отсутствии лечения: переход инфекции в хроническую форму или некроз тканей с последующим бесплодием.
Гонорея может перейти из мочеиспускательного канала в мочевой пузырь – мочеточники – почки и вызвать воспаление этих органов.
При несвоевременном лечении гонококковый конъюнктивит переходит в кератит (в 50% случаев). Он быстро переходит из поверхностной формы в язву роговицы, которая заканчивается перфорацией через пару дней. Заболевание протекает тяжело, может закончиться слепотой.
Существует также риск распространения гонококковой инфекции в кровоток, что вызывает лихорадку, озноб, выраженную интоксикацию. При клиническом анализе крови – повышение СОЭ.
Появляются волдыри на коже или отек суставов (для гонококкового артрита характерно поражение крупных суставов, например, коленных). Осложнения диссеминированной гонококковой инфекции:
- перитонит;
- сепсис;
- пневмония;
- перигепатит;
- эндокардит;
- воспаление оболочек и абсцесс головного мозга;
- остеомиелит.
Диссеминированные гонококковые инфекции при отсутствии своевременного выявления и лечения могут привести к летальному исходу.
Как диагностируется гонорея?
Венеролог (уролог, андролог) выяснит симптомы и проведет медицинский осмотр. Затем проводится тестирование на гонорею в лаборатории. Исследуется либо образец мочи, либо образец выделения из зараженного участка (полового члена, заднего прохода, горла, глаза). При подозрении на простатит исследуется секрет предстательной железы. Образцы будут проверены на наличие бактерий, вызывающих гонорею молекулярно-биологическими, микроскопическими и культуральными методами исследования.
- Бактериоскопический метод выявления Neisseria gonorrhoeae. Под микроскопом исследуют мазки, окрашенные по Граму и 1% метиленовым синим. Микроскопический метод высокочувствителен и специфичен (90-100%) только у мужчин, только при анализе мазка из уретры при симптоматической гонорее. Фарингеальные, ректальные образцы у обоих полов и цервикальные у женщин не исследуются. При бессимптомной гонококковой инфекции этот метод не применяется.
- Бактериологический метод . Культивирование материала проводится с помощью посева на селективные среды, выращивания бактерий и исследования ферментативных свойств возбудителя заболевания. Метод длительный и рекомендуется только для выявления чувствительности гонококков к антибактериальным препаратам.
Иногда тесты не показывают бактерии из-за ошибок отбора проб, например, область отбора проб не содержит бактерий, или других технических трудностей, даже если есть инфекция.
В настоящее время для диагностики гонококковой инфекции назначаются молекулярно-биологические методы, поскольку они позволяют обнаружить ее почти в 100% случаев вне зависимости от наличия симптомов. Такие новые тесты для диагностики гонореи включают: использование ДНК-зондов или методов амплификации (например, полимеразная цепная реакция (ПЦР) или реакция транскрипционной амплификации РНК-NASBA). Оба анализа применяются для идентификации генетического материала бактерий.
Эти тесты дороже, чем культуры, но обычно дают более быстрые результаты. К тому же не требуют подтверждения диагноза при положительном результате анализа. Рекомендуются для анализа экстрагенитальных образцов.
Поскольку гонорея часто сопровождается хламидиозом, трихомониазом, микоплазмозом (сочетанная инфекция), и у людей чаще всего ИППП не одна, а несколько, рекомендуется пройти обследование на наличие других инфекций, передаваемых половым путем. Обязательно обследование на ВИЧ, гепатиты В и С, сифилис, поскольку при гонорее наблюдаются эрозивно-язвенные повреждения слизистых. Это входные ворота для любой инфекции, но особенно опасно для неизлечимых, таких как ВИЧ.
При выявлении гонореи у мужчины, также должны пройти обследование и курс лечения от инфекции все его сексуальные партнеры за последние 60 дней, независимо от признаков и симптомов. Если за последние 60 дней не было ни одного партнера, пройти тестирование и лечение должен последний партнер.
Диагностика на гонококковую инфекцию рекомендуется мужчинам также при обследовании по поводу бесплодия или при планировании ребенка (при взятии спермы для ЭКО – обязательно), поскольку гонорея легко передается от инфицированной беременной новорожденному и приводит к развитию у него серьезных осложнений (гонобленнорее с развитием слепоты, сепсису).
Дифференциальная диагностика гонококковой инфекции у мужчин
При подозрении на гонококковый эпидидимоорхит проводится дифференциальная диагностика в отношении:
- опухолей мошонки;
- водянки;
- туберкулезного или сифилитического поражения яичка;
- перекрута яичка.
Как проводится лечение гонококковой инфекции?
Лечение гонореи необходимо для:
- уничтожения инфекции;
- снятия симптомов;
- профилактики осложнений;
- предупреждения распространения ИППП и повторного заражения.
Гонорейные инфекции лечатся антибиотиками, назначенными венерологом. Препараты назначаются после подтверждения диагноза лабораторными методами, но при выраженных симптомах или тяжелом состоянии возможно начало терапии до получения результатов исследований.
- Лечение гонореи не проводится никакими местными (народными или медицинскими) антисептиками, поскольку это неэффективно.
- Неосложненные гонококковые инфекции мочеиспускательного канала и прямой кишки обычно лечат одной инъекцией цефтриаксона в/м в дозе 0,5 г или цефиксим (Suprax, Супракс) в одной пероральной дозе 400 мг. Для неосложненных гонококковых инфекций глотки рекомендуемое лечение – цефтриаксон 0,5 г в/м однократно.
- Лечение осложненной гонореи должно включать в себя лекарства, которые будут параллельно лечить другие инфекции (чаще всего хламидиоз) например, азитромицин (Zithromax, Зитромакс) или доксициклин (Юнидокс солютаб), потому что гонорея и хламидиоз часто существуют вместе у одного и того же человека. Эти антибиотики уничтожают как N. gonorrhoeae, так и C. trachomatis.
Сексуальные партнеры мужчин, у которых установлена гонорея или хламидиоз, должны получать лечение от обеих инфекций, так как также могут быть инфицированы. Лечение половых партнеров также предотвращает повторное заражение и распространение гонококковой инфекции.
ЗППП, сопровождающие гонорею
В прошлом лечение неосложненной гонореи было довольно простым. Одна инъекция пенициллина вылечивала почти каждого зараженного человека. К сожалению, в последние годы бактерии, вызывающие гонорею, стали устойчивыми к некоторым антибиотикам. Два года назад в Европе (Британия) установлен штамм N. gonorrhoeae, который оказался устойчив ко всем антибиотикам. Позже такие же супербактерии были также обнаружены в Японии, Испании, Франции.
Это значительно осложняет терапевтические стратегии гонореи. Фторхинолоны, пенициллины или тетрациклины были эффективными средствами, но сегодня эти препараты бесполезны против N. gonorrhoeae. Это означает, что для зараженных гонореей очень важно принимать только лекарства по предписанию венеролога, подобранные с учетом устойчивости инфекции.
Ещё одно важное условие успешного излечения – чем раньше лечится любая гонококковая инфекция, тем легче ее вылечить. При задержке потребуется более длительный курс антибиотиков. Возможно, даже потребуется госпитализация. Прогноз гонореи в таком случае гораздо хуже.
Рекомендуемое лечение гонореи ограничено одним классом лекарств, цефалоспоринами.
Антибактериальные схемы для лечения гонореи
| Локализация | Антибактериальный режим | |||
| Компонент 1 | Компонент 2 | |||
| Нижние половые пути и аноректальная область | Рекомендуемый | |||
Цефиксим разовая доза 400 мг перорально
Цефтизоксим 0,5г в/м в разовой дозе
Цефокситин 2 г в/м + пробенецид 1г, в разовых дозировках перорально
Цефотаксим 0,5г в / м в разовой дозировке
Цефподоксим 400 мг в разовой дозировке перорально
Цефподоксим проксетил 200 мг перорально в разовой дозе
Доксициклин 100 мг перорально два раза в день в течение 7 дней
Цефотаксим 1 г в/в каждые 8 часов (1)
*Парентеральное лечение следует продолжать до 24 часов после улучшения клинических симптомов. Двойное лечение азитромицином может повысить эффективность терапии глоточной инфекции при использовании пероральных цефалоспоринов, но данные ограничены.
*ВИЧ-инфицированные мужчины с диагнозом гонорея должны лечиться в соответствии со стандартными рекомендациями.
*Неблагоприятная реакция на цефалоспорины I поколения и на цефалоспорины III поколения развивается у 10% людей с аллергией на пенициллин в анамнезе. Но цефалоспоринов следует избегать только при тяжелой реакции на пенициллин (анафилаксии, синдроме Стивенса Джонсона и токсическом эпидермальном некролизе).
Пациентам следует воздерживаться от половых отношений до завершения терапии и до тех пор, пока у них и их половых партнеров не исчезнут симптомы. Если симптомы сохраняются после лечения, мужчины должны быть проверены на наличие других патогенных микроорганизмов. Повторная оценка проводится анализом культуры N. gonorrhoeae на антимикробную чувствительность.
После окончания лечения нужно пройти повторный тест на гонорею (через 2 недели методом NASBA или ПЦР через месяц) для подтверждения излечения инфекции. Следующее обследование на гонорею обязательно проводится через 3 месяца и при любом обращении к венерологу, поскольку часто встречается реинфекция. В это же время нужно сделать серологический анализ крови на сифилис.
Также все мужчины, которых лечат от гонореи, должны будут проконсультироваться с урологом через 6-9 месяцев, поскольку многие сочетанные инфекции (ВИЧ, вирусные гепатиты) имеют длинный инкубационный период.
После терапии гонореи важно уделять большее внимание профилактике заболевания, поскольку предполагаемая неудача лечения встречается реже, чем реинфекция.
Как можно избежать заражения гонореей?
Лучший способ избежать гонореи – не вступать в любые половые отношения с сомнительными партнерами. Половой контакт включает в себя больше, чем просто половой акт (вагинальный и анальный). Заразиться можно через поцелуи, оральные отношения и использование интимных «игрушек».
Важно понимать, что выражение: «все лечится» давно уже не касается половых инфекций. Многие ЗППП поддаются лечению, но эффективные методы лечения для самых опасных инфекций – ВИЧ, ВПЧ (вирус папилломы человека), вирусного гепатита отсутствуют. Устойчивой стала и гонорея. Многие ЗППП могут присутствовать и распространяться среди людей, у которых нет каких-либо симптомов, что во много раз повышает риски заражения.
Считается, что презервативы защищают от венерических заболеваний, на само деле они лишь снижают риски. Поэтому, лучший способ избежать заражения гонореей – тщательно выбирать полового партнера.
Гонорея (триппер)

дерматовенеролог / Стаж: 24 года
Дата публикации: 2019-03-27
гинеколог / Стаж: 27 лет
Гонорея (триппер) — это венерический инфекционный процесс, который вызывает поражение слизистой оболочки органов, покрытых эпителием цилиндрического вида и железистым эпителием: матки, нижней кишки, уретры, горловой полости, конъюнктивы глаза, и прочее. Заболевание входит в группу инфекций, передаваемых при интимных контактах, возбудителем является гонококк. Возбудитель может захватывать клеточную поверхность, а также располагаться внутри клеток (эпителия, лейкоцитов, трихомонад).

Иногда гонококки организовываются в особую форму, тогда они становятся неуязвимыми перед антибиотиками, перед прочими лекарственными средствами и антителами (проявлениями иммунной системы).
Гонококковая инфекция по локализации делится на следующие виды:
- мочеполовая гонорея;
- гонорея анально-ректальной области, или гонококковый проктит;
- костно-мышечная гонорея (гонартрит);
- инфекционное поражение конъюнктивы глаза (бленнорея);
- горловая гонорея (гонококкoвый фарингит).
Основной областью поражения инфекционно-воспалительным процессом при гонорее (триппере) является мочеполовая система.
Симптомы поражения: выделения из влагалища или уретры слизи и гноя, сопровождающееся зудом и/или болью в моменты мочеиспускания, а также наличие выделений из анального отверстия. Если поражена глотка, то воспалительный процесс развивается в горле и миндалинах. Не устраненная гонорея способствует развитию воспалительного процесса в области органов малого таза, что приводит к невозможности зачать ребенка. Триппер при беременности часто приводит к заражению новорожденного.
Из нижних областей мочеполовой системы (уретра, цервикальный канал, периуретальные желёзы) триппер может попадать в верхние отделы (это матка с придатками и брюшина). Вагинит, вызванный гонореей, встречается весьма редко, что обусловлено защитными свойствами слизистой влагалища. Гонококки не могут преодолеть такой барьер. Однако, в случае определенных изменений в слизистой (в период беременности и менопаузы) развитие гонорейного вагинита возможно.
Основное распространение гонорея имеет в среде молодых людей обоих полов в возрасте 20 — 30 лет, тем не менее, страдать ей могут люди любого возраста. Осложнения гонореи очень опасны. Это различные дисфункции мочеполовой системы, сексуальные расстройства, стерильность (бесплодие) у мужчин и у женщин. Возбудитель гонококк через кровь может вызывать поражение суставов, порой воспаление мозговых оболочек головного и спинного мозга, внутренней сердечной оболочки, бактериемию, острые септические состояния. Осложнением может быть инфицирование плода в момент родов от зараженной матери.
В случае, если симптомы гонореи практически не заметны или отсутствуют, больные могут усугубить течение болезни, а также распространить инфекцию, не подозревая о ее наличии долгое время.
Заражение гонореей
Гонорея как инфекция имеет высокий уровень заразности, передается половым путем (99 из 100 случаев), и только 1 случай из 100 — это бытовые заражения через личные вещи больного и предметы гигиены (полотенца, мочалки и прочее), а также заражение ребенка при родах.
Заражение гонореей происходит в результате всех видов интимных контактов (вагинальном, оральном и анальном).
Статистика заражений гонореей у женщин такова, что вероятность инфицирования составляет 50-80% после интимного контакта с заболевшим мужчиной. Статистика для мужчин: вероятность заражения после контакта с больной женщиной — 30-40%, гораздо меньше, чем у женщин, что обусловлено строением и свойствами мужской мочеполовой системы (узкий уретральный канал, возбудители болезни могут быть вымыты из канала при мочеиспускании). Количество случаев заражения повышается у мужчин при контакте с инфицированной партнершей в период менструации, а также в случае долгого полового акта и его интенсивного завершения.
Бессимптомный (инкубационный) период гонореи варьируется в промежутке от 1 дня до 2-х недель, в отдельных случаях до месяца.
Заражение новорожденного при родах
Гонококк не может проникнуть через защищенные оболочки плода при беременности, тем не менее, несвоевременный их разрыв приводит к заражению околоплодной жидкости и плода. Часто инфицирование гонореей новорожденного происходит в момент его прохождения по родовым путям зараженной матери. Возбудители попадают на конъюнктиву глаз, у девочек еще и проникают на слизистую половых органов. Причиной младенческой слепоты в 50% случаев является заражение гонореей.
Осложнения гонореи
Гонорею трудно выявить на ранней стадии, если она протекает бессимптомно, это приводит к дальнейшему развитию заболевания, что чревато серьезными осложнениями.
Осложнения гонореи у женщин
Если инфекция у женщин восходящая, это может быть обусловлено менструацией непосредственно после заражения, разного рода диагностическими процедурами и хирургическими вмешательствами (прерывание беременности, установка противозачаточных спиралей), повреждающими слизистые поверхности женских органов или их участки и ослабляющими иммунитет.
В зону поражения мочеполовой гонореи включаются матка, фаллопиевы трубы, оболочка яичников, процесс может дойти до образования абсцессов. Поражение гонококками приводит к сбоям в менструальном цикле, образованию спаек в трубах, к внематочной беременности и бесплодию. У беременной женщины гонорея с большой вероятностью может спровоцировать выкидыш, преждевременные роды и заражение младенца, послеродовое септическое осложнение.
Осложнения гонореи у мужчин
Для мужчин осложнение гонореи грозит гонококковым эпидидимитом, нарушением процесса выработки спермы, снижением оплодотворяющей функции сперматозоидов.
Возбудители могут распространяться на поверхности мочевого пузыря и сопутствующих органов, почек, прямой кишки, горловины, могут быть поражены лимфожелезы, суставы, а также прочие внутренние органы.
Только незамедлительное начало лечения, соблюдение всех предписаний врача и здоровый образа жизни поможет мужчинам избежать подобных последствий восходящей гонореи.
Профилактика гонореи
Предупредить заражение и распространение гонореи поможет:
- контроль личной гигиены, избегание случайных сексуальных контактов, использование презервативов;
- определение и лечение носителей гонореи на ранней стадии, обращая внимание на группы риска;>/li>
- прохождение профосмотров работниками детских учреждений и сферы питания, медиками.
Необходимо обследовать беременных женщин и контролировать их беременность. Введение раствора сульфацила натрия новорожденным в глаза позволит предотвратить развитие гонореи, если происходит заражение при родах.
Симптомы гонореи
По сроку заболевания различается свежая гонорея (менее 2-х месяцев с момента заражения) и хроническая гонорея (более 2-х месяцев).
Свежая гонорея протекает по-разному: в острой, подострой, торпидной (с малыми симптомами) формах. Существуют формы болезни, при которых любые симптомы и беспокойства для больного отсутствуют, несмотря на то, что инфекция находится в организме.
Современная гонорея иногда меняет свои симптомы, они трудно соотносимы с классическими клиническими симптомами этой болезни. Это связано еще и с тем, что часто инфекция бывает смешанная (с хламидиозом и трихомонадиозом), и в этом случае симптоматика меняется (удлиняется скрытый период, диагностика и лечение затрудняются).
На практике встречаются много и малосимптомных, и бессимптомных вариаций болезни.
Типичные симптомы острой формы инфекции у женщин:
- гнойные и серозно-гнoйные выделения из влагалища;
- повышенная частотность мочеиспускания, боли, жжение, зуд;
- опухание, отек и образование язв слизистых оболочек;
- внеменструальные кровотечения;
- боли в нижней брюшине.
В 50 случаев из 100 гонорея у женского пола протекает либо неинтенсивно, либо с минимальными проявлениями, либо без проявлений вовсе.
В таких случаях запоздалое обращение к венерологу грозит развитием продвигающегося далее воспалительного процесса: может произойти гонорейное поражение матки, фаллопиевых труб, яичников, брюшины.
В результате можно ощущать симптомы: ухудшение общего состояния, повышение температуры (выше 38° С), нестабильность менструальной функции, тошноту, рвоту, диарею.
Гонорея у девочек протекает в острой форме. Ее проявления: отеки и гиперемия вагинальной слизистой и преддверия влагалища, жжение и зуд половых органов, возникновение гнойных выделений, боли во время мочеиспускания.
Мужская гонорея проявляется обычно в виде сильного уретрита:
- появление жжения, зуда, отека уретры;
- наличие интенсивных гнойных и серозно-гнойных выделений;
- частое болезненное мочеиспускание, иногда затруднённое.

Если гонорея имеет восходящую форму, то поражению подвергаются тестикулы, предстательная железа, семенные пузырьки (железы), происходит повышение температуры, появляется озноб, болезненные испражнения.
Гонококковый фарингит характеризуется следующими проявлениями: покраснение и болевые ощущения в горле, повышенная температура. Часто такая форма никак себя не обнаруживает.
Если у больного гонококковый проктит, то он может страдать болями в области анального отверстия (в момент дефекации) и от постоянных анальных выделений. Чаще всего симптомы маловыраженные.
Если гонорея приобрела хроническую форму, то наблюдается медленное течение болезни, прерывающееся регулярными обострениями. В ходе болезни можно наблюдать спаечные процессы в области малого таза. У мужчин ощущается снижение сексуального влечения, у женщин — нарушение в менструальном цикле и фертильной функции.
Диагностика гонореи
Чтобы окончательно определить наличие гонореи, наличие клинических симптомов — не ключевой показатель, так как еще необходимо лабораторное выявление наличия гонококков в организме:
- анализ под микроскопом мазков, взятых с поверхности слизистой;
- посев изъятых бактерий из взятого материала в специфических питательных средах в целях выделения культуры гонококков;
- ПЦР и ИФA-диагностика.
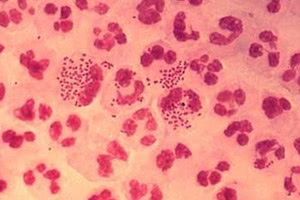
В микроскопном анализе мазков, окрашенных по методике Грама и метиленовым синим, возбудитель, гонококк, определяется по стандартной бобовидной форме и парности, негативной Грам-реакции и внутриклеточному положению.
Стандартный метод не всегда приводит к обнаружению гонококков, так как возбудитель гонореи склонен к изменчивости.
Диагностируя бессимптомные формы гонореи и это заболевание у детей и беременных, целесообразнее всего использовать метод выделения культур (диагностика с точностью выше 90%). Также применяется метод селективных сред (кровяной/шоколадный агар) с примесью антибиотиков, с помощью которого точно можно диагностировать наличие гонореи при небольшом количестве гонококков и степень их чувствительности к данным антибиотикам. Гнойные выделения из мочевого канала (уретры, цервикального канала), нижней кишки, конъюнктивы глаза, горловины также являются характерным признаком болезни и материалом для анализа на предмет выявления гонореи.
Нередко гонорея протекает в смешанном виде, то есть помимо гонококков в организме могут быть другие инфекции, передаваемые при интимном контакте. В связи с этим больного обследуют и на прочие такие инфекции. Проводится анализ на гепатит, СПИД, сифилис, УЗИ области малого таза, берутся общие и специфические анализы крови и мочи, делается уретроскопия у мужчин, а также цитология слизистой цеpвикального канала, кольпоскопия у женщин.
Лечение гонореи
Настоятельно не рекомендуется заниматься самолечением при гонорее. Это чревато трансформацией болезни в хроническую форму, что вызовет необратимые негативные изменения в организме.
Необходимо обследовать и провести курс лечения всех интимных партнёров заболевшего, которые имели с ним контакт за последние 2 недели или последнего полового партнёра при наличии более раннего контакта.
При бессимптомной гонорее необходимо обследовать и излечить всех сексуальных партнёров заболевшего за последние 2 месяца.
В период лечения строго запрещаются половые контакты, принятие алкоголя, во время диспансерного наблюдения разрешены интимные контакты с презервативом.
В современных условиях венерологи используют высокоэффективные препараты, которые позволяют достаточно быстро справиться с гонореей.
Для назначения верного курса лечения при гонорее необходимо учитывать степень развития заболевания и его срок, симптоматику, локализацию возбудителей и наличие сопутствующей инфекции, имеющиеся осложнения.
При обостренной форме восходящей гонореи больного госпитализируют для проведения курса лечения.
Оперативное лечение
При возникновении гнойных абсцессов (пельвиоперитонита, сальпингита) проводится их немедленное оперативное устранение путем лапароскопии или лапаротомии.
Антибиотикотерапия
Основным методом лечения гонореи является терапия, основанная на использовании антибиотиков, с учетом возраста больного и локализации поражения. Во внимание принимается устойчивость отдельных видов гонококков к данным препаратам (например, пенициллину).
Если текущий антибиотик не имеет эффекта, то выбирается другой препарат для лечения.
Инфицированной матери назначают антибиотики, безопасные для плода (спектиномицин, цефтриаксон, эритромицин). Профилактическое лечение новорождённых проводят путем введения цефтриаксона внутримышечно, промывают глаза раствором нитрата серебра или закладывают эритромициновую глазную мазь.
Если инфекция смешанная, лечение инфекции может быть изменено. При малосимптомных, бессимптомных и хронических формах болезни основное лечение важно сочетать с местным лечением, иммунотерапией и физиопроцедурами.
Местное лечение
Местное лечение гонореи предполагает введение в половые пути слабых растворов проторгола и нитрата серебра, спринцевание ромашковым настоем.
Иммунотерапия
Иммунотерапия проводится в отсутствии обострений для улучшения реагирования иммунной системы на инфекцию. Различают специфическую (лечение гоновакциной) и неспецифическую (лечение аутогемотерапией, продигиозаном, пирогеналом, левами злом, прочим). Иммунотерапия противопоказана детям до 3-х лет.
Физиолечение
Физиолечение, включающее, электрофорез, ультрафиолетовое облучение, магнито- и лазеротерапию показано, если отсутствует острый воспалительный процесс.
Курс лечения антибиотиками сменяется приемом бифидо- и лактопрепаратов (приемом внутрь орально или внутривагинально).
Курс лечения гонореи, по результатам которого исчезают ее симптомы и не выявляется возбудитель после лабораторных исследований (спустя 7-10 дней после окончания курса), считается успешно завершенным.
После окончания лечения при применении современных высокоэффективных антибиотиков рекомендован единичный контрольный осмотр пациента, чтобы сделать вывод относительно эффективности такого лечения.
В случае сохранения клинических симптомов гонореи и при высокой вероятности повторного заражения или рецидива болезни, назначается лабораторный контроль.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
- Бовеноидный папулез
- Гигантская кондилома Бушке-Левенштейна
- Гонорея (триппер)
- Кандидоз
- Остроконечные кондиломы
- Паховый лимфогранулематоз
- Первичный сифилис
- Сифилис
“Лицензии Департамента здравоохранения города Москвы”





