Гидроцеле
Водянка яичка, иначе водянка оболочек яичка или гидроцеле яичка представляет собой заболевание, при котором происходит избыточное накопление жидкости в оболочках яичка. Объем жидкости, скапливающийся в соответствующей половине мошонки, может варьировать от нескольких миллилитров до 1-3 л (в исключительных случаях). Это заболевание встречается довольно часто и наблюдается как у детей, так и у взрослых. У взрослых оно чаще возникает в возрасте 20-30 лет и имеет приобретенный характер.


Гидроцеле яичка
- Причины
- Факторы риска
Причиной врожденной водянки (гидроцеле) яичка чаще всего бывает незаращение влагалищного отростка брюшины после опущения яичка в мошонку.
Причины возникновения приобретенной водянки (гидроцеле) яичка:
- воспалительные заболевания придатка или самого яичка (орхоэпидидимит);
- травмы мошонки (в том числе и такие незначительные, что человек поначалу не обращает на них внимания);
- тяжелая сердечная недостаточность;
- как осложнение после операций по поводу варикоцеле и паховых грыжесечений;
- нарушение лимфооттока при поражениях паховых и тазовых лимфоузлов.
Процесс может идти на протяжении нескольких лет, без боли и каких-либо расстройств – такая водянка называется хронической. Острая форма без соответствующего лечения может перейти в хроническую.
К факторам риска возникновения и прогрессирования водянки оболочек (гидроцеле) яичка относятся:
- ушибы в области наружных половых органов (удары руками, ногами, различными предметами);
- травматическое повреждение органов мошонки во время занятий спортом (тяжелая атлетика, борьба, пауэрлифтинг, велосипедный спорт и т.д.

Мужчинам, занимающимся силовыми видами спорта, следует знать, что при первых признаках отека мошонки, им обязательно надо обратиться к специалисту!
Гидроцеле яичка – симптомы
Накопление жидкости протекает медленно и незаметно, иногда скачкообразно. У пациентов отмечается увеличение мошонки в размерах, яичко невозможно прощупать. Иногда размеры мошонки бывают столь велики, что это мешает носить одежду, является причиной тупой, ноющей боли в месте поражения, а также может провоцировать нарушение мочеиспускания. Становится невозможным совершать полноценный половой акт. Качество жизни пациента снижается, нарушается ее привычный ритм.
Когда обратиться к врачу при гидроцеле яичка?
Если Вы ощущаете припухлость или отек мошонки, то должны обязательно обратиться к врачу. Увеличение мошонки возможно не только при гидроцеле, но и при других заболеваниях, в частности при возникновении паховой грыжи. Лечение этого недуга будет принципиально отличаться.
Гидроцеле яичка имеет гладкую поверхность и плотно-эластическую консистенцию. Яичко обычно прощупать не удается. Так как водяночная жидкость при гидроцеле яичка обычно прозрачная, то существует специальный диагностический тест – диафаноскопия – просвечивание мошонки ярким светом. При диафаноскопии отмечается просвечивание всего образования. Симптом просвечивания бывает отрицательным только в тех случаях, если оболочки яичка резко утолщены, имеются гематоцеле или пиоцеле (кровь или гной в оболочках яичка), либо опухоль яичка. Если у пациента, например, паховая грыжа, а в мошонке располагаются петли кишечника, то просвечивания также наблюдаться не будет. Обычно дифференцирование гидроцеле с вправимой паховой грыжей не вызывает трудностей – последняя, как правило, вправляется в брюшную полость.
Почему водянку (гидроцеле) яичка надо лечить?
Яичко весьма чувствительно к колебаниям температуры и может нормально функционировать в узком температурном диапазоне. Водяночный мешок представляет собой дополнительную прослойку вокруг яичка, которая препятствует нормальной терморегуляции, что приводит к перегреву яичка. Повышение температуры мошонки нарушает его работу. В результате страдает сперматогенез и гормональная функция яичка, что может стать причиной бесплодия.
Гидроцеле яичка – если не лечить
- увеличенная, ассиметричная мошонка, с эстетической точки зрения, имеет очень непривлекательный вид;
- при запущенных случаях, когда в мошонке скапливается до нескольких литров жидкости, оперативное лечение не приносит ожидаемых результатов, т.к. в тканях уже произошли необратимые изменения;
- из-за постоянной компрессии страдает кровообращение в пораженном органе. Это может стать причиной нарушения сперматогенеза, а в запущенных случаях привести к атрофии яичка.
Гидроцеле яичка – лечение
- Общие принципы
- Операция Винкельмана
- Операция Бергмана
При своевременном обращении к врачу исход заболевания в большинстве случаев благоприятный. Если гидроцеле является следствием развития других заболеваний (воспаления, гонореи и др.) необходимо сначала провести лечение именно этих недугов. Реактивная водянка оболочек яичка при остром эпидидимите, орхите требует проведения консервативного лечения — полного покоя, ношения суспензория, антибактериальной терапии. Для всех остальных разновидностей водянки яичка метод лечения – хирургический. Единственное исключение – операция не производится детям до 1-1,5 лет (врожденная водянка). Из радикальных методов оперативного лечения лучшими являются операции Винкельмана и Бергмана.
Операция Винкельмана проводится под местной анестезией или наркозом. Разрез кожи выполняется по передней поверхности мошонки. Яичко выводится в рану, после чего выполняется короткий разрез водяночного мешка и жидкость эвакуируется. После этого оболочки широко рассекаются, выворачиваются наизнанку и ушиваются. Следующим этапом яичко погружается в мошонку и на кожу накладываются узловые швы. Обычно в ране оставляется небольшой дренаж для профилактики скопления раневого отделяемого в первые дни после операции. Швы рассасываются самостоятельно, необходимости в их удалении нет.
Операция Бергмана при гидроцеле выполняется у взрослых мужчин при наличии гидроцеле больших размеров. Учитывая большую площадь влагалищной оболочки и утолщение стенок, оболочка иссекается. Остальные этапы выполняются аналогично предыдущей методики.
После операции водянки яичка
Дата публикации статьи – 17.06.2021

Что происходит сразу после операции?
Восстановление после хирургического вмешательства проходит под контролем медицинского персонала в специально оборудованной палате. Период полного восстановления непродолжителен и, как правило, уже через пару часов вы сможете отправляться домой. Перед отъездом вы еще раз побеседуете с врачом и получите рекомендации, которые помогут вам как можно быстрее восстановиться после лечения.
Боль после операции водянки яичка
Через четыре часа после возвращения из операционной действие обезболивающих препаратов заканчивается, поэтому у вас может появиться дискомфорт или боль в области послеоперационной раны. Это нормально. Болевой синдром выражен не сильно, и с ним прекрасно справятся нестероидные противовоспалительные препараты, например, кеторолак или ибупрофен. Умеренный болевой синдром может сохраняться несколько дней после операции.
Дома после операции водянки яичка
Мошонка, как правило, выглядит отечной и синюшной. Это не должно вас пугать, через 2-3 недели отечность и синюшность полностью уйдут.
Первые 24 часа не рекомендуется мочить рану, поэтому лучше воздерживаться от принятия душа или ванны, а прибегнуть к обтиранию влажной губкой. В дальнейшем стоит ограничить длительность водных процедур до тех пор, пока рана полностью не заживет, так как это может способствовать более быстрому рассасыванию швов и инфицированию. Первые три дня необходимо менять послеоперационную повязку по мере загрязнения, далее рану можно вести открыто. Не менее одного раза в день обрабатывайте шов противомикробными растворами.
В настоящее время чаще используется саморассасывающийся шовный материал. Поэтому после операции не требуется удалении швов. Если в процессе хирургического вмешательства использовались скобки или не рассасывающиеся нити, необходимо обратиться к врачу через 7-10 дней для их удаления.
Как выглядит шов после операции водянки яичка?
Многих пациентов интересует этот вопрос. И родители детей, и мужчины боятся, что шрам после операции будет выглядеть не эстетично или даже безобразно. Заживление раны зависит не только от техники наложения швов, но и от самого пациента и соблюдения им рекомендаций по уходу за раной. Кроме того, у некоторых людей отмечается повышенная склонность к формированию келоидных рубцов.
При операции водянки яичка из пахового доступа хирурги накладывают косметические внутрикожные швы. Поэтому в итоге достигается прекрасный косметический эффект и после полного заживления раны шов едва заметен.
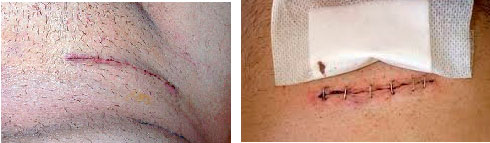
Рисунок. Вид раны через три дня после операции.
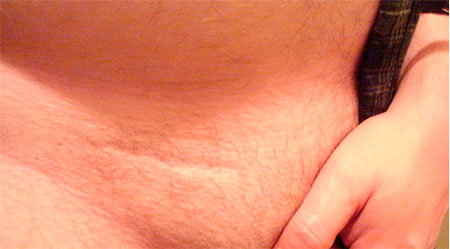
Рисунок. Через год после операции.
После операции из мошоночного доступа косметический эффект также прекрасен. Кожа мошонки очень хорошо кровоснабжается и имеет складчатое строение. И вам не стоит пугаться вида швов сразу после операции, через некоторое время рубец с трудом определяется.
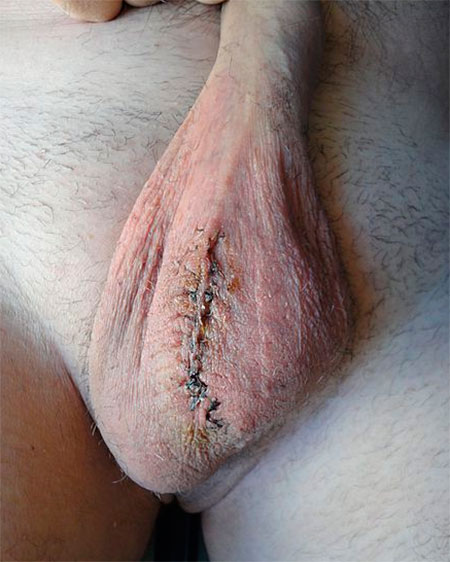
Рисунок. Три дня после операции при водянке яичка из пахового доступа.
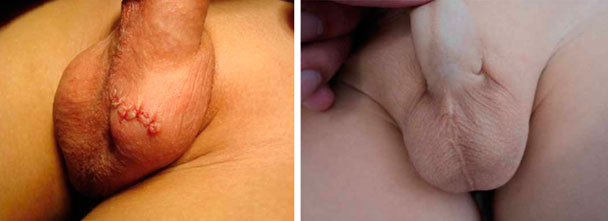
Рисунок. Через три дня и через год после операции.
Врачи советуют после хирургического вмешательства носить поддерживающее нижнее белье, что уменьшает чувство дискомфорта в области паха и способствуют более быстрому уменьшению отечности мошонки.
Также рекомендуется воздержаться от половой активности в течение 10 дней после операции водянки яичка.

Рисунок. Поддерживающее белье.
Когда можно возвращаться к работе?
Через 4-7 дней после операции водянки яичка состояние здоровья полностью восстанавливается, и вы можете возвращаться на работу.
Рекомендуется избегать любых физических нагрузок в течение 2-4 недель.
Восстановительный период протекает у каждого человека по-разному. Чем точнее вы будете следовать рекомендациям, тем быстрее проходит восстановление после операции водянка яичка.
Нужна ли диета после операции водянки яичка?
После операции водянки яичка не требуется соблюдения особой диеты. Первое время после хирургического вмешательства могут наблюдаться проблемы со стулом (запоры). Чтобы этого избежать рекомендуется пить больше жидкости или потреблять больше клетчатки. В случае необходимости можно прибегнуть и к помощи слабительных препаратов.
Какие осложнения могут возникнуть после операции водянки яичка?
Часто встречающиеся осложнения (не менее чем в 1 случае из 10)
- Отек и синюшность мошонки;
- Отделение из раны светло-желтой жидкости в течение нескольких дней после операции;
Редкие (частота встречаемости от 1 из 10 до 1 из 50)
- Гематома мошонки, которая рассасывается в течение нескольких недель после операции. В некоторых случаях требуется повторное хирургическое вмешательство;
- Инфекция послеоперационной раны или яичка, требующая назначения антибиотикотерапии, а в редких случаях и дренирования мошонки.
Очень редкие (менее чем в 1 случае из 50)
- Рецидив водянки яичка;
- Хроническая боль в области мошонки;
- Задержка мочеиспускания;
- Повреждение структур семенного канатика.
При длительной задержке мочи, возникновении признаков инфекции, усиления болевого синдрома, увеличения отечности мошонки или появления гнойного отделяемого из раны необходимо незамедлительно обращаться к врачу.
Операции по поводу водянки яичка

Гидроцеле (или водянка оболочек яичка) — это скопление жидкости (чаще серозной) в полостях оболочек одного или обоих яичек.
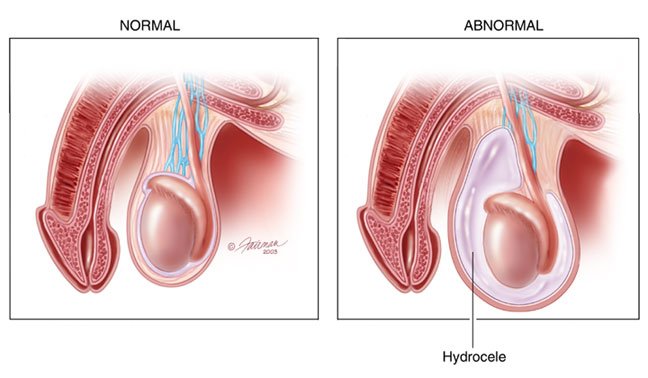
Признаки водянки яичка
Признаки водянки яичка: увеличение одного или сразу двух яичек в объеме (при этом само яичко прощупать, чаще всего, невозможно), кожа мошонки разглаживается, возникает тупая, ноющая боль в области мошонки, может повышаться температура тела, при большом скоплении жидкости затруднена двигательная активность и ношение нижнего белья. В случае выявления у пациента одностороннего или двустороннего гидроцеле, единственным способом избавления пациента от водянки является оперативное пособие.
Диагностика гидроцеле
Гидроцеле чаще встречается с одной стороны и представляет собой плотное на ощупь, эластичное или напряженное, безболезненное образование, прозрачное при просвечивании мошонки ярким источником света (диафаноскопии). В норме, между оболочками яичка содержится небольшое количество жидкости. Гидроцеле возникает вследствие нарушения баланса между образованием и обратным всасыванием жидкости, сохранения связи оболочек яичка с брюшной полостью, нарушением оттока лимфы от яичка (например, после операций по поводу варикоцеле).
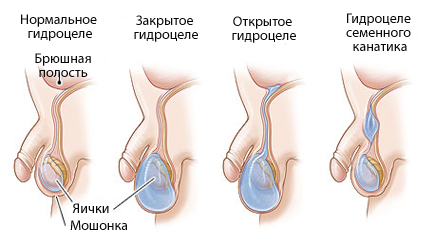
На рисунке выше показан жидкостной мешок яичка в норме, при не связанном с брюшной полостью гидроцеле, при связанном с брюшной полостью гидроцеле. Отдельно показано гидроцеле семенного канатика (фуникулоцеле) — осумкованное скопление жидкости в его оболочках.
Водянка яичка может быть безвредным состояниям, однако при ее больших размерах (со временем большинство возникающих гидроцеле склонны увеличиваться) создается эстетический дискомфорт для пациента, неудобства при ходьбе, занятий сексом, а также может возникать сдавление яичка с нарушением кровообращения в нем и ухудшением его спермообразующей функции.
Диагноз водянки яичка обычно предполагается врачом по результатам беседы с пациентом, осмотра и ощупывания мошонки, и окончательно подтверждается при ультразвуковом исследовании мошонки. Выявленное гидроцеле крупных размеров, а также гидроцеле, доставляющее значительный дискомфорт и гидроцеле после операций по поводу варикоцеле являются показаниями к хирургическому лечению.
Операции по поводу гидроцеле
В зависимости от вида, размера и давности гидроцеле используются различные методики операции. У детей, у которых чаще наблюдается связанное с брюшной полостью гидроцеле, операция производится со стороны паха и включает выделение и перевязку канала, соединяющего оболочки яичка с брюшной полостью. У взрослых, напротив, водянка в подавляющем большинстве случаев не имеет связи с брюшной полостью. Под местным (при маленьких размерах гидроцеле) или спинномозговым (при больших размерах) обезболиванием хирург производит вскрытие мошонки и ее внутренний осмотр. Водяночный мешок, содержащий яичко внутри, широко вскрывается, жидкость отсасывается специальным прибором. Затем оболочки яичка ушиваются.
При водянке оболочек яичка чаще всего выполняют один из трёх видов оперативных пособий:
Операция Винкельмана, в ходе которой один из листков собственной оболочки яичка рассекают по передней поверхности, затем его выворачивают и ушивают позади яичка, тем самым устраняя замкнутость водяночного мешка.
Операция Бергмана отличается от предыдущей операции тем, что после рассечения собственной оболочки яичка, ее иссекают, а затем ушивают позади яичка. (образующие жидкость оболочки большей частью удаляются).
Операция Лорда заключается в рассечении оболочек яичка и эвакуация жидкости, затем выполняется гофрирование влагалищной оболочки вокруг яичка. Особенностью этого оперативного пособия служит то, что яичко не освобождается от окружающей ткани и не вывихивается в рану, тем самым снижается риск травмирования прилежащих тканей и сосудов.
Вышеперечисленные оперативные пособия позволяют предотвратить повторное накопление жидкости, тем самым избавить пациента от повторного гидроцеле. Между перечисленными операциями нет принципиальной разницы, а выбор оперативного пособия обуславливается объемом водянки яичка и зачастую определяется хирургом непосредственно во время операции.
Например, операции Винкельмана и Лорда нецелесообразно делать при водянках больших размеров, когда имеется избыточное растяжение оболочек яичка и при длительно текущих гидроцеле, когда оболочки становятся плотными и их гофрирование невозможно.
После операций на мошонке (для создания благоприятных условий для заживления послеоперационного шва, предотвращения развития гематом, спадения отека тканей и скорейшего восстановления нормального кровообращения в яичке) показано ношение суспензория — приспособления, поддерживающего мошонку.
В нашей клинике регулярно проводятся операции по поводу водянки яичка. Записаться на консультацию к нам можно по телефону указанному на сайте.
Причины водянки яичек у мужчин
Причины водянки яичек у мужчин подразделяются на врожденные и приобретенные.
Врожденной причиной возникновения гидроцеле является то, что яичко во внутриутробном периоде, спускаясь в мошонку по паховому каналу, перемещает за собой и часть брюшины (влагалищный отросток брюшины). Затем просвет влагалищного отростка брюшины зарастает. В случае незарастания просвета, из брюшной полости в полость мошонки начинает попадать жидкость. Влагалищный отросток может сообщаться с брюшиной или быть слепым. В случае сообщения влагалищного отростка с брюшиной, жидкость может циркулировать из полости мошонки в брюшную полость. В случае выявления гидроцеле у новорожденного, оперативное лечение не проводится, в надежде на заращении отростка брюшины и рассасывания жидкости из полости мошонки.
Приобретенная водянка яичка возникает при воспалительных заболеваниях органов мошонки, травмах мошонки и промежности, нарушении лимфатического оттока от мошонки.
Водянка яичка после операции варикоцеле
Водянка яичка после операции по поводу варикоцеле относится к одной из наиболее распространенных форм приобретенного гидроцеле. Встречается по разным источникам в 1-10% всех случаев гидроцеле. Основной причиной возникновения послеоперационного гидроцеле многие считают пересечение лимфатических сосудов, сопровождающих яичковые вены или возникающий вследствие нарушения венозного оттока крови от яичка, хронический венозный застой в придатке яичка, который приводит к застойному венозному эпидидимиту.
Признаки урологических болезней: как болят почки, мочевой пузырь и простата
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2019/04/simptomy-urologicheskih-zabolevanij-899×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2019/04/simptomy-urologicheskih-zabolevanij.jpg” title=”Признаки урологических болезней: как болят почки, мочевой пузырь и простата”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 12.04.2019
- Время чтения: 1 mins read
Заболевания мочевыделительной системы могут долгое время не давать симптомов, проявившись сразу серьезными нарушениями – коликой, задержкой мочеиспускания или почечной недостаточностью. Однако даже при наличии жалоб пациенты часто слишком поздно обращаются к врачу, запуская болезнь.
В этой статье мы перечислим очевидные признаки урологических заболеваний, при которых нужно немедленно обратиться к женскому или мужскому урологу.
Как болят почки и другие мочевыделительные органы
Возникающая боль зависит от вызвавшего ее урологического заболевания. Она может быть острой, тупой, ноющей, постоянной, приступообразной. Локализация зависит от места расположения пораженного органа.
- При заболеваниях почек болезненность отмечается в области поясницы примерно на уровне последнего ребра. Ощущения могут отдавать вниз по ходу мочеточника. Болезненность в пояснице сочетается с общей слабостью. В этом виновато снижение уровня гормона эритропоэтина, вырабатываемого почками. Это вещество участвует в образовании эритроцитов – красных кровяных телец крови, переносящих кислород по организму. Поэтому при почечных патологиях наблюдаются снижение работоспособности, хроническая усталость, подавленность, вызванная снижением количества эритроцитов и уменьшением поступления кислорода к тканям.
- При болезнях мочевого пузыря болит внизу живота выше лобка. Боль может отдавать в область паха.
- При уретрите – воспалительном процессе в мочеиспускательном канале, неприятные саднящие ощущения распространяются по ходу уретры.
- При заболеваниях мочеполовых органов у мужчин наблюдается болезненность в промежности, крестце, мошонке и паху.
- При простатите – воспалении предстательной железы – боль отдает в задний проход, с которым непосредственно соприкасается простата. Из-за пережатия уретры увеличенной железой возникает нарушение мочеиспускания.
При вовлечении в воспалительный процесс семявыводящей системы появляются спонтанные болезненные эрекции, а боль в заднепроходной области усиливается. Болезненность при мочевыделительных патологиях часто сочетается с отеками, появлением в моче гноя и крови.
Болезни кишечника и позвоночника, с которыми часто путают проявления почечных патологий, не дают таких симптомов. При их возникновении практически не бывает отеков, не увеличивается количество мочеиспусканий, а у мужчин воспалительный процесс не затрагивает половую функцию.
Точно выяснить, что именно случилось с больным, может только врач после проведения осмотра и дополнительной диагностики.
Почечная колика – боль сильнее, чем при родах
Это состояние, сопровождающееся сильнейшей болезненностью, возникает при выходе камня (конкремента) из почки и продвижении его по мочеточнику. Боль при колике возникает примерно на уровне локтя со стороны спины – как раз в этом месте мочеточники отходят от почек. Иногда болит чуть ниже.
Боль вызывается раздражением мочеточниковой ткани продвигающимся камнем и давлением скопившейся мочи, выход которой он перекрывает. Растяжение почечных лоханок, в которых собирается моча, приводит к спазмам. Возникает сжатие сосудов, ведущее к нехватке кислорода, поступающего к почке, – ишемии почечной ткани. Это усугубляет ситуацию, усиливая болезненность.
Считается, что болевые ощущения, возникающие при почечной колике – одни из самых сильных. Они даже превосходят боли при родах.
Колика может продолжаться разное время, в зависимости от размеров камешка, проскочившего в мочеточник, – чем он меньше, тем быстрее ему удастся попасть в мочевой пузырь. Поэтому боли могут длиться от часа до 12. Предвестником окончания колики служит появление красной или бурой мочи, окрашенной кровью из травмированного мочеточника.
Всё это время больной будет испытывать сильнейшую боль, метаться по комнате, не находя положения, в котором ему станет лучше. Иногда колика затихает, чтобы возникнуть снова. Поэтому в этот период пациенту необходима помощь уролога.
Когда камень проскочит в мочевой пузырь, колика пройдет. В это время нужно обязательно обратиться к урологу и проверить почки, убедившись, что в них не остались камешки. Иначе через некоторое время следующий камень может тронуться с места и кошмар повторится.
Достаточно сильные боли бывают при опущении почек – нефроптозе. Однако, в отличие от колики, они возникают только при физической работе, поворотах туловища и проходят, если лечь на спину или больной бок. Такие симптомы также являются поводом для консультации уролога.
Болезни почек могут протекать бессимптомно
Точнее, симптомы при этих болезнях есть, и они довольно серьезные. Однако заболевание не дает внешних проявлений и жалоб, с которыми обычно обращаются к врачу. Часто такая ситуация возникает при гломерулонефрите – тяжелом заболевании почек, сопровождающемся поражением клубочкового аппарата.
При этом заболевании в 45% случаев не наблюдается выраженной симптоматики. Больные замечают незначительную отечность и небольшое повышение давления. Иногда возникают жалобы на сильную усталость и повышение температуры до 37.1-37.3 по вечерам. Этого уже достаточно, чтобы обратиться к врачу.
Не нужно ждать, когда воспалительный процесс вызовет выраженные отеки, высокое давление, спровоцирует почечную недостаточность и перейдет на надпочечники, вырабатывающие гормоны. В таком случае понадобится помощь не только уролога, но и эндокринолога.
О чём говорят проблемы с мочеиспусканием (дизурия)
При различных почечных патологиях может увеличиться частота мочеиспусканий, измениться количество мочи, выделяемой за сутки и одномоментно. Иногда походы в туалет сопровождаются сильной болью, резью и спазмами.
Дизурические расстройства вызываются не только патологиями органов мочевыделения, но и другими причинами, например заболеваниями репродуктивных органов и нарушениями обмена веществ.
| Нарушение мочеиспускания | Причины |
| Учащенное мочеиспускание, сопровождающееся болью | Острый хронический цистит – воспаление мочевого пузыря и уретрит – воспалительный процесс в уретре |
| Частое мочеиспускание у пожилых женщин | Опущение передней влагалищной стенки |
| Частое обильное мочеиспускание с выделением большого количества светлой мочи | Несахарный и сахарный диабет |
| Учащенное мочеиспускание в ночное время (ноктурия). Затруднение отхождения урины | Аденома простаты |
| Частое мочеиспускание с выделением небольшого количества мочи, не сопровождающееся болью | Камни в мочевом пузыре, интерстициальный цистит – заболевание, сопровождающееся снижением мочепузырного объема. При этих болезнях учащенное мочеиспускание вызвано снижением вместимости мочевого пузыря |
| Затруднение оттока урины | Опухоль простаты, мочевого пузыря, сужение уретры, нарушение сократимости мочепузырных мышц |
| Скопление мочи в мочевом пузыре при отсутствии препятствий для оттока | Атония – нарушение работы мышц органа, чаще всего наблюдающееся в пожилом возрасте |
| Парадоксальная ишурия – слабое мочеиспускание при переполненном пузыре | Опухоли, нарушение работы сфинктера – мышцы, закрывающей выход в уретру |
| Острая задержка мочи – отсутствие мочеиспускания | Острый простатит, аденома простаты, закупорка уретры камнем или кровяным сгустком, сужение и травмы уретры |
| Недержание мочи | Нарушение функций мышц мочевого пузыря, врожденные дефекты, поражение позвоночника, головного мозга, опущение передней влагалищной стенки |
При урологических патологиях в моче могут появляться кровь и гной. Эти симптомы требуют срочного обращения к врачу, поскольку вызвавшие их заболевания могут быть очень опасны.
| Группа | Заболевания, при которых в моче обнаруживаются гнойные и кровянистые примеси |
| Инфекции | ЗППП, особенно гонорея |
| Нарушения свертываемости крови | Геморрагический синдром (склонность к кровоточивости), вызванный поражениями печени, почек, крови, тяжелыми инфекциями |
| Почечные патологии | Пиелонефрит, гломерулонефрит, опухоли, камни |
| Поражения простаты | Опухоли, воспаление |
| Поражение мочевого пузыря | Камни, опухоли, воспаление, полипы |
| Болезни мочеиспускательного канала | Полипы уретры, уретрит |
Обследования при болезнях мочеполовой системы
На приеме уточняется характер болевых ощущений и других жалоб, беспокоящих больного. Врач проводит осмотр, определяя наличие отеков и бледности кожи.
Врач пальпирует (прощупывает) область почек и мочевого пузыря. В норме почки не прощупываются, однако при опухолях, крупных камнях и воспалительных заболеваниях их удается пропальпировать. Для почечных патологий характерен симптом Пастернацкого – боль при поколачивании по пояснице.
Для уточнения диагноза и степени поражения органов пациенту назначаются:
- Общий анализ крови, показывающий признаки воспаления и анемию, вызванную кровопотерей и снижением выработки эритроцитов организмом.
- Общий анализ мочи, выявляющий наличие крови, гноя и белка, появляющихся при патологиях органов мочевыделения.
- Трехстаканная проба мочи, при проведении которой можно выявить, где находится источник появления крови и гноя – в почках, мочевом пузыре, мочеиспускательном канале или простате.
- Определение суточного диуреза – количества мочи, выделенного за сутки. В норме объем урины, выходящей за 24 ч, составляет 1500–2000 мл. Методика позволяет диагностировать увеличение или уменьшение диуреза, свидетельствующее о нарушениях мочевыделения.
- Биохимический анализ на определение почечных показателей – креатинина, мочевины, мочевой кислоты, общего белка, альбумина, электролитов (калия, натрия, хлора).
| Почечный показатель | Норма | |
| мужчины | женщины | |
| Креатинин | 62.0-115.0 мкмоль/л | 53.0-97.0 мкмоль/л |
| Мочевина | 2,8-7,2 ммоль/л | |
| Мочевая кислота | 210.0-420.0 мкмоль/л | 150.0-350.0 мкмоль/л |
| Общий белок | 66-83 г/л | |
| Альбумин | 35-52 г/л | |
| Калий (К+) | 3,5-5,5 ммоль/л | |
| Натрий (Na+) | 136-145 ммоль/л | |
| Хлор (Сl-) | 98-107 ммоль/л | |
- УЗИ почек, мочевого пузыря и ТрУЗИ простаты, при проведении которых видны патологические очаги, расположенные в этих органах. Диагностика позволяет определить заболевания даже на самой ранней стадии.
- Цистоскопия – осмотр внутренней поверхности мочевого пузыря с помощью специального прибора – цистоскопа. Исследование позволяет не только обнаружить патологические очаги, но и убрать их при проведении процедуры.
- Биопсия почек, мочевого пузыря и предстательной железы, позволяющая взять образцы тканей на анализ. Методика выявляет раковые, предраковые и другие опасные заболевания.
С результатами диагностики нужно обратиться к урологу, который назначит лечение обнаруженных заболеваний. Во время лечебного процесса проводятся дополнительные обследования, позволяющие оценить его эффективность. Современная медицина позволяет выявить и вылечить большинство урологических патологий.





Цистит. Симптомы у мужчин
- Главная
- Советы специалистов
- Цистит. Симптомы у мужчин

Легенда о том, что заболевание цистит, касается только женщин, в корне неверна. Цистит у мужчин – явление не менее распространённое, чем у представительниц слабого пола.
Записаться на прием
Общие сведения о мужской болезни
Цистит у мужчин – болезнь инфекционного характера. Распространенность этого заболевания у мужчин гораздо меньше, чем у женщин. Объясняется это тем, что бактериям, вызывающим болезнь, сложнее попасть в мужской организм. Мужская уретра длиннее, поэтому инфекция добирается до внутренних органов мужчин не так часто, как у женщин.
Цистит – заболевание, которое поражает мочеполовую систему независимо от пола человека. Особенности протекания и симптомы болезни у представителей разного пола несколько отличаются, хотя есть и общие признаки.
Цистит у мужчин – процесс воспаления органов мочевыводящей системы. При этой болезни поражается слизистая ткань мочевого пузыря, в результате чего мужчина испытывает дискомфорт и не может жить полноценной жизнью.
Проявления анормальной деятельности мочевого пузыря: болезненные и частые мочеиспускания, появление слизи и крови в моче, многократные позывы к ночному посещению туалета. Пациент не сразу может обратиться к врачу, это опасно своими последствиями, т.к. цистит может стать хроническим и привести к другим осложнениям.
Чтобы не запускать болезнь – постарайтесь своевременно обратиться в ЦМ «Глобал клиник» к опытным специалистам.

Классификация цистита
Существует несколько признаков, положенных в основу классификации болезни.
По способам проявления
По способам проявления существует два вида цистита:
- Острый
- Хронический
Цистит острого типа у мужчин может возникать:
- впервые;
- не чаще одного случая в год;
- с периодичностью 2 и более раз в 365 дней.
Для возникновения острого цистита складываются неблагоприятные факторы в виде бесконтрольного приема некоторых медицинских препаратов, термохимического воздействия на мужчину.
Инфекция, попадающая в организм мужчин, также может вызвать определенные симптомы, характерные для цистита острой стадии.
Хроническую форму болезни можно подразделить на такие подвиды:
- Латентный (симптомы цистита у мужчин в этом случае сглажены). Периодичность возникновения заболевания – больше двух случаев в год, болезнь протекает стабильно или с редкими периодами обострений.
- Персистирующий. Процесс воспаления и развития цистита диагностируется дважды за год и чаще.
- Интерстициальный. Это самая тяжелая форма развития болезни. Цистит прогрессирует и может привести к серьезным осложнениям.
По этиологии возникновения
Врачи выделяют по данному признаку такие формы цистита у мужчин – первичный и вторичный.
Первичный цистит никак не связан с другими патологиями мужчины. Это самостоятельное заболевание.
Вторичная форма может быть следствием проблем в мочеполовой системе и других органах пациента. Мужчинам с аденомой простаты, с болезнями позвоночного столба, с аномалией развития мочевого пузыря, с попаданием инородных фрагментов следует быть готовыми к такого рода заболеванию.
По локализации воспаления
Шеечная, диффузная, тригонитная, очаговая форма цистита — такой диагноз ставится в зависимости от места расположения очага болезни.
Для каждого типа болезни характерно наличие своих симптомов: при шеечном цистите не держится моча, пациент часто «бегает» в туалет; диффузная форма характеризуется обширностью распространения воспаления; при тригоните в моче появляются сгустки крови и гноя.
Причины цистита у мужчин
Цистит чаще всего провоцируют различные инфекции, проникающие в мужской организм. Мочевой пузырь, в который попали кишечная, синегнойная, туберкулезная палочки, стафилококки, гонококки, начинает давать сбои, возникает воспаление разной этиологии и локализации.
Для появления цистита у мужчин существует много неблагоприятных моментов:
- слабая иммунная система;
- мощное радиационное облучение мужчины;
- аллергия;
- длительное и сильное переохлаждение;
- наличие инфекций;
- травмы в области мочевого пузыря.
Не лучшим образом действуют на мужчину частые стрессы, чрезмерное увлечение работой, курением, алкоголем, беспорядочная сексуальная жизнь.
Мужчин, перенесших непрофессиональное оперативное вмешательство в области уретры, мочевого пузыря, стоит предостеречь о возможных нехороших последствиях.
Довериться врачам-профессионалам из ЦМ «Глобал клиник» — первый шаг к успешному решению проблемы.
Симптомы мужского цистита
Для цистита у мужчин наиболее характерно:
- Учащенное (нередко с трудностями и болями) мочеиспускание.
- Изменение запаха мочи.
- Присутствие в моче гноя, кровянистых выделений.
- Жжение и зуд при мочеиспускании.
Специфические симптомы могут сопровождаться общими негативными признаками: слабостью, снижением способности к выполнению привычной работы, болезненными проявлениями в области паха, мошонки, мочевого пузыря, повышением температуры тела.
Мужчина с циститом становится нервным, раздражительным, уязвимым для других болезней – наличие этих симптомов индивидуально.
Интенсивность признаков заболевания растет вместе с запущенностью и прогрессированием цистита.
Диагностика
Успех лечения во многом зависит от своевременной диагностики. Современные методы постановки диагноза применяют медицинские специалисты ЦМ «Глобал клиник».
Врач, который ведет прием, внимательно выслушивает жалобы пациента, составляя анамнез болезни. После этого пациента попросят сделать анализ мочи. Метод Нечипоренко и посев на бактерии – эффективные способы диагностики.
Скорость и беспрепятственность процесса прохождения мочи по уретре и другим органам выделительной системы может определить метод урофлоуметрии.
Применение эндоскопа в цитоскопии делает возможным осмотр мочевого пузыря изнутри. Этот метод дает точную картину возможных патологий органа.
Мужскую разновидность цистита можно диагностировать при помощи УЗИ простаты с выявлением количества остаточной мочи. Применение ультразвука для обследования мочевого пузыря затрудняется из-за переполненности этого органа.
Исследование крови на общий анализ также назначают пациентам для выявления причин заболевания.
Лечение
Лечение сводится к целому комплексу эффективных мер, следовать которым нужно обязательно.
Медикаменты
Основные препараты, дающие отпор циститу, — антибиотики. Больного могут положить в стационар или эти лекарства он будет принимать амбулаторно. Все зависит от того, как далеко зашел процесс развития болезни.
Конкретные препараты антибиотиков определяет врач после определения причины и характера заболевания, изучения лабораторных анализов.
Квалифицированные специалисты ЦМ «Глобал клиник» примут все меры, чтобы лечение было максимально результативным.
Лекарства против инфекций пропишут врачи, если причина заболевания именно в этом. При сильных болях порекомендуют эффективные обезболивающие препараты.
Фитотерапия
Отвары из трав, которые обладают мочегонным, противовоспалительным действием, дополнят медикаментозное лечение. При цистите заваривают толокнянку, брусничный лист, полевой хвощ.
Они помогут быстрее снять воспаление, «изгнать» из мочевого пузыря остаточную мочу, нормализовать процесс мочеиспускания.
Применение фитотерапевтических препаратов необходимо обсудить с лечащим врачом и применять их в комплексе с медикаментами.
Физиотерапия
Данная методика не подходит для пациентов с обострением болезни. Болезнь в хронической форме или после снятия ее острого периода можно купировать дополнительными физиотерапевтическими способами:
- электрофорез;
- использование лечебных грязей;
- лечение магнитами;
- УВЧ и др.
Профилактика
Заболевание легче предупредить, поэтому пациентам не следует пренебрегать простыми советами по профилактике этой болезни:
- проходите регулярные обследования у специалистов;
- не запускайте обнаруженные инфекции любой локализации;
- избегайте вредных привычек (курение, алкоголь, беспорядочный секс, наркотики);
- соблюдайте режим питания;
- чаще бывайте на свежем воздухе;
- постарайтесь вести активный образ жизни.
Какие симптомы у болезней мочевого пузыря и как лечить: узнайте и запишитесь к врачу в клинике МЕДСИ в Санкт-Петербурге
Оглавление
- Заболевания в мочевом пузыре
- Симптомы и признаки у мужчин и женщин
- Какой врач лечит мочевой пузырь?
- Диагностика
- Лечение у женщин и мужчин
- Лечение мочекаменной болезни в МЕДСИ Санкт-Петербург
Нередко внутренние органы мочевыводящей системы подвержены различным патологическим процессам. Медиками часто диагностируются болезни мочевого пузыря у женщин, мужчин и детей, которые вызваны разными неблагоприятными факторами. Причины патологических процессов могут быть абсолютно разными, начиная от переохлаждения до злокачественного образования. Стоит серьезно отнестись к заболеваниям мочевого пузыря и органов мочевыводящей системы. Незначительное отклонение без лечения грозит тяжелыми осложнениями и хронической формой болезни. Часто случается одновременное поражение пузыря и почек, что осложняет лечение. Наиболее распространенными заболеваниями мочевого пузыря являются цистит, невроз, уролитиаз, полипы, лейкоплакия и опухолевые патологии. Каждая из этих болезней нуждается в своевременном выявлении и особом лечении.
Заболевания в мочевом пузыре
- Дивертикул. Патология характеризуется мешковидным углублением в стенке внутреннего органа, которое соединено с полостью каналом. Размеры данного образования могут быть различными. В большинстве случаев диагностируется одиночный дивертикул, очень редко наблюдается множественный дивертикулез. Как правило, дивертикулы локализуются сбоку или сзади поверхности органа. Патология наблюдается в результате аномального развития внутреннего органа при внутриутробном развитии. Если заболевание имеет приобретенный характер, то оно может быть вызвано аденомой предстательной железы у мужчины или стриктурой мочеиспускательного канала. При наличии дивертикула наблюдается порционный выход урины, при котором сперва опорожняется мочевой пузырь, а затем дивертикул
- Цистит у женщин и мужчин. Из-за особого строения уретры, женский организм чаще подвержен циститу. Данное заболевание достаточно распространено среди представителей женского пола, но нередко цистит диагностируется у мужчин. Характеризуется патология воспалительным процессом в мочевом пузыре вследствие проникновения инфекции. Нередко вредоносные организмы попадают во внутренний орган через кишечник или половые органы. Цистит характерен для людей, которые ведут малоактивный образ жизни. В таком случае происходит застой урины, что служит благоприятной средой для размножения бактерий. Женский организм чаще подвержен данному заболеванию из-за особого строения уретры
- Цисталгия. Невроз мочевого пузыря или цисталгия травмирует женские органы мочеполовой системы. Повлиять на возникновение заболевания могут многие факты. Нередко причиной цисталгии является гормональное нарушение, неправильная работа нервной системы или присутствие инфекций в организме. Медиками замечено, что заболевание чаще диагностируется у женщин, которым свойственна эмоциональная нестабильность. Нередко цисталгия возникает у представительниц женского пола, которые опасаются половых контактов, фригидные или прерывают половой акт. В большинстве случаев патология возникает на фоне нестабильного психического состояния. Данные проблемы с мочевым пузырем никак не связаны с патологиями мочеполовой системы, заболевание, скорее, носит психологический характер и нуждается в помощи нескольких специалистов
- Уролитиаз. Нарушение метаболизма и обезвоживание организма может спровоцировать образование камней и песок в мочевом пузыре. Уролитиазом называют заболевание, при котором образуются камни и песок в мочевом пузыре. Патология свойственна людям любого возраста и встречается даже у новорожденных. Возможно возникновение разных камней, некоторые из них несут большую опасность (оксалатные камни). Уролитиаз возникает при нарушенном метаболизме, обезвоживании организма, нехватке солнечного света. Нередко патология наблюдается у больных, которые имеют хронические болезни желудочно-кишечного тракта
- Опухоли внутреннего органа. Медикам неизвестна природа и причины опухолевых заболеваний во внутреннем органе. Установлено, что опухоли мочевого пузыря нередко возникают у людей, которые часто контактируют с анилиновыми красителями. Опухоли бывают доброкачественного или злокачественного характера. Различают опухолевые заболевания, расположенные в слое эпителия или те, которые создаются из соединительных волокон
- Рак в мочевом пузыре. В большинстве случаев медиками диагностируется переходно-клеточный рак во внутреннем органе. Лишь в редких случаях у больного наблюдается плоскоклеточный рак или аденокарцинома. Раковые болезни являются последствиями папиллом. В большинстве случаев патология настигает людей, которые курят и работают с анилиновыми красителями. Рак мочевого пузыря больше поражает мужскую половину населения. Нередко заболевание возникает у лиц, которые имеют хронические заболевания мочевыводящей системы или врожденные аномалии органов малого таза
- Лейкоплакия. Заболевание характеризуется изменением слизистой внутреннего органа, в результате которого клетки эпителия ороговевают и становятся жестче. Лейкоплакия возникает при хронической форме цистита, в случае мочекаменной болезни и в результате механического или химического воздействия на слизистую оболочку пузыря
- Атония пузыря (Недержание мочи). При атонии пузыря наблюдается непроизвольное мочеиспускание. Когда травмируются нервные окончания, которые посылают импульсы от спинного мозга к пузырю, тогда диагностируют атонию. В таких случаях у человека наблюдается самопроизвольное мочеиспускание, при этом урина не выходит полностью и пузырь остается наполненным. Источник заболевания заключается в травмировании позвоночника
- Полипы во внутреннем органе. Полипами называют наросты, которые образуются на слизистой оболочке внутреннего органа. Постепенно полипы увеличиваются и достигают значительных размеров. В большинстве случаев патология не представляет опасности и не проявляется, поэтому лечение не назначается. При значительном увеличении нароста рекомендуется проведение цистоскопии, чтобы восстановить нормальный отток урины
- Другие болезни. Не всегда болезни мочевого пузыря у мужчин и женщин напрямую связаны с патологическими процессами во внутреннем органе. В некоторых случаях болезни возникают по причине неправильной функции почек, мочевыводящих путей или заболеваний в половых органах, вследствие которых поражается мочевой пузырь. Нередко наблюдаются такие болезни:
- Цистоцеле, при котором опускается влагалище, а вместе с ним и мочевой пузырь
- Эстрофия отмечается внутриутробным нарушением при формировании органа
- Киста, возникающая в мочевом протоке
- Склероз, при котором поражается шейка пузыря и возникают шрамы, заболевание возникает из-за воспаления мочевого пузыря
- Гиперактивность характеризуется частыми походами в туалет
- Туберкулезное поражение
- Грыжа, в результате которой стенки пузыря проходят через грыжевые ворота
- Язва, возникающая преимущественно вверху органа
- Эндометриоз отмечается проникновением клеток эндометрия на слизистую органа
Нередко заболевания почек приводят к проблемам с мочевым пузырем и провоцируют выше перечисленные заболевания. Из-за патологических процессов в парном органе возникает застой урины, который приводит к воспалению пузыря и мочевых путей. При заболеваниях почек и мочевого пузыря следует незамедлительно обращаться к специалисту.
Симптомы и признаки у мужчин и женщин
В зависимости от заболевания и его стадии у пациента наблюдаются разные симптомы с различной интенсивностью. В некоторых случаях признаки болезни в мочевом пузыре вовсе отсутствуют и патология протекает в скрытой форме. Самыми характерными признаками болезни внутреннего органа являются болевые ощущения внизу живота. Наблюдаются и такие основные симптомы:
- Учащенное мочеиспускание
- Болезненное выведение урины
- Недержание урины
- Мочеиспускание в ночное время
- Изменение цвета урины
- Примеси крови в моче
- Помутнение урины
При неврозе возникает самопроизвольное мочеиспускание, которое приводит в шоковое состояние пациента.
К основной симптоматике могут добавляться дополнительные признаки, в зависимости от заболевания. Так, при эндометриозе возникает присутствие болезненного ощущения в области живота. Если в мочевом пузыре имеются вирусы или возникло простудное заболевание, то больной ощущает боль при выведении урины и постоянно наполненный пузырь. При мочекаменной болезни отмечается боль в пояснице и кровянистые выделения при мочеиспускании. Когда возникает склероз внутреннего органа, отмечается постоянный цистит, которые сложно вылечить, и режущие боли при выведении урины. В случае разрыва мочевого пузыря возникает резкая боль, которую невозможно терпеть, у человека может случиться шок.
Какой врач лечит мочевой пузырь?
При возникновении неприятных симптомов, в первую очередь, стоит обратиться к терапевту. После ознакомления с симптоматикой и осмотра, доктор направит пациента с заболеванием внутреннего органа к урологу. Многим женщинам при цистите и других заболеваниях органов мочевыводящей системы показана консультация у гинеколога. Данный специалист определит, не повреждены ли репродуктивные пути. Если патологический процесс распространился на почки, то следует обратиться к нефрологу, который является специалистом по почкам.
Диагностика
Компьютерная томография. В случае подозрения на онкологическое заболевание проводят компьютерную томографию.
Для выявления патологического процесса назначается комплексная диагностика, которая включает лабораторные и инструментальные исследования. Чтобы выявить инфекцию или вирус, которые стал первопричиной патологии, проводят общий анализ урины. Пациент проходит ультразвуковое обследование органов, расположенных в малом тазу. Если наблюдается выделение крови при мочеиспускании, то пациент направляется на экскреторную урографию. Проводится цитологическое исследование урины и цистоскопия. В случае подозрения на онкологическое заболевание назначаются анализы на онкомаркеры и компьютерная томография. После прохождения всех исследований и постановки диагноза специалист назначает необходимое лечение мочевого пузыря.
Лечение у женщин и мужчин
В большинстве случаев показано медикаментозное лечение и специальная диета. Учитывая особенности болезни, степень поражения и симптоматику, подбирается индивидуальная терапия. В первую очередь проводится устранение инфекционного очага заболевания. Лечить мочевой пузырь рекомендуется с помощью антибактериальных препаратов, которые влияют на первопричину болезни. Признаки заболевания мочевого пузыря устраняются с помощью спазмолитических средств и фитотерапии. В домашних условиях рекомендуется принимать диуретические средства, которые восстанавливают нормальный отток урины.
Если выявлена злокачественная опухоль, возникли осложнения, разрыв внутреннего органа и другие сложности, тогда показано оперативное вмешательство. Доктора производят операцию несколькими методами, в зависимости от тяжести поражения. Оперативное вмешательство показано при образовании больших камней, которые не удается растворить или вывести естественным путем.
Виды инфекций мочевыводящих путей: симптомы и лечение
Инфекции мочевыводящих путей — одни из самых распространенных в урологии. Они представляют собой бактериальное поражение почек, мочеточников, мочевого пузыря и уретры. Более подвержены инфекциям нижние мочевыводящие пути. Проходя через них, микробы могут подниматься выше, поражая также верхние пути. Предлагаем подробнее изучить виды подобных заболеваний и принципы их лечения.
Какие инфекции мочевыделительных путей существуют
Сразу стоит отметить, что с подобными инфекциями чаще сталкиваются женщины. Это связано с физиологическими особенностями. Женская уретра имеет меньшую длину, из-за чего бактериям проще попасть в мочевой пузырь, а оттуда проникнуть выше. Риск еще больше повышается при использовании вагинальных колпачков (средства контрацепции) и в период менопаузы, когда из-за изменений в гормональном фоне повышается общая восприимчивость организма к бактериям.
В целом подобным инфекциям более подвержены:
- те, у кого есть аномалии развития мочевыделительных органов;
- нарушения нормального оттока мочи (из-за аденомы простаты, камней в почках и пр.);
- ослабленный иммунитет (на фоне других заболеваний);
- мочевой катетер (устанавливается после операции).
В зависимости от того, где начинают размножаться бактерии, выделяют разные виды инфекций мочевыводящих путей:
- Уретрит. Бактерии поражают слизистую уретры. Воспаление может быть вызвано переносом бактерий из анального отверстия или заболеваниями, которые передаются при половом акте (герпес, хламидиоз, гонорея и пр.).
- Цистит. Представляет собой воспаление слизистой мочевого пузыря. Заболевание наиболее характерно для женщин, но может встречаться и у мужчин. Острый цистит возникает внезапно, характеризуется повышенной температурой и болью при мочеиспускании.
- Пиелонефрит. Развивается при воспалении почечных лоханок (части почек). Это происходит, когда бактерии поднимают в почки из мочевого пузыря. Самые яркие симптомы — повышенная температура и сильная боль в пояснице.
Какие симптомы указывают на инфекции
Для инфекций мочевыводящих органов характерны проблемы с мочеиспусканием. Человека могут мучить частые и сильные позывы, неполное опорожнение мочевого пузыря, подтекание и недержание мочи, боли и жжение в процессе. Как еще проявляется инфекция мочевыводящих путей:
- изменяется цвет мочи, в ней могут появиться примеси, кровь;
- в пояснице, внизу животу и в промежности ощущается тупая боль;
- повышается температура и давление;
- могут быть проблемы с аппетитом;
- отмечаются тошнота и рвота.

Основные принципы лечения
Если рассматривать, чем лечить инфекцию мочевыводящих путей, то ввиду бактериальной природы заболевания основную роль в терапии играют антибиотики. Конкретный препарат подбирают на основании результатов бактериального посева. Анализ помогает определить, какие бактерии привели к воспалительному процессу и к каким антибиотикам они чувствительны.
Послеоперационные инфекции мочевыводящих путей тоже лечатся антибактериальными препаратами. Иногда приходится использовать несколько антибиотиков. Их могут назначить внутрь, внутримышечно или внутривенно.
Кроме антибиотиков показаны:
- постельный режим;
- обильное питье;
- регулярное мочеиспускание;
- прием спазмолитиков и обезболивающих при сильной боли.
Что делать, если появились симптомы инфекции мочевыводящих путей
Необходимо сразу обратиться к врачу. Принимать антибиотики самостоятельно не безопасно и в большинстве случаев неэффективно. Все потому, что только анализ позволяет определить чувствительность бактерий к антибиотикам. Тянуть с обращением к врачу нельзя и по той причине, что заболевание может стать хроническим, и вылечить его будет гораздо сложнее. Еще существует риск развития почечной недостаточности и распространения инфекции из первоначального очага по организму.
Официальный сайт клиники урологии им. Р. М. Фронштейна Первого МГМУ им. И.М. Сеченова предлагает квалифицированную помощь в лечении инфекций мочевыводящих путей. Мы работаем по системе ОМС, поэтому диагностические процедуры и лечение будут для вас бесплатными. Для начала вам необходимо записаться на консультацию к урологу. Для этого напишите нам в онлайн-чате, позвоните по контактному номеру или заполните специальную форму для записи.
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова





