Боль в придатках у мужчин
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2019/09/bol-v-pridatkah-u-muzhchin.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2019/09/bol-v-pridatkah-u-muzhchin-900×600.jpg” title=”Боль в придатках у мужчин”>
Алена Герасимова (Dalles) Разработчик сайта, редактор
- Запись опубликована: 04.09.2019
- Время чтения: 1 mins read
Придаток яичка – важная часть мужской половой системы. Этот орган располагается на задней поверхности каждого яичка и представляет спиралеобразный проток. Активные в сексуальном плане мужчины (обычно в возрасте 20-40 лет) часто жалуются на боль в области придатков. Причина болезненных ощущений – развитие воспалительного процесса, который поражает придатки и яички.
Боли в придатках у мужчин часто вызывают страх, однако многие пациенты сознательно откладывают визит к доктору. Врач-андролог диагностирует причину патологии и поможет избежать появления осложнений, которые могут привести к бесплодию.
Боли в придатках: причины
Боли в районе придатков у мужчин обычно свидетельствуют о начале воспалительного процесса. Патология развивается на фоне перенесения инфекционных заболеваний предстательной железы и мочеиспускательного канала. Однако боль в придатке яичка может появиться также как осложнение после гнойной ангины, ветрянки, гриппа, пневмонии, туберкулеза. Вызвать воспаление придатка может травма промежности, катетеризация, диагностические процедуры.
Провоцируют размножение условно-патогенной флоры и развитие воспаления такие факторы:
- снижение иммунной функции организма (переохлаждение, ВИЧ, эндокринные патологии);
- частые стрессы, повышенная раздражительность;
- отказ от использования презерватива;
- частая смена половых партнерш;
- игнорирование правил интимной гигиены;
- травмирование внешних половых органов (например, пирсинг);
- хирургические вмешательства в области гениталий и брюшной полости.
- разрыв кисты в половых путях.
Боли при воспалении придатков: симптомы
На ранней стадии любой патологии яичек и мошонки появляются болезненные ощущения. Изначально боль слабая и проявляется периодически. Однако с развитием болезни болевой дискомфорт становится постоянным и сильным. Ноющая боль в придатках распространяется на всю область гениталий, отдает в нижние конечности или поясницу. Болезненные ощущения усиливаются при ходьбе, дефекации, спортивной активности, во время полового акта. Сильные боли в придатках яичек сопровождаются высокой температурой и требуют немедленной медицинской помощи.
Воспаление придатков яичек у мужчин кроме боли, сопровождается такими симптомами:
- отек яичек и увеличение их размеров;
- покраснение кожного покрова яичек, повышение температуры кожи;
- деформирование яичек;
- изменение тактильных ощущений – на ощупь железа становится плотной, гладкой, горячей;
- расширение и уплотнение придатка семенника;
- боль и жжение при мочеиспускании, выходе семенной жидкости;
- примеси крови в сперме;
- увеличение лимфоузлов в паху;
- проблемы с эрекцией и эякуляцией;
- повышение температуры до 40 градусов;
- головная боль и головокружение.
Боль в придатках: заболевания
Режущая боль в придатках развивается на фоне таких патологий:
- Эпидидимит . Это воспалительный процесс в придатках. При этой патологии боль усиливается постепенно в течение 2-4 суток. Достигая острой фазы, болезненные ощущения становятся невыносимыми. Боль сопровождается высокой температурой и общей слабостью. Причина развития патологии – болезнетворные бактерии вида гонококков, хламидий, уреаплазмы. Болезнь может развиться на фоне хронического уретрита (воспаление мочеиспускательного канала). Под давлением в уретре (связано с сексуальной активностью) патогенная флора перемещается в придаток по семявыводящему протоку. Эпидидимит практически всегда односторонний. Например, боль в правом придатке яичка – признак правостороннего эпидидимита. Болезнь опасна развитием абсцесса с последующим бесплодием, импотенцией;
- Орхит . Это воспаление непосредственно в тканях яичек. В большинстве случаев патология развивается как осложнение на фоне эпидидимита или свинки. Эпидемический паротит (свинка) опасен для полового здоровья мужчин в зрелом возрасте. В 30% случаев заражения свинкой после полового созревания бактерия поражает яички. Бактерия инфицирует одно или оба яичка. При поражении репродуктивного органа свинкой он становится отечным и болезненным. После выздоровления яички уменьшаются, кожа теряет эластичность, орган атрофируется. Двустороннее воспаление в яичках практически всегда заканчивается бесплодием или импотенцией;
- Перекрут яичка. Патология развивается в результате смещения органа. Семенной канатик перекручивается вокруг своей оси, что приводит к сдавливанию яичка, семенных протоков, нарушению кровотока. Состояние требует немедленного медицинского вмешательства, поскольку прекращение кровоснабжения приводит к некрозу органа. Большинство случаев перекрута яичка диагностируют у мужчин до 30 лет. Врачи связывают такое состояние с сексуальным напряжением и высоким тонусом гладкой мускулатуры органа;
- Киста. Это полое доброкачественное новообразование из соединительной ткани. Киста придатка образовывается после перенесения половой инфекции, травмы, при хроническом простатите. Киста малого размера безопасна для здоровья мужчины. Однако с ростом образования оно оказывает давление на соседние органы. Наиболее опасная ситуация – разрыв кисты с развитием нагноения. При прогрессировании кисты боль в придатках сопровождается отеком яичек, гиперемией кожи, а в области мошонки можно нащупать уплотнение. Боль усиливается при физических нагрузках, иногда ощущаются спазмы в яичках. Лечение патологии – удаление хирургическим способом;
- Хронический простатит . Это воспаление предстательной железы. При этой патологии болезненность ощущается по всей мошонке, яичках, придатках. Боль возникает спонтанно, в виде приступов. Болевой синдром усиливается при мочеиспускании, дефекации, чихании, эякуляции. Через 2-3 часа болезненность стихает. Зачастую причина воспаления простаты – патогенная флора. Но воспалительный процесс может спровоцировать гормональный сбой, травма, застой крови в малом тазу;
- Аденома простаты . Это доброкачественное разрастание тканей в предстательной железе. Растущее новообразование начинает давить на соседние органы. Это приводит к появлению болевого синдрома, который ощущается как тяжесть в мошонке. Аденому простаты удаляют хирургическим способом. Это позволяет устранить неприятные симптомы и избежать перерождения клеток в онкологическую опухоль;
- Мочекаменная болезнь. При этом заболевании происходит образование камней в органах мочевыделения (мочевой пузырь, почки, мочеиспускательный канал). При этой патологии основной источник боли локализуется в надлобковой зоне. Однако болевые ощущения могут распространяться на промежность, отдавая в яички и мошонку. Боль при этом слабая и тупая, но репродуктивным органам ничего не угрожает (до распространения инфекции);
- Паховая грыжа . Это выпадение органов брюшины в паховый канал. Связано это с анатомическими особенностями мужских половых путей. Мужской паховый канал слабо укреплен мышцами и сухожилиями. Проникая в паховый канал, грыжа давит на яички и мошонку. В результате появляются болезненные ощущения. Пульсирующая боль в придатках беспокоит постоянно, а в мошонке появляется ощущение тяжести;
- Варикоцеле . Это варикоз вен, расположенных в лозовидном сплетении яичек и семенных канатиков. Иногда заболевание сопровождается болезненными ощущениями в области мужских придатков. При такой патологии болевой синдром нарастает постепенно в течение 2-5 дней. При этом боль может быть постоянной или проявляться при контакте с одеждой, пальпации. Тянущая, давящая боль в придатках и яичках вызывает ощущение тяжести в мошонке. Варикоцеле часто приводит к бесплодию в результате нарушения функции яичек;
- Рак яичек . Это злокачественное образование, которое разрушает клетки органа. При онкологии репродуктивной системы боль в половых органах возникает на последней стадии заболевания. Боль в придатках отдает в ногу, спину, промежность. Острая болезненность сопровождается снижением сексуального влечения, общей слабостью, мышечным дискомфортом.
Воспаление яичек и придатков могут вызывать инфекции желудочно-кишечного тракта, дыхательных путей, кровеносной системы. Микробы попадают в репродуктивный орган с током крови и провоцируют образование очагов воспаления.
Профилактика болей в придатках у мужчин
Основной принцип профилактики паховой боли – регулярное посещение врача уролога-андролога (1 раз в год). Предотвратить развитие воспаления в мужских органах помогут простые рекомендации:
- своевременное лечение половых инфекций, заболеваний мочевыделительных органов, общих инфекционных патологий;
- применение барьерной контрацепции;
- сексуальные контакты с проверенным партнером;
- профилактический осмотр у хирурга при травме промежности;
- соблюдение правил ухода за половыми органами;
- проведение гормонотерапии под контролем эндокринолога;
- регулярная половая жизнь.
Воспаление яичка у мужчин
 Воспаление яичка – серьезная патология, которая характеризуется воспалительными изменениями в самом семеннике, его придатке, семенном канатике или протоке, выводящем семенную жидкость. В большинстве случаев патология проявляет себя болезненными ощущениями и дискомфортом в области мошонки, покраснением, отечностью ее тканей и повышением температуры. При отсутствии лечения воспаление яичка может стать первым звеном на пути развития необратимых последствий, самым грозным из которых является мужское бесплодие.
Воспаление яичка – серьезная патология, которая характеризуется воспалительными изменениями в самом семеннике, его придатке, семенном канатике или протоке, выводящем семенную жидкость. В большинстве случаев патология проявляет себя болезненными ощущениями и дискомфортом в области мошонки, покраснением, отечностью ее тканей и повышением температуры. При отсутствии лечения воспаление яичка может стать первым звеном на пути развития необратимых последствий, самым грозным из которых является мужское бесплодие.
Классификация и симптомы
По локализации воспалительного процесса различают следующие заболевания: орхит, эпидидимит, фуникулит, деферентит.
1. Орхит.
Орхит – это патологическое состояние, характеризующееся хроническим или острым воспалением яичка. Болезнь редко протекает самостоятельно, как правило, она является осложнением, возникшим на фоне различных инфекционных заболеваний (пневмонии, гриппа, простатита и др.).
Симптомы воспаления яичка различаются в зависимости от течения орхита. Острый орхит имеет ярко выраженную клиническую картину. Ему свойственны:
- интенсивные острые боли в области яичек, усиливающиеся при прикосновении или ходьбе;
- увеличение яичка в размере;
- краснота или синюшность кожи воспаленного яичка;
- местное повышение температуры;
- лихорадка;
- боль в мышцах и суставах;
- озноб.
Хронический орхит протекает менее выраженно. Для него характерны:
- уплотнение и увеличение яичка;
- ноющие боли, имеющие непостоянный характер (возникают при длительной ходьбе, физической активности, переохлаждении).
Если лечение орхита не проводится, могут развиться серьезные последствия: снижение сперматогенеза, атрофия тканей яичка, сепсис (при тяжелых инфекциях).
2. Эпидидимит.
Под эпидидимитом понимается воспаление придатка яичка. Патология может протекать самостоятельно, а может сочетаться с орхитом или уретритом. Основная причина воспаления придатка яичка у мужчин – проникновение инфекционных патогенов в мочеполовую систему. Отсутствие своевременного лечения может спровоцировать распространение инфекции на близлежащие органы человека.
- интенсивные болевые ощущения в мошонке;
- отек и покраснение кожи в области воспаления;
- повышение температуры тела;
- слабость;
- головная боль.
При эпидидимите отмечается снижение количества и качества вырабатываемых яичком сперматозоидов. Длительное течение болезни может привести к потере мужской фертильности.
3. Фуникулит.

Фуникулитом называется воспалительный процесс, протекающий в элементах семенного канатика. Патология приводит к утолщению семенного канатика. Как правило, фуникулит является осложнением орхита и эпидидимита.
- резкие болевые ощущения в районе паха;
- отечность на стороне воспаления;
- уплотнение и утолщение канатика;
- повышение температуры тела.
Мужчинам необходимо своевременно проводить лечение воспаления канатика яичек. Одним из наиболее серьезных осложнений заболевания является закрытие просвета протока (обструкция), приводящая к обструктивному бесплодию, требующему оперативного лечения (пластика семявыносящего протока).
4. Деферентит.
При деферентите воспалительный процесс локализуется в протоке, отводящем семенную жидкость. В большинстве случаев болезнь протекает совместно с эпидидимитом – воспалением придатка яичка.
- боль в паховой области, преимущественно на стороне поражения;
- отечность и гиперемия мошонки;
- признаки общей интоксикации организма – лихорадка, головные боли, озноб, боль в мышцах и суставах.
При хроническом течении симптоматика имеет волнообразный характер. Стихание симптомов сменяется их обострением, после чего проявления вновь стихают.
Самостоятельно поставить себе диагноз практически невозможно. Связано это с тем, что и орхит, и эпидидимит, и фуникулит, и деферентит имеют схожую клиническую картину. Только опытный врач сможет правильно диагностировать заболевание и назначить соответствующее лечение, которое предупредит развитие осложнений.
Причины
Воспаление мошонки и яичек – результат проникновения инфекции в мочеполовые пути человека. Наиболее частые возбудители заболеваний половых органов: стрептококк, стафилококк, кишечная палочка, туберкулезная палочка, хламидии, гонококки и трихомонады.
Выделяют факторы, способствующие проникновению патогенной микрофлоры:
- наличие урологических заболеваний (уретрит, простатит, везикулит и др.);
- наличие заболеваний с половым путем заражения (хламидиоз, сифилис, гонорея);
- наличие серьезных инфекционных болезней в организме (эпидемический паротит, пневмония, ветряная оспа, брюшной тиф);
- механические травмы и ранения яичек;
- длительное половое воздержание;
- общее и местное переохлаждение организма;
- застойные явления в результате нарушения оттока семенной жидкости;
- хирургическое вмешательство на органах мочеполовой системы;
- неправильное выполнение урологических процедур (например, катетеризации).
Диагностика
Для того, чтобы быстро и эффективно устранить патологию, необходимо обращаться за врачебной консультацией еще при первых симптомах воспаления яичек. Диагностикой и лечением заболеваний мочеполовой системы занимается уролог-андролог.
Первичный прием специалиста включает беседу, осмотр и пальпацию.
Во время беседы врач собирает анамнез (историю болезни), позволяющий выявить подробности заболевания:
- Какие симптомы беспокоят пациента. Чаще всего пациенты обращаются за медицинской помощью при болезненности яичек, отеке и покраснении мошонки.
- Как давно возникли симптомы, и с каким моментом связано их появление. Воспаление может появляться на фоне перенесенных инфекционных болезней, в результате ушиба или ранения мошонки, грубо проведенных операций и урологических процедур.
- Имеется ли боль в мошонке, и какой у этих ощущений характер. Боль может быть приступообразной, интенсивной, ноющей, режущей, тупой, острой.
При осмотре и пальпации (ощупывании) врач объективно оценивает состояние мошонки и яичек пациента. Выявляет наличие отека, покраснения или посинение кожи, изменения яичек в размере, локальное повышение температуры.
После постановки предварительного диагноза пациент направляется на лабораторные и инструментальные исследования для его подтверждения. Диагностировать воспаление яичек позволяют следующие методы:
- анализы крови и мочи;
- ультразвуковое исследование органов мошонки;
- мазок для определения возбудителей инфекции;
- спермограмма;
- магнитно-резонансная томография (МРТ);
- биопсия яичка и гистологический анализ образца.
Полученные результаты позволяют врачу оценить состояние и функционирование яичек, а также определить причину воспалительного процесса.
Лечение
Уролог-андролог индивидуально подбирает лечение, в зависимости от диагноза и особенностей течения болезни. Как правило, устранить воспаление способны консервативные методы.
Главная задача консервативного лечения – снять воспалительный процесс и облегчить состояние пациента. Для этого больному назначаются:
- антибиотики (при бактериальной форме заболевания);
- антимикотические препараты (при грибковой инфекции);
- противовоспалительные препараты;
- иммуномодулирующие средства (при вирусных инфекциях);
- спазмолитики и анальгетики (для снятия болевого синдрома);
- витаминные комплексы для поддержания иммунитета.
В том случае, если воспаление в яичке приобрело запущенный характер, появились такие осложнения, как атрофия, некроз тканей яичка или обструкция семявыносящего протока, может потребоваться хирургическое вмешательство.
Наиболее часто проводятся следующие виды операций:
- вскрытие и дренирование гнойного очага;
- резекция (частичное удаление яичка);
- эпидидимэктомия;
- орхиэктомия (удаление яичка с придатком).
В многопрофильном медицинском центре «МедПросвет» вы можете получить диагностику и консервативное лечение воспаления мужских яичек. Профессионализм сотрудников и современное оснащение клиники позволяют добиваться высоких результатов в диагностике и лечении заболеваний репродуктивной системы человека. Доверяйте свое мужское здоровье только профессионалам!
Боль в яичках и мошонке у мужчин, увеличение, отек, уплотнения — причины и лечение
Боль в яичках, мошонке — заболевания, при которых могут болеть яички и мошонка у мужчин. К кому обращаться при увеличении яичек и мошонки? Уплотнение в яичках — всегда ли это признак онкологии?
Постараемся ответить на эти популярные вопросы.
Органы мошонки и их функции
- Яички — выработка сперматозоидов и тестостерона.
- Придатки яичек — хранение и дозревание сперматозоидов.
- Семенные канатики — выведение сперматозоидов наружу.
4 группы заболеваний (болезни) органов мошонки
Разделение достаточно условное. И основано оно на том, к какому именно врачу нужно обратиться и как лечить мошонку — препаратами или хирургически.
Проводим лечение боли в яичках и мошонке, вызванной воспалительными заболеваниями. Оказываем экстренную помощь при острых болях.
Лечение БЕЗ госпитализации и БЕЗ отрыва от работы. Но при необходимости врач может оформить больничный лист.
Записаться к урологу
Стоимость обследования при боли и/или отеках мошонки
Первичный прием уролога-андролога
- Осмотр
- УЗИ предстательной железы
- УЗИ мочевого пузыря
- Допплеровское исследование сосудов (аппарат DVM) — при проблемах с потенцией
- Тест на эректильную функцию — при проблемах с потенцией
- Биотезиометрия — при проблемах с потенцией и раннем семяизвержении
- Консультация врача, оценка результатов обследования
Первичный прием заведующего отделением Урологии, андрологии и сексологии
Прием ведёт врач уролог-андролог, Кандидат медицинских наук Куринов Артем Николаевич.
- Осмотр
- УЗИ предстательной железы
- УЗИ мочевого пузыря
- Допплеровское исследование сосудов (аппарат DVM) — при проблемах с потенцией
- Тест на эректильную функцию — при проблемах с потенцией
- Биотезиометрия — при проблемах с потенцией и раннем семяизвержении
- Консультация, оценка результатов обследования
Все повторные приемы уролога-андролога во время лечения
Важно начать лечение воспалений мошонки в первые 5 дней!
Рекомендуется обращаться к врачу сразу, как только заболела мошонка. То же самое касается и других симптомов — отечность мошонки, шишки, уплотнения внутри мошонки, покраснение, зуд, жжение и т.п.
Особенно это важно при эпидидимите. Лечение следует начать в течение первых 5 суток. Иначе воспаление очень быстро переходит в хроническую форму и может привести к мужскому бесплодию.
Хронический простатит и везикулит при длительном отсутствии адекватного лечения могут стать причиной импотенции и бесплодия.
1. Мужские воспаления
Если боль возникает внутри самой мошонки, то можно заподозрить такие заболевания, как:
Если же боли отдают в мошонку, скорее всего воспалительный процесс возник в других органах, например в простате, уретре, почках и т.д. В таких случаях врачи часто диагностируют:
Все эти заболевания могут возникать как по одному, так и в сочетании друг с другом.
Лечением перечисленных проблем занимаются урологи-андрологи (иначе говоря, урологи, специализирующиеся на лечении мужчин). При своевременном обращении перечисленные заболевания можно вылечить без операции, в амбулаторных условиях.
2. Состояния, требующие хирургического вмешательства
При таких заболеваниях урологи, как правило, направляют к урологу-хирургу. В стационар или в клиники, где есть возможность проводить небольшие операции в амбулаторных условиях:
- Паховая грыжа
- Варикоцеле
- Гидроцеле (водянка яичка)
3. Состояния, требующие неотложной помощи (чаще хирургической)
При таких заболеваниях рекомендуется проведение срочной операции в условиях круглосуточного стационара:
- Травма мошонки и/или яичка
- Перекрут яичка
- Гематоцеле
4. Онкология
Далеко не всегда уплотнения и шишки в мошонке оказываются признаками рака. Чаще всё же диагностируются острые или хронические воспаления. Поэтому рекомендуем сначала посетить уролога-андролога.
При подозрении на злокачественное происхождение изменений доктор порекомендует пройти дообследование и обратиться к урологу-онкологу.
Зуд в паху у мужчин: причины, проявления на коже, лечение
Проанализируем причины, которые могут вызывать зуд, красноту и шелушение в области паха, особенно у мужчин. Необходимо отделить заразные заболевания от аллергии и других состояний, которые сопровождаются раздражением кожи.

Заразные болезни, вызывающие зуд в паху
В первую очередь это могут быть.
Чесотка
При ней характерны двухточечные высыпания по всему телу. В кожных складках, в том числе паховых, их больше всего. Особый признак — кожа сильнее чешется в ночные часы.
Лобковые вши
От них не защищает даже презерватив, поскольку эти насекомые живут в окружающих половые органы волосах. При внимательном осмотре через лупу врач уролог-венеролог может их увидеть.
Грибки
Чаще это грибки рода Кандида, передающиеся при половом акте. Одновременно с покраснением и зудом в паху, у мужчины будет воспаление и налёт на головке полового члена, белые выделения из уретры.
Иногда раздражение в паховых складках вызывают обычные кожные грибки-сапрофиты. Пятна в паху у мужчины будут в форме кольца, с припуханием кожи по краю.
Другие болезни, передающиеся половым путём
Хламидиоз, уреаплазмоз, генитальный герпес возникают после полового общения с больным партнёром. Неприятные ощущения в паху сопровождаются болезненностью при мочеиспускании, выделениями из мочевыводящего канала. Уплотняются паховые лимфоузлы.
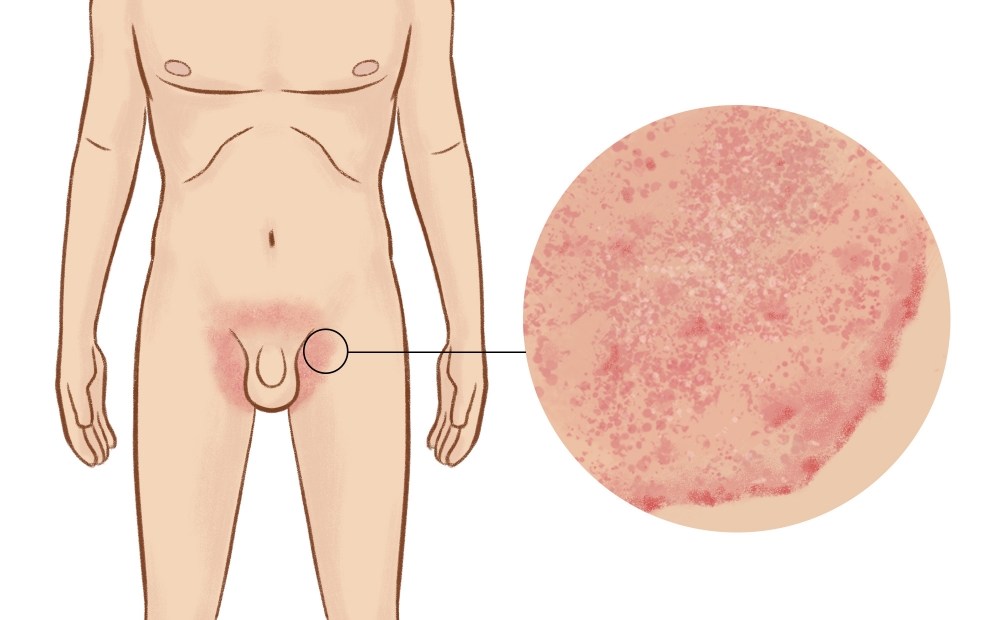
На фото: грибковые высыпания
Незаразные причины
Вызывать зуд и красноту в паху у мужчин также могут и другие причины.
Аллергии
Тонкая кожа паховых складок и мошонки восприимчива ко многим аллергенам. Это могут быть:
- пищевые продукты;
- компоненты моющих средств;
- ткани белья;
- смазка для секса;
- материал презерватива.
При устранении фактора, вызвавшего аллергию, наступает улучшение. Помогают выявить аллергию анализы на иммуноглобулины, иммунный статус крови.
Чаще аллергия протекает в форме атопического дерматита — сухое покраснение и шелушение в паху у мужчин; если появились маленькие пузырёчки на фоне красноты, говорят об экземе.
Потница
Сыпь в паху у мужчин и зуд может вызвать ношение тесного или синтетического белья. Усугубляют состояние пребывание в жаркой атмосфере, длительные поездки, когда нет возможности вымыться с мылом и дать телу подышать.
Суть потницы в том, что пот активно выделяется, а потовые железы закупориваются сальными выделениями, чешуйками кожи. В паховых складках появляются белые узелки, красные пятна.
Системные болезни
Провоцировать зуд могут сахарный диабет, болезни печени и жёлчного пузыря, почечная недостаточность, псориаз. Во всех таких случаях имеются другие важные симптомы этих недугов, и чешется по всему телу, а не только в паху. При железодефицитной анемии зуд усиливается во время контакта с водой.
Психологические причины
В некоторых случаях причиной сильного зуда в паху у мужчины может стать общая нервозность, обсессивно-компульсивные расстройства. Расчёсывания травмируют кожу, в царапины попадает стрептококковая инфекция, начинается воспаление.

Лечение зуда в паху у мужчин
Назначается в зависимости от причины, вызвавшей эти симптомы. При потнице помогают мытьё с мылом, высушивание кожи после мытья. На ночь паховые складки присыпают тальком. В других случаях могут потребоваться антибиотики или противогрибковые препараты, противоаллергические или успокаивающие средства.
При зуде, покраснении, шелушении, сыпи в паху обращайтесь к урологу-венерологу Клиники Dr. AkNer. Наши медики проведут обследование, выявят причину и помогут избавиться от недуга.
Сыпь в паху у мужчин: болезни и лечение
а) Пример из истории болезни. 59-летний мужчина обратился к врачу с жалобами на зуд в паховой области, при осмотре которой выявлены шелушащиеся эритематозиые бляшки. При микроскопическом исследовании кожных соскобов, обработанных красителем Swatz-Lamkins, четко визуализируется дерматофитный микроорганизм. Пациенту назначили местный противогрибковый препарат, который он применял до разрешения инфекции.
 Паховая дерматофития у 59-летнего мужчины латиноамериканского происхождения. Длительность заболевания – один год
Паховая дерматофития у 59-летнего мужчины латиноамериканского происхождения. Длительность заболевания – один год 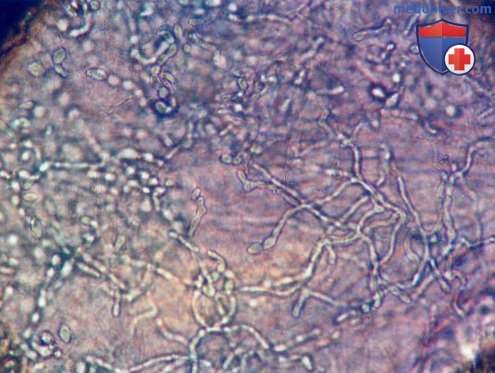 Микроскопический вид соскобов из паховой области у мужчины с паховой дерматофитией. При 40-кратном увеличении и окрашивании красителем Swatz-Lamkins четко определяются гифы
Микроскопический вид соскобов из паховой области у мужчины с паховой дерматофитией. При 40-кратном увеличении и окрашивании красителем Swatz-Lamkins четко определяются гифы
б) Распространенность (эпидемиология). У мужчин встречается чаще, чем у женщин, и редко у детей.
в) Этиология (причины), патогенез (патология):
• Чаще всего вызывается дерматофитами Trichophyton rubrum, Epidermophyton floccossum и Trichophyton menlagrophytes. Т. rubrum – наиболее вероятный возбудитель.
• Может распространяться через бытовые предметы общего пользования, например, зараженные полотенца.
• При грибковой инфекции на стонах или кистях может произойти аутоинокуляция.
 Паховая дерматофития у пожилого темнокожего мужчины с гиперпигментацией вследствие воспалительного ответа. Отмечаются также серебристые чешуйки, но это не псориаз
Паховая дерматофития у пожилого темнокожего мужчины с гиперпигментацией вследствие воспалительного ответа. Отмечаются также серебристые чешуйки, но это не псориаз  Паховая дерматофития, распространившаяся за пределы паховой области у пожилого темнокожего мужчины. На инфицированном участке наблюдается поствоспалительная гиперпигментация
Паховая дерматофития, распространившаяся за пределы паховой области у пожилого темнокожего мужчины. На инфицированном участке наблюдается поствоспалительная гиперпигментация
г) Клиника. Основными клиническими проявлениями являются шелушение и воспаление. У лиц со светлой кожей воспаление проявляется краснотой, у темнокожих пациентов оно нередко приводит к гиперпигментации.
д) Типичная локализация на теле. Заболевание, по определению, локализуется в паховой области. Однако грибковый организм может разрастаться, выходя за пределы этой области и поражая кожу живота. В некоторых случаях дерматофития развивается на нескольких участках.
е) Анализы при заболевании. Диагноз часто устанавливается на основании клинической картины, однако помогает микроскопическое исследование кожного соскоба, обработанного КОН и грибковым красителем. Ложноотрицательные результаты наблюдаются при неправильно взятом соскобе, применении местных противогрибковых препаратов, а также в тех случаях, когда микроскопия выполнялась неопытным специалистом.
Кожные соскобы с культуральным анализом помогают установить окончательный диагноз, но это дорогостоящая процедура, которая может потребовать две недели для выращивания культуры.
Для выявления кораллово-красного свечения эритразмы используется лампа Вуда. Большинство случаев паховой дерматофитии вызваны Trichophyton rubrum и не дают свечения.
 Шелушение и эритема при паховой дерматофитии у 55-летней женщины. У женщин паховая дерматофития встречается редко. У данной пациентки заболевание локализуется на стопах, лице и под молочными железами. Больная получала тербинафин перорально в течение трех недель
Шелушение и эритема при паховой дерматофитии у 55-летней женщины. У женщин паховая дерматофития встречается редко. У данной пациентки заболевание локализуется на стопах, лице и под молочными железами. Больная получала тербинафин перорально в течение трех недель  Эритразма в паховой области, которую можно ошибочно принять за паховую дерматофитию. В данном случае очаг светился кораллово-красным светом под лампой Вуда
Эритразма в паховой области, которую можно ошибочно принять за паховую дерматофитию. В данном случае очаг светился кораллово-красным светом под лампой Вуда  Инверсный псориаз у пациента, у которого также наблюдаются характерные для псориаза изменения ногтей
Инверсный псориаз у пациента, у которого также наблюдаются характерные для псориаза изменения ногтей
ж) Дифференциальная диагностика паховой дерматофитии:
• Кожный кандидоз в паховой области может проявляться красными, иногда шелушащимися очагами, распространяющимися на мошонку и бедра. При паховой дерматофитии мошонка не поражается. В случае кандидоза часто наблюдаются сателлитные очаги. Однако при паховой дерматофитии иногда также присутствуют несколько сателлитных очагов.
• Эритразма в паховой области напоминает паховую дерматофитию и встречается достаточно часто, при этом очаги поражения при исследовании под лампой Вуда дают свечение кораллово-красного цвета.
• Контактный дерматит может встречаться на любом участке тела. Если заболевание локализуется вблизи паховой области, его можно ошибочно принять за паховую дерматофитию.
• Инверсный псориаз вызывает воспаление в интертригинозных участках тела. В этом случае толстые бляшки, характерные для бляшечного псориаза, не наблюдаются. Инверсный псориаз часто путают с грибковой инфекцией, пока опытный врач не распознает эту картину или не проведет биопсию.
• Интертриго – воспалительное заболевание кожных складок. Воспаление вызывается или ухудшается под воздействием тепла, влаги, мацерации и трения.
Заболевание часто осложняется кандидозной или дерматофитной инфекцией и иногда сочетается с паховой дерматофитией.
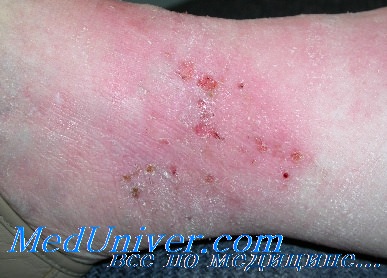 Паховая дерматофития
Паховая дерматофития 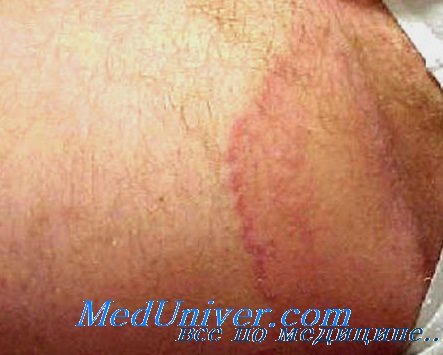 Паховая дерматофития
Паховая дерматофития
з) Лечение паховой дерматофитии:
• Паховая дерматофитии лучше всего поддается лечению местным противогрибковым препаратом из группы аллилов или азолов (данные многочисленных рандомизированных исследований с группами контроля). При сравнении данных об эффективности этих двух групп местных противогрибковых препаратов существенных различий не выявлено.
• Фунгицидные аллиламины (нафтифин и тербинафин) и бутенафин (производное аллиламина) – группа более дорогостоящих препаратов для местного лечения дерматофитии, они удобны в использовании, поскольку позволяют сократить срок лечения по сравнению с фунгостатическими азолами (клотримазолом, эконазолом, кетокопазолом, оксиконазолом, миконазолом и сулконазолом).
• При лечении паховой дерматофитии эффективен флюконазол в дозе 150 мг один раз в неделю в течение 2-4 недель.
• В рандомизированном исследовании с группой контроля было показало, что при лечении паховой дерматофитии и дерматофитии гладкой кожи также эффективен итраконазол в дозе 200 мг ежедневно в течение одной недели, этот препарат так же хорошо переносится и так же безопасен как итраконазол в дозе 100 мг в течение двух недель.
• В одном из исследований пациентов с лабораторным диагнозом дерматофитии гладкой кожи и паховой дерматофитии произвольно разделили на две группы, которые получали либо 250 мг тербинафина один раз в день, либо 500 мг гризеофульвина один раз в день в течение двух недель. На 6-й неделе эффективность была выше для тербинафина.
• Если грибами инфицировано несколько участков кожной поверхности, для предотвращения реинфекции паховой области необходимо воздействовать на все зоны активной инфекции одновременно. Если поражение носит распространенный характер показана системная терапия.
и) Консультирование врачом пациента:
• Чтобы уменьшить риск прямого заражения, пациенту с дерматофитией стоп рекомендуется сначала надевать носки, а затем нижнее белье.
• После приема ванны паховую область следует вытирать насухо.
к) Наблюдение пациента врачом. Проводится по мере необходимости.
л) Список использованной литературы:
1. emedicine. com/DERM/topic471.htm. Accessed September 2, 2020.
2. emedicine. com/DERM/topic198.htm. Accessed September 2, 2020.
3. Nadalo D, Montoya C, Hunter-Smith D.What is the best way to treat tinea cruris? J Fam Pract. 2006;55:256-258.
4. Nozickova M, Koudelkova V, Kulikova Z, Malina L, Urbanowski S, Silny W. A comparison of the efficacy of oral fluconazole, 150 mg/week versus 50 mg/day, in the treatment of tinea corporis, tinea cruris, tinea pedis, and cutaneous candidosis. Int J Dermatol. 1998;37:703-705.
5. Boonk W, de GD, de KE, Rename J, van HB. Itraconazole in the treatment of tinea corporis and tinea cruris: Comparison of two treatment schedules. Mycoses. 1998;41:509-514.
6. Voravutinon V. Oral treatment of tinea corporis and tinea cruris with terbinafine and griseofulvin: A randomized double blind comparative study. J Med Assoc Thai. 1993;76:388-393.
Редактор: Искандер Милевски. Дата обновления публикации: 1.4.2021
Паховая эпидермофития – симптомы и лечение
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.


Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин “микоз крупных складок тела” (Tinea cruris) [1] .
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность (поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате);
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга;
- гипергидроз (повышенная потливость);
- ожирение;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность [2] .
Паховая эпидермофития является распространённым заболеванием. Например, США пациенты с этой патологией составляют до 10-20 % всех посещений дерматологов [3] . Мужчины болеют в три раза чаще, чем женщины. Наиболее часто заболевание отмечается у военнослужащих, заключённых и спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением [4] .
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом в вялотекущий хронический процесс в случае отсутствия лечения.
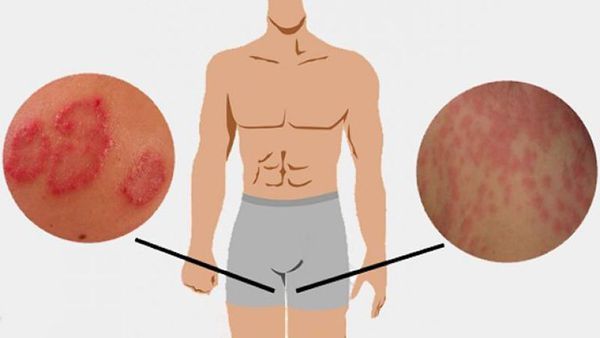
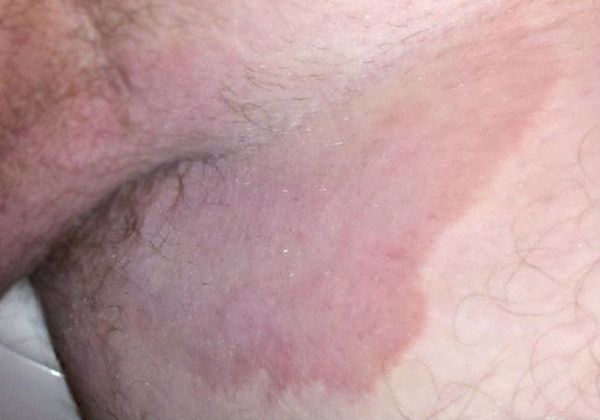
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью. Вследствие быстрого периферического роста формируются обширные очаги до 10-15 см в диаметре.
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи [7] .
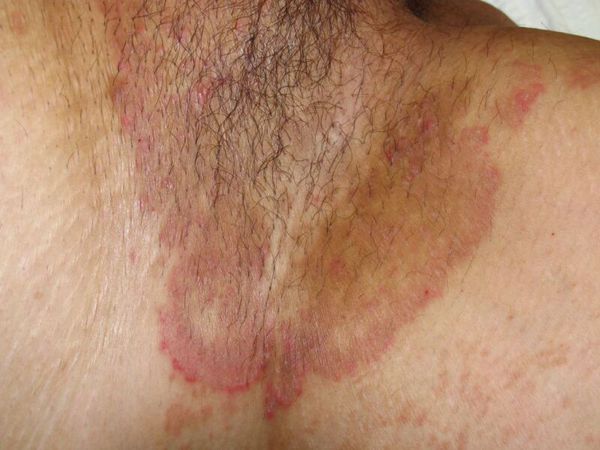
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдается. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке и в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Примерно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
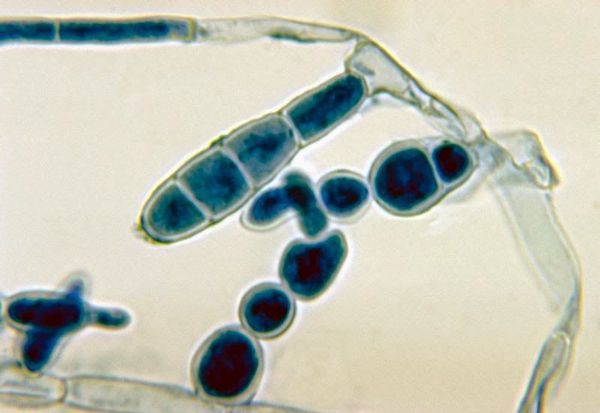
После внедрения гриб прорастает в виде ветвистого мицелия. Если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции и ммуноглобулина A ) [5] .
Дерматофиты (грибки) содержат молекулы углеводной стенки (β-глюкан). Эти молекулы распознаются рецепторами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты [6] .
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как “эпидермофития паховая”, код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов. Длится в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности. Продолжается от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- Переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант.
- Самопроизвольное излечение — наступает в редких случаях.
- Бессимптомное носительство — может наблюдаться изначально и без стадии клинических проявлений. Представляет опасность в эпидемиологическом плане [8] .
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Частым осложнением хронической формы паховой эпидермофитии является лихенизация ( утолщение кожи, усиление её рисунка и нарушение пигментации) , возникающая от расчёсов при сильном зуде. Процесс напоминает ограниченный атопический дерматит [8] .
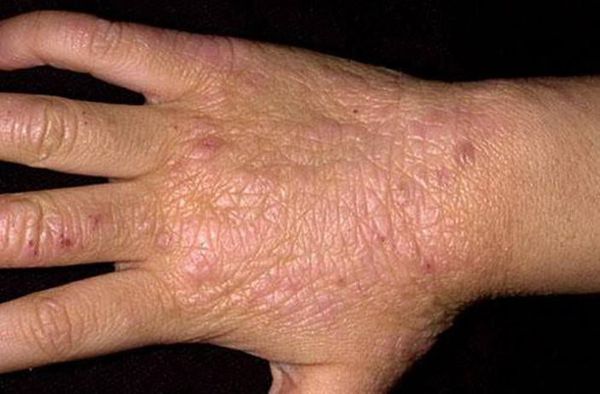
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становиться атипичной [9] . Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований [10] .
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15 % раствором едкой щёлочи (КОН). С помощью этого исследования можно выявить мицелий и споры гриба [11] . Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15 % случаев).
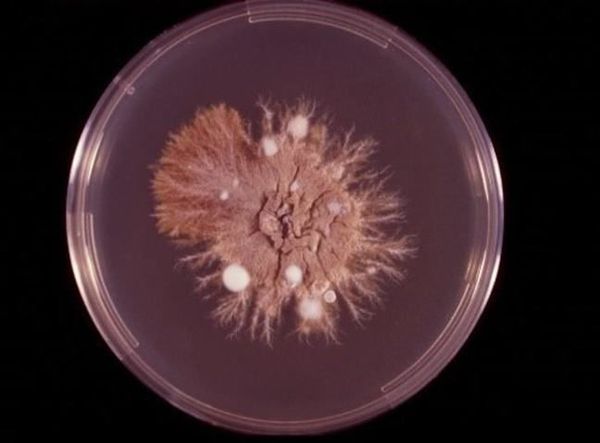
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро. Позволяет определить вид возбудителя и его чувствительность к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР) [12] . Это самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
- Эритразма — хронически протекающее заболевание кожи, вызванное бактерией Corynebacterium minutissimum.
- Опрелости (интертриго, интертригинозный дерматит) — дерматит от механического раздражения кожи за счёт трения соприкасающихся складок тела.
- Стрептококковое интертриго — серозно-гнойное воспаление кожи с образованием пузырей, развивающееся в складках кожи. Ч асто возникает у детей и взрослых с ожирением.
- Ограниченный нейродермит — поражение кожи нейроаллергического типа с развитием очагов высыпаний и выраженным зудом , который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки.
- Кандидоз складок — поверхностное поражение кожи, вызванное грибками рода Candida. Чаще возникает у больных с сахарным диабетом.
- Чёрный акантоз — гиперпигментация кожных покровов. С вязан с ожирением.
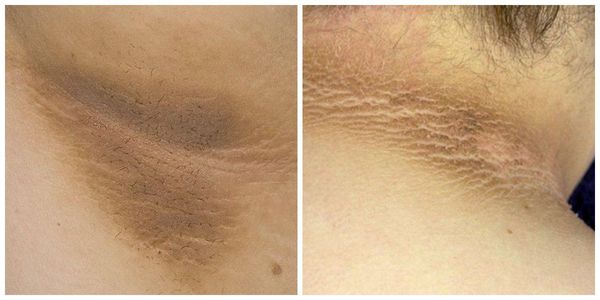
- Гистиоцитоз Х у детей — генетически обусловленное заболевание, которое характеризуется образованием специфических клеточных гранулём в различных органах и тканях. Часто проявляется кожными высыпаниями.
- Аллергический дерматит крупных складок. Возникает вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах.
- Инверсионный псориаз складок.
- Себорейный дерматит при его локализации в складках кожи.
- Доброкачественная семейная хроническая пузырчатка Гужеро — Хейли — Хейли. Это наследственный буллёзный дерматоз [8] .
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
- Этиотропное лечение — п рименение средств, направленных на устранение причины болезни : фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы).
- Патогенетическое лечение — м ероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни.
- Симптоматическое лечение — применение препаратов, влияющих на объективные и субъективные симптомы заболевания [8] .
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 1-2 дней;
- бриллиантовый зеленый, водный раствор 1 % — 1-2 раза в сутки наружно в течение 1-2 дней;
- фукорцин, раствор — 1-2 раза в сутки наружно в течение 2-3 дней;
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон — 2 раза в сутки наружно в течение 7-10 дней;
- изоконазол нитрат + дифлукортолон валерат — 2 раза в сутки наружно в течение 7-10 дней;
- клотримазол + бетаметазон, крем — 2 раза в сутки наружно в течение 7-10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве “примочки” и комбинированные антибактериальные препараты [14] :
- ихтиол, раствор 5-10 % — 2-3 раза в сутки наружно в течение 2-3 дней;
- натамицин + неомицин + гидрокортизон, крем — 2 раза в сутки наружно в течение 3-5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем — 2 раза в сутки наружно в течение 3-5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
- итраконазол 100 мг — 1 раз в сутки в течение 14 дней;
- тербинафин 250 мг — 1 раз в сутки в течение 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновению рецидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтиранием влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекомендуется обтирать кожу 2 % салициловым или 1 % таниновым спиртом с последующей присыпкой 10 % борной пудрой, амиказолом, певарилом, батрафеном, толмиценом [8] .
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
- не пользоваться чужим постельным бельём, полотенцами, мочалками;
- при посещении бассейнов, саун, бань, пляжей использовать простыни, подкладки и др.;
- при посещении общественных туалетов применять специальные накладки на сидения унитазов;
- бороться с ожирением и потливостью;
- стараться не носить тесную и облегающую одежду;
- после купания тщательно высушивать область паха полотенцем или феном;
- при первых признаках заболевания обращаться к врачу [15] .
Сыпь в паху у мужчин
Сыпь представляет собой появление специфических изменений на коже, которые являются следствием развития различных патологических процессов. Одной из частых локализаций сыпи является пах.
Это связано с тем, что в данной анатомической области есть предрасполагающие моменты для развития различных микроорганизмов. К таким условиям относится трение в складках кожи, выделение большого количества пота и сала кожными железами. Деятельность патогенных микроорганизмов вызывает воспаление кожи в паху и появлению сыпи.
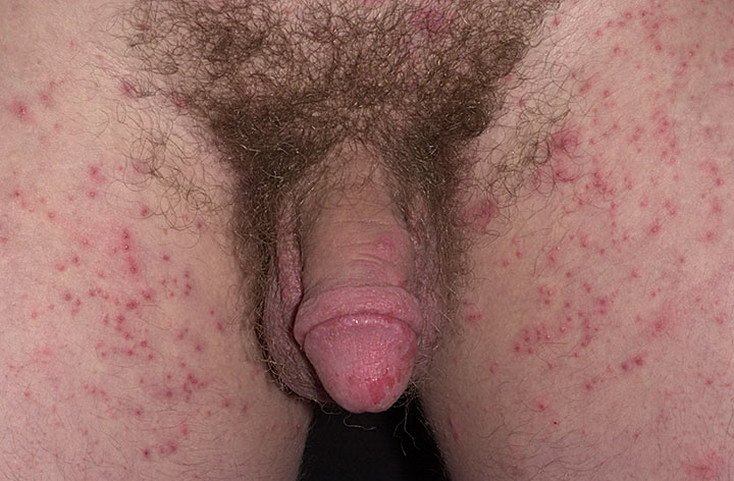
Сыпь в паху у мужчин – причины
Появление патологических элементов на коже всегда является результатом воздействия различных патологических факторов, приводящих к развитию воспалительной реакции.
Сыпь в паху у мужчин является клиническим проявлением воздействия причин, которые условно разделены на несколько групп:
- Инфекционные процессы, вызванные болезнетворными и условно-патогенными микроорганизмами
- Аллергические реакции
- Хронические дегенеративно-дистрофические процессы в коже
Такое деление причинных факторов на группы необходимо для удобства диагностики патологического процесса, а также выбора наиболее эффективного адекватного лечения.
Инфекционные процессы
Инфекции являются самой распространенной причиной, при которой появляется сыпь в области паха у мужчин.

В зависимости от вида и специфичности возбудителей выделяют несколько групп инфекционных процессов:
- Неспецифические бактериальные инфекции. Если мужчина пренебрегает правилами интимной гигиены, то в ответ на это размножаются бактерии постоянно присутствующие на коже человека. Там скапливаются различные бактерии (энтерококки, золотистые стафилококки), приводя к развитию воспалительной реакции. Вначале появляется красная сыпь в паху у мужчин (папулы), затем могут формироваться небольшие болезненные гнойнички (пустулы).
- Микозы кожи (поражение кожных покровов грибками). В паховой области всегда излишняя влажность. Это способствует разрыхлению эпидермиса и проникновению спор различных патогенных грибков.
Часто сыпь в районе паха у мужчин может быть спровоцирована грибками эпидермофитами. Она называется паховой эпидермофитией. Венерические заболевания редко приводят сыпи в области паха обычно не приводят. При их развитии патологические образования преимущественно формируются на слизистой оболочке головки полового члена или на коже.
Сыпь в паху у мужчин при аллергических реакциях
Аллергическая готовность иммунной системы организма мужчины приводит при контакте с аллергенами к появлению сыпи. Это чаще соединения белкового происхождения. Аллергия сопровождается высыпаниями. Чаще всего в результате контакта с моющими средствами, смазками для половой жизни появляются высыпания и зуд в паху у мужчин.
Нарушение структуры и атрофия кожи в паху у мужчин
Нарушение обменных процессов и иммунных реакций в коже сопровождается нарушением ее трофики (питания). Развиваются дегенеративно-дистрофические процессы. Такое кожное заболевание как псориаз может локализоваться у мужчин в области паха. Для этого заболевание свойственно прогрессирующее течение и появление характерной сыпи с шелушением.
Сыпь в паху у мужчин – лечение
При появлении высыпаний в области паха проводится диагностика причин патологического процесса. Это позволяет подобрать наиболее эффективное лечение. Он должно быть направлено на устранение воздействия причинного фактора. Для этого используются антибактериальные средства, противогрибковые препараты, антисептики или противоаллергические медикаменты (антигистаминные препараты).

Самостоятельное лечение сыпи в паху у мужчин может стать причиной хронического течения заболевания с развитием осложнений.
При появлении сыпи в паху обратитесь за консультацией к специалистам нашей клиники.





