Болезнь Пейрони – симптомы и лечение
Что такое болезнь Пейрони? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рыжкова Алексея Игоревича, андролога со стажем в 14 лет.


Определение болезни. Причины заболевания
Болезнь Пейрони — заболевание, при котором в белочной оболочке полового члена происходит образование рубцовых соединительнотканных пластинок (бляшек), вызывающих боль и приводящих к искривлению пениса во время эрекции. [1]
Белочная оболочка — плотная, но эластичная структура, которая окружает эректильную ткань члена. Во время сексуального возбуждения эректильная ткань наполняется кровью и увеличивается в объёме, а белочная оболочка растягивается. Когда растяжение достигает предела, формируется ригидная (твёрдая) эрекция. В результате того, что в структуре белочной оболочки образуются соединительнотканные бляшки, её растяжимость снижается, эрекция приобретает болезненный характер, и происходит искривление полового члена.
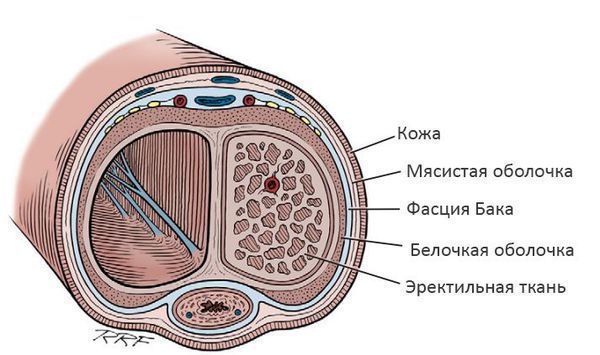
Заболевание встречается всего у 0,4-9% мужчин. [2] В группе риска — мужчины с нарушением эрекции и сахарным диабетом, [3] средний возраст — 55-60 лет.
Причины болезни Пейрони
Причины заболевания окончательно не установлены. Считается, что соединительнотканные бляшки образуются из-за повторяющихся микротравм белочной оболочки полового члена во время полового акта. [3] Но когда ведётся активная половая жизнь, подобные микротравмы в той или иной степени возникают у всех мужчин, поэтому одного этого фактора недостаточно для развития заболевания. Вероятно, основой для его развития является нарушение кровоснабжения белочной оболочки члена.
Факторы риска. С какими болезнями может быть связана
Заболеванию чаще подвержены мужчины, страдающие:
- сахарным диабетом;
- гипертонией;
- нарушением липидного состава крови;
- ишемической болезнью сердца;
- эректильной дисфункцией;
- а также курящие и злоупотребляющие алкоголем.
Другим предрасполагающим фактором может быть избыточная склонность к образованию соединительной ткани, в связи с этим болезнь Пейрони чаще наблюдается у мужчин с контрактурой Дюпюитрена (невозможностью полностью разгибать пальцы рук) и склонностью к образованию грубых (келоидных) рубцов. [4]
Симптомы болезни Пейрони
- боль в половом члене в эрегированном состоянии;
- искривление полового члена во время эрекции;
- наличие уплотнения (бляшки) на половом члене.
Боль при эрекции — наиболее ранний симптом заболевания, наблюдается у 35-45% пациентов. [5]
Характерно, что боль возникает только во время эрекции, в состоянии покоя она отсутствует. Данный симптом сохраняется в течение 6-18 месяцев, после чего заболевание переходит в следующую фазу: боль уходит, и формируется искривление полового члена. Оно возникает из-за того, что белочная оболочка на стороне бляшки укорачивается. Соответственно, направление искривления напрямую зависит от того, где располагается бляшка. Наиболее часто она располагается по передней поверхности пениса, в результате он искривляется кверху. Если бляшка локализуется на задней поверхности, эрегированный член изгибается книзу. При этой форме даже из-за небольшого искривления затруднительно провести половой акт. Локализация бляшки на боковой поверхности приводит к изгибу полового члена в противоположную сторону. Крайне редко встречается форма, когда пенис деформируется по типу песочных часов: бляшка циркулярно охватывает белочную оболочку члена, он не искривляется, но возникает его циркулярное стягивание во время эрекции.
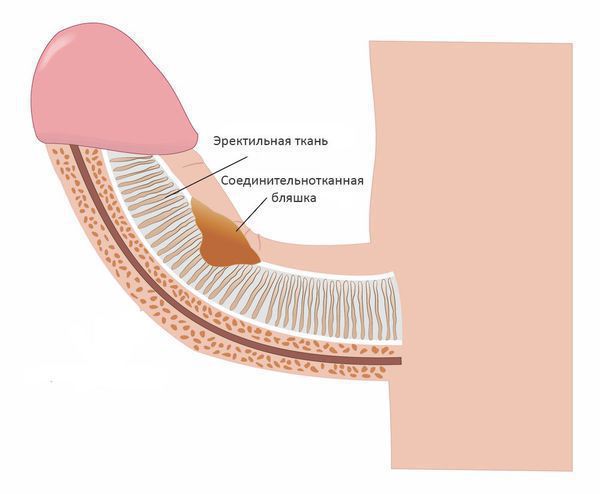
Как правило, пациенты сами замечают наличие плотного образования в структуре полового члена. Бляшка может иметь различную форму, но чаще в виде овала, вытянутого по длине полового члена. Как мы уже сказали, преимущественная локализация — передняя поверхность пениса. Иногда наблюдается несколько бляшек различной локализации.
Патогенез болезни Пейрони
Болезнь Пейрони связана с неправильным ранозаживлением. Из-за микротравм белочной оболочки, неминуемо возникающих во время полового акта, в её толще возникают микрогематомы. У здоровых мужчин гематомы быстро рассасываются, и дефект белочной оболочки заживляется. У пациентов с болезнью Пейрони процесс заживления раны нарушен, быстрого рассасывания гематомы не происходит, и в ней развивается воспаление асептического характера, оно не связано с деятельностью микроорганизмов. Воспаление распространяется на близлежащие участки белочной оболочки и завершается избыточным рубцеванием поражённого участка с образованием плотной соединительнотканной бляшки.
В норме структура белочной оболочки из упорядоченных эластических волокон предусматривает способность к значительному растяжению при эрекции. Из-за появления в ее структуре неэластичных участков, представленных бляшками, закономерно происходит неравномерное растяжение белочной оболочки и искривление полового члена.
Классификация и стадии развития болезни Пейрони
Классификация в зависимости от типа деформации:
- дорсальные деформации — искривление полового члена кверху;
- вентральные деформации — искривление полового члена книзу;
- латеральные деформации — искривление полового члена в сторону;
- дорсолатеральные деформации — искривление полового члена кверху и в сторону;
- вентролатеральные деформации — искривление полового члена книзу и в сторону;
- деформации по типу шарнира — искривление полового члена с локальным сужением и нестабильностью находящейся за сужением части полового члена;
- деформации по типу песочных часов — сужение полового члена по окружности.
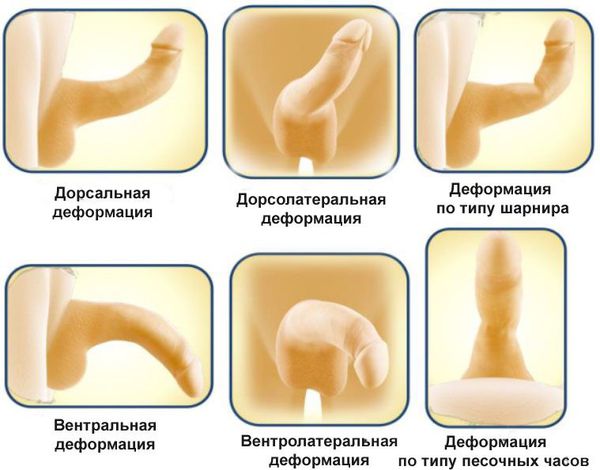
Наиболее часто встречаются дорсальные деформации. Вентральные деформации в большей степени, чем латеральные и дорсальные, затрудняют проведение полового акта.
Стадии заболевания
- Воспалительная: боль в пенисе в эрегированном состоянии и отсутствие искривления/деформации полового члена. В бляшке протекает активное воспаление как причина болевого синдрома. Длительность фазы — 6-18 месяцев.
- Стабильная: прекращение боли во время эрекции. Бляшка сформирована и представлена грубой соединительной тканью, половой член искривляется. Со временем искривление прогрессирует у 30-50% больных, у 45-67% остаётся стабильным, и только у 3-13% отмечается улучшение и уменьшение искривления полового члена [6] .
Осложнения болезни Пейрони
Осложнения болезни Пейрони:
- Невозможность проведения полового акта
Если половой член искривлен более чем на 30 градусов, ввести его во влагалище затруднительно, а при более значительных деформациях становится невозможным.
- Трудность достижения или поддержания эрекции
Эректильная дисфункция наблюдается более чем у 50% пациентов с болезнью Пейрони. [7] При этом она не всегда является следствием заболевания, а иногда возникает до него и становится одним из провоцирующих факторов. [8] Изменение структуры белочной оболочки в зоне бляшки может нарушать функционирование механизмов, участвующих в формировании эрекции. В норме при наполнении эректильной ткани кровью происходит сдавление вен, расположенных между белочной оболочкой полового члена и кавернозной тканью. Это позволяет блокировать отток крови от эректильной ткани, повысить давление внутри белочной оболочки и сформировать твёрдую эрекцию. В области бляшки этот механизм может нарушаться из-за отсутствия эластичности у рубцовой ткани, сброс крови по венам из эректильной ткани будет сохранён, а эрекция не достигнет ригидного состояния.
- Тревога или стресс, напряжение в отношениях с сексуальным партнёром
Исследования показали, что 48% мужчин с болезнью Пейрони имеют лёгкую или умеренную депрессию. [9] Депрессия усугубляет эректильную дисфункцию, вносит разлад в отношения с сексуальным партнером.
Диагностика болезни Пейрони
К какому врачу обратиться
При искривлении полового челена следует обратиться к урологу.
Для диагностики, как правило, достаточно осмотра и пальпации (прощупывания), чтобы врач мог определить размеры и расположение бляшек на неэрегированном половом члене. Важно измерить длину полового члена, т. к. в результате прогрессирования заболевания он может укорачиваться. Зная исходные показатели длины при обращении к врачу, можно оценить степень укорочения и эффективность проводимого лечения.
Оценку искривления полового члена необходимо проводить в состоянии эрекции. Для этого врач просит пациента сделать в домашних условиях фотографии эрегированного полого члена и представить их для оценки.
Важным моментом является оценка эректильной функции. Для этого используют специальные опросники — МИЭФ 5 (международный индекс эректильной функции, состоящий из 5 вопросов). Использование опросников позволяет количественно оценить нарушения эрекции и отслеживать их изменения на фоне наблюдения или лечения заболевания. [10]
Основным дополнительным исследованием является ультразвуковое сканирование полового члена. Исследование позволяет описать размеры, расположение бляшек и их распространение на эректильную ткань.
При наличии нарушений эрекции производят исследование кровотока в половом члене на фоне эрекции (фармакодопплерография). Для стимуляции эрекции применяют таблетированные препараты или инъекцию в половой член.
Лечение болезни Пейрони
Лечение зависит от фазы заболевания.
Консервативное лечение болезни Пейрони
В воспалительную фазу показана только медикаментозная терапия, которая направлена на уменьшение воспаления в бляшке. Оперативное лечение в данную фазу противопоказано. [6]
Наиболее часто используют пероральные препараты (токоферола ацетат, тамоксифен, колхицин, L-карнитин, пентоксифиллин). Эти препараты действуют на различные звенья воспалительной реакции, позволяя снизить её интенсивность и уменьшить размеры бляшки.
Другим вариантом лечения болезни Пейрони является введение лекарственных препаратов непосредственно в бляшку. Данный подход позволяет создать в бляшке большую, чем при приёме внутрь, концентрацию препарата. С этой целью используют веропамил, преднизолон, интерферон, гиалуроновую кислоту.
Сохраняет свою актуальность для лечения болезни Пейрони и применение физиотерапевтических процедур в виде ионофореза с веропамилом/дексаметозоном.
При переходе заболевания в стабильную фазу основной проблемой становится искривление полового члена. С целью его коррекции используют консервативные мероприятия, например, вытяжение полового члена с помощью экстендера (специальный прибор, фиксирующийся к половому члену и обеспечивающий его вытягивание) или введение лекарственных препаратов в бляшку. Но эффективность данных процедур недостаточна, и основным методом коррекции искривления полового члена является хирургический.
Оперативное лечение болезни Пейрони
Хирургическая коррекция искривления полового члена включает следующие подходы:
- укорачивающие методики;
- удлиняющие методики;
- фаллопротезирование.
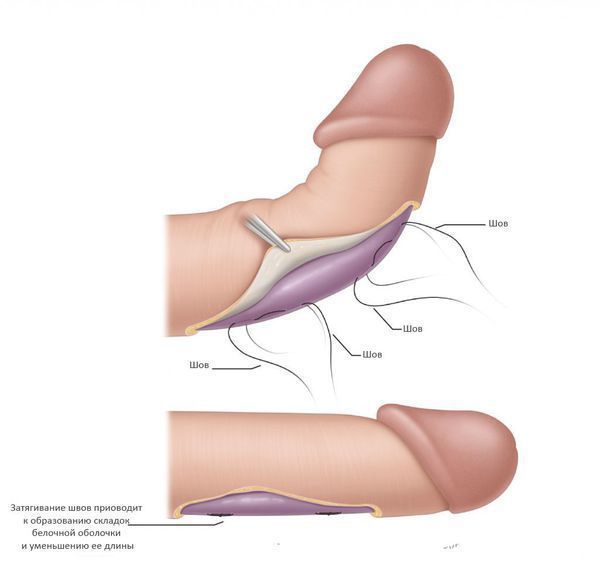
Укорачивающие методики, как следует из их названия, используют подход, заключающийся в укорочении белочной оболочки полового члена на противоположной по отношению к бляшке стороне. Это позволяет выровнять длину белочной оболочки, убрать искривление, но приводит к общему укорочению полового члена на 1-1,5 см. [11] Применение данных методик оправдано у пациентов с небольшим или умеренным искривлением и достаточной длиной полового члена.
Основной методикой является операция Несбита — иссечение участка белочной оболочки на стороне, противоположной искривлению. Недостатком данного подхода является сложность и травматичноть — вскрытие белочной оболочки может приводить к повреждению эректильной ткани и негативно отразиться на эректильной функции. Но частота этого осложнения достаточно низкая (менее 5%), несколько чаще наблюдаются повторные искривления после операции и снижение чувствительности полового члена (около 10%). [12]
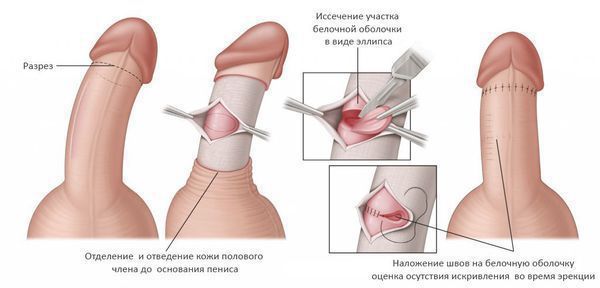
Чаще используют гофрирующие методики — белочную оболочку не иссекают, а гофрируют. Выполнение такой операции технически проще, а результаты сопоставимы с операцией Несбита. Недостатком данных методик является образование легко определяемых пациентом утолщений белочной оболочки в зоне гофрирования, которые могут приводить к определенному дискомфорту в половой жизни. Впрочем, данный побочный эффект, как правило, нивелируется с течением времени.
Удлиняющие методики используют при значительном искривлении полового члена (более 45 градусов) и/или значительном укорочении, когда применение укорачивающих подходов приведёт к слишком значимому уменьшению длины полового члена.
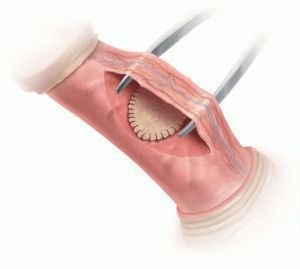
В данном случае операция выполняется на стороне расположения бляшки. Бляшка особым образом рассекается или иссекается, и в образовавшийся дефект устанавливается трансплантат, что позволяет увеличить длину белочной оболочки на стороне бляшки до длины противоположной стороны. В качестве трансплантата наиболее часто используют собственные ткани — стенка вены, слизистая щеки. Возможно использование искусственных материалов — коллагеновых матриц, но их применение приводит к худшим результатам, чем использование собственных тканей. При данных операциях отмечается высокая частота развития эректильной дисфункции (около 25%) и риск повторного искривления полового члена (около 20%). [13]
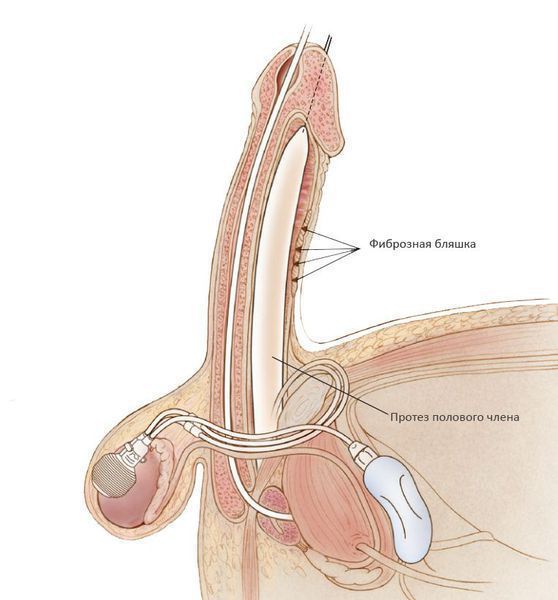
Фаллопротезирование показано при сочетании болезни Пейрони с умеренной или тяжёлой эректильной дисфункцией. Чаще всего используют трехкомпонентные фаллопротезы. Такой протез содержит 2 баллона, которые располагают в каждом из кавернозных тел, резервуар, который располагают в пространстве перед мочевым пузырем, и насос, расположенный в мошонке. Для достижения эрекции жидкость с помощью насоса перекачивается из резервуара в баллоны в кавернозных телах, после полового акта жидкость из баллонов перекачивается обратно в резервуар. Такой подход обеспечивает максимальную естественность эрекции. Во время установки силиконовых баллонов в кавернозные тела выполняют процедуру моделирования полового члена (изгиб в противоположную искривлению сторону на фоне надутых баллонов), которая в большинстве случаев позволяет добиться выпрямления полового члена. При значительных деформациях и неэффективности моделирования возможно сочетание фаллопротезирования с удлиняющими операциями.
Противопоказания к оперативному лечению
Оперативное лечение противопоказано в воспалительную фазу заболевания. Признаки воспалительной стадии: боль в половом члене во время эрекции и длительность заболевания менее шести месяцев.
Подготовка к операции
Подготовка к операции прежде всего включает в себя проведение стандартных предоперационных исследований: анализы крови, мочи, флюорографию, электрокардиографию, консультацию терапевта. Специализированные исследования (оценка кривизный полового члена, ультразвуковое исследование полового члена, фармакодопплерография ) должны быть выполнены до определения показаний к оперативному лечению.
Реабилитация после операции
Пациентам рекомендуется воздерживаться от половых актов в течение шести недель. В некоторых случаях после операции назначают препараты, способствующие восстановлению гладкой мускулаторы кавернозных тел — ингибиторы фосфодиэстеразы 5-го типа (ФДЭ-5).
Экстракорпоральная ударно-волновая терапия (ЭУВТ)
ЭУВТ может быть показана для снижения выраженности боли в половом члена у пациентов с болезнью Пейрони, но не должна применяться для уменьшения кривизны полового члена.
Лечение болезни Пейрони народными методами
Народные методы не имеют доказанной эффективности, поэтому в лечении болезни Пейрони не применяются.
Прогноз. Профилактика
Прогноз при болезни Пейрони относительно благоприятный. У 5% пациентов происходит самопроизвольное рассасывание бляшек в отсутствие какого-либо лечения. Если последствия заболевания сохраняются, в большинстве случаев их можно скорректировать путём медикаментозного и хирургического лечения.
К методам профилактики болезни Пейрони следует отнести мероприятия, направленные на предотвращение развития состояний, являющихся факторами риска болезни: сахарный диабет, гипертоническая болезнь, нарушения липидного состава крови, ишемическая болезнь сердца, эректильная дисфункция.
Исключение курения и злоупотребления алкоголем также позволит снизить вероятность развития заболевания.
Секс при болезни Пейрони
Сексуальную активность в острую фазу заболевания следует исключить, так как неизбежная микротравматизация бляшки во время полового акта может провоцировать более агрессивное течение заболевания.
Уплотнение на половом члене: причины, возможные заболевания и лечение
Проблемы с органами мочеполовой системы испытывал, наверное, каждый половозрелый мужчина. Некоторые легко распознаются даже дилетантами от медицины, другие требуют врачебной консультации, тестов и анализов. В любом случае необходимо понимать, чем раньше обнаружена проблема, тем более легкими последствиями можно отделаться. Если появилась шишка на члене, подозревать можно сразу до 10 болезней мочеполовой системы. Как реагировать, что предполагать, каким образом диагностироваться и лечиться от непонятного новообразования на члене в виде шишки?

Симптомы и диагностика
Появление уплотнения или шишки на органе репродуктивной системы не стоит игнорировать, лучше сразу разобраться, является ли это симптомом какой-нибудь болезни, или проблема в самом новообразовании на половом члене. Много факторов, которые нужно учитывать:
- Уплотнение может быть подкожным и только прощупываться;
- Шишка может быть наростом, возвышающимся над кожей органа;
- Цвет уплотнения может быть разным, от белесого до синюшного;
- Внутри уплотнения бывает разное содержимое;
- Шишка может быть патологией и иметь злокачественную природу, или наоборот, быть закупоркой сальной железы, абсолютно не представляющей опасности в плане здоровья.
Иногда уплотнение сопровождается еще несколькими симптомами:
- Покраснениями;
- Отёчностью;
- Зудом;
- Шелушением;
- Отслаиванием сухого эпидермиса;
- Выделениями из уретры.
Поэтому диагностика должна выявить то заболевание, которое дало возможность появиться плотному новообразованию и сопровождающим его симптомам.
Места появления
Важно также, в какой локации появляется уплотнение в члене. Это тоже своеобразная подсказка при диагностировании, ведь перечень возможных болезней уже известен практикующим урологам.
- У основания – ближе к лобковой кости или к мошонке;
- На коже члена – уплотнения могут быть единичными на стволе пениса, или множественными;
- Наросты на головке члена.
Любые образования на половом члене – это сигнал обратить на свое здоровье больше внимания. Эстетику внешнего вида не отменяли в спальне, а вероятные проблемы из-за уплотнения надолго отнимут возможность радоваться сексу.
Причины
Считается, что небольшие уплотнения появляются из-за механического воздействия или травмирования полового органа во время активной мастурбации. Этой версии отдают предпочтение почти 70 процентов врачей. Тем не менее, уплотнения на половом члене могут появиться по причинам, никакого отношения к мастурбации не имеющим. Чтобы максимально полно раскрыть суть процессов в теле и мочеполовой системе, озвучим причины появления шишек относительно болезней и реакций тела на внешние болезнетворные факторы.

Фолликулит
Безобидное воспаление кожи в области роста волоска. Сначала кожа вокруг волоска краснеет, затем воспаляется и превращается в мелкий гнойничок. Причинами возникновения фолликулита считается:
- Излишняя потливость;
- Пренебрежение правилами личной гигиены;
- Рассечение и другие мелкие травмы кожи;
- Зуд и раздражение, появляющееся из-за наложения компрессов.
Абсолютно неопасное заболевание лечится протиранием воспаленной кожи раствором спирта.
Фурункул
Эта шишка на пенисе появляется там, где сальные железы выходят в верхние слои эпидермиса. По сути, провоцирует появление фурункула кожное сало, не вышедшее на поверхность и закупорившее сальную железу. Чаще всего фурункулы возникают рядом с волосяными стержнями и мешочками. Появляются фурункулы:
- По внешним причинам, то есть из-за несоблюдения гигиены, ношения тесного белья, некачественных тканей, бритья лобковой зоны;
- Из-за внутренних факторов, когда излишнее кожное салоотделение провоцируется сбоем внутренних обменных процессов.
Показательные симптомы фурункулеза:
- Появляется уплотнение кожа не нем горячая, и сменяет свой цвет с телесного на красный, воспаленный;
- С течением времени образовывается стержень фурункула белого гнойного цвета, возвышающийся в виде конуса над поверхностью кожи;
- Фурункул вскрывается самостоятельно, стержень остается и продолжает инфицирование.
Атерома
Доброкачественное новообразование, жировик с четкими границами и клетками эпителия в середине. Цвет содержимого похож на жир, а цвет имеет от белого до желтого. Это не инфекция, не передается через половые контакты, но иногда провоцирует воспаление. В паховой зоне тестостерона больше, и он приводит к повышенному потоотделению и закупорке протоков кожного сала.
Контактный дерматит
Дерматит – это некое обобщенное название поражения кожи на половом органе. Причинами дерматита становятся как грибковые и другие инфекции переданные при половом акте, так и аллергическая реакция на разные внешние раздражители. Также паховый дерматит может быть спровоцирован венерическими и инфекционными заболеваниями:
- Сифилис;
- Молочница;
- Крапивница;
- Чесотка;
- Псориаз или себорея.
Все эти болезни проявляются таким симптомом, как дерматит головки члена, крайней плоти и паха.

Болезнь Пейрони
Шишки, образовывающиеся при болезни Пейрони – это бляшки, сначала мягкие, затем кальцинирующиеся и отвердевающие на коже. Эти бляшки искривляют член, поскольку стягивают белочною ткань, которая покрывает кавернозные тела пениса. Проблема проявляется либо врожденной особенностью организма, либо происходит на фоне травм. Бляшки можно удалить только хирургическим путем, и очень редко, на начальной стадии развития, инъекциями прямо внутрь образовывающихся уплотнений.
Травмы
Переломы члена, а по сути той же белочной ткани, происходят из-за внешнего воздействия, или по причине слишком бурного секса, или его нестандартных проявлений. Травмы – это одна из самых распространённых причин появления припухлостей и шишек. Получить травму можно:
- При анальном сексе без лубрикантов;
- При мастурбации без увлажнителей;
- При сухом влагалище партнерши во время секса;
- Из-за позы «женщина сверху»;
- Во время тренировок в спортзале и т. д.
Шишки в этом случае называются ушибы, гематомы, а перелом члена вообще проходит очень болезненно и гарантирует довольно долгий восстановительный период.
Лимфангит
При этом воспалении лимфатических узлов и капилляров, вздувшиеся шишки появляются прямо на лобке. Лимфангит развивается как вторичная инфекция, на фоне уже имеющегося поверхностного, а также глубокого гнойно-воспалительного очага. Возможно на фоне инфицированной ссадины или раны, фурункула, абсцесса. Иногда, такое заболевание указывает на то, что организм мужчины поражен туберкулезом.
Злокачественные новообразования
При развивающейся онкологии уплотнение в пенисе не имеет четко определенного места локализации. Они проявляются:
- На головке;
- На крайней плоти;
- На обеих указанных частях органа;
- На венечной борозде;
- Реже – на стволе члена.
Видоизменяется небольшой участок кожи, затем появляется уплотнение, затем бляшка может превратиться в эрозию или язвочку, а также в нарост, похожий на папиллому (бородавку). Злокачественная или доброкачественная опухоль не определяется на глаз, необходимо пройти полноценное обследование. Нужно помнить, что злокачественное новообразование чревато метастазированием (например, меланома), и лучше диагностировать его на начальных стадиях.

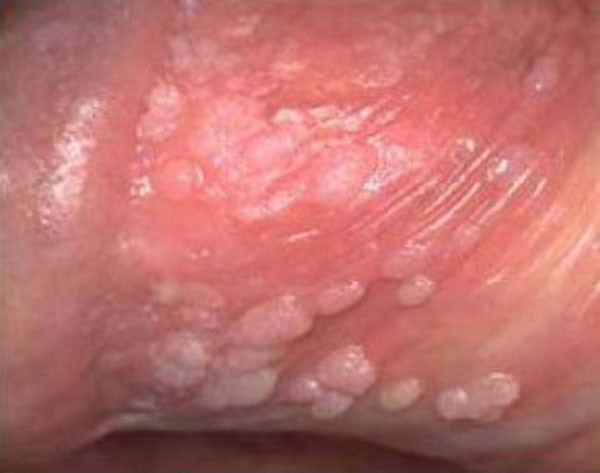
Бородавки
Отдельного упоминания заслуживают эти новообразования на члене. Внутри каждого есть вирус папилломы человека, и его проявления контролируются иммунной системой. Бородавки – дефект косметический, они редко бывают одиночными. Разный размер и даже разная форма (от остроконечной, до плоской) влекут за собой бытовые неудобства.
- Во-первых, повредить бородавку можно во время секса, а это и инфицирование и малоприятная боль;
- Во-вторых, сама проблема имеет множество подвидов новообразований (до 600) и третья часть из них – это онкогенные бородавки, то есть провоцирующие появление паковой злокачественной опухоли.
Папилломы
Поскольку папиллома – это вирус, он может быть передан через половой контакт. Определить качество уплотнений и бородавочных наростов должен врач уролог, для чего шишечка на половом члене рассматривается с помощью специальной аппаратуры, а сам мужчина должен пройти цитологический анализ, а также сдать мазок и кровь на онкомаркер. ВПЧ можно только контролировать, избавится от него полностью невозможно. Поэтому отслеживать любые изменения в кожном покрове придется самому мужчине на протяжении всей жизни (после установленного факта о рецидиве вируса).
Лечение
В каждом описанном случае шишка на половом члене – это симптом, а значит, лечить придется первопричину. Варианты адекватного лечения выбирает специалист, к которому мужчина должен прийти на консультацию.
- Фурункулез – компрессы на половой орган, с мазями, или пропитками, «вытягивающими» и обеззараживающими гнойный субстрат. Иногда, в комплексе, назначаются противовирусные лекарства;
- Фолликулит – мази местного применения, с ихтиолом и фукорцином. Если папулы вызваны герпесной инфекцией, придется назначать антибактериальные и противовирусные препараты. Чтобы вернуть вирус в латентно контролируемую форму;
- Атерому – удаляют через вскрытие, и очищают локацию;
- Раковые новообразования – целый комплекс мер по выявлению, и контролю, за опухолью, вплоть до операции по удалению части пениса;
- Болезнь Пейрони (искривление органа) – операбельное удаление бляшки, и восстановление части члена, или фаллопротезирование;
- Дерматит – антигистаминные препараты и препараты, устраняющие первопричину дерматита.
Выбор терапии – за врачом и пациентом, и она должна вернуть мужчине стабильное состояние и возможность наслаждаться радостями сексуальной жизни.
Медикаменты
Применение медикаментов почти во всех озвученных случаях, для устранения шишек и бляшек – это необходимая часть терапевтического комплекса назначений. Приведем список препаратов, которые чаще всего используются врачами:
- Гидрокортизон;
- Интерферон;
- Лидаза;
- Тамоксифен – для снятия болей;
- Колхицин – таблетки.
Также и физиотерапевтические назначения для мужчины могут стать очень полезными:
- Рентгенотерапия,
- Ультразвуковая терапия,
- Фонофор;
- Лечение лазером и криозаморозкой
- Волновая терапия.
Народные способы
Это ванночки, припарки, компрессы, с использованием натуральных ингредиентов. Многие природные компоненты обладают ранозаживляющим, антисептическим и противогрибковым действием. В любом случае, народная медицина идет как дополнение к общеназначеному медикаментозному лечению. Но не в каждом случае хватит трав и лекарств. Иногда приходится воспользоваться услугами грамотных хирургов.
Хирургическое лечение
Без хирургического вмешательства не обойтись, если нужно будет избавиться от бляшек и уплотнений при искривлении члена. Раковые опухоли тоже удаляются на операции. Даже бородавки иногда просто удаляют через срезание. Перед каждым оперативным вмешательством, учитывая интимность зоны, и наличие целой сети из мелких кровеносных сосудов, а также и другие особенности зоны половых органов – обязательна тщательно проведенная диагностика. Только на основании лабораторных и других данных, и путем подготовки пациента можно рассчитывать на удачный исход операций.
Профилактика
Все предусмотреть невозможно, но для мочеполовой системы и ее функционирования необходимо придерживаться нескольких простых рекомендаций:
- Следить за гигиеной полового органа;
- Быть разборчивым в сексуальных связях и предохраняться с помощью презервативов;
- При любых минимальных отклонениях от нормы при визуальном рассмотрении органа – посещение врача;
- Пользоваться только гиппоалергенным средствами гигиены;
- Исключить синтетику в нижнем белье.
Занятия спортом для общего укрепления иммунитета также будут служить подспорьем и профилактикой разных внутренних вирусных и бактериальных агентов, сдерживая их в латентном состоянии.
Искривление члена и другие симптомы болезни Пейрони
Искривление полового члена во время эрекции может иметь врожденную и приобретенную природу. При врожденном искривлении полового члена речь идет о неравномерном развитии внутренних тканей полового члена. Приобретенное искривление вызвано деформацией белочной оболочки кавернозных тел полового члена. Такое состояние называется Болезнь Пейрони.
Поэтому, если половой член всегда был несколько искривлен, скорее всего это редкое врожденное состояние, а если это случилось с течением времени – это болезнь Пейрони.
На давайте разберемся в вопросе по-порядку.
Консультация при болезни Пейрони
Цена 2000 рублей
Телефон +7 (495) 175-7943
Врач Меньщиков Константин Анатольевич
Владеет всеми методами лечения
Адрес г. Москва, ул. Беговая, д. 7 стр. 2, м. Беговая
Болезнь Пейрони – доброкачественное изменение структуры белочной оболочки пещеристых тел в мужском половом члене.
Заметное искривление полового члена является далеко не первым симптомом болезни Пейрони, однако именно он заставляет мужчин обратиться к врачу.
Для Болезни Пейрони характерно появление бляшки или небольшого уплотнения на спинке пениса (реже – по бокам), которое ощущается под кожей. Случаи, когда болезнь Пейрони развивается со стороны уретры (нижняя поверхность полового члена) практически не регистрируются.
Заболевание развивается постепенно по мере увеличения размеров бляшки. Может протекать бессимптомно или интенсивность симптомов настолько мала, что не вызывает сильного беспокойства у мужчины. Иногда возможно самоизлечение: узелок или бляшка исчезают (рассасываются) в течение 6-12 месяцев с момента обнаружения без специфической терапии. Однако, большинство случаев перетекают в более серьезные формы, что вызывает дискомфорт у мужчины, ухудшая качество его жизни.
Возможно бессимптомное течение Пейрони. По мере разрастания новообразования могут присоединяться следующие симптомы:
- искривление члена у мужчин;
- появление боли при эрекции, половом акте (реже – в спокойном состоянии);
- ощущение уплотнения (узла или бляшки) под кожей в процессе самодиагностики;
- нарушения эрекции (становится сложнее ее вызывать и поддерживать).
Симптомы и проявления болезни Пейрони весьма многообразны, поэтому стоит остановиться на каждом из них отдельно.
Деформация и искривление полового члена: “кривой” член
Кривизна развивается постепенно. На первых этапах возможно небольшое искривление полового члена либо полное отсутствие деформации. Бляшка по своей структуре очень плотная и не эластичная. Разрастаясь, она занимает всё большую площадь и мешает распрямлению члена во время эрекции, что приводит к изменению формы. В самом начале заболевания деформации может не быть и быть незначительной, однако дальнейшие изменения могут вызвать затруднения при половом акте и мастурбации.
Может ли в норме наблюдаться искривление полового члена?
Нормальным может быть то искривление, что сопровождает эрекцию всю вашу жизнь, не усугубляется и не вызывает дискомфорта во время секса или мастурбации. В этом случае это просто врожденная особенность тела.
Когда искривление полового члена не считается нормой?
Когда угол искривления мешает нормальной половой жизни, под кожей члена прощупывается одно или несколько уплотнений, а эрекция сопровождается сильной или умеренной болью или наблюдаются нарушения эректильной функции.
Типы деформации полового члена
Искривление полового члена при болезни Пейрони может выглядеть по-разному. В зависимости от расположения и размеров бляшки, здесь возможны следующие виды деформации:
- искривление вверх или вниз (при расположении узелка на спинке или со стороны мочеиспускательного канала соответственно);
- искривление полового члена в сторону. Возможно искривление полового члена как влево, так и вправо при расположении новообразования с определенной стороны;
- искривление по типу «горлышка бутылки». Наблюдается при одновременном росте бляшек с двух противоположных сторон. При этом искривление полового члена похоже на «песочные часы» или «горлышко бутылки» без тенденции в левую или правую сторону.
Болезненные ощущения
Боль при эрекции характерная для острой воспалительной фазы Пейрони. Она длится 12-18 месяцев и всё это время мужчина может испытывать боль, интенсивность которой может быть непостоянной. По окончании острой фазы болезнь перетекает в стабильное хроническое состояние, болезненные ощущения пропадают и мужчина, если он не знает, что у него болезнь Пейрони, считает, что теперь всё хорошо. Однако именно в стабильной фазе начинается заметная деформация и искривление полового члена.
Боль в половом члене возникает обычно в эрегированном состоянии, а во время полового акта она может усиливаться. Эти боли могут быть настолько дискомфортными и длительными, что развивается эректильная дисфункция, и мужчина отказывается от секса или признает его невозможным. Обычно именно это обстоятельство и является причиной обращения к врачу.
Не игнорируйте боль во время эрекции. Если они вызваны Пейрони и это острая фаза, то эффективным будет консервативное лечение. В этот период ткани хорошо реагируют на лекарства.
Болезнь Пейрони
Болезнью Пейрони называют искривление полового члена, возникающее из-за соединительнотканного перерождения белочной оболочки органа
Основа патологического процесса — фиброзная бляшка, которая ограничивает правильное растяжение белочной области и поэтому вызывает искривление органа в состоянии эрекции.
Статистика
Впервые болезнь была описана в 1743 году французским хирургом Франсуа Пейрони. Поэтому болезнь названа в честь ее «первооткрывателя». Известно, что чаще всего ей страдают мужчины в возрасте от 30 до 65 лет. Данные о распространенности болезни ограничены, потому что ее исследуют достаточно редко. В разных публикациях заболеваемость колеблется от 0,4 до 9%.
Известно, что чаще всего болезнь возникает из-за частых повторяющихся микротравм белочной оболочки кавернозных тел. Улучшение состояния больных на самой ранней стадии заболевания встречается крайне редко. Спонтанное улучшение наступает у 3–13% пациентов. У большей части больных — до 67% — как правило, наступает стабилизация состояния. Серьезные осложнения встречаются у 30% пациентов. Некоторые из них чувствуют серьезную боль во время эрекции и из-за этого не могут заниматься сексом.
Причины развития и патогенез
Большинство врачей склоняются к мнению, что болезнь Пейрони у мужчин появляется из-за микротравм.
Они возникают вследствие постоянного раздражения тела и головки полового члена — например, из-за неудобного нижнего белья, кожных заболеваний, шерстяной одежды и так далее.
Предрасполагающими факторами к развитию болезни служат системные заболевания:
- Сахарный диабет
- Артериальная гипертензия
- Ишемическая болезнь сердца
- Нарушения липидного обмена
- Эректильная дисфункция
Курение и злоупотребление алкоголем считаются также предрасполагающими факторами, но некоторые врачи отрицают влияние вредных привычек на перерождение белочной оболочки полового члена.
Иногда болезнь передается по наследству. В 3–39% случаев у пациентов, страдающих от болезни Пейрони, диагностируют контрактуру Дюпюитрена. Это — сгибательная контрактура пальцев рук, возникшая также в результате фиброзного перерождения ладонного апоневроза (сухожилия).
Патогенез
Патогенез заболевания начинается с воспаления. Половой член состоит из трех тел — двух верхних пещеристых и одного нижнего губчатого. Каждое из них окружено белочной оболочкой, размер которой предопределяет максимальный размер полового члена во время эрекции перед половым актом. Из-за постоянного раздражения полового члена развивается воспаление тела органа, после чего активизируется деятельность фибробластов. На белковой оболочке вследствие воспалительного процесса образуются плотные рубцовые образования — бляшки. Во время эрекции они сдерживают оболочку, не дают ей полностью распрямиться. Это — главные причины искривления полового члена.
Симптомы
Чаще всего болезнь развивается бессимптомно. Первая стадия, когда пещеристые тела заменяются фиброзными бляшками, длится до 18 месяцев. В этот период пациента не беспокоят боли, а искривление почти незаметно или вовсе отсутствует. Клинические проявления начинают беспокоить после образования крупных бляшек.
Клиническая картина меняется в зависимости от стадии болезни.
В фазе острого воспаления пациенты отмечают:
- Незначительное искривление полового члена во время эрекции;
- Боли в половом члене в состоянии покоя и эрекции;
- Небольшие уплотнения, заметные при прощупывании тела полового члена.
Функциональная фаза (фибротическая) отличается следующими симптомами:
- Явное сильно заметное искривление полового члена в состоянии возбуждения;
- Заметная твердая бляшка, которую легко прощупать;
- Сильные боли при эрекции и половом акте;
- Эректильная дисфункция;
- Неправильная форма полового органа даже в состоянии покоя;
- Растяжение кожи в местах, в которых расположены крупные бляшки.
Эти симптомы со временем «нарастают» — если в начальной стадии болезни пациент жалуется на небольшой дискомфорт, в фибротической стадии он перерастает в сильную боль.
Виды болезни Пейрони
Болезнь делится на два типа по причине появления:
Врожденная патология
В этом случае болезнь практически незаметна до периода полового созревания. Она появляется из-за уплотнений соединительной ткани в двух верхних кавернозных телах. При этом бляшек нет, а болезнь Пейрони обусловлена врожденными уплотнениями. Такая форма болезни встречается в одном случае из ста. В большинстве случаев заболевание связано с наследственным фактором.
Приобретенная патология
Она развивается из-за микротравм, вызванных механическими повреждениями, а предрасполагающими факторами служат причины, описанные выше. В этом случае возникает воспалительный процесс, из-за которого развивается фиброзная бляшка. Она снижает подвижность и эластичность белочной оболочки.
Существует также две фазы заболевания:
Фаза острого воспаления
Это — первая стадия болезни. Она характеризуется сильными болезненными ощущениями и заметным искривлением полового члена во время эрекции. При первой фазе образуются мягкие бляшки, которые не сильно заметны при пальпации. Они могут медленно менять свое местоположение.
Фибротическая стадия
Это — стабилизация болезни. В этом случае бляшка становится более плотной. Она сильно заметна при пальпации и также доставляет болезненные ощущения пациенту. Впоследствии бляшка может кальцинироваться, стать более твердой.
По виду деформации полового члена заболевание делится на:
Дорсальное
В этом случае в состоянии эрекции головка полового члена смотрит вверх.
Вентральное
Половой член в состоянии эрекции изогнут вниз. Такое состояние доставляет больше всего болезненных ощущений.
Латеральное
В этом случае орган отклонен в левую или правую сторону. Такая форма болезни встречается реже дорсальной и вентральной.
Осложнения
Главным и самым распространенным осложнением болезни Пейрони считается эректильная дисфункция. Сначала пациент физически не может заниматься сексом, потому что состояние эрекции причиняет ему боль или бляшка расположена близко к кровеносным сосудам, поэтому пациент сталкивается со слабой эрекцией. Позднее даже если болевой симптом исчезает, у пациента остаются проблемы психологического характера. Человек испытывает подсознательный страх перед половым актом, поэтому не может расслабиться и испытывает проблемы с эрекцией.
Другие менее распространенные осложнения:
- сильная боль при половом акте;
- бесплодие;
- депрессия.
С депрессией сталкивается большинство мужчин, чья супруга недовольна половой жизнью или ушла из семьи. Депрессию нужно лечить у специалиста — психотерапевта.
Диагностика болезни Пейрони
Болезнь Пейрони у мужчин часто диагностируют на первом приеме уролога. Врач опрашивает пациента, выслушивает жалобы, задает наводящие вопросы. После этого осматривает половой член и пальпирует его. В большинстве случаев под кожей будут прощупываться бляшки, которые и указывают на точный диагноз. Иногда, чтобы убедиться в диагнозе, уролог искусственно вызывает эрекцию — в этом состоянии легче определить болезнь.
Чтобы определить точное местоположение и размеры бляшек, а также увидеть развитие заболевания, пациента могут направить на дополнительные исследования:
УЗИ полового органа
Оно показывает любые уплотнения, а УЗИ с допплерографией способно зафиксировать нарушения кровообращения;
Оно помогает точно поставить диагноз и дифференцировать его от других заболеваний в сомнительных случаях;
Рентгенография
Она хорошо показывает кальцинированные и крупные бляшки из грубой, плотной, жесткой ткани;
Кавернозография
Это исследование позволяет увидеть состояние губчатых и пещеристых тел пениса «изнутри».
После постановки диагноза уролог назначает индивидуальное лечение. Иногда для определения общего состояния организма пациента или для подготовки к операции требуются другие исследования — например, общие и клинические анализы крови и мочи.
Лечение болезни Пейрони
Методы лечения заболевания зависят от его стадии и общего состояния пациента. Иногда болезнь проходит сама без приема лекарственных средств, но это случается редко. Обратитесь к врачу, если заметили у себя один из симптомов заболевания.
На начальной стадии болезни, когда пациент не испытывает сильного дискомфорта, обычно используют консервативную терапию лекарственными препаратами.
Чаще всего врачи назначают:
- Препараты для ликвидации дефицита кальция совместно с витамином E;
- Противовоспалительные средства для устранения воспаления и боли;
- Инъекции в кавернозные тела с коллагеназой или лидазой для стабилизации деления клеток;
- Глюкокортикостероиды и цитостатики для замедления процесса деления клеток.
Также уролог назначает физиотерапию — например, электрофорез с гиалуронидазой и интерфероном, лазерно-магнитное облучение или ультразвуковые методы лечения.
Если болезнь Пейрони нельзя вылечить без операции, врач назначает хирургическое вмешательство. Его используют при искривлении члена более, чем на 45 градусов, кальцификации бляшек, затрудненной эрекции и неэффективности консервативного лечения.
Есть три вида операции, с помощью которой можно справиться с патологией:
Операция Несбита
Ее называют укорачивающей, потому что в результате процедуры половой член становится короче на 10–20 миллиметров. Суть операции заключается в том, что со стороны искривления иссекают оболочку органа, а на противоположной стороне кожу немного складывают и накладывают швы. При небольшом угле искривления возможно только наложение швов с противоположной стороны.
Иссечение бляшек
Это — своеобразная пластическая операция. Кожа полового члена надрезается, бляшка иссекается. Полученный дефект — пустота в области иссечения — замещается биоматериалом пациента, синтетическим материалом или биомембранами. В этом случае длина органа не меняется.
Фаллопротезирование
Его применяют при эректильной дисфункции или серьезном искривлении. В этом случае в половой член внедряют протез. Эта операция позволяет исправить искривление и восстановить нормальную эрекцию, не меняя длины органа.
При всех трех типах операций можно применять пластическую хирургию. Чаще всего она используется при иссечении бляшек — места разрезов «закрывают» небольшими областями кожи с других участков, например — с яичек пациента.
Однако после ряда методов хирургической коррекции деформации остаточная кривизна полового члена обнаруживается у 4–20%, эректильную дисфункцию отмечают 5–20%, и что также не мало важно, основные применяемые пособия приводят к укорочению (17–40%). В связи с чем, многие пациенты в качестве первого этапа расположены к консервативным методам лечения заболевания.
Лечебный эффект препарата Лонгидаза ®
Препарат нового поколения Лонгидаза ® позволяет повысить эффективность лечения болезнь Пейрони без операции. В нем содержится гиалуронидаза — фермент, который способствует разрушению соединительной ткани в очаге фиброза белочной оболочки полового члена и замедляет образование новых фиброзных проявлений. Помимо этого, препарат оказывает противовоспалительное действие, микроциркуляторное и в целом увеличивает проницаемость тканей, что обеспечивает высокую биодоступность других препаратов.
Поэтому препарат используется при лечении заболеваний, которые сопровождаются патологическим ростом соединительной ткани. Он облегчает возвращение тканей к нормальному состоянию и способен уменьшить размер бляшки.

Преимущества препарата Лонгидаза ®
Высокая эффективность
Препарат намного эффективнее лекарственных средств предыдущего поколения, что обусловлено конъюгацией фермента с высокомолекулярным носителем. Он стабилизирует фермент, защищая его от антогонистов плазмы и обеспечивая высокую активность препарата. Это благодаря тому, что носитель стабилизирует фермент, защищая его от антогонистов плазмы и обеспечивая высокую активность препарата;
Уникальная формула
ВОЗ — Всемирная организация здравоохранения — присвоила препарату международное непатентованное наименование в 2015 году. Этим ВОЗ подтвердила оригинальную формулу основного действующего вещества;
Комплексное воздействие
Препарат уменьшает отек, снижает воспаление, увеличивает проницаемость тканей, «рассасывает» патологические образования соединительной ткани. Также он увеличивает доступность других лекарственных средств, поэтому повышает эффективность лечения в целом;
Эффективность при остром воспалении
При температуре тела 37 градусов Цельсия препарат сохраняет 70% своей активности на протяжении 20 дней, а «чистый» фермент распадается за сутки;
Минимальные побочные эффекты
У препарата Лонгидаза ® минимизированы токсические, аллергизирующие и раздражающие свойства токсических, аллергизирующих, раздражающих свойств;
Высокая доступность
Биодоступность препарата достигает 90% при парентеральном введении. При этом Лонгидаза ® совместима с другими схемами лечения;
Удобный прием
Различные формы выпуска и применение 1 раз в 2–3 дня 10–20 введений в форме свечей;
Доказанная эффективность:
при включении препарата Лонгидаза в комплексную терапию отмечается более высокий процент пациентов, у которых отсутствуют бляшки через 6 месяцев у 53.3%, а через 12 — у 73.3%.
Оптимальную схему лечения можно разработать только в индивидуальном порядке, на приеме уролога. Он оценивает общее состояние пациента, пальпирует половой член на предмет плотных бляшек, при необходимости назначает дополнительные исследования. При этом также назначает другие лекарственные препараты — Лонгидаза ® чаще всего работает в комплексе.
Препарат можно применять и для профилактики различных воспалительных заболеваний и болезней, связанных с патологическими изменениями соединительных тканей, в том числе и болезни Пейрони.
Профилактика болезни Пейрони
Врожденную болезнь Пейрони нельзя предупредить — ее можно только вылечить.
Для профилактики обычной формы патологии достаточно соблюдать несколько простых советов:
Соблюдайте правила личной гигиены
— это позволит избежать различных заболеваний, в том числе и микротравм полового органа;
Ведите здоровый образ жизни
— откажитесь от курения и алкоголя, чаще бывайте на свежем воздухе, занимайтесь спортом или выезжайте на активный отдых хотя бы раз в месяц;
Контролируйте свою массу тела и артериальное давление
— это предупредит не только болезнь Пейрони, но и сердечно-сосудистые заболевания;
Избегайте микротравм:
носите свободное нежесткое нижнее белье и одежду, избегайте мастурбации и позиции «женщина сверху» в сексе;
Консультируйтесь у уролога при любых изменениях в состоянии полового члена:
болевых ощущениях, малозаметных искривлениях и других процессов.
Если вовремя посетить уролога, болезнь будет легче вылечить.
Клинически доказанная ферментативная активность препарата Лонгидаза ® определяет необходимость его применения в схеме лечения Болезни Пейрони, так как эффективность комплексной терапии с применением препарата Лонгидаза повышается в 2 раза. Препарат помогает размягчить бляшки и не допускает их разрастания, снимает воспаление и усиливает действие других активных веществ.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ ИЛИ ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА
Закажите препарат Лонгидаза ® через сервис
ООО «НПО Петровакс Фарм» © 2021
Московская область, город Подольск,
село Покров, ул. Сосновая, д. 1
Тел: +7 (495) 730-75-45
Самые распространенные заболевания уздечки полового члена
Список заболеваний уздечки полового члена члена:
Короткая уздечка члена

Это врождённое или приобретённое укорочение длины уздечки, проявляющееся болями при эрекции, неприятными ощущениями во время полового акта, искривлением головки члена книзу, побелением уздечки при натяжении крайней плоти. Иногда головку члена из-за укорочения уздечки, вовсе, невозможно открыть. Основным осложнением короткой уздечки является её разрыв и кровотечение, чаще всего разрыв возникает при сухих половых контактах или мастурбации. Эффективное лечение, это пластика уздечки лазером или высокочастотным радиоволновым пинцетом, без наложения швов.
Надрыв уздечки крайней плоти

Надрыв уздечки это неполный разрыв, причиной являются половые контакты, интенсивная мастурбация, использование сексуальных игрушек. Во время надрыва мужчина чувствует боль, но кровотечение бывает не всегда. При осмотре видно, что на уздечке есть неглубокая рана с ровными краями. Если не сделать пластику уздечки, то появится рубец, который ещё больше укоротит её и приведёт к повторному надрыву, а возможно и разрыву.
Разрыв уздечки полового члена

Разрыв уздечки это травма, которая возникает во время секса или же грубой мастурбации. При разрыве сразу появляется боль и обильное кровотечение. При осмотре в области уздечки видна рана с неровными краями. Чтобы остановить кровотечение, необходимо взять стерильную, бинтовую салфетку и пальцами сдавить уздечку на 15-20 минут до полной остановки кровотечения. Если уздечка полностью разорвана, необходимо обрабатывать ёё хлоргексидином, бетадином, банеоцином и ждать заживления. Если разрыв неполный проводится операция френулотомия.
Трещины уздечки пениса
Причиной трещин на уздечке являются натёртости и воспаление кожи на фоне грибково- бактериальной инфекции. Трещины выглядят, как маленькие красные бороздки на уздечке, их сопровождает зуд, жжение и боль. Очень часто трещины на уздечке приводят к развитию рубцов. Лечение трещин уздечки заключается в применении противогрибковых и антибактериальных мазей, таких как тридерм, тримистин, триакутан, клотримазол, кандид-Б. Но самое эффективное лечение трещин, это пластика уздечки, после которой трещины больше не появляются.
Рубцы на уздечке члена

Рубцы на уздечке появляются после надрывов, разрывов или трещин, иногда причиной рубцов является сахарный диабет, а бывает и небрежно проведенная операция «Циркумцизия». Рубцы на уздечке имеют вид белых полос с бороздками. В области рубцов часто происходят новые разрывы, что приводит к увеличению рубцового процесса и перерождению уздечки в сплошной рубец. Лечение рубцов заключается в полном удалении уздечки (френулэктомия).
Киста уздечки

Киста уздечки имеет характерный вид, под уздечкой или рядом с ней определяется округлое, объёмное образование от нескольких миллиметров до 1-2 сантиметров, которое может сдвигать уздечку в сторону. Иногда киста уздечки может сдавливать наружное отверстие уретры, вплоть до нарушения мочеиспускания. При пальпации киста уздечки эластична и безболезненна, цвет кожи над ней полупрозрачный. Кисты уздечки имеют свойство в течение жизни увеличиваться в размерах и выглядят не эстетично. Лечение заключается в удалении кисты уздечки хирургическим путем с использованием лазера или радиоволнового скальпеля.
Склероатрофический лихен на уздечке (лейкоплакия, крауроз)

Склероатрофический лихен начинается на крайней плоти, затем по уздечке поднимается к головке. При склероатрофическом лихене уздечка становится белой, за счёт образования на ней рубцовой ткани, помимо уздечки белые пятна располагаются на крайней плоти, головке и вокруг отверстия мочеиспускательного канала, приводя, со временем, к стриктуре уретры. Единственно правильным лечением склероатрофического лихена является обрезание крайней плоти, удаление уздечки и высокочастотная, радиоволновая шлифовка белых пятен на головке.
Воспаление кожи уздечки (френулит)

При воспалении уздечка становится красной, отёчной, увеличенной, болезненной, мужчина ощущает жжение и зуд. К воспалению уздечки приводят патогенные бактерии, грибы, сухой секс, частая мастурбация, неправильное использование экстендера и стретчера. Для лечения воспаления используют таблетированные препараты флуконазол, итраконазол, левофлоксацин, юнидокс, крема и мази клотримазол, тербизил, экзодерил и пр.
Язвы на уздечке

Язвы на уздечке могут появиться, как следствие эрозивно-язвенного баланопостита. Появление язв уздечки связано со снижением иммунитета, агрессивностью бактериально-грибковой микрофлоры, заболеваниями передающимися половым путём (гонорея, трихомониаз, хламидиоз). Язвы на уздечке небольшие, неровные, по периферии определяется гиперемия. Воспалительный процесс сопровождается зудом. В ходе лечения назначаются антибиотики, антимикотики, антипротозойные средства, как местно, так и системно.
Кондиломы уздечки полового члена (ВПЧ)

Кондиломы уздечки могут быть единичными, множественными, а в запущенных случаях отмечается полное замещение уздечки кондиломатозным процессом. Кондиломы на уздечке часто сопровождаются появлением этих образований на крайней плоти, головке и в уретре. Разрастание кондилом провоцирует наличие вируса папилломы человека (ВПЧ). Кондиломы уздечки выглядят как неровные, ворсинчатые разрастания, напоминающие цветную капусту. Осложнениями кондилом могут быть воспаление, кровотечение, некроз, перерождение в рак члена. Основное лечение кондилом уздечки это их удаление лазером, радионожом, или электропинцетом. Самым эффективным лечением при кондиломатозном процессе является обрезание крайней плоти и удаление уздечки, вместе с кондиломами. Часто, после такого лечения кондиломы на уздечке больше не появляются.
Атерома уздечки (жировик)

Атерома уздечки выглядит как жёлтый или белый шарик возле уретры, размерами от нескольких миллиметров до сантиметра. Каких либо симптомов не даёт. Выглядит непривлекательно, что и подталкивает мужчину обратиться к урологу. Лечением является удаление жировика уздечки лазерным способом или же сургитроном.
Гранулы Фордайса на уздечке члена

Гранулы Фордайса на уздечке это белые, круглые, мелкие образования, напоминающие просо, размером 1-2-3 мм. Они могут быть единичными и множественными. Данные образования являются гипертрофированными железами. Какого либо специфического лечения гранул Фордайса не требуется, обычно они удаляются по желанию пациента высокочастотным, радиоволновым способом с косметической целью.
Перламутровые папулы на уздечке головки члена (Жемчужные папулы)

Перламутровые папулы это небольшие 1-2 мм, продолговатые образования телесного цвета. Они являются продолжением «Жемчужного ожерелья», которое распространяется с венца головки на уздечку. Жемчужные папулы на уздечке не являются патологическим процессом, обычно удаляются лазером, только лишь, с целью эстетики.
Милиумы на уздечке крайней плоти

Милиумы это неопасная белая сыпь на уздечке. Появляется в периоде созревания мужчины. Выглядит как манная крупа на уздечке и крайней плоти. Милиумы протекают бессимптомно, являются косметическим дефектом. Удаляются с эстетической целью лазерной или радиоволновой шлифовкой.
Ожог уздечки члена
Причиной ожога уздечки может быть смазывание её йодом, необоснованное использование экстракта чистотела при лечении кондилом, применение криопрепаратов. Ожог уздечки напоминает язву с неровными краями и жёлто-серым налётом. При возникновении ожога необходимо прекратить применение препарата, который его вызвал. Врач обычно назначает медикаментозное лечение, промывание головки хлоргексидином, ванночки с ромашкой и корой дуба, приём антибиотиков левофлоксацин, моксифлоксацин, вильпрафен.
Рак уздечки
Обычно, рак появляется в какой-то зоне головки, и в ходе роста, опухоль переходит на уздечку. Чаще всего рак уздечки провоцирует вирус папилломы человека (ВПЧ). Как правило, сначала появляются кондиломы на головке и уздечке, если их во время не вылечить, то они малигнизируются и перерождаются в рак. Также, к раку уздечки полового члена может привести склероатрофический лихен, лейкоплакия полового члена и эритроплазия Кейра. При осмотре рак уздечки выглядит, как опухолевидное образование, при пальпации каменистой плотности. Иногда рак уздечки может напоминать язву с плотными краями, кровянистыми или гнойными выделениями и мокнутием в области дна. При метастазировании рака уздечки в паховые лимфоузлы, последние становятся бугристыми и увеличиваются в размерах. Лечение рака уздечки заключается в удалении головки члена вместе с опухолью, проведении лучевой и химиотерапии.
Вены уздечки

Вены уздечки выглядят как тёмно-синие, извитые образования под кожей. Являются нормой и не нуждаются в лечении.
Папилломы
Папилломы уздечки это плоские, бородавчатые, телесного цвета новообразования на широком основании. Течение папиллом доброкачественное, но прогрессирующее. Причиной является хроническое раздражение кожи уздечки. Папилломы уздечки нуждаются в удалении лазером или электропинцетом.
Шанкроид (мягкий шанкр, венерическая язва)
Шанкроид на уздечке члена вызван стрептобациллой. Сначала имеет вид ярко-красного, отёчного пятна, который со временем перерождается в узелок, этот узелок, превращается в пузырёк с гнойным содержимым, последний вскрывается и на его месте образуется болезненная, неправильной формы язва размером от 2 до 10 мм. Мягкий шанкр на уздечке лечится антибиотиками системно и местно. В запущенных случаях прибегают к оперативному лечению, френулэктомии- удалению уздечки с иссечением язвы.
Твёрдый шанкр (Сифилис)
Твёрдый шанкр на уздечке проявляется одной или несколькими язвочками красного цвета, они округлые, плотные и безболезненные. Причиной твёрдого шанкра является бактерия «бледная трепонема», которая вызывает сифилис. Лечение сифилиса проводят курсом препаратов пенициллина.
Половой герпес на уздечке (Генитальный герпес)
Для полового герпеса на уздечке, характерны, появление мелких, прозрачных пузырьков, зуд, болезненность, увеличение паховых лимфоузлов. Через 3-4 дня пузырьки вскрываются, на их месте появляются болезненные язвочки, со временем они подсыхают и превращаются в желтоватые корочки. Данные симптомы вызывает вирус герпеса 2 типа. В ходе лечения используются противовирусные препараты в таблетках валавир, вальтрекс и мази герпевир, ацикловир. Научно и практически доказано, что если больной, имея в организме половой герпес, решается на обрезание крайней плоти, то вирусные высыпания появляются крайне редко или прекращаются вовсе.
Кожный рог на уздечке
Кожный рог на уздечке это предраковое заболевание, выглядит как плотное, конусное образование, и своим видом действительно напоминает рог. Причинами кожного рога на уздечке являются хроническая травматизация, вирусы, повышенная инсоляция, эндокринопатии. Диагноз кожного рога ставится на основании осмотра, дерматоскопии и биопсии. Лечение кожного рога на уздечке заключается в удалении новообразования вместе с уздечкой (Френулэктомия).
Эритроплазия Кейра уздечки
Эритроплазия Кейра на уздечке считается предраковым заболеванием. Проявляется багровым или ярко-красным пятном на уздечке с бархатистой поверхностью. Довольно часто эритроплазия Кейра перерождается в плоскоклеточный рак. Лечение эритроплазии заключается в круговом иссечении крайней плоти, пластике уздечки или её удалении, а также лазерной шлифовке области поражения.
Перфорация уздечки

Перфорация это округлое отверстие в уздечке. Причинами перфорации могут быть врождённые факторы, хроническое воспаление, травма, пирсинг. Мужчины описывают перфорацию как «Дырка в уздечке». Лечением перфорации является пластика уздечки.
Лейкоплакия уздечки

Лейкоплакия — это предонкологическое заболевание, которое проявляется белыми пятнами, с участками покраснений на уздечке и головке полового члена. Поверхность пятен неровная, матовая, края приподняты. Иногда процесс сопровождается жжением. Лейкоплакия по уздечке может переходить на губки уретры и ладьевидную ямку, приводя к стриктуре уретры. Самое грозное осложнение лейокплакии уздечки это рак члена. Лечение лейкоплакии заключается в обрезании крайней плоти, плактике уздечки с возможным её удалением и шлифовке участков поражения, путём электрокоагуляции или лазерным воздействием.
Витилиго на уздечке

Это заболевание при котором кожа уздечки теряет пигмент меланин и становится полностью белой. Структура кожи уздечки при нарушении пигментации, не изменяется. Никаких дополнительных симптомов витилиго не провоцирует. Эффективного лечения витилиго уздечки нет.
Родимое пятно уздечки

Имеет вид родинки или пятна с неровными контурами. Родимые пятна на уздечке желательно удалять, чтобы они не переродились в злокачественную меланому.
Гематома уздечки
Возникает при травме уздечки, вследствие, интенсивных половых актов, мастурбации или после операций на половом члене, таких как обрезание крайней плоти, пластика уздечки. Лечения не требует, проходит самостоятельно.
Отёк уздечки при парафимозе

При парафимозе возникает значительный отёк в области уздечки в виде полупрозрачного шара. Лечение парафимоза оперативное «Круговое иссечение крайней плоти с пластикой уздечки».
Нагноение уздечки после операции

Выглядит как нагноившаяся рана с жёлтым налётом. В ходе лечения назначают антибиотики, антибактериальные мази (банеоцин, левомеколь), растворы (бетадин, хлоргексидин, мирамистин), ванночки с ромашкой и корой дуба.
Комментарии
Распухла уздечка,потом лопнула и от туда стал выходить гнойные выделения с запахом тухлой селёдки. Что это может быть за болезнь и как её лечить?
Кожные заболевания полового члена нераковой и неинфекционной этиологии
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/kozhnye-zabolevanija-polovogo-chlena-nerakovoj-i-neinfekcionnoj-jetiologii-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/kozhnye-zabolevanija-polovogo-chlena-nerakovoj-i-neinfekcionnoj-jetiologii.jpg” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 12.06.2020
- Время чтения: 1 mins read
Кожные заболевания мужских половых органов можно разделить по этиологии на три группы: онкологические (онкологические), инфекционные и воспалительные. В статье описаны наиболее часто наблюдаемые воспалительные дерматозы, которые могут локализоваться на коже полового члена. Это псориаз, красный плоский лишай, склероз лишайник, хронический лишайник, экзема – например, контактная аллергия, атопия, себорея, от раздражения, плазменный зоонит, постоянная эритема.
Считается, что основную роль в патогенезе этих заболеваний играют Т-клетки, но механизм их активации до конца не изучен.
Псориаз обыкновенный (psoriasis vulgaris)
Псориаз – наиболее распространенное воспалительное заболевание, поражающее половые органы. Болезнь встречается у 1-3% населения. Наследуется доминантно с переменным проникновением. Патология характеризуется хроническим рецидивирующим течением с периодами обострения и ремиссии. В редких случаях кожа полового члена является единственным местом заболевания.
Клиническая картина псориаза полового члена:
- Отек в виде ярких, хорошо разграниченных, слегка приподнятых папул и псориатических бляшек с деликатным отслоением на поверхности (меньше, чем в других частях тела). Изменения могут появиться после травмы (симптом Кбнера). Это может сопровождаться зудом.
- Поражения на коже полового члена могут сопровождаться яркими красными бляшками без характерного отслоения, расположенными в паху и в межжелудочковой щели, называемыми «инвертированным псориазом». Подобные изменения могут быть обнаружены под мышками и в других местах.
Псориаз
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/psoriaz-884×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/psoriaz-884×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/psoriaz-884×600.jpg” alt=”Псориаз” width=”884″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/psoriaz-884×600.jpg 884w, https://unclinic.ru/wp-content/uploads/2020/06/psoriaz-768×521.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/psoriaz.jpg 900w” sizes=”(max-width: 884px) 100vw, 884px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Псориаз
У необрезанных мужчин под крайней плотью и в проксимальной части головки можно найти хорошо отграниченные, отслаивающиеся бляшки, в то время как у обрезанных мужчин чаще обнаруживаются красные отшелушивающие бляшки на головке и в канавке.
Иногда псориатические поражения могут инфицироваться грибком.
Единственный надлежащий диагностический тест, подтверждающий диагноз – биопсия, которая часто не является необходимой из-за наличия типичных патогномоничных псориатических бляшек на других частях тела.
Лечение псориаза полового члена:
- Средние или сильные препараты кортикостероидов, например, триамцинолона ацетонид 0,1% или бетаметазона дипропионат 0,1% мазь. Используются для прерывистого лечения, например, 4 дня применения препарата и 3 дня без применения.
- Производные витамина D3 (кальцитриол) 2 раза в день.
- В случае грибковой суперинфекции используются местные противогрибковые средства, например кетоконазол.
В случае резистентности к лечению, следует рассмотреть диагноз плоскоклеточного рака (SCC).
Красный плоский лишай полового члена
Красный плоский лишай – это хроническое неинфекционное воспалительное заболевание кожи и слизистых оболочек, характеризующееся значительным зудом.
Основное поражение исчезает в течение года у 68% пациентов, но повторяется у половины пациентов. У 25% пациентов поражается область половых органов – чаще всего основание полового члена, который может быть вовлечен в общую начальную стадию заболевания или быть его единственным местоположением.
Красный плоский лишай
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/krasnyj-ploskij-lishaj-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/krasnyj-ploskij-lishaj.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/krasnyj-ploskij-lishaj-900×600.jpg” alt=”Красный плоский лишай” width=”900″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/krasnyj-ploskij-lishaj.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/krasnyj-ploskij-lishaj-768×512.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Красный плоский лишай
Существует несколько форм плоского лишая, в том числе эрозивная форма, которая также может поражать кожу и слизистые оболочки половых органов.
Клиническая картина красного плоского лишая полового члена:
- Появление небольших, многообразных, плоских комочков фиолетового цвета с гладкой поверхностью с тенденцией к размягчению. Изменения могут распространяться периферически и исчезать в центральной области. Эти типичные папулы могут быть расположены на мошоночном шве, в то время как высыпания стригущего лишая часто наблюдаются на головке.
- Патогномоничный симптом – наличие так называемых Ретикул Уикхема – тонких белых линий, которые представляют собой локальные утолщения зернистого слоя эпидермиса. Чтобы сделать видимой сетку Уикхема, достаточно смазать поражения небольшим количеством масла.
- Характерный симптом заболевания – сильный зуд, который может сопровождаться жжением.
- Как и при псориазе, наблюдается положительный симптом Кебнера. Поствоспалительная гиперпигментация является часто наблюдаемым симптомом после разрешения поражений.
Диагностика заболевания облегчается при наличии высыпаний в типичных местах – на запястьях, лодыжках и слизистой оболочке полости рта (белые, древовидные участки). Диагноз подтверждается только гистопатологическим исследованием.
Лечение красного плоского лишая полового члена:
- Средние или сильнодействующие препараты кортикостероидов, например, триамцинолона ацетонид 0,1% (местно).
- В случае тяжелого гиперкератоза могут быть использованы стероидные препараты при окклюзии.
Лишайниковая склеродермия
Это редкое хроническое заболевание кожи и слизистых оболочек неизвестной этиологии. В гениталиях это происходит в 10 раз чаще у женщин, чем у мужчин. Склеродермия чаще всего встречается у необрезанных мужчин среднего возраста. Поражения чаще всего появляются на головке полового члена, часто распространяются на внутреннюю часть крайней плоти.
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/lishajnikovaja-sklerodermija-845×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/lishajnikovaja-sklerodermija-845×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/lishajnikovaja-sklerodermija-845×600.jpg” alt=”Лишайниковая склеродермия” width=”845″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/lishajnikovaja-sklerodermija-845×600.jpg 845w, https://unclinic.ru/wp-content/uploads/2020/06/lishajnikovaja-sklerodermija-768×545.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/lishajnikovaja-sklerodermija.jpg 900w” sizes=”(max-width: 845px) 100vw, 845px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Лишайниковая склеродермия
- Первичные высыпания представляют собой белые, многообразные, плоские папулы, которые в конечном итоге превращаются в кремовые, атрофические и склеротические бляшки.
- Часто наблюдаются трещины, геморрагические волдыри, эрозии и язвы.
- Заболевание может протекать бессимптомно, но часто проявляется как зуд, жжение, кровотечение, сужение потока мочи и дискомфорт при мочеиспускании.
Характерен прогрессирующий процесс склеродермии, приводящий к белым атрофическим поражениям головки или крайней плоти. Часто наблюдается вторичный фимоз, требующий обрезания. В течение болезни могут возникнуть боль, сужение наружного отверстия мочеиспускательного канала и задержка мочи.
Диагноз устанавливается на основании гистопатологического исследования. Следует помнить, что лишайниковая склеродермия полового члена может перерасти в раковые изменения, поэтому необходимо длительное наблюдение за пациентом.
- Препараты кортикостероидов сильного действия (например, 0,05% клобетазола пропионата).
- Обрезание (часто необходимо).
- В тяжелых случаях иммуносупрессивная терапия – циклоспорин 5 мг / кг в течение 2 мес.
Экзема полового члена
- Атопический дерматит . Хронический зудящий дерматоз обычно начинается в детстве, и длится с периодами ремиссии и обострения. Иногда появляется в пожилом возрасте (поздний атопический дерматит). Хотя AD является наиболее распространенной формой эндогенной экземы, половых поражений, как правило, нет, но есть вторичные изменения в виде выделений, вызванные зудом. Наиболее важными диагностические критерии: зуд, типичная морфология и расположение поражений и атопический анамнез. У большинства пациентов повышен уровень сывороточного IgE.
- Контактный дерматит (контактная аллергическая экзема). Клинические симптомы: ограниченные отеки, эритема и шелушение. Есть много факторов, которые вызывают аллергическую контактную экзему в этом месте, например, лекарства, презервативы. Диагноз может быть поставлен на основе эпидермальных тестов.
- Экзема от раздражения (ортогенная контактная экзема) . Причинными факторами являются, например, чрезмерно частые ванны с использованием раздражающих моющих средств, механические факторы, косметика, консерванты, антисептики. Клиническая картина: эритема, иногда сочится, струпья. При длительном или периодическом воздействии возбудителя наблюдаются лихенизация и гиперкератоз. В анамнезе атопические изменения представляют повышенный риск развития экземы от раздражения мошонки, которое проявляется эритемой и лихенификацией.
- Снятие раздражителей.
- Актуальные препараты со средним потенциалом кортикостероидов (например, триамцинолона ацетонид 0,1%) в течение нескольких дней.
- В тяжелых случаях – непродолжительное лечение системными стероидами.
- В случае слизистых поражений – стероидные препараты с добавлением цинка.
- В случае зуда – антигистаминные препараты.
- Астеотическая экзема. Причина экземы – обезвоживание кожи. Поражения чаще всего встречаются у пожилых людей, в хорошо изолированной и невлажной среде. Клиническая картина: персистирующий зуд, усиливающий расчесы, приводящий к вторичной лизизации (импетигинизации).
Астеотическая экзема
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/asteoticheskaja-jekzema-550×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/asteoticheskaja-jekzema-550×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/asteoticheskaja-jekzema-550×600.jpg” alt=”Астеотическая экзема” width=”550″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/asteoticheskaja-jekzema-550×600.jpg 550w, https://unclinic.ru/wp-content/uploads/2020/06/asteoticheskaja-jekzema-768×837.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/asteoticheskaja-jekzema.jpg 900w” sizes=”(max-width: 550px) 100vw, 550px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Астеотическая экзема
- Хронический лишай. Это заболевание очень распространено в области половых органов. У мужчин чаще поражается кожа мошонки, чем половой член. Клиническая картина: заболевание часто возникает в виде ограниченного нейродермита и экзематозных поражений, возникающих в результате царапин. Часто наблюдается сосуществование половых расстройств.
- Ограничение расчесов.
- Актуальные кортикостероиды.
- Себорейный дерматит(себорейная экзема). Хроническая рецидивирующая воспалительная болезнь. Большое этиологическое значение имеют липофильная грибковая инфекция Pityrosporum ovale, а также генетические факторы и факторы окружающей среды. Клиническая картина: красные чешуйчатые пятна на головке полового члена.
Себорейный дерматит
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/seborejnyj-dermatit-827×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/seborejnyj-dermatit-827×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/seborejnyj-dermatit-827×600.jpg” alt=”Себорейный дерматит” width=”827″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/seborejnyj-dermatit-827×600.jpg 827w, https://unclinic.ru/wp-content/uploads/2020/06/seborejnyj-dermatit-768×557.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/seborejnyj-dermatit.jpg 900w” sizes=”(max-width: 827px) 100vw, 827px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Себорейный дерматит
Лечение: актуальные: противогрибковые препараты, например, кетоконазол.
Воспаление полового члена – баланит
Легкое хроническое воспаление половой железы неизвестной этиологии, распространенное у необрезанных мужчин среднего возраста. В этиопатогенезе заболевания учитывается воздействие влаги и растирание кожи полового члена. Более 50% пациентов имеют инфильтрацию из плазматических клеток.
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/balanit.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/balanit.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/balanit.jpg” alt=”Баланит” width=”900″ height=”457″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/balanit.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/balanit-768×390.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Баланит
Клиническая картина: одиночное красно-коричневое пятно с влажной поверхностью, расположенное на головке полового члена или крайней плоти. Характерный образ кайенского перца – с крошечными красными точками. Важно отличить от эритроплазии (плоскоклеточный рак in situ). Возможно, необходима биопсия.
- Обрезание.
- В случае менее серьезных локальных изменений, препараты кортикостероидов со средней активностью, например, 0,1% триамцинолона ацетонида.
- Устойчивые поражения можно лечить с помощью лазера CO2.
Стойкая эритема (фиксированная лекарственная сыпь)
Относится к лекарственным реакциям.
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/stojkaja-jeritema.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/stojkaja-jeritema.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/stojkaja-jeritema.jpg” alt=”Стойкая эритема” width=”900″ height=”516″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/stojkaja-jeritema.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/stojkaja-jeritema-768×440.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Стойкая эритема
- Внезапное появление единичных или множественных, хорошо отграниченных, круглых эритематозных бляшек и отека на коже ствола полового члена и головки.
- Рецидив поражений в одном и том же месте характерен при использовании конкретного препарата (чаще всего из группы барбитуратов, салицилатов, тетрациклинов).
- Изменения кожи могут сопровождаться болями, зудом. Иногда они превращаются в буллезные поражения.
- Повторные рецидивы могут оставлять поствоспалительное изменение цвета.
Важно отличать патологию от генитального герпеса. Диагностическое обследование требует гистопатологического исследования. Заболевание трудно распознать из-за сходства с экземой Зуна и воспалением.
Лечение: Запрещение использования препарата, вызывающего изменения.
Альбинизм (витилиго)
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/vitiligo.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/vitiligo.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/vitiligo.jpg” alt=”Витилиго” width=”900″ height=”407″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/vitiligo.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/vitiligo-768×347.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Витилиго
Встречается у 2% населения. Характеризуется потерей функции меланоцитов (гипотеза об аутоиммунной этиологии).
Клиническая картина: обесцвеченные областей кожи, включая половые органы. Атрофии кожи и других симптомов не наблюдается.
Лечение: часто не очень эффективно. В последнее время большие надежды возлагаются на местное применение такролимуса 0,1%.
Папулы полового члена (перламутровые папулы)
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/perlamutrovye-papuly-824×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/perlamutrovye-papuly-824×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/perlamutrovye-papuly-824×600.jpg” alt=”Перламутровые папулы” width=”824″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/perlamutrovye-papuly-824×600.jpg 824w, https://unclinic.ru/wp-content/uploads/2020/06/perlamutrovye-papuly-768×559.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/perlamutrovye-papuly.jpg 900w” sizes=”(max-width: 824px) 100vw, 824px” title=”Кожные заболевания полового члена нераковой и неинфекционной этиологии”> Перламутровые папулы
Жемчужные папулы представляют собой очень распространенный дерматоз – мягкий физиологический феномен.
Клиническая картина: скопления мелких жемчужно-белых папул на проксимальной части головки и в желобке, иногда имитирующие бородавки. Патология не требует лечения.
Уплотнение на половом члене: причины, возможные заболевания и лечение
Проблемы с органами мочеполовой системы испытывал, наверное, каждый половозрелый мужчина. Некоторые легко распознаются даже дилетантами от медицины, другие требуют врачебной консультации, тестов и анализов. В любом случае необходимо понимать, чем раньше обнаружена проблема, тем более легкими последствиями можно отделаться. Если появилась шишка на члене, подозревать можно сразу до 10 болезней мочеполовой системы. Как реагировать, что предполагать, каким образом диагностироваться и лечиться от непонятного новообразования на члене в виде шишки?

Симптомы и диагностика
Появление уплотнения или шишки на органе репродуктивной системы не стоит игнорировать, лучше сразу разобраться, является ли это симптомом какой-нибудь болезни, или проблема в самом новообразовании на половом члене. Много факторов, которые нужно учитывать:
- Уплотнение может быть подкожным и только прощупываться;
- Шишка может быть наростом, возвышающимся над кожей органа;
- Цвет уплотнения может быть разным, от белесого до синюшного;
- Внутри уплотнения бывает разное содержимое;
- Шишка может быть патологией и иметь злокачественную природу, или наоборот, быть закупоркой сальной железы, абсолютно не представляющей опасности в плане здоровья.
Иногда уплотнение сопровождается еще несколькими симптомами:
- Покраснениями;
- Отёчностью;
- Зудом;
- Шелушением;
- Отслаиванием сухого эпидермиса;
- Выделениями из уретры.
Поэтому диагностика должна выявить то заболевание, которое дало возможность появиться плотному новообразованию и сопровождающим его симптомам.
Места появления
Важно также, в какой локации появляется уплотнение в члене. Это тоже своеобразная подсказка при диагностировании, ведь перечень возможных болезней уже известен практикующим урологам.
- У основания – ближе к лобковой кости или к мошонке;
- На коже члена – уплотнения могут быть единичными на стволе пениса, или множественными;
- Наросты на головке члена.
Любые образования на половом члене – это сигнал обратить на свое здоровье больше внимания. Эстетику внешнего вида не отменяли в спальне, а вероятные проблемы из-за уплотнения надолго отнимут возможность радоваться сексу.
Причины
Считается, что небольшие уплотнения появляются из-за механического воздействия или травмирования полового органа во время активной мастурбации. Этой версии отдают предпочтение почти 70 процентов врачей. Тем не менее, уплотнения на половом члене могут появиться по причинам, никакого отношения к мастурбации не имеющим. Чтобы максимально полно раскрыть суть процессов в теле и мочеполовой системе, озвучим причины появления шишек относительно болезней и реакций тела на внешние болезнетворные факторы.

Фолликулит
Безобидное воспаление кожи в области роста волоска. Сначала кожа вокруг волоска краснеет, затем воспаляется и превращается в мелкий гнойничок. Причинами возникновения фолликулита считается:
- Излишняя потливость;
- Пренебрежение правилами личной гигиены;
- Рассечение и другие мелкие травмы кожи;
- Зуд и раздражение, появляющееся из-за наложения компрессов.
Абсолютно неопасное заболевание лечится протиранием воспаленной кожи раствором спирта.
Фурункул
Эта шишка на пенисе появляется там, где сальные железы выходят в верхние слои эпидермиса. По сути, провоцирует появление фурункула кожное сало, не вышедшее на поверхность и закупорившее сальную железу. Чаще всего фурункулы возникают рядом с волосяными стержнями и мешочками. Появляются фурункулы:
- По внешним причинам, то есть из-за несоблюдения гигиены, ношения тесного белья, некачественных тканей, бритья лобковой зоны;
- Из-за внутренних факторов, когда излишнее кожное салоотделение провоцируется сбоем внутренних обменных процессов.
Показательные симптомы фурункулеза:
- Появляется уплотнение кожа не нем горячая, и сменяет свой цвет с телесного на красный, воспаленный;
- С течением времени образовывается стержень фурункула белого гнойного цвета, возвышающийся в виде конуса над поверхностью кожи;
- Фурункул вскрывается самостоятельно, стержень остается и продолжает инфицирование.
Атерома
Доброкачественное новообразование, жировик с четкими границами и клетками эпителия в середине. Цвет содержимого похож на жир, а цвет имеет от белого до желтого. Это не инфекция, не передается через половые контакты, но иногда провоцирует воспаление. В паховой зоне тестостерона больше, и он приводит к повышенному потоотделению и закупорке протоков кожного сала.
Контактный дерматит
Дерматит – это некое обобщенное название поражения кожи на половом органе. Причинами дерматита становятся как грибковые и другие инфекции переданные при половом акте, так и аллергическая реакция на разные внешние раздражители. Также паховый дерматит может быть спровоцирован венерическими и инфекционными заболеваниями:
- Сифилис;
- Молочница;
- Крапивница;
- Чесотка;
- Псориаз или себорея.
Все эти болезни проявляются таким симптомом, как дерматит головки члена, крайней плоти и паха.

Болезнь Пейрони
Шишки, образовывающиеся при болезни Пейрони – это бляшки, сначала мягкие, затем кальцинирующиеся и отвердевающие на коже. Эти бляшки искривляют член, поскольку стягивают белочною ткань, которая покрывает кавернозные тела пениса. Проблема проявляется либо врожденной особенностью организма, либо происходит на фоне травм. Бляшки можно удалить только хирургическим путем, и очень редко, на начальной стадии развития, инъекциями прямо внутрь образовывающихся уплотнений.
Травмы
Переломы члена, а по сути той же белочной ткани, происходят из-за внешнего воздействия, или по причине слишком бурного секса, или его нестандартных проявлений. Травмы – это одна из самых распространённых причин появления припухлостей и шишек. Получить травму можно:
- При анальном сексе без лубрикантов;
- При мастурбации без увлажнителей;
- При сухом влагалище партнерши во время секса;
- Из-за позы «женщина сверху»;
- Во время тренировок в спортзале и т. д.
Шишки в этом случае называются ушибы, гематомы, а перелом члена вообще проходит очень болезненно и гарантирует довольно долгий восстановительный период.
Лимфангит
При этом воспалении лимфатических узлов и капилляров, вздувшиеся шишки появляются прямо на лобке. Лимфангит развивается как вторичная инфекция, на фоне уже имеющегося поверхностного, а также глубокого гнойно-воспалительного очага. Возможно на фоне инфицированной ссадины или раны, фурункула, абсцесса. Иногда, такое заболевание указывает на то, что организм мужчины поражен туберкулезом.
Злокачественные новообразования
При развивающейся онкологии уплотнение в пенисе не имеет четко определенного места локализации. Они проявляются:
- На головке;
- На крайней плоти;
- На обеих указанных частях органа;
- На венечной борозде;
- Реже – на стволе члена.
Видоизменяется небольшой участок кожи, затем появляется уплотнение, затем бляшка может превратиться в эрозию или язвочку, а также в нарост, похожий на папиллому (бородавку). Злокачественная или доброкачественная опухоль не определяется на глаз, необходимо пройти полноценное обследование. Нужно помнить, что злокачественное новообразование чревато метастазированием (например, меланома), и лучше диагностировать его на начальных стадиях.

Бородавки
Отдельного упоминания заслуживают эти новообразования на члене. Внутри каждого есть вирус папилломы человека, и его проявления контролируются иммунной системой. Бородавки – дефект косметический, они редко бывают одиночными. Разный размер и даже разная форма (от остроконечной, до плоской) влекут за собой бытовые неудобства.
- Во-первых, повредить бородавку можно во время секса, а это и инфицирование и малоприятная боль;
- Во-вторых, сама проблема имеет множество подвидов новообразований (до 600) и третья часть из них – это онкогенные бородавки, то есть провоцирующие появление паковой злокачественной опухоли.
Папилломы
Поскольку папиллома – это вирус, он может быть передан через половой контакт. Определить качество уплотнений и бородавочных наростов должен врач уролог, для чего шишечка на половом члене рассматривается с помощью специальной аппаратуры, а сам мужчина должен пройти цитологический анализ, а также сдать мазок и кровь на онкомаркер. ВПЧ можно только контролировать, избавится от него полностью невозможно. Поэтому отслеживать любые изменения в кожном покрове придется самому мужчине на протяжении всей жизни (после установленного факта о рецидиве вируса).
Лечение
В каждом описанном случае шишка на половом члене – это симптом, а значит, лечить придется первопричину. Варианты адекватного лечения выбирает специалист, к которому мужчина должен прийти на консультацию.
- Фурункулез – компрессы на половой орган, с мазями, или пропитками, «вытягивающими» и обеззараживающими гнойный субстрат. Иногда, в комплексе, назначаются противовирусные лекарства;
- Фолликулит – мази местного применения, с ихтиолом и фукорцином. Если папулы вызваны герпесной инфекцией, придется назначать антибактериальные и противовирусные препараты. Чтобы вернуть вирус в латентно контролируемую форму;
- Атерому – удаляют через вскрытие, и очищают локацию;
- Раковые новообразования – целый комплекс мер по выявлению, и контролю, за опухолью, вплоть до операции по удалению части пениса;
- Болезнь Пейрони (искривление органа) – операбельное удаление бляшки, и восстановление части члена, или фаллопротезирование;
- Дерматит – антигистаминные препараты и препараты, устраняющие первопричину дерматита.
Выбор терапии – за врачом и пациентом, и она должна вернуть мужчине стабильное состояние и возможность наслаждаться радостями сексуальной жизни.

Медикаменты
Применение медикаментов почти во всех озвученных случаях, для устранения шишек и бляшек – это необходимая часть терапевтического комплекса назначений. Приведем список препаратов, которые чаще всего используются врачами:
- Гидрокортизон;
- Интерферон;
- Лидаза;
- Тамоксифен – для снятия болей;
- Колхицин – таблетки.
Также и физиотерапевтические назначения для мужчины могут стать очень полезными:
- Рентгенотерапия,
- Ультразвуковая терапия,
- Фонофор;
- Лечение лазером и криозаморозкой
- Волновая терапия.
Народные способы
Это ванночки, припарки, компрессы, с использованием натуральных ингредиентов. Многие природные компоненты обладают ранозаживляющим, антисептическим и противогрибковым действием. В любом случае, народная медицина идет как дополнение к общеназначеному медикаментозному лечению. Но не в каждом случае хватит трав и лекарств. Иногда приходится воспользоваться услугами грамотных хирургов.
Хирургическое лечение
Без хирургического вмешательства не обойтись, если нужно будет избавиться от бляшек и уплотнений при искривлении члена. Раковые опухоли тоже удаляются на операции. Даже бородавки иногда просто удаляют через срезание. Перед каждым оперативным вмешательством, учитывая интимность зоны, и наличие целой сети из мелких кровеносных сосудов, а также и другие особенности зоны половых органов – обязательна тщательно проведенная диагностика. Только на основании лабораторных и других данных, и путем подготовки пациента можно рассчитывать на удачный исход операций.
Профилактика
Все предусмотреть невозможно, но для мочеполовой системы и ее функционирования необходимо придерживаться нескольких простых рекомендаций:
- Следить за гигиеной полового органа;
- Быть разборчивым в сексуальных связях и предохраняться с помощью презервативов;
- При любых минимальных отклонениях от нормы при визуальном рассмотрении органа – посещение врача;
- Пользоваться только гиппоалергенным средствами гигиены;
- Исключить синтетику в нижнем белье.
Занятия спортом для общего укрепления иммунитета также будут служить подспорьем и профилактикой разных внутренних вирусных и бактериальных агентов, сдерживая их в латентном состоянии.





