Лучшие рецепты народной медицины от простатита у мужчин
Воспаление предстательной железы (простатит) – причина частых мочеиспусканий, болезненности в нижней части живота, проблем в сексуальном плане. И это только некоторые проявления болезни. Избавиться от них поможет врач. Специалист пропишет схему медикаментозной терапии и порекомендует самые эффективные народные средства для лечения простатита.
- Когда можно лечить простатит народными средствами
- Проверенные народные рецепты от простатита
- Грецкие орехи
- Лещина
- Каштан
- Цветочный отвар
- Мазь
- Отвар из скорлупок каштана
- Арахис
- Лечим простату луком и чесноком
- Чесночный настой
- Лук с медом
- Луковый настой
- Соки – лучшее лекарство
- Березовый
- Гранатовый
- Томатный
- Тыквенный
- Клюква
- Мумие
- Как вылечить простатит продуктами пчеловодства
- Медово-травяное лекарство
- Луково-медовое средство
- Прополисный мед
- Настойка
- Травы
- Тыква
- Петрушка и укроп
- Осина
- Простой способ лечения имбирем
- Народное лечение глиной
- Дикая груша
- Хвойные ванны
- Муравьи
Когда можно лечить простатит народными средствами
Мужчины редко обращаются за консультацией к специалистам при первых симптомах болезни. Поэтому врачи зачастую выявляют у своих пациентов уже хроническую форму простатита. Лечение запущенного заболевания занимает не один месяц, часто случаются рецидивы.
Своевременно проведенная терапия только начавшегося простатита дает хороший результат.
 Народные средства и фармакологические препараты при простатите можно принимать только после консультации уролога.
Народные средства и фармакологические препараты при простатите можно принимать только после консультации уролога.
Проверенные народные рецепты от простатита
Известно множество средств народной медицины, которые вместе с медикаментозной терапией, физиотерапией и лечебной физкультурой быстро избавляют от простатита.
Пользу мужскому здоровью приносят отвары и настойки лекарственных растений. Их принимают внутрь, готовят целебные ванны. Хорошо помогают в лечении простатита ягоды, орехи, семечки и масла из них.
Грецкие орехи
Мужчинам при простатите рекомендуют принимать смесь из грецких орехов (10-12 шт.) с медом (200 мл). Ядра вынимают из скорлупы, измельчают в блендере или кофемолке до появления масла на стенках, затем пересыпают в чистую банку и заливают медом. Хранят в темном месте. Принимают по 2-3 ч. л. утром. Курс лечения – 1 месяц.
Лещина
Народная медицина от простатита рекомендует использовать листья и кору лещины. Для приготовления настоя (1 ст.л.) сырье заливают 250 мл кипятка. Плотно закрывают жидкость и оставляют на полчаса (лист) либо 60 мин., если средство готовят из коры растения. Затем процеживают, пьют теплым 4 раза ежедневно по 50 мл. Лечение этим народным средством от простатита длится 10-14 дней.
Каштан
Конский каштан часто можно встретить в народных рецептах. Для лечения простатита используют цветки и коричневые скорлупки каштанов.
Цветочный отвар
Принимают ежедневно по 150 мл трижды. Для приготовления отвара 500 мл кипятка заливают 2 ст. л. сухих цветов. Настаивают средство в теплом месте 10 часов.
Порошок из цветов каштана (5 ст. л.) заливают 5 ст. л. оливкового масла. Смесь оставляют в темном прохладном месте на месяц. Затем втирают ежедневно перед сном в нижнюю часть живота.
Отвар из скорлупок каштана
Измельчают 3 ст. л. сырья, заливают 600 мл крутого кипятка. Настаивают под крышкой 12 часов. Утром процеживают, ставят на водяную баню, выпаривают до объема 200 мл. Пьют народное средство от простатита трижды в сутки, доза 5 капель. Лечение длится до окончания приготовленного средства. После двухмесячного перерыва курс повторяют.
Арахис
Для лечения простатита готовят средство по такому рецепту:
- 50 г орехов прожаривают, измельчают в порошок, ссыпают в термос.
- Туда же добавляют 3 ст. л. сухого корневища алтея.
- Сырье заливают полулитром кипящего молока, не закупоривают термос 20 минут.
- Затем закрывают емкость, оставляют настаиваться 10-12 часов.
- Принимают арахисовое молоко 2 недели, ежедневную порцию делят на 4 приема.
Лечим простату луком и чесноком
Лук и чеснок – природные антибиотики. Помогают они и при лечении простатита.
Чесночный настой
Готовят народное средство для лечения предстательной железы из 5 средних зубочков чеснока. Их натирают на мелкой терке, перекладывают в стеклянную банку, заливают 400 мл кипятка. Настаивают ночь, утром процеживают. Принимают народное лекарство от простатита утром и вечером по 60 мл на протяжении месяца. Повторяют профилактический курс каждую осень и весну.
Лук с медом
Из луковицы выжимают сок (0,5 ст. л.), смешивают с 1 ч. л. меда. Принимают средство от простатита за 2 часа до сна. Лечение народным средством длится 3-4 недели.
Луковый настой
Этот народный рецепт подходит для терапии острого простатита. Измельчают в кашицу 2 крупных луковицы, заливают 600 мл кипятка. Настаивают в теплом месте 2 часа. Процеживают и принимают по 50 мл через час.
Соки – лучшее лекарство
Для лечения воспаления простаты применяют натуральные овощные и фруктовые соки. Зачастую врачи рекомендуют употреблять свежевыжатые напитки.
 Томатный сок лучше подвергнуть термообработке.
Томатный сок лучше подвергнуть термообработке.
Березовый
Сок обладает антисептическим действием, богат микроэлементами, витаминами. Народная медицина рекомендует выпивать по 150 мл за полчаса перед каждым приемом пищи. Курс лечения при простатите длится до 3 месяцев.
Гранатовый
Сок субтропического плода способствует укреплению сосудистых стенок, улучшает состав крови и активизирует ее циркуляцию. Для лечения простатита народные целители рекомендуют ежедневно выпивать 200 мл гранатового сока. Эту порцию можно разделить на 2-3 части. Лечение длится 2-3 недели. Следует проявить осторожность людям с гиперацидным гастритом, язвой желудка и 12-перстной кишки.
Томатный
Сок из помидоров считается одним из самых полезных для мужского здоровья. Но сырым его пить не стоит. После термообработки в соке увеличивается содержание ликопина – противоопухолевого вещества. Употребляют напиток при лечении простатита по 100 мл 2 раза ежедневно. Рекомендуется разводить сок огуречным в соотношении 1:1, морковным или чистой водой. Терапевтический курс длится 2 недели.
Осторожность следует проявить мужчинам с нарушениями солевого обмена – мочекаменной болезнью, подагрой.
Тыквенный
При простатите народные целители рекомендуют выпивать ежедневно 2 стакана тыквенного сока натощак. Свежевыжатый продукт стоит дополнить 1 ч. л. сливок, небольшим кусочком сливочного или оливкового масла. Лечение длится 1 месяц.
Клюква
Народные рецепты от простатита рекомендуют использовать клюкву в сыром виде или после недолгой термообработки. Наиболее эффективной считается смесь протертых ягод с медом. Для приготовления пюре необходимо придерживаться соотношения: на 100 г ягод 1 ст. л. природного подсластителя. Принимают такое средство по 2 ст. л. утром и на ночь. Лечатся мужчины до полного исчезновения признаков простатита.
 Чтобы быстро выздороветь после острого воспаления, клюквенно-медовую смесь дополняют ягодными напитками – морсами, компотами, киселями. Их употребляют на протяжении дня в перерывах между едой.
Чтобы быстро выздороветь после острого воспаления, клюквенно-медовую смесь дополняют ягодными напитками – морсами, компотами, киселями. Их употребляют на протяжении дня в перерывах между едой.
Мумие
Горная смола уничтожает болезнетворные микроорганизмы, устраняет воспаление. Поэтому народная медицина рекомендует лечиться с помощью мумие от простатита.
Готовят смесь из 0,2 г смолы, 1 сырого желтка, 1 ст. л. жидкого меда. Принимают ее за 30-40 минут до еды утром и вечером на протяжении месяца.
Таблетированное мумие принимают, заранее растворив в воде (на 3 ст. л. жидкости 2 пилюли). Выпивают за 45 минут до приема пищи трижды в день.
Народные целители советуют сочетать терапию горным воском с употреблением соков – морковного, черничного, облепихового. Такое лечение проводят по схеме:
- В І декаду принимают по 1 таблетке (0,2 г) и полстакана морковного сока трижды в день.
- Во ІІ декаду употребляют по 2 пилюли, запивая облепиховым соком.
- На протяжении ІІІ декады берут по 3 таблетки мумие, запивают их соком черники трижды ежедневно.
Как вылечить простатит продуктами пчеловодства
Использование меда, воска, прополиса, маточного молочка избавляет от воспаления простаты, уменьшает размеры органа, улучшает качество секрета, восстанавливает нормальное отхождение урины. Прополис и мед – основные ингредиенты лучших народных средств от простатита.
Медово-травяное лекарство
Сухие травы для этого народного рецепта берут в таких пропорциях:
- 2 части крапивы собачьей;
- 1 часть плодов шиповника;
- 1 часть березовых листьев;
- 1 часть подорожника.
Ингредиенты смешивают, пересыпают в термос, заливают 500 мл кипятка. Закрывают емкость через 5 минут, настаивают 3 часа. Пьют народное средство по 0,5 стакана, добавив 1 ч. л. меда, трижды в сутки за полчаса до еды.
Луково-медовое средство
Смешивают 300 г лука (предварительно измельченного) с 500 мл белого вина, добавляют 100 г жидкого меда. Настаивают 24 часа в темноте при комнатной температуре, затем процеживают. Употребляют по 1 ст. л. трижды в день. Курс длится 1 месяц.
Прополисный мед
Для приготовления прополисного меда:
- На водяной бане растапливают до мягкого состояния 10 г измельченного прополиса.
- Добавляют 90 г меда.
- Ингредиенты перемешивают, прогревают при температуре 80 градусов 5 минут.
- Фильтруют через двухслойную марлю, сливают в чистый стеклянный сосуд, закрывают крышкой. Хранят в холодильнике.
Принимают народное средство за 30 минут до еды трижды в день по 1 ч. л. (держат во рту до полного растворения, только потом глотают). Лечение длится месяц, после двухнедельного перерыва курс повторяют.
Настойка
Для лечения простатита можно использовать настойку прополиса. Из нее делают теплые ванночки. На 10 л воды добавляют 2 ст. л. ложки водной настойки. Процедуры делают по 15-20 минут ежедневно утром и вечером на протяжении 2 недель.
Настойку прополиса также употребляют внутрь. Для лечения простатита народная медицина рекомендует добавлять 0,5 ч. л. средства к теплому молоку или чаю трижды в день. Такое лечение длится 2 недели.
Травы
Для лечения простатита в народной медицине применяют травы с противомикробным, противовоспалительным действием – ромашку, брусничный и березовый лист, полынь, календулу, чистотел. Сухие растения используют для приготовления настоев, отваров, которые принимают внутрь. Эффективно действуют ванночки, микроклизмы с травяными экстрактами.
Листья березы обыкновенной, брусничные листья используют в монокомпонентных напитках либо смешивают с бессмертником, зверобоем, ромашкой. Для целебного настоя по народному рецепту берут поровну всех ингредиентов, перемешивают, засыпают в термос 1 ст.л. и заливают 0,5 л кипятка. Закупоривают, настаивают 3-4 часа. Пьют утром и вечером за 30 минут до еды. Разрешается подсластить настой медом.
 Собранные в конце мая – начале июня березовые листья особенно полезны при простатите.
Собранные в конце мая – начале июня березовые листья особенно полезны при простатите.
Для приготовления домашнего лекарства из листьев березы необходимо 10 г сырья залить 2 стаканами кипящей воды, накрыть емкость крышкой, дать настояться 3 часа. Пьют такой чай на протяжении дня.
Народная медицина рекомендует от простатита сильное противовоспалительное растение – полынь. Для терапевтического курса требуется 100 г травы. Полынь перетирают до порошкообразного состояния и принимают внутрь по такой схеме:
- 3 суток по 1 щепотке через каждые 2,5 часа. Запивают водой. Прием не прекращают даже ночью.
- Затем 4 дня пьют полынный порошок только в дневное время (5-6 раз).
Тыква
К числу наиболее эффективных народных средств для лечения простатита у мужчин относятся тыквенные семечки и масло из них. Семена употребляют просушенными, но не поджаренными. Достаточно съедать трижды в день 2 ст. л. чищеных семян, чтобы насытить организм суточной порцией цинка.
Предварительно измельченные семечки тыквы (500 г) для лечения простатита можно соединить с медом (200 мл). Смесь перемешивают и делают небольшие шарики. Хранят их в холодильнике, употребляют по 1 шт. утром и вечером за полчаса до еды. Длится терапия 2 недели, через полгода ее повторяют.
Хорошо помогает масло тыквы. Его используют в классической и народной медицине. Для микроклизмы берут 30 мл жидкости и вводят в предварительно очищенную прямую кишку. Задерживают масло до 20-30 минут. После этого можно сходить в туалет. Еще один вариант – ректальная турунда с тыквенным маслом. Ее делают из туго свернутой марлевой салфетки, пропитанной маслом.
По народной схеме лечения простатита принимают внутрь по 5-10 капель трижды в день незадолго до еды. Полезно добавлять продукт в салаты, овощные соки.
Петрушка и укроп
Лечение простатита народными методами не исключает использование зелени. Из ароматных трав выжимают сок, принимают его по 1 ст. л. 3 раза за день, выдерживая интервал 35-40 мин. до еды. Длится терапия 3 недели.
Измельченные семена петрушки (1 ст. л.) запаривают кипятком (200 мл), настаивают и пьют трижды ежедневно. Народные целители рекомендуют принимать средство 2 недели, повторить терапию через месяц.
Осина
При простатите у мужчин хорошо помогает кора осины. 3 ст. л аптечного сырья заливают 1 л кипятка, накрывают крышкой, томят на слабом огне 10 минут. Настаивают 3 часа, процеживают. Пьют по стакану на протяжении дня. Курс длится 3 месяца.
Простой способ лечения имбирем
Употребление имбиря для устранения воспаления простаты дает положительный эффект уже спустя неделю. Самое простое и быстрое средство из ароматного корня – чай. Мелко натирают 1 ч. л. имбиря, заливают кашицу горячей водой. Смесь доводят до кипения, дают настояться 10 минут и пьют, сдобрив медом.
 Кроме сладости, разрешается добавить к имбирному чаю листик мяты, ломтик лимона, апельсина.
Кроме сладости, разрешается добавить к имбирному чаю листик мяты, ломтик лимона, апельсина.
Народное лечение глиной
Избавиться от болезни помогает использование белой, черной или голубой глины. Если нет возможности приобрести их в аптеке, подойдет красная, взятая в глубоком карьере.
Порошок разводят травяным настоем до консистенции густой сметаны. Формируют лепешку толщиной 3-4 см. Накладывают на нижнюю часть живота, закрывают компрессной бумагой, укутывают теплой пеленкой, шерстяной тканью. Процедура длится 25-30 минут, курс до 20 сеансов.
Дикая груша
Действенные народные средства от простатита готовят из дикой груши. Сухие плоды промывают, замачивают на ночь. Затем в той же воде варят из плодов компот. Пьют его на протяжении дня. Заменить плоды можно сушеными листьями дички. Из них получается ароматный противовоспалительный чай.
Хвойные ванны
Чтобы вылечить простатит народным средством, готовят насыщенный отвар из хвои сосны, пихты или можжевельника. Измельченные веточки (200 г) заливают 3 л кипятка, томят на водяной бане 3 часа. Процеженный концентрат вливают в ванну с теплой водой. Повторяют процедуру 15-20 минут каждый день 2 недели.
Муравьи
Народные лечебники предлагают избавиться от простатита при помощи муравьиной настойки. Для народного средства стакан живых лесных муравьев заливают 200 мл водки. Настаивают 14 дней. Принимают при первых симптомах воспаления по 1 ч. л. ежедневно утром и вечером.
Лечение простатита народными методами необходимо проводить параллельно с терапией, назначенной врачом. Только в таком случае удастся избавиться от серьезной проблемы. Перед началом лечения народными средствами необходимо убедиться в отсутствии противопоказаний к ним, аллергии на отдельные компоненты.
Простатит
Лекарства от простатита: препараты и их описание
Простатит – это заболевание, которым, согласно статистике, страдает каждый десятый мужчина. Диагностируется патология преимущественно в возрасте 30–50 лет.

Многие мужчины стесняются говорить о появившихся симптомах простатита врачу, что приводит к переходу заболевания в хроническую форму, усложняет лечение и оборачивается проблемами с репродуктивной функцией. Важно начать терапию на начальной стадии патологического процесса.
О том, какие лекарства от простатита у мужчин чаще всего назначаются и считаются наиболее эффективными, далее.
Что такое простатит
Простатит – это заболевание, характеризующееся воспалительным процессом в предстательной (семенной) железе. Железа выполняет ряд важнейших функций, одна из которых – производство специфического секрета эякулята, обеспечивающего защиту и питание сперматозоидов. В составе жидкости содержатся ферменты, белки, жиры, гормоны, без которых половая система не сможет нормально выполнять свою работу.

Ещё одной важнейшей функцией простаты является разжижение спермы, благодаря чему сперматозоиды становятся подвижнее и с большей долей вероятности достигнут своей цели.
Если в предстательной железе запускается воспалительный процесс, её работа нарушается. При этом мужчина ощущает характерные симптомы.
Причины и признаки воспаления простаты
Главным источником развития простатита является проникновение инфекции и застойные процессы в тканях семенной железы. Попадают бактерии и микробы в простату из:
- мочеполовых органов;
- удалённых хронических очагов инфекции с током крови (кариес, гайморит, синусит, грипп, пневмония, ангина, фурункулёз);
- близлежащих воспалённых органов (воспалённой прямой кишки) и т. д.
Факторы, предшествующие развитию болезни:
- долгое воздержание от полового акта;
- ношение слишком тесной одежды;
- алкоголизм, курение, наркомания;
- частые прерывания полового акта;
- неполноценная эякуляция;
- нерегулярная половая жизнь;
- гиподинамия;
- частые запоры;
- состояния, угнетающие иммунитет (стрессы, неправильное питание, недосыпание);
- однократное или постоянное переохлаждение;
- наличие хронических инфекций (бронхит, тонзиллит, холецистит);
- сильное сексуальное возбуждение, после которого не следует половой акт;
- перенесённые урологические болезни (цистит, уретрит);
- перенесение половых инфекций (гонорея, трихомониаз).
Провоцировать развитие болезни может также гиперплазия, или аденома простаты, с доброкачественным течением. Кроме того, предрасполагающим фактором в появлении простатита являются травмы промежности. Часто таковые наблюдаются у мотоциклистов, автомобилистов, велосипедистов и т. д.

Стоит отметить, что бактериальный простатит диагностируется в 8 раз реже, чем неинфекционный. Основной причиной последнего является застой в железе. Это приводит к затруднению циркуляции крови по мелким сосудам, отёку тканей простаты, усиленному свободнорадикальному окислению липидов. Все эти процессы создают условия для воспаления и возникновения сильной боли в промежности и половых органах.
В период обострения простатита у мужчин наблюдается:
- учащённое мочеиспускание;
- моча может выходить с примесями крови, гноя;
- психические нарушения – раздражительность, недосыпание, беспокойство;
- нарушение процесса мочеиспускания – может быть затруднено, болезненно;
- боль в области мошонки, прямой кишки и полового члена;
- нарушение эрекции.
При обострении может незначительно повышаться температура тела.
Фармакологические группы препаратов от простатита
Есть следующие фармакологические группы медикаментов для лечения простатита:
- Антибактериальные препараты от простатита (Ципрофлоксацин, Азитромицин). Назначаются для ликвидации патогенной микрофлоры. С помощью активных веществ, входящих в состав лекарств, уничтожаются возбудители, спровоцировавшие инфекционный процесс. Принимаются антибиотики в обострённой стадии и в период ремиссии болезни.
- Альфа-аденоблокаторы (Тамсулозин, Омник). Эту группу препаратов врачи назначают, когда нужно улучшить уродинамику, облегчить отток мочи у пациента, уменьшить вероятность последствий гиперплазии.
- Спазмолитики (Но-Шпа, Папаверин, Баларгин). Такие лекарства для лечения простатита назначаются при болях для расслабления гладких мышц простаты, улучшения циркуляции крови.
- Нестероидные противовоспалительные средства с обезболивающим эффектом (Мидокалмом, Нимесулид, Мелоксикам, Диклофенак). Такие препараты для лечения простатита назначаются при болях, резях, повышенном тонусе мускулатуры промежности, проблемах при мочеиспускании, воспалительном процессе.
- Анальгетики (Андипал, Анальгин, Диклофенак). Купируют боль. Назначаются в виде таблеток, ректальных свечей, инъекций.
- Фитопрепараты (Простамол Уно, Простата-Форте, Простанорм). В состав лекарств входят только натуральные растительные компоненты. Назначаются в комплексе с медицинскими препаратами. Предназначены для устранения боли, воспаления, снятия психического напряжения. Назначаются как при хронической форме, так и при обострении (в комплексе с другими лекарственными средствами).
- Гормональные лекарства от простатита (Андрокур, Флутамил). Устраняют воспалительный процесс, уменьшают отёчность железы, нормализуют процесс мочеиспускания.
Основные лекарственные препараты для лечения простатита и аденомы простаты
Далее мы подробнее опишем препараты, которые чаще всего назначаются врачами при простатите, и являются наиболее эффективными в борьбе с болезнью.
Аденорм

Аденорм – препарат, который назначается для лечения доброкачественно протекающей гиперплазии (аденомы) простаты. Относится к группе альфа-аденоблокаторов. Выпускается в виде капсул. Главным действующим веществом лекарства является гидрохлорид тамсулозина. Этот компонент способствует снижению тонуса гладких мышц предстательной железы.
Аденорм не применяется:
- в детском возрасте;
- при тяжёлой недостаточности печени;
- при постуральной гипотензии (снижение давления в положении стоя).
Препарат при неконтролируемом приёме и несоблюдении противопоказаний может привести к таким нежелательным эффектам:
- головокружению;
- риниту;
- сыпи на коже, сопровождающейся зудом и покраснением;
- астеническому синдрому;
- резкому снижению артериального давления;
- сильному сердцебиению.
Частота применения Аденорма – 1 раз в сутки. Капсула запивается большим количеством воды. Приём должен осуществляться в утреннее время перед едой.
При приёме препарата, особенно в первые дни, следует быть осторожными тем, кто работает со сложными механизмами и водит автомобиль.
Базетам

Базетам назначается при дизурических симптомах, которые наблюдаются в мочевыводящих путях при доброкачественном течении гиперплазии простаты. Выпускается в форме капсул. Относится к группе альфа-адреноблокаторов. Главным действующим компонентом Базетама является гидрохлорид тамсулозина. После приёма препарата снижается тонус гладких мышц простаты и мочевого пузыря. Благодаря этому нормальный процесс мочеиспускания возобновляется, болевые ощущения устраняются.
Среди побочных эффектов, которые вызывает Базетам, можно отметить головокружение, головную боль, предобморочное состояние, тахикардию, ринит, тошноту, рвоту, боль в животе.
К противопоказаниям относят тяжёлые почечные и печёночные поражения, наличие постуральной гипотензии.
Принимается Базетам в утреннее время, желательно, перед завтраком. Частота приёма – не более одного раза в день. Курс лечения – 12-14 дней.
Пепонен Актив

Пепонен Актив – препарат растительного происхождения, в составе которого содержится масло семян тыквы. Назначается для лечения простатита и его профилактики.
Основное действующее вещество восстанавливает функции предстательной железы за счёт противовоспалительного действия и улучшения микроциркуляции. Кроме того, вещества, входящие в состав масла тыквенных семечек, противостоят выработке гормона – дигидротестостерона, который несёт ответственность за рост простаты, улучшают работу почек и печени, очищают кишечник от шлаков и токсинов.
Применять Пепотен Актив следует 3 раза в день по 1 капсуле после употребления пищи. Капсулы запиваются большим количеством воды. Курс лечения – 1 месяц.
Побочные действия после приёма лекарственного препарата отмечаются редко. В основном реакция наблюдается со стороны ЖКТ – тошнота, боль в животе, изжога. Если препарат принимается длительно, возможно расстройство стула.
К противопоказаниям относят язву слизистой ЖКТ в стадии обострения, желчекаменную болезнь.
Пепонен

Пепонен назначается при функциональных нарушениях в мочеиспускательном канале при аденоме простаты. Выпускается препарат в виде капсул. Главным компонентом лекарства является масло семян тыквы.
Пепонен хорошо переносится пациентами. Лишь иногда встречается аллергическая реакция на основной действующий компонент. Кроме того, в редких случаях при слишком длительном приёме лекарства наблюдается послабление стула.
Противопоказаний у препарата нет, кроме индивидуальной непереносимости к маслу тыквенных семечек.
Принимать Пепонен следует трижды в день по 1-2 капсулы не зависимо от приёма пищи. Продолжительность терапии устанавливается лечащим доктором.
Простамед

Простамед – это растительный препарат, которым проводится лечение простатита в хронической стадии, гиперплазии предстательной железы, сопровождающейся нарушением мочеиспускания. В состав лекарства входят:
Выпускается препарат в таблетках. Простамед хорошо переносится пациентами, поскольку имеет растительный состав. Лишь изредка можно отметить аллергические реакции на составляющие лекарства.
Принимают Простамед 3 раза в день по 2-4 таблетки. Продолжительность терапии – 12 недель.
Простата Плюс

Простата Плюс является биологической активной добавкой к пище для мужчин, страдающих заболеваниями предстательной железы. Выпускается в виде таблеток. В состав средства входят:
Принимать Простату Плюс необходимо в одно и то же время единожды в сутки во время приёма пищи, запивая водой. Длительность приёма – 30 дней. Лекарство от простатита хорошо переносится мужчинами и не вызывает побочных эффектов. В единичных случаях у пациентов отмечается аллергическая реакция на составляющие препарата.
Флосин

Флосин относят к группе альфа-адреноблокаторы. Основным элементом служит гидрохлорид тамсулозина. Лекарство устраняет дизурические симптомы в виде задержки мочи, частого мочеиспускания, болезненности в процессе мочеиспускания, которые вызваны доброкачественной гиперплазией предстательной железы.
Основной действующий компонент способствует расслаблению гладких мышц простаты, улучшению оттока мочи, проходимости мочевыводящих путей, снятию спазма, боли и устранению раздражения.
Принимается препарат единожды в день утром. Капсула запивается стаканом воды и не разжёвывается. Принимается Флосин после завтрака.
К побочным эффектам относят:
- головную боль, тошноту, головокружение, падение артериального давления;
- тахикардию;
- ринит;
- сыпь на коже, крапивницу;
- запор;
- нарушение эякуляции;
- астению.
Противопоказано принимать Флосин людям с тяжёлой недостаточностью печени, ортостатической гипотензией, чувствительностью к действующим компонентам.
Хомвио Простан

Хомвио Простан – препарат растительного происхождения, назначающийся при заболеваниях простаты и мочеполовой системы у мужчин. Средство устраняет болевые ощущения, снимает воспалительный процесс, убирает спазмы.
Основными показаниями к применению препарата являются:
- доброкачественная гиперплазия простаты;
- воспалительные заболевания органов мочеполовой системы;
- хроническая и острая задержка мочи;
- энурез, пиелонефрит;
- почечная колика;
- мочекаменная болезнь.
Выпускается лекарство от простатита в виде капель. За один раз нужно принять 5-15 капель. Частотность употребления препарата – 3 раза в день. Длительность лечения зависит от патологического процесса, но должна быть не менее 6 недель. Хомвио Простан нужно пить спустя полчаса после или до еды, медленно рассасывая во рту.
К противопоказаниям относят индивидуальную непереносимость компонентов лекарства и детский возраст до 12 лет. Что касается нежелательных реакций, они редко проявляются и только в виде аллергии.
Как выбрать препарат
Выбирать лекарственные препараты при простатите нужно в зависимости от формы заболевания. При обострении в первую очередь назначаются антибиотики. Чем раньше начать принимать антибактериальные средства, тем быстрее исчезнет симптоматика и тем меньше вероятность осложнений и перехода болезни в хроническую стадию.
Если болезнь сопровождается тянущими болями в области органов мочеполовой системы, психическими нарушениями в виде раздражительности, беспокойства, бессонницы, сексуальными расстройствами. В этом случае следует принимать лекарства, улучшающие кровообращение, устраняющие боль, воспалительный процесс, проблемы с психикой. Для этих целей назначаются:
- анальгетики;
- спазмолитики;
- НПВП;
- антибактериальные препараты (при частых обострениях);
- иммуномодуляторы;
- успокоительные средства на растительной основе.
В любом случае назначать препараты от простатита может только доктор после обследования. Самостоятельное лечение может привести к тяжёлым последствиям, одним из которых является бесплодие.
Источник: В.А. Молочков, И.И. Ильин. Хронический уретрогенный простатит. — Москва: Медицина, 1998.
Отзывы пациентов
Андрей, 47 лет: Назначили препарат Простамед, когда не мог нормально сходить в туалет. При этом ощущалось, будто мочевой пузырь переполнен, а в процессе мочеиспускания мочи выходило, буквально, несколько капель. С этой проблемой обратился к врачу. После ряда исследований оказалось, что у меня гиперплазия простаты. Принимал препарат на протяжении месяца по 2 таблетки 3 раза в день. После сдачи очередных анализов доктор сказал, что иду на поправку. Теперь принимаю другие препараты для лечения простатита. Я так понял, что Простамед назначается на начальном этапе заболевания.
Николай, 42 года: Мне назначил доктор препарат Базетам, когда обратился в больницу с жалобой на рези при мочеиспускании. При этом вроде бы очень хочется в туалет, а по факту – ничего не выходит и болит при напряжении. После сдачи анализов поставили диагноз простатит и назначили лечение. Пью уже вторую неделю. Иду на поправку. Болей практически не ощущаю, процесс мочеиспускания наладился. Правда, в интернете начитался отзывов. Один мужчина написал, что после длительного приёма лекарства у него обнаружили онкологию простаты. Страшновато.
Гипоспадия – симптомы и лечение
Что такое гипоспадия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Ю. А., уролога со стажем в 9 лет.


Определение болезни. Причины заболевания
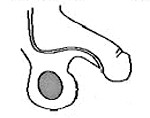
Гипоспадия — это врождённый порок развития мочеиспускательного канала (уретры) у мальчиков, при котором наружное отверстие уретры располагается не на верхушке полового члена, а на его нижней поверхности, в области мошонки или в промежности.
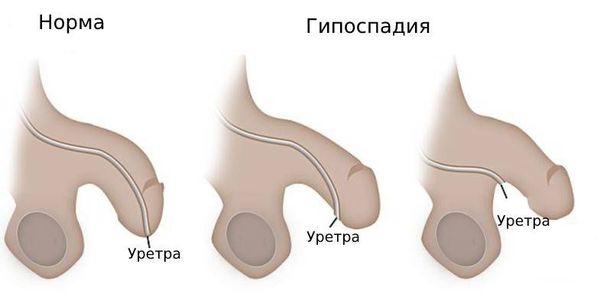
Гипоспадия почти всегда сочетается с искривлением полового члена в большей или меньшей степени. При мошоночной, промежностной и члено-мошоночной гипоспадии необходимо оценивать состояние свободной стволовой части полового члена по вентральной (нижней) его поверхности: если она недоразвита, то головка члена будет подтянута к мошонке или промежности.
Часто гипоспадия сочетается с другой врождённой аномалией — крипторхизмом (неопущением яичка в мошонку), а также с пороками сердца, внутренних органов, аномалиями конечностей, скелета и др.
Распространённость
Это самая распространённая аномалия мочеполовых органов у детей мужского пола. По данным статистики, один случай гипоспадии приходится на 200-300 новорождённых мальчиков и один на 200 взрослых мужчин [1] .
Причины и факторы развития гипоспадии
Так как гипоспадия является врождённой аномалией, причина заключается в отклонениях развития плода во внутриутробном периоде.
Наиболее существенные факторы риска, которые могут остановить нормальное развитие мочеиспускательного канала и полового члена зародыша:
- Гормональная терапия в ходе беременности.
- Влияние эндокринных дизрапторов — веществ почвы, воды, воздуха, пищевых продуктов и некоторых промышленных изделий, которые при поступлении в организм оказывают гормоноподобные эффекты [14] :
- нарушают функции яичников матери;
- вызывают гиперплазию (патологическое разрастание) надпочечников матери;
- вызывают эндогормональные сдвиги в организме.
- Попытка вызвать аборт приёмом женских половых гормонов в большом количестве.
- Экстракорпоральное оплодотворение (ЭКО) [14] .
Влияние гормональной теории на развитие гипоспадии подтверждают проведённые опыты: животным вводили большие дозы эстрогенов, и это приводило к развитию гипоспадии у мужского плода либо гермофродитизма у женского ( наличие мужских и женских половых признаков и репродуктивных органов) [13] .
Некоторые исследователи считают, что причиной гипоспадии у плода может быть инфицирование матери токсоплазмозом во время беременности, особенно в первом триместре [12] .
Кроме того, существуют и другие факторы, которые также могут влиять на развитие гипоспадии у плода:
- употребление женщиной во время беременности алкоголя;
- применение нерекомендуемых лекарственных препаратов;
- табакокурение;
- трудности, связанные с течением беременности: угрозы выкидыша, многоплодная беременность, зачатие с использованием вспомогательных репродуктивных технологий.
- генетические заболевания, наличие наследственных болезней у близких родственников, рождение детей с аномалиями в предыдущие беременности;
- неблагоприятная экологическая обстановка и хронический стресс [1][2] .
Надо отметить, что эти факторы в целом неблагоприятно влияют на течение беременности и могут вызвать и другие аномалии развития и осложнения.
Симптомы гипоспадии
Главным симптомом гипоспадии является выделение мочи не из типичного места (верхушки полового члена), а из области на его нижней поверхности, области мошонки или промежности. Половой член искривлён, скорость мочеиспускания и направление струи мочи могут быть изменены.
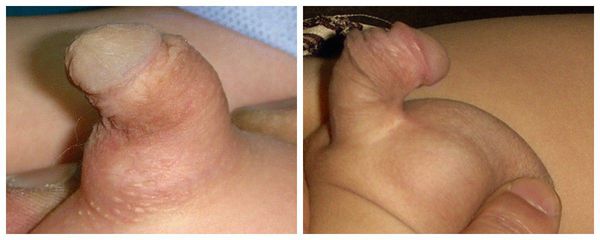
Из-за искривления полового члена возможен дискомфорт при сексуальной активности: трудности с достижением эрекции и введением эрегированного члена во влагалище при половом акте.
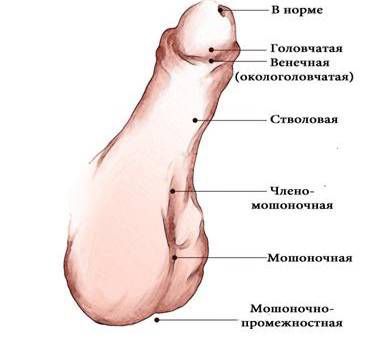
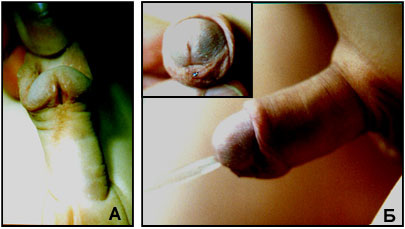
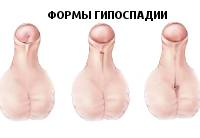
В зависимости от формы гипоспадии симптоматика может отличаться. При головчатой форме мочеиспускательный канал открывается чуть ниже типичного места, но выше венечной борозды. При этом крайняя плоть видоизменена, имеется лёгкое искривление полового члена.
Венечная форма гипоспадии характеризуется выходом наружного отверстия уретры в области венечной борозды, пенис при этом искривлён, а крайняя плоть похожа на капюшон. При мочеиспускании струя идёт под углом по отношению к половому члену.
При стволовой форме гипоспадии наружное отверстие уретры, соответственно, находится в области ствола полового члена, пенис искривлён, струя мочи выходит под прямым углом. Для совершения акта мочеиспускания необходимо прижимать пенис к животу.
При мошоночно-промежностной форме гипоспадии наружное отверстие уретры открывается в области мошонки или в промежности рядом с анусом, при этом отмечается выраженное искривление полового члена.
При “гипоспадии без гипоспадии” наружное отверстие уретры находится в физиологически правильном месте, но половой член искривлён, уменьшен в размере и его внутреннее анатомическое строение отличается от нормального [3] .
Патогенез гипоспадии
С позиции внутриутробного развития мочеиспускательного канала и полового члена причиной гипоспадии является нарушение роста и развития зародышевых участков будущих органов и тканей, а именно остановка замыкания уретральной борозды.
У мужского и женского плода будущая уретра развивается из разных зародышевых структур, поэтому у женского пола гипоспадии не встречается. Заболевание, которое иногда описывают как женская гипоспадия, необходимо трактовать как дефект уретро-вагинальной перегородки, вследствие чего мочеполовой синус остаётся неразделённым.
У мужского плода замыкание уретральной борозды длится с начала 10 до конца 14 недели эмбрионального развития. Но болезнь развивается разными путями. Иногда происходит только остановка замыкания уретральной бороздки, что является причиной дистопии (смещения) наружного отверстия уретры. В других случаях останавливается не только замыкание уретральной бороздки, но и дальнейший рост дистального отдела уретральной площадки. При этом развивается как дистопия наружного отверстия уретры, так и резкое искривление полового члена вниз. Кроме этого, первично нарушается развитие наружных и внутренних половых органов в 8-10 % случаев, что может сочетаться с истинным гермофродитизмом [4] .
Классификация и стадии развития гипоспадии
По степени смещения наружного отверстия уретры [1] :
- Гипоспадия головки — наружное отверстие уретры находится на нижней поверхности головки.
- Гипоспадия полового члена — может быть окологоловчатой, дистальной, средней и проксимальной трети полового члена.
- Мошоночная — наружное отверстие открывается в области мошонки (бывает дистальной, срединной, проксимальной).
- Промежностная — наружное отверстие находится в области промежности.
- “Гипоспадия без гипоспадии” — особый вариант гипоспадии, при котором уретра недоразвита по длине, а кавернозные тела, которые отвечают за эрекцию, не соответствуют уретре, остановившейся в развитии. Наружное отверстие уретры располагается на обычном месте и мочеиспускание не нарушено, однако имеется искривление полового члена.
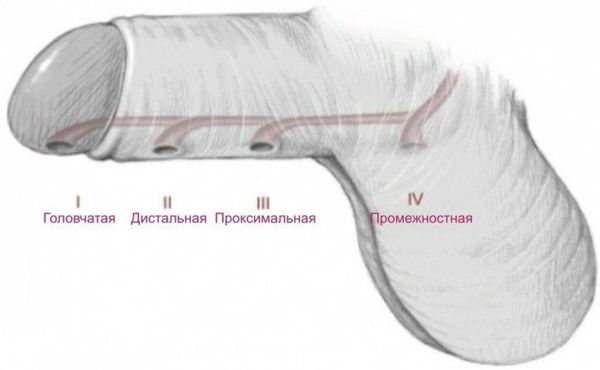
По наличию искривления:
- С резким искривлением головки.
- Без искривления головки.
По наличию сужения наружного отверстия уретры:
- С сужением наружного отверстия уретры.
- Без сужения наружного отверстия уретры.
Осложнения гипоспадии
Гипоспадия не является жизнеугрожающим заболеванием, но приводит к существенному ухудшению качества жизни. Это связано с изменением характера акта мочеиспускания: меняется направление струи и скорости мочеиспускания, может появиться мацерация (раздражение) кожи около наружного отверстия уретры.
Как правило, возникают проблемы в половой сфере, так как половой член искривлён и эрекция крайне затруднена. Возможны трудности с зачатием ребёнка по причине более низкой зоны открытия уретры и увеличенного пути для проникновения сперматозоидов в шейку матки. Всё это приводит к выраженным психическим нарушениям, депрессии.
В исключительных случаях, когда мочеиспускание затруднено из-за сужения уретры, ухудшается выделение мочи, что приводит к её скоплению в мочевом пузыре (остаточная моча), двустороннему уретерогидронефрозу и хронической почечной недостаточности [5] .
Диагностика гипоспадии
Выявление гипоспадии не вызывает затруднений. Обычно диагноз устанавливается в роддоме после осмотра новорождённого. При осмотре необходимо обратить внимание на строение полового члена, мошонки и промежности. Убедиться в отсутствии крипторхизма, паховой грыжи и других отклонений.
Для уточнения диагноза и выявления других аномалий (например, пузырно-мочеточникового рефлюкса ) [15] целесообразно выполнить УЗИ мочеполовой системы и рентгеноконтрастное исследования мочевых путей [3] .
Лечение гипоспадии
Способ лечения только хирургический. Предпочтительно проводить операцию в раннем детском возрасте (до 5-6 лет). Стоит отметить, что лечение в центрах с большим объёмом оперативной активности сопровождалось достоверно более низким процентом осложнений [14] .
Лечение гипоспадии должно решать три основных задачи:
- Выпрямление полового члена и создание запаса кожи для последующей пластики уретры.
- Пластика мочеиспускательного канала и сохранение эффекта выпрямления полового члена.
- Лечение сопутствующих аномалий: крипторхизма и др. [1]
Лечение лучше начинать в раннем возрасте (1-2 года), чтобы к 7-8 годам закончилось выпрямление полового члена и можно было выполнить пластику уретры. В раннем возрасте эрекция не столь выражена, что предупреждает расхождение раны в послеоперационном периоде.
Лечение головчатой и окологоловчатой гипоспадии
При головчатой и окологоловчатой гипоспадии без искривления головки главным показанием к операции является сужение наружного отверстия уретры. Такое сужение иногда может приводить к тяжёлым последствиям: атонии (отсутствию тонуса) мочевого пузыря с появлением остаточной мочи и гидронефрозу. Поэтому рассечение наружного отверстия уретры необходимо предпринимать как можно раньше, желательно в первые месяцы жизни ребёнка.
В более позднем возрасте, когда уже образовалась рубцовая ткань около суженного отверстия уретры, простого рассечения может быть недостаточно. В таких случаях приходится проводить пластику: наружное отверстие уретры окаймляют круговым разрезом, выделяют из рубцов на 0,5 см, рассекают и вшивают в кожную рану по типу губовидного свища [6] .
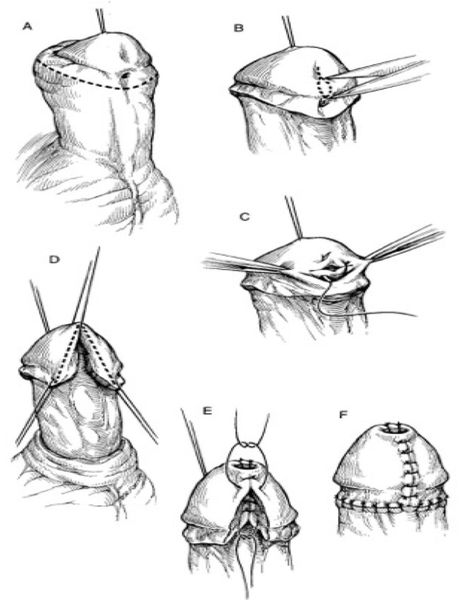
Лечение других форм гипоспадии
Все остальные формы гипоспадии требуют предварительного выпрямления полового члена. В настоящее время дистензия (расширение) уретры без предварительного выпрямления не применяется. Используемые методы выпрямления полового члена обеспечивают равномерное распределение кожи в пределах стволовой части члена и создание запаса кожи в зоне предстоящей пластики уретры, а формирование лоскутов под головкой и на мошонке позволяет использовать кожу из зон, где имеется её излишек (крайняя плоть, мошонка).
Оперативное лечение проводится под общей анестезией. Использование местного обезболивания не целесообразно, так как оно не позволяет тщательно удалить рубцовые ткани, которые иногда проникают в кавернозные тела.
В послеоперационном периоде применяют антибиотики широкого спектра действия, противовоспалительные и успокаивающие средства. В качестве шовного материала используется синтетическая нить, имеющая очень малое сечение (0,1 мм и менее). Отведение мочи осуществляется посредством катетеризации мочевого пузыря уретральным катетером на срок 4-5 дней и более по мере необходимости.
Пластика мочеиспускательного канала
В настоящее время возможно выполнение несколько видов пластики мочеиспускательного канала:
- туннелизация и формирование соединительнотканной уретры;
- дистензионные (расширяющие) методы;
- пластика уретры из местных тканей;
- пластика уретры с применением свободных а утотрансплантатов (собственных тканей пациента) и г омотрансплантатов (тканей донора): кожи, слизистых оболочек мочевого пузыря, аппендикса, лоскута слизистой из ротовой полости и др.
Активно используется туннелизация, как метод формирования соединительнотканной уретры на дренажной трубке. Вокруг дренажа развивается нежная соединительнотканная муфта, которая впоследствии эпителизируется и почти не имеет тенденции к сужению. Однако такой протез должен находиться в тканях не менее 6 месяцев. Основные требования, которые должны строго соблюдаться при пластике уретры:
- сохранение у вновь созданной уретры способности к росту и растяжению;
- создание канала с устойчивым просветом, который не имеет тенденции к сужению.
Уретра, сформированная из свободного а утотрансплантата (кожи, слизистых оболочек, фасции, аппендикса) в значительной степени теряет растяжимость и эластичность, отстаёт в росте по сравнению с нормальными тканями, из-за чего требуется систематическое бужирование (механическое разделение рубцовой ткани).
Идеальным материалом для пластики мочеиспускательного канала, как по свойствам, так и по расположению, является срединный лоскут кожи полового члена по вентральной (нижней) поверхности от головки до наружного отверстия уретры с окаймлением последнего. Минимальное выделение боковых краёв лоскута и хорошее питание на всех этапах операции позволяют сохранить основные биологические свойства кожи срединного лоскута — растяжимость, эластичность и способность к росту. Последнее качество имеет решающее значение, если пластика производится в детском возрасте.
При дефиците кожи в дистальной и средней третях полового члена необходимо использовать запас кожи, заложенный в сдвоенных листках крайней плоти. Если дефицит кожи обнаруживается по всей длине висячего отдела полового члена и наружное отверстие уретры расположено не ниже члено-мошоночного угла, более целесообразно использовать кожу мошонки.
Имеющийся комплекс оперативных приёмов позволяет осуществить пластику мочеиспускательного канала при всех формах гипоспадии. Мочеиспускательный канал создаётся всегда однотипным методом. К вариациям приходится прибегать только при решении второй задачи — при ликвидации дефекта над созданным каналом.
Пластика свободным аутотрансплантатом из кожи мочеточника, кровеносных сосудов, фасции, аппендикса, слизистой оболочки мочевого пузыря не получила широкого распространения ввиду тяжёлых осложнений, связанных с временным нарушением питания трансплантата, омертвением и секвестрацией ( отторжением омертвевшего участка) , свищами, сужениями, остановкой роста, потерей растяжимости и эластичности. Даже в случае успеха требуется систематическое бужирование.
Лечение “гипоспадии без гипоспадии”
Лечение врождённого недоразвития уретры представляет трудную задачу, так как проходит стадию искусственной гипоспадии, когда наружное отверстие уретры, ранее расположенное на обычном месте, после её пересечения перемещается на мошонку или даже на промежность.
Второе обстоятельство, которое резко затрудняет лечение, — отсутствие кавернозного тела уретры на значительном протяжении. Поэтому соединение тонкостенных отрезков после выпрямления члена связано с большими трудностями. Хирургическое лечение при резком искривлении полового члена, как и при гипоспадии, состоит из двух этапов — выпрямления полового члена, сопровождающегося рассечение уретры, и последующего соединения отрезков уретры [7] [8] .
Осложнения после операции
Чем позже проводится лечение, тем выше вероятность осложнений после операции. Сразу после операции часто возникают отёки и небольшие кровянистые выделения. Инфекции встречаются редко. К отдалённым последствиям можно отнести уретрокожные свищи (патологическое соединение уретры с кожей), они встречаются гораздо реже, когда операция проводится в один этап. Другие осложнения включают стриктуру уретры (сужение мочеиспускательного канала) , дивертикул уретры (выпячивание стенки мочеиспускательного канала) и эректильную дисфункцию [15] .
Прогноз. Профилактика
Прогноз, как правило, благоприятный, если операция была успешно выполнена в детском возрасте. У детей мужского пола, перенёсших операцию по поводу гипоспадии, несколько повышена частота неудовлетворённости размером полового члена, но по сексуальному поведению они не отличаются от изначально здоровых [9] .
Профилактика гипоспадии должна заключаться в устранении всех причин, которые могут вызвать резкие колебания гормонов в крови женщины во время беременности. Также необходимо исключить общие факторы риска патологического течения беременности. Особенно если женщина уже рожала детей с врождёнными аномалиями.
Newmed
лечение в Израиле
Почему пациенты из стран СНГ
выбирают «НьюМед Центр»?

“NewMed Center Israel” – преимущества
- общаемся на русском
- консультируем бесплатно
- подбираем лучшего узкопрофильного специалиста
- бронируем билеты
- бронируем проживание
- оформляем приглашение
- осуществляем трансфер
- работаем без предоплаты
- осуществляем оплату в кассу клиник по ценам клиник
- организовываем экскурсии
Лечение гипоспадии в Израиле
Гипоспадия – это врожденная аномалия мочеиспускательного канала, когда наружное отверстие уретры расположено в нетипичной локализации (смещено от центра пениса, закрыто мошонкой, находится в промежности и т.д.). Распространенность заболевания – 1 мальчик из 150-250 новорожденных.
Этиология и патогенез
Формирование половых органов и мочевой системы происходит на 9-14 неделе эмбрионального развития. Влияние неблагоприятных факторов на организм матери, гормональный дисбаланс и последующая гиперэстрогения в результате интоксикации, нервно-психического напряжения, перенесенные в этот период инфекционные и воспалительные заболевания могут привести к развитию хромосомной мутации у эмбрионов мужского пола – гипоспадии.
Еще одной причиной возникновения аномалий мочеиспускательного канала является наследственная предрасположенность по линии отца (8-9%) и в случае, если в семье уже есть ребенок с гипоспадией (10-15%).
В зависимости от локализации гипоспадию подразделяют на следующие типы:
- мошоночную;
- промежностную;
- стволовую;
- головчатую;
- членомошоночную.
Патология «гипоспадия без гипоспадии» или хордовая аномалия заключается в искривлении пениса в результате укороченной уретры. Сопутствующими заболеваниями являются крипторхизм и грыжи промежности.
Последствия гипоспадии
Данная патология требует хирургического вмешательства. При отказе от проведения операции мальчика ждут следующие осложнения:
- разбрызгивание мочи при мочеиспускании;
- психоэмоциональные проблемы;
- нарушение репродуктивной функции, включая бесплодие;
- дисфункция или невозможность осуществления полового акта;
- гормональный дисбаланс в период полового созревания;
- нарушения эндокринного характера.
Во избежание данных проблем рекомендуется оперативное лечение в самом раннем возрасте.
Диагностика
Наличие у мальчика гипоспадии выявляется педиатрами-неонатологами непосредственно во время первичного осмотра новорожденного в родовом блоке. При тяжелых формах патологии, ввиду возможного наличия первичных женских половых образований и гермафродизма, требуется обследование урологами и эндокринологами, позволяющими установить точную половую принадлежность ребенка.
Гипоспадия в Израиле диагностируется при помощи следующих методов:
- рентгенологическая генитография;
- уретрография;
- ультразвуковое исследование;
- магнитно-резонансная томография;
- позитронно-эмиссионная томография;
- биохимические анализы крови;
- анализ на гормоны и антитела.
В сложных случаях дополнительно назначается лапароскопия или лапаротомия.
Лечение
Сегодня операции по устранению гипоспадии в Израиле рекомендуется проводить у детей 6-24 месяцев. В результате хирургического вмешательство решаются две функциональные задачи: исправление аномалии с восстановлением нормального функционирования мочеиспускательного канала и эстетическая корректировка полового члена. При выборе типа операции учитывается степень искривления пениса, место локализации наружного отверстия уретры, наличие сопутствующих осложнений.
В большинстве случаев для исправления патологии развития достаточно одной операции, которая проводится под общим наркозом в течение 1,5-2-х часов. При необходимости удлинения или реконструкции уретрального канала используются ткани крайней плоти, мошонки или свободные трансплантаты (слизистая ткань мочевого пузыря, аппендикса).
После операции в уретру вставляется катетер, на пенис накладывается прозрачная асептическая повязка и выполняется натяжение бинта по форме полового члена, что обеспечивает нормальное кровоснабжение тканей и препятствует образованию отеков. Мочевой катетер оставляется на ночь, в отдельных случаях на 2-3 дня. Повторная операция требует только ограниченному числу пациентов (менее 10%).
При нормальном постоперационном течении выписка из клиники осуществляется на следующий день с подробными рекомендациями и расписанными лечащим врачом восстановительными процедурами.
Сегодня лечение гипоспадии в Израиле возможно не только для детей, но и для мужчин с данной аномалией любого возраста. Успешность хирургического вмешательства составляет порядка 90-95%.
Гипоспадия
Гипоспадия – один из наиболее распространенных пороков развития полового члена. Встречается в среднем 1:200 новорожденных мальчиков. Патология характеризуется различной степенью эктопии (смещения) наружного отверстия мочеиспускательного канала на основание головки, венечную борозду, ствол полового члена, мошонку, промежность. Заболевание может сопровождаться искривлением кавернозных тел члена у 25-30% больных, часто наблюдаются нарушения мочеиспускания и половой функции. Крайняя плоть, обычно, циркулярно не окружает головку, она расщеплена, представляет собой мясистый лоскут в виде капюшона, расположенный по дорсальной (задней) поверхности.
Существуют мнения о наследственной предрасположенности к данному заболеванию. Изучая вопросы наследования гипоспадии, Н.Е.Савченко (1974) наблюдал гипоспадию в четырех поколениях, а E. D. Smith (1990). в шести. Основной причиной возникновения гипоспадии считают гормональные нарушения развития полового члена. В результате недостаточной продукции яичками и плацентой мужских гормонов -андрогенов, либо ферментная недостаточность процесса превращения тестостерона в дегидротестостерон или дефекты чувствительности андрогенных рецепторов в половом члене. “Поломка” в любой точке цепи андрогенной стимуляции может вызвать также различные интерсексуальные состояния Devine CJ (1977) J.P.Murphy (1998),
Диагноз гипоспадии не всегда прост. Ложное, слепо заканчивающиеся, отверстие на вершине головки, нередко вводит врачей в заблуждение. Истинное отверстие уретры может располагаться значительно ниже и быть заужено. Поэтому всех детей с нарушенной анатомией половых органов необходимо осматривать в момент мочеиспускания. Особое место в диагностике и лечении занимают дети с тяжелыми формами гипоспадии 17-20% (мошоночная, промежностная с грубым искривлением полового члена). Косвенными признаками с интерсексуальных аномалий у этих больных могут служить сочетание гипоспадии с двусторонним крипторхизмом (не опущение яичек), микропения – (недоразвитие полового члена, его малые размеры), члено-мошоночная транспозиция или раздвоение мошонки. – по виду напоминающие большие половые губы у девочек. У таких мальчиков может существовать урогенитальный синус, зачаток матки, который в редких случаях может достигать 20-50мл. Все это признаки ложного мужского гермафродитизма. Для уточнения генетического пола следует проводить определение хромосомного набора ребенка (ХХ либо ХУ) методом кариотипирования, оценивать половой хроматин по буккальному мазку, либо методом Y- флюоресценции (позволяющей выявить длинное плечо Y хромосомы).Такой зачаток матки (урогенитальный синус) выявляют по УЗИ, рассматривая хорошо заполненный мочевой пузырь. Это образование располагается сзади мочевого пузыря. Кроме того выявить урогенитальный синус можно во время уретроскопии. В обрасти семенного бугорка может открываться ход или отверстие в различной емкостью. Контрастирование урогенитального синуса позволяет оценить его реальные размеры. Кроме того нужно помнить, что наличие урогенитального может создавать серьезные затруднения при установке уретрального катетера, который может сворачиваться в полости урогенитального синуса не попадая в мочевой пузырь.
Оперативное лечение гипоспадии относят к сложным задачам пластической хирургии. Операция предусматривает не только полное расправление, устранение деформации кавернозных тел, но и создание недостающей части мочеиспускательного канала из собственных тканей ребенка. Необходимо сформировать герметичную трубку из кожи ствола полового члена или крайней плоти по которой под давлением будет течь моча. Важно чтобы вновь созданный участок уретры хорошо кровоснабжался, не имел дефектов (мочевых свищей), не было рубцовых стенозов (сужений), нарушающих мочеиспускание или дивертикулообразных расширений, где скапливается застойная моча. При коррекции гипоспадии необходимо стремиться к соблюдению строгих современных косметических требований – ровные кавернозные тела, наружное отверстие уретры на вершине головки (а не у её основания), отсутствие избытков кожи на крайней плоти и стволе полового члена.
Именно поэтому лечение гипоспадии считается сложной комплексной проблемой, которую большинство хирургов решают поэтапно. Выполняя ряд последовательных операций, расправление полового члена, заготовка запаса кожи на стволе полового члена, создание по частям искусственной уретры.
Однако, существуют более сложные одномоментные методики, объединяющие несколько этапов лечения этого сложного порока. В отделе детской урологии НИИ Урологии МЗ РФ применяют одномоментные методики лечения всех существующих форм гипоспадии, используются авторские операции проф.Рудина Ю.Э. из них пять (5) защищены патентом РФ. Результаты лечения соответствуют современным международным косметическим требованиям, доложены на международных научных конгрессах детских урологов в России, Англии, Австрии ,Германии, Дании, Латвии и Турции.
Делать ли операцию при минимальных изменениях полового члена? Если деформации кавернозных тел ствола члена нет, имеется венечная гипоспадия и крайняя плоть ввиде капюшона. Делать! Однако ни в коем случае не соглашайтесь на выполнение обрезания без пластики уретры, эти предложения очень часто можно услышать из уст врачей мало знакомых с проблемами гипоспадии. Крайняя плоть необходима как пластический материал при проведении операций по созданию недостающей части мочеиспускательного канала.
Во всех цивилизаванных странах оперируют все формы гипоспадии. Половой член мальчика не должен отличаться от нормы, это особый орган для мужчины и любые отклонения в его строении, даже незначительные, могут служить причиной неуверенности в собственных силах. Именно поэтому целесообразно закончить лечение гипоспадии до возраста 3-4 лет, чтобы ребенок не помнил о существовавших в его жизни проблемах. Если возраст мальчика значительно старше, целесообразно не акцентировать внимание на том, что у него порок полового члена и важно убедить ребенка в возможности полного излечения.
В каком возрасте делать операцию? В нашей клинике операции начинают с возраста 10-11 месяцев при условии, что размеры полового члена не меньше 30 мм и нет грубой сочетанной патологии увеличивающей риск проведения анестезии (наркоза)
Хирургическое лечение гипоспадии – это серьезное испытание для ребенка и его близких.
Задача оперирующего хирурга, врачей и медицинского персонала помочь пройти этот сложный период с наименьшими трудностями.
Какую информацию необходимо иметь? Операции на половом члене болезненны (орган имеет много чувствительных рецепторов особенно на головке), в современной практике применяются местные обезболивающие средства, блокады и анальгетики (включая наркотические в первые сутки после операции) тем не менее, остаются некоторые болезненные ощущения при перемещении и движении, во время перевязки, которые могут беспокоить ребенка.
Отведение мочи при коррекции гипоспадии (в 90% случаев) предусматривает установку уретрального катетера (трубка проведенная через мочеиспускательный канал в мочевой пузырь). Большинство детей минимально реагируют на наличие катетера, однако некоторые больные испытывают дискомфорт, позывы на дефекацию, ноющие боли внизу живота. Прием специальных лекарственных средств (дриптан) помогает уменьшить такие неприятные ощущения.
После операции для предупреждения развития выраженного отека тканей и предупреждения инфицирования послеоперационной раны на половой член накладывают циркулярные повязки, которые пропитывают специальными составами, улучшающими заживление. Смена повязки это тоже довольно болезненная процедура, несмотря на применение обезболивающих средств. Если повязка пропитана кровью и сухая, то смена ее может быть болезненной.Чем лучше пропитана повязка глицерином. тем меньше склеиваются туры бинта и легче заменить повязку на члене. Кроме того, многие родители пугаются, услышав информацию о том, что детей привязывают к кровати на длительный период времени. Это не так. Ребенок может быть фиксирован только на короткое время, пока окончательно не проснулся от длительного наркоза. Далее по желанию родителей, все фиксирующие бинты удаляют, пациенту одевают двойной памперс и ребенка можно брать на руки.Некоторые дети даже пытаются ходить. Многе зависит от характерологических особенной ребенка и чувствительности в боли. Главное обеспечить надежную фиксацию дренажей широким пластырями (чтобы ребенок не удалил трубку раньше времени)
Однако все эти сложности решаемы в условиях профессионального коллектива врачей и медицинских сестер, имеющих большой опыт работы с больными данного профиля. Имеются отработанные годами схемы позволяющие уменьшить все риски операции и послеоперационного ведения детей с гипоспадией
В качестве примера представлены результаты лечения больных с гипоспадией.
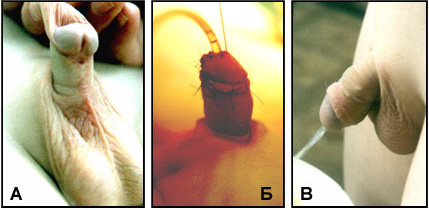 |
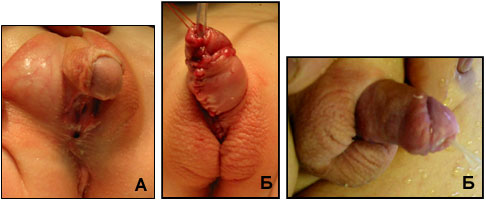
| Рис.1 А.Мальчик 5 лет с дистальной гипоспадией стволовой формой. Б. Фото того же ребенка после операции. В. Тот же мальчик спустя 2 года после операции. Мочится свободно широкой струей, свищей нет. |
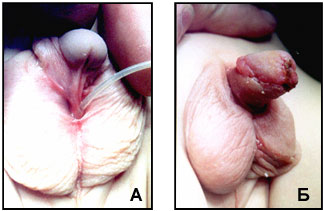 |
| Рис.2 А. Фото ребенка 1,5 лет с мошоночной гипоспадией и деформацией полового члена. Б. Фото того же ребенка через 1 неделю после операции. |
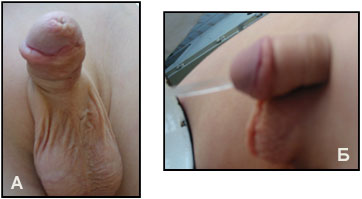 |
| В. Г. Тот же ребенок спустя 6 мес. после операции. Широкая напряженная струя указывает на свободно проходимую уретру и отсутствие мочевых свищей |
 |
| Рис.3 .Мальчик 3 лет в венечной гипоспадией А. Тот же ребенок через 5 мес. после операции Б. Другой пример лечение очень сложного варианта промежностной гипоспадии с грубой деформацией кавернозных и полным отсутствием уретры на головке, стволе полового члена и мошонке |
 |
| Рис.4 Мальчик 1 года с проксимальной гипоспадией промежностной формой А. Тот же ребенок после успешной одномоментной операции, расправления кавернозных тел и пластики уретры тубуляризированным лоскутом кожи крайней плоти. Б. Тот же ребенос спустя 1 мес во время мочеиспускания (свищей нет). |
Необходимо понимать, что одномоментные операции по коррекции всех проявлений порока при гипоспадии не являются самоцелью. Конечно предпочтительно, чтобы икривление члена, недостаток длины уретры, сужения уретры и рубцы от предыдущих хирургических вмешательств были устранены одной операцией. К сожалению это не всегда возможно и часто увеличивает риск послеоперационных осложнений. Именно поэтому нельзя забывать и о этапных операциях.
Последние разработки зарубежных и отечественных хирургов предлагают новые методы коррекции сложных и осложненных форм гипоспадии. Позволяют использовать свободные (некровоснабжаемые) лоскуты: ткань крайней плоти, слизистой оболочки щеки в виде запаса пластического материала которые перемещают в заданные места (в область расположения мочеиспускательного канала) и добиваются имплантации (приживления) этих тканей
Такой подход позволяет заготовить достаточное количество пластического материала на стволе полового члена, чтобы создать трубку необходимого диаметра. Это особенно важно при склонности к рубцеванию или при осложненной гипоспадии, после многократных операций и минимуме пластического материала. Запас тканей помогает укрыть новую уретру надежно с меньшим риском образования свищей и сужений мочеиспускательного канала. Мы давно освоили эти методы и рекомендуем в самых сложных случаях коррекции гипоспадии использовать именно такие двухэтапные способы лечения. Применение этих надежных методик в руках профессионалов позволяет снизить число осложнений операции до 2-3%
Рис. 1 Методика двухэтапного лечения проксимальной гипоспадии.
1 этап – расправление кавернозных тел имплантация свободного лоскута крайней плоти.
| А | Б |
 |
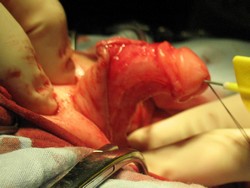 |
А. Мальчик 1 года с проксимальной гипоспадией пеноскротальной формой и деформацией ствола полового члена.
Б. Проба с искусственной эрекцией (деформация кавернозных тел на 65 град.)
| В | Г |
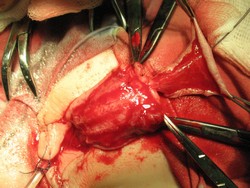 |
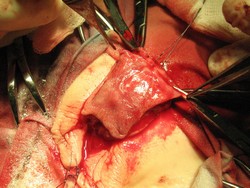 |
В. Г. Полное расправление кавернозных тел и мобилизация ткани головки (крыльев головки) полового члена, перемешение мясистой оболочки крайней плоти. Заготовка свободного лоскута крайней плоти
Д. Имплантация и фиксация свободного лоскута крайней плоти по вентральной поверхности полового члена.
Е. Прижатие лоскута к турунде с левомиколем узловыми швами.
| Ж |
 |
Ж. Результат первого этапа лечения проксимальной гипоспадии. Вид полового члена через 6 мес. после расправления полового члена и имплантации свободного лоскута крайней плоти.
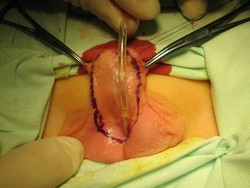
Рис. 2 Второй этап двухэтапного лечения проксимальной гипоспадии. Пластика уретры по Дюплею.
| А | Б |
 |
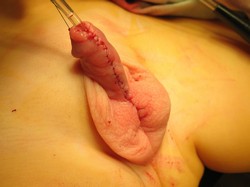 |
А. Выкраивание лоскута по вентральной поверхности полового члена.
Б. Вид члена после операции.
| В |
 |
В. Тот же больной через 2 мес. после операции во время акта мочеиспускания.
Клинический пример двухэтапного лечения мошоночной гипоспадии и пеноскротальной транспозиции у ребенка К. 1,5 лет.


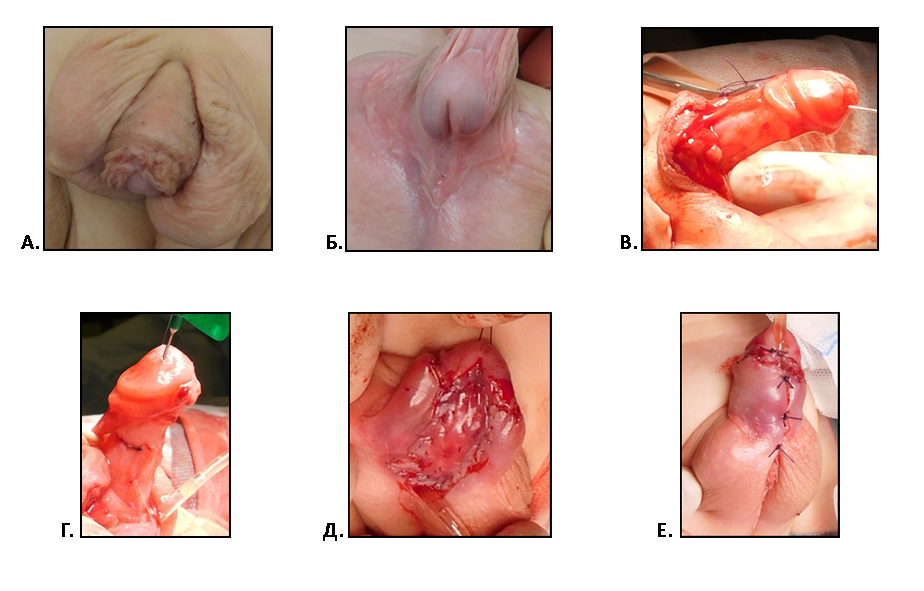
Рис.3. А. Б. Половой член ребенка 1,5 лет с мошоночной формой гипоспадии и пеноскоротальной транспозицией перед операцией.
В.Г. Результат расправления кавернозных тел полового члена.
Д. Свободный лоскут крайней плоти имплантирован в уретральную площадку.
Е. Лоскут прижат турундой и наводящими швами на кожу ствола полового члена.
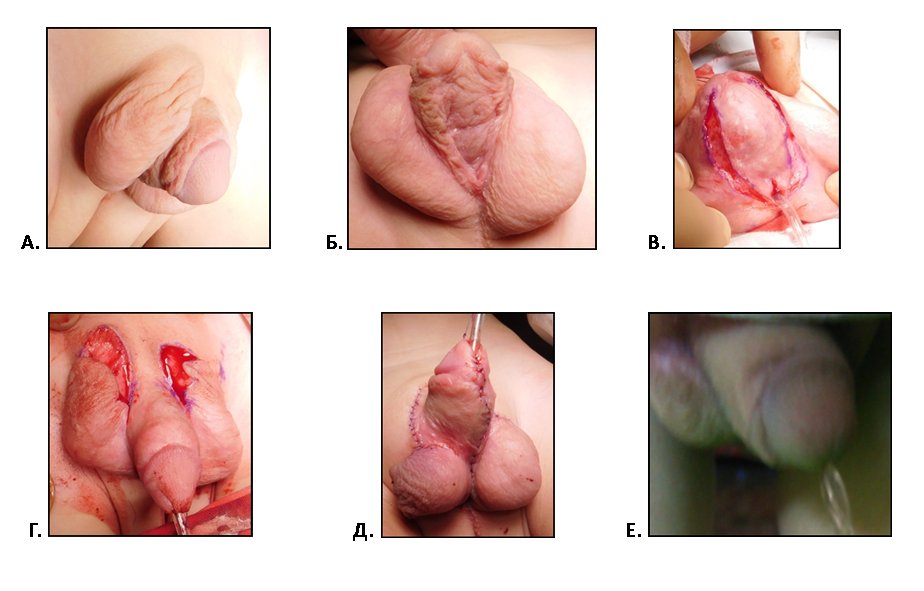
Рис. 4. А.Б. Тот же больной через 12 мес. после 1 этапа операции.
В.Рассечение уретральной площадки для формирования уретры.
Г. Разрезы кожи мошонки при коррекции пеноскоротальной транспозиции.
Д. Вид члена после операции.
Е. Свободное мочеиспускание с вершины головки.
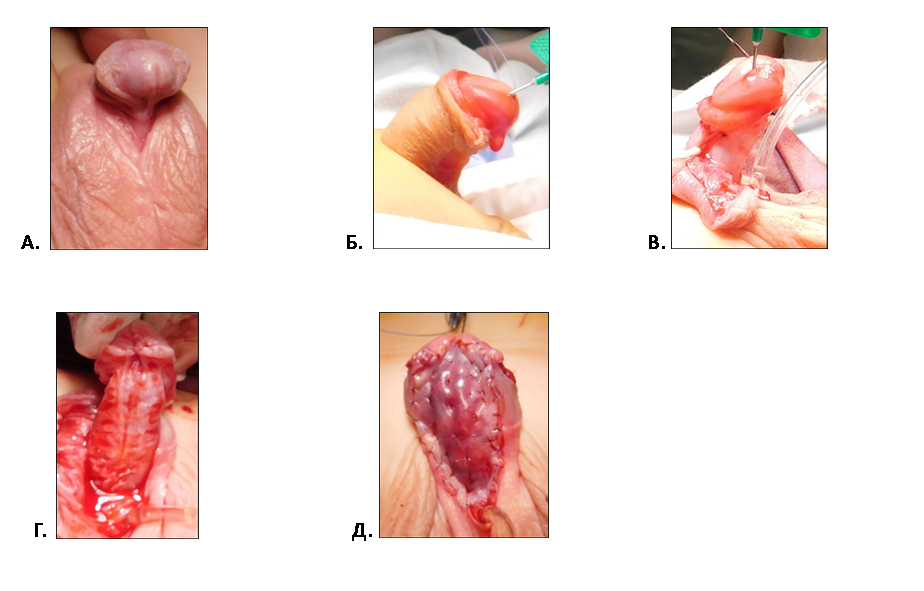
Рис. 5. Первый этап двухэтапного лечения мошоночной гипоспадии у ребенка Г. 2 лет.
А. Внешний вид полового члена до операции.
Б. Деформация кавернозных тел до коррекции.
В. Половой член после иссечения хорды и пликации белочной оболочки.
Г. Множественные поверхностные поперечные насечки на на белочной оболочке по вентральной поверхности члена
Д. Окончательный вид члена после имплантации свободного лоскута крайней плоти в область уретральной площадки.
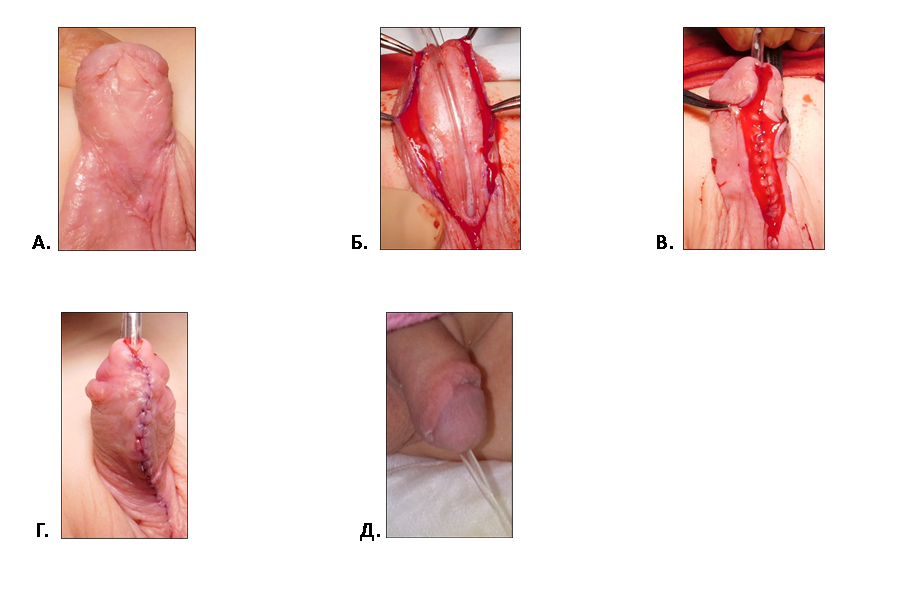
Рис.6. Второй этап двухэтапного лечения мошоночной гипоспадии у мальчика Г. 2 лет. А. Вид полового члена через 10 мес. после первого этапа лечения.
Б. Выкраивание лоскута в области уретральной площадки.
В. Формирование уретры непрерывным швом 6� PDS.
Г. Внешний вид полового члена после окончания операции.
Д. Мочеиспускание сободной широкой струей с вершины головки ребенка
Г. Через 3 мес. после второго этапа лечения.
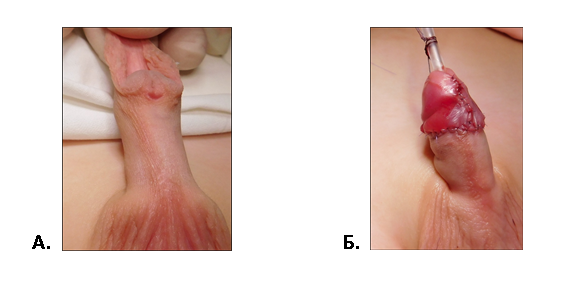
Рис.7 Клинический пример лечения венечно – стволовой гипоспадии. А. Вид полового члена до операции, вид члена после пластики уретры.
Гипоспадия
Гипоспадия – порок развития мочеполовой системы у мужчин, характеризующийся проксимальным смещением наружного отверстия уретры на основание головки пениса, в область венечной борозды, ствола полового члена, мошонки, промежности. Гипоспадия сопровождается искривлением пениса, нарушением мочеиспускания, раздражением кожи промежности мочой, психологическим дискомфортом, нарушением половой функции. Диагностика гипоспадии включает визуальный осмотр, проведение УЗИ мошонки и полового члена, уретроскопии, уретрографии, урофлоуметрии. Коррекция гипоспадии проводится хирургическим путем с помощью уретропластики.
МКБ-10
- Причины гипоспадии
- Классификация
- Симптомы
- Диагностика гипоспадии
- Лечение гипоспадии
- Прогноз
- Цены на лечение
Общие сведения
Гипоспадия – врожденная аномалия развития полового члена и мочеиспускательного канала, сопровождающаяся дистопией меатуса на вентральную поверхность полового члена. Гипоспадия относится к числу наиболее частых пороков развития нижних мочевых путей у мужчин, уступающих по частоте только меатостенозу и фимозу. В детской урологии гипоспадия встречается с частотой 1 случай на 500-400 новорожденных мальчиков, составляя 1-4 % среди всей урологической патологии. В отличие от мужской гипоспадии, женская гипоспадия считается чрезвычайно редкой патологией, находящейся на стыке урологии и гинекологии. В рамках настоящего обзора будут рассмотрены различные формы гипоспадии у мальчиков.

Причины гипоспадии
Известно, что формирование гипоспадии обусловлено нарушением эмбриогенеза на 7-14 неделе беременности, а именно отклонением нормального протекания процессов дифференциации зачаткового эпителия и замыкания уретрального желоба. Среди факторов, вызывающих такие нарушения называются эндокринные расстройства у беременной, воздействие на плод алкоголя, токсических лекарственных и химических веществ, ранние токсикозы беременности и др.
Согласно проведенным исследованиям, наиболее частое формирование гипоспадии наблюдается у детей, зачатых методом ЭКО, поскольку такая беременность чаще протекает с осложнениями. Нередко гипоспадия является компонентом хромосомных заболеваний (синдрома Эдвардса, синдрома Патау, синдрома «кошачьего крика»). Семейные случаи гипоспадии встречаются в 10-20% случаев.
Классификация
С учетом степени недоразвития мочеиспускательного канала различают следующие формы гипоспадии:
- головчатую – наружное отверстие уретры открывается на основании головки полового члена;
- венечную – наружное отверстие уретры открывается в области венечной борозды;
- стволовую – наружное отверстие уретры открывается на стволе полового члена;
- мошоночную – наружное отверстие уретры открывается на мошонке;
- промежностную – наружное отверстие уретры открывается в области промежности.
Кроме названных форм, встречается так называемая «гипоспадия без гипоспадии» (гипоспадия по типу хорды), при которой имеется деформация кавернозных тел полового члена при правильном расположении наружного отверстия уретры.
Головчатая и венечная формы относятся к передней гипоспадии; стволовая – к средней; мошоночная и промежностная – к задней. Различные формы гипоспадии могут сочетаться с искривлением полового члена (вентральным, латеральным, дорсальным, ротационным) и обструктивным типом мочеиспускания.
Симптомы
- Головчатая форма гипоспадии встречается в 75% случаев и является самой легкой и наиболее частой формой порока. Наружное отверстие уретры расположено низко, обычно сужено (меатостеноз), что затрудняет мочеиспускание. Может отмечаться искривление полового члена, усиливающееся с началом половой жизни
- Венечная форма гипоспадии сопровождается нарушением мочеиспускания и выраженным искривлением полового члена. Моча выделяется тонкой струйкой, с усилиями; ребенок постоянно мочится себе на ноги, что заставляет его во время мочеиспускания приподнимать пенис вверх.
- Стволовая форма гипоспадии может иметь несколько вариантов, поскольку меатус может быть расположен на разных уровнях задней поверхности полового члена. Мочеиспускание по мужскому типу (стоя) сильно затруднено: дети вынуждены мочиться сидя или подтягивая половой член вверх, к животу. Значительно выражена деформация полового члена, отмечается болезненность эрекций. Половая жизнь при данной форме гипоспадии возможна, однако, если наружное отверстие уретры расположено ближе к основанию пениса, то при эякуляции сперма не попадает во влагалище.
- Мошоночная форма гипоспадии является наиболее тяжелым проявлением патологии. Наружное отверстие уретры открывается на мошонке, расщепляя ее на 2 части. Половой член резко недоразвит и искривлен, напоминает гипертрофированный клитор; мошонка похожа по виду на большие половые губы. При рождении мальчики с данной формой гипоспадии могут быть приняты за девочек с адреногенитальным синдромом (врожденной гиперплазии надпочечников). Мочеиспускание при мошоночной форме гипоспадии может осуществляться только сидя; вследствие недоразвития и деформации пениса половая жизнь становится невозможной. Раздражение кожи мошонки мочой вызывает покраснение и воспаление.
- Промежностная форма гипоспадии характеризуется расположением меатуса позади мошонки. У больных определяется малый половой член, расщепление мошонки, что нередко затрудняет определение половой принадлежности ребенка. Промежностная и мошоночная формы гипоспадии чаще, чем другие, сочетаются с крипторхизмом, паховой грыжей, водянкой оболочек яичка.
- При гипоспадии по типу хорды имеет место короткая недоразвитая уретра, взывающая искривление полового члена книзу. Меатус при этом расположен правильно. При эрекции пенис выгибается в форме лука, что сопровождается болезненностью, затрудняет или делает невозможным половой акт.
- Женская гипоспадия характеризуется влагалищной эктопией наружного отверстия уретры и сопровождается рецидивирующими инфекциями мочевыводящих путей (уретритами и циститами), вульвитами и вульвовагинитами, нередко – признаками гермафродитизма и псевдогермафродитизма.
Диагностика гипоспадии
Внимательный осмотр новорожденного неонатологом позволяет диагностировать гипоспадию практически сразу после рождения. Для правильного определения пола новорожденным с аномалиями половых органов необходимо проведение УЗИ органов малого таза, в некоторых случаях – определение кариотипа. Поскольку гипоспадия может сопровождать более 100 генетических синдромов, ребенку необходима консультация генетика.
Дальнейшее обследование и наблюдение ребенка с гипоспадией осуществляется детскими урологами, детскими эндокринологами, детскими гинекологами. При осмотре пациента с гипоспадией обращается внимание на расположение наружного отверстия уретры, его размер и форму; выясняется характер и степень нарушения мочеиспускания, наличие искривления полового члена при эрекции, особенности полового акта.
Так как гипоспадия часто сочетается с другими пороками развития мочевыводящей системы (пузырно-мочеточниковым рефлюксом, гидронефрозом и др.), детям показано УЗИ почек и УЗИ мочевого пузыря. При обследовании ребенка с гипоспадией может потребоваться проведение специальных исследований: уретроскопии, уретрографии, урофлоуметрии, МРТ органов малого таза.
Лечение гипоспадии
Лечение гипоспадии представляет сложную задачу урологии и пластической хирургии, преследующую цели восстановления функциональной полноценности полового члена и устранения косметического дефекта. При этом предпочтение отдается ранним срокам оперативного вмешательства (1-3 года.). В настоящее время используется большое количество одноэтапных и поэтапных хирургических методик коррекции гипоспадии.
При незначительной дистопии меатуса с меатостенозом можно ограничиться выполнением меатотомии; в других случаях показано проведение пластики уретры с использованием местных лоскутов и свободных трансплантатов. Основными этапами операции при гипоспадии служат коррекция искривления полового члена, воссоздание отсутствующего отдела уретры (уретропластика) и нормально расположенного меатуса (меатопластика). При крипторхизме одновременно выполняется низведение яичка в мошонку.
В послеоперационном периоде отведение мочи проводится посредством катетеризации мочевого пузыря или наложения цистостомы в течение 7-14 дней. При необходимости после удаления катетера проводится бужирование уретры.
Прогноз
Хирургическое лечение гипоспадии позволяет достичь хороших функциональных и косметических результатов в 75%-95% случаев. Ранняя коррекция гипоспадии обеспечивает восстановление нормального характера мочеиспускания, полноценное развитие полового члена, исключение травмирования психики ребенка.
Осложнениями оперативной коррекции гипоспадии могут служить стриктуры уретры, дивертикул мочеиспускательного канала, свищ уретры, потеря чувствительности головки пениса. Осложнения чаще возникают при проксимальных формах гипоспадии (мошоночной, промежностной).
Дети, перенесшие оперативную коррекцию гипоспадии, наблюдаются детским урологом до завершения роста полового члена. В это время у детей и подростков необходимо следить за характером мочеиспускания, формой струи мочи и эрекцией.
Гипоспадия полового члена определяется при беременности: когда мужчина криво писает
” data-image-caption=”” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/09/gipospadiya.jpg?fit=450%2C300&ssl=1?v=1572898514″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/09/gipospadiya.jpg?fit=807%2C539&ssl=1?v=1572898514″ />
Гипоспадия члена – врожденная аномалия развития мужского члена, которая выражается в нарушении строения мочеиспускательного канала. В данном случае отверстие уретры у мужчины находится не на своем естественном месте, а именно на головке полового члена, а на задней его поверхности, на мошонке или в промежности.

| Первичный консультативный приём врача с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| УЗИ почек в стандартном режиме и с применением допплерографических методик | 1200 руб. |
| УЗИ мочевого пузыря | 500 руб. |
| УЗИ малого таза с применением допплерографических методик | 1200 руб |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) | |
| *Клиника имеет лицензию на удаление новообразований |
Такое дефект формируется в ходе внутриутробного развития плода уже на первых неделях. Встречается такое заболевание довольно часто. На 150-200 родившихся мальчиков один случай.
Основные признаки гипоспадии
- Отверстие мочеиспускательного канала (уретры) ниже верхушки мужского полового члена.
- Нестандартный вид головки члена. У большинства пациентов кожа крайней плоти не полностью закрывается по нижней поверхности головки и внешне похожа на капюшон.
- Расстройство мочеиспускания (моча выходит не в типичном месте, во время мочеиспускания возникает дискомфорт).
- Искривление полового члена.
- Взрослым мужчинам сложно или невозможно осуществлять половой акт.
- Нестандартное по отношению к пенису расположение мошонки.
Причины гипоспадии
До сих пор медицина не может ответить на все вопросы, касающиеся данного заболевания. Гипоспадия возникает из-за неполного развития мочеиспускательного канала. Однако это, в свою очередь, может объясняться целым рядом причин. Наиболее вероятными факторами появления данного заболевания считаются:
- Нарушение процессов внутриутробного развития, которые возникают из-за неблагоприятных факторов в процессе беременности (курение, употребление алкоголя матерю и недостаток витаминов.
- Частые беременности матери.
- Неблагоприятные гены. Согласно статистике, есть случаи рождения мальчиков в нескольких поколениях с врожденной гипоспадией.
- Внутриутробные инфекции плода.
- Резкие колебания гормонального фона. Они связаны с частыми стрессами матери во время беременности, отсутствием режима и нервными перегрузками.
- Точечная мутация генов.
- Экологические катастрофы.
- Проведение гормональной терапии матери во время беременности или гормональная контрацепция накануне беременности.
Формы гипоспадии
Передние формы заболевания:
- Гипоспадия головчатая предполагает, что отверстие мочеиспускательного канала располагается ниже головки полового члена до венечной борозды. Крайняя плоть, как правило, расщеплена (дисплазирована), а сам пенис немного искривлен. Наблюдается сужение наружного отверстия уретры. Струя мочи очень тонкая. Вид полового члена модифицирован.
- Гипоспадия венечная – это когда уретра располагается в области венечной борозды. Крайняя плоть внешне напоминает капюшон и находится до дорсальной поверхности. Ствол полового члена вентрально искривлен. Наружное отверстие уретры сужена, а струя мочи направлена под углом к половому члену.
- Средняя форма гипоспадии. При гипоспадии стволовой отверстие мочеиспускательного канала может находиться на разных уровнях ствола полового члена. Искривление полового члена ярко выражено. Струя мочи направлена вниз во время мочеиспускания. При мочеиспускании стоя необходимо преподносить член к животу.
Задние формы гипоспадии:
- Члено-мошоночная или мошоночная гипоспадия предполагает наличие отврестия для мочеиспускания на самой границе полового члена и мошонки или на самой мошонке. Половой член имеет небольшие размеры. Ярко выражено его искривление, прикрыт складками мошонки. Процесс мочеиспускания происходит, как у женщин. В данном случае требуется консультация эндокринолога.
- Промежностная гипоспадия, то есть отверстие мочеиспускательного канала располагается прямо на промежности. Сам половой член сильно искривлен, а мошонка расщеплена. Наружные половые органы имеют смешанное строение, а процесс мочеиспускания происходит исключительно по женскому типу. В лечении требуются консультации генетика и эндокринолога.
- Гипоспадия без гипоспадии – еще одна форма заболевания. В этом случае отверстие для мочеиспускания находится на своем обычном месте, однако половой член искривлен. Пациенты часто испытывают дискомфорт во время мочеиспускания, а также возникают психологические проблемы во время общения со сверстниками в связи с данной особенностью строения члена.
Взрослые также часто не могут жить полноценной сексуальной жизнью. При таком заболевании мочеиспускательный канал растет медленнее, чем половой член, что приводит к искривлению последнего.
Диагностика
Диагностировать головчатую и венечную гипоспадию возможно уже в подростковом возрасте, так как эти формы, в основном, проявляются во время эрекции. Стволовую форму заболевания возможно выявить уже при рождении ребенка. Мошоночная и промежностная формы часто могут стать причиной проблем при определении пола ребенка.
Для полного внутриутробного анализа необходимо проведение генетических исследований . Для проведения такого анализа необходимо провести осмотр наружных половых органов, исследовать хромосомный набор клеток для определения пола ребенка, провести ультразвуковое исследование почек и мочевого пузыря для выявления различного рода патологий.
Если на скрининговом УЗИ будут выявлены какие-нибудь патологии, то проводится лечение верхних и нижних мочевых путей, а затем гипоспадия подлежит оперативному вмешательству.
Часто при гипоспадии наблюдаются и другие аномалии. К наиболее распространенным можно отнести паховую грыжу и крипторхизм (неопущение яичек).
Лечение гипоспадии
Если данный диагноз поставлен при рождении, то при достижении ребенком шестимесячного возраста необходимо проконсультироваться с урологом и своевременно сделать операцию. Медикаментозного лечения не существует, лечение только хирургическим путем. Однако важно не упустить время и сделать все вовремя.
Оптимальное время – когда ребенку от 6 до 18 месяцев. Наилучший момент – шесть месяцев, так как в случае необходимости проведения повторной операции необходимо ждать полгода. В подавляющем большинстве случаев хватает одной операции. Она проходит в течение 1-4 часов.
Почему важно сделать операцию именно в этом возрасте
Дело в том, что дети гораздо проще переносят саму операцию и менее болезненно проходят реабилитационный период. Дети до трех лет часто совсем не помнят об операции, что важно для их нормального психологического развития. В период с 1 до 3 лет размер полового члена остается примерно одинаковым. Разница между длинной и шириной члена в этом возрасте небольшая, что очень важно.
Сложность операции напрямую зависит от формы гипоспадии. Лечение проводится в один этап, но при выявлении проксимальных форм необходимо проведение двух-этапных операций.
Такой вид операций относится к реконструктивно-пластическому типу, поэтому от специалистов требуется большой опыт. В ходе оперативного вмешательства врачам предстоит вернуть отверстие мочеиспускательного канала на его типичное место и устранить сопутствующие нарушения мочеполовой системы. Так, половой член после операции должен иметь нормальный внешний вид и выполнять две свои основные функции – мочеиспускание и репродуктивную.
Саму операцию можно разделить условно на три части:
- Устранение кривизны полового члена.
- Создание недостающей части уретры (в данном случае используется ткань препуция кожного мешочка, закрывающего головку полового члена) или спинки полового члена. Причем кожа для операции берется сразу с сосудами , что позволяет ей расти вместе с самим половым членом и изменяться в процессе взросления мальчика и превращения его в мужчину.
- Пластика наружного отверстия уретры, которое располагается в верхней части головки полового члена и имеет продольное направление. Благодаря этому струя мочи имеет прямое направление и не разбрызгивается.
В ходе операции также важно устранить все эстетические дефекты. Так, по желанию родителей возможно создать крайнюю плоть. Если этого не делать, то половой член будет иметь стандартный внешний вид после обрезания.
Вся операция проводится под общим наркозом. Нарушений сексуальных функций после нее нет. Однако стопроцентный успех никто не может гарантировать. В случае возникновения осложнений может потребоваться повторная операция.
При проведении оперативного вмешательства в позднем возрасте, желательно закончить ее до достижения мальчиком 7 лет. Если пациент старше 13 лет, то результаты лечения будут гораздо хуже. При этом у ребенка будет много различных проблем, среди которых затруднение мочеиспускания, воспаление почек, проблемы с предстательной железой, импотенция, неприятные ощущения во время полового акта и многое другое.
Профилактика гипоспадии
- Подготовка к планируемой беременности.
- Предотвращение влияния вредных факторов на организм матери во время беременности, формирование нормального режима, оптимальные физические нагрузки.
- Регулярные осмотры при беременности гинекологами.
- Своевременное обращение к урологу при выявлении заболевания у плода или младенца.
Возможные осложнения после операции
- Свищ – канал между уретрой и кожей по которому проходит моча. Может быть единичным или множественным. Выявляется в течение 4 месяцев после проведения операции.
- Стеноз – сужение отверстия мочеиспускательного канала или вновь созданного участка уретры. Вызывает болезненное ощущение при мочеиспускании или повышенное давление в почках и мочевом пузыре.
- Расхождение краев раны из-за занесения в нее инфекции или сужения новой уретры. В данном случае необходима хирургическая коррекция.
- Хорда – искривление полового члена. В некоторых случаях требуется хирургическое вмешательство.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter





