Празозин (Prazosinum)
Содержание
- Структурная формула
- Английское название
- Латинское название вещества Празозин
- Фармакологическая группа вещества Празозин
- Нозологическая классификация (МКБ-10)
- Характеристика вещества Празозин
- Фармакология
- Применение вещества Празозин
- Противопоказания
- Ограничения к применению
- Применение при беременности и кормлении грудью
- Побочные действия вещества Празозин
- Взаимодействие
- Пути введения
- Способ применения и дозы
- Особые указания
- Взаимодействия с другими действующими веществами
- Торговые названия c действующим веществом Празозин
Структурная формула

Русское название
Английское название
Латинское название вещества Празозин
Химическое название
1-(4-Амино-6,7-диметокси-2-хиназолинил)- 4-(2-фуранилкарбонил) пиперазин (и в виде гидрохлорида)
Брутто-формула
Фармакологическая группа вещества Празозин
- Альфа-адреноблокаторы
- Средства, влияющие на обмен веществ в предстательной железе, и корректоры уродинамики
Нозологическая классификация (МКБ-10)
Код CAS
Характеристика вещества Празозин
Белый или белый с кремоватым оттенком кристаллический порошок. Очень плохо растворим в 95% спирте, практически нерастворим в воде.
Фармакология
Селективно блокирует постсинаптические альфа1-адренорецепторы. Быстро абсорбируется в ЖКТ , скорость всасывания не зависит от приема пищи. Биодоступность — 50–85%. В крови связан с белками на 97%. В результате деградации в печени образуется 4 метаболита, на которые приходится до 25% фармакологической активности. T1/2 — 2–4 ч, при почечной недостаточности и у пожилых лиц он увеличивается. Экскретируется, в основном, желчью.
Оказывает выраженное гипотензивное действие без значительного повышения ЧСС . Снижает ОПСС , расширяет емкостные и резистивные сосуды. Значительно снижает давление в легочных венах и правом предсердии, умеренно — легочное сосудистое сопротивление. Прием первой дозы часто вызывает резкое падение АД (особенно в ортостазе и на фоне приема диуретиков). После отмены и последующего назначения в течение недели подобного эффекта от приема первой дозы не наблюдается. Уменьшает потребность миокарда в кислороде, увеличивает ударный объем при физической нагрузке. Оказывает минимальное влияние на задержку жидкости в организме, не приводит к увеличению массы тела, не изменяет скорость фильтрации и почечный кровоток, снижает сопротивление почечных сосудов. Пик гипотензивного эффекта после разовой дозы отмечается через 1–4 ч, длительность — до 10 час. Может развиваться как ранняя (на 4–5 день), так и поздняя (к 12 мес) толерантность, что требует увеличения дозы. Благоприятно влияет на липидный спектр: снижается уровень общего холестерина, триглицеридов, ЛПОНП и ЛПНП; не изменяет толерантность к углеводам или на метаболизм мочевой кислоты.
Применение вещества Празозин
Артериальная гипертензия, сердечная недостаточность начальных стадий, доброкачественная гиперплазия предстательной железы.
Противопоказания
Гиперчувствительность ( в т.ч. к другим хиназолинам), сердечная недостаточность на фоне констриктивного перикардита, тампонады сердца, пороков со сниженным давлением наполнения левого желудочка, беременность, кормление грудью.
Ограничения к применению
Применение при беременности и кормлении грудью
Категория действия на плод по FDA — C.
Побочные действия вещества Празозин
Феномен первой дозы (резкая гипотензия в ортостатическом положении, обморок, головная боль, слабость, сердцебиение), расстройства сна, слабость, утомляемость, депрессия, нервозность, тошнота, сухость во рту, диарея, учащенное мочеиспускание, отеки нижних конечностей, сыпь.
Взаимодействие
Усиливает гипотензивный эффект бета-адреноблокаторов и диуретиков.
Пути введения
Способ применения и дозы
Внутрь. Начальная доза — 0,5–1 мг перед сном в горизонтальном положении, далее — по 1 мг 2–3 раза в день. С интервалом в 5–7 дней суточную дозу можно увеличивать до 6–15 мг (в 2–3 приема), максимальная суточная доза — 20 мг, максимальный эффект наступает через 4–6 нед .
Особые указания
Следует регулярно контролировать АД и ЧСС в положении стоя и лежа. Вероятность гипотензии выше у пациентов, получающих диуретики, симпатолитики, бета-адреноблокаторы.
Лучшие нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты (НПВС или НПВП) широко применяются против воспалительных процессов в организме. Лекарственные средства продаются в таблетированной форме, в капсулах, а также лекарственных формах для наружного применения. Они обладают не только противовоспалительным действием, но и снижают температуру, а также обезболивают.
Препараты имеют противопоказания и побочные эффекты, поэтому подбирать их должен врач, с учетом индивидуальных особенностей и состояния пациента.
Действие НПВП
Лечебные свойства препаратов достигаются за счет снижения выработки простагландина и блокады ЦОГ-2 (фермента циклооксигеназы). Эти средства борются с симптомами болезни, но не влияют на ее причины. Поэтому дополнительно нужна терапия, которая устраняет первопричину патологии.
НПВП часто используются для обезболивания при:
дегенеративных изменениях в органах и тканях.
Также они применяются при мигрени и других неревматических заболеваниях и травмах.
Популярные противовоспалительные препараты
Ибупрофен
Препарат борется со всеми видами боли, в том числе при воспалениях суставов, облегчает лихорадку. Часто применяется при болезненных ощущениях из-за спазмов, возникающих в период менструации.
Выпускается в таблетированной форме.
Ибупрофен Велфарм таб 0.4 х 30
Ибупрофен таб 0.2 х 50
Ибупрофен таб п/п/о 400мг х 10

Ибупрофен таб 0.2 х 20
Диклофенак
Назначается при лечении ревматических заболеваний. Уменьшает отёчность и скованность суставов по утрам. Увеличивает двигательный диапазон при заболеваниях суставов. Стабильный эффект достигается после 1-2 недель лечения.
Диклофенак амп 25мг/3мл х 5 (Гротекс)
Диклофенак амп 25мг/3мл х 10

Диклофенак амп 25мг/3мл х 5
Долгит
Средство для наружного применения. Благодаря производному фенилпропионовой кислоты в своём составе снимает боль и воспаление. Эффективно борется со скованностью суставов утром, обеспечивает увеличение подвижности в суставах.
Лекарственная форма выпуска – крем в тюбиках.

Долгит гель 5% 100мг
Вольтарен Эмульгель
Препарат местного применения. Предназначен для взрослых и детей с четырнадцати лет.
Диклофенак в составе помогает облегчать дискомфорт, снимает воспаление. Гелеобразная эмульсия быстро впитывается в кожу, что обеспечивает почти мгновенное действие.
Снимает отёки травмированных суставов, мышц, сухожилий, мягких тканей. Облегчает болевой симптом при тендините, бурсите и ревматизме.
Выпускается в форме геля в тюбиках.

Вольтарен Эмульгель 1% 100мг
Нурофен Экспресс Форте
Препарат в форме капсул. Предназначен для снятия болей различного происхождения. Популярное средство при менструальных и невралгических болях. При простуде и гриппе облегчает дискомфорт в мышцах и суставах. Принимать лекарство можно взрослым и детям с двенадцати лет. Не допускается приём более трёх таблеток в сутки.

Нурофен Экспресс Форте 400мг №20
Мелоксикам
Лекарство блокирует выработку организмом веществ, вызывающих воспаление и боль. Обладает жаропонижающими свойствами. Снижает чувствительность, облегчает дискомфорт, чувство скованности и воспаление при остеоартрите и ревматоидном артрите. Нормализует состояние при ювенильном ревматоидном артрите, возникающем в детском возрасте.
Мелоксикам таб 7,5мг х 20
Мелоксикам-Прана таб 15мг №20
Мелоксикам-Прана таб 7.5мг №20
Амелотекс
Препарат создан на базе Мелоксикама. Увеличивает двигательный объём суставов. В короткие сроки борется с воспалительными процессами и дискомфортом благодаря хондропротекторным свойствам.
Курс лечения – три-четыре недели. Наносить Амелотекс следует два раза в день.
Лекарственная форма выпуска – гель.
Амелотекс гель 1% 30г
Средство на основе Нимесулида. Активное вещество, помимо снятия боли, убирает отёки. Обладает антиоксидантными свойствами.
Препарат облегчает симптомы при остеоартрите, ревматизме, невралгии, лихорадке, бурсите, тендините, анкилозирующем спондилоартрите.

Найз гель 1% 100г
Долобене гель
В качестве действующего вещества выступает ибупрофен, компонент, снимающий воспаление и боль. Длительность лечения определяется врачом. Обычно при травмах, в том числе спортивных, она составляет две недели, при ревматических заболеваниях — три недели.
Применяется для снятия воспаления и отёка мягких тканей, лечения ушибов, деформаций, растяжений.
Форма выпуска — гель в тюбиках.

Долобене гель 90г
Нимесил
Часто применяется после хирургических операций. Эффективно действует при болезнях опорно-двигательного аппарата (артрит, артроз и т.п.) в периоды ухудшения самочувствия. Борется с лихорадкой, вызванной инфекционными заболеваниями, либо иными причинам. Препарат хорош для улучшения состояния мягких тканей, суставов. Применяется для терапии при урологии, гинекологии, нарушениях сосудистой системы, дегенеративных изменениях в организме.
Выпускается в форме гранул для приготовления суспензии.
Нимесил гранулы для суспензий 100мг №30
Нимесулид
Клинические исследования показали, что Нимесулид способен снять боль за сравнительно короткое время — около двадцати минут. Это позволяет применять препарат для борьбы с острыми состояниями.
Показаниями к применению являются артрит, тендинит, патологии в области гинекологии, инфекционные болезни, воспалительные процессы после хирургического вмешательства.

Нимесулид Велфарм таб 100мг х 20

Нимесулид-лект таб 100мг №40

Нимесулид гран д/сусп пак 100мг х 30
Кетонал Дуо
Снимает боль, воспаление, жар. Благодаря пролонгированному действию облегчение состояния ощущается дольше.
После употребления препарат всасывается непосредственно из ЖКТ в кровь, где максимально концентрируется приблизительно через пару часов.
Форма выпуска – капсулы с постепенным высвобождением действующего вещества.

Кетонал Дуо капсулы 150г №30
Кетопрофен
Средство местного нанесения в форме геля. Применяется при наличии утренней скованности суставов, ослабляет течение артралгии. Эффективно способствует снятию болей в мышцах, борьбе с посттравматическими поражениями.
Перед применением препарата стоит рассмотреть другие способы лечения. При необходимости лечения Кептрофеном рекомендуется использовать самую маленькую дозировку и кратчайшее время применения, отталкиваясь от ожидаемых результатов терапии.

Кетопрофен гель 2,5% 40г
Мовалис
Содержит в составе мелоксикам, является производным эноловой кислоты. Предназначается для начального этапа терапии и непродолжительного симптоматического лечения. Не сочетается с другими препаратами из перечня нестероидных противовоспалительных препаратов и не может применяться вместе с ними.
Выпускается в форме раствора для внутримышечных инъекций.
Мовалис раствор 15мг №3
Ревмарт
Показаниями к применению являются воспаления суставов и их дегенеративные изменения, которые сопровождаются болью: острый остеоартрит, болезнь Бехтерева, полиартрит хронической формы, ревматоидный артрит, радикулиты и остеоартрозы.
Форма выпуска лекарства — таблетки.

Ревмарт таб 15мг х 10

Ревмарт таб 15мг х 20

Ревмарт таб 7,5мг х 20
Парацетамол
Анальгезирующее ненаркотическое средство, применяющееся при слабых или умеренных болях: головной (в том числе мигренозной), зубной. Также используется при боли в горле, миалгии и невралгии.
Препарат снижает температуру при простуде и различных инфекционных заболеваниях.
Средство снимает симптомы на время своего действия, но не влияет на развитие болезни.
Парацетамол таб 0.5 х 20
Велдексал
Таблетки и растворы назначаются при острых и хронических формах воспалительных заболеваний, метаболических и воспалительно-дегенеративных патологий опорно-двигательного аппарата. Снимает боль разного происхождения: после операции, зубную, при метастазах в костной ткани, при менструациях, радикулите, почечной колике, ишиалгии, невралгии.
Это симптоматическое средство, не влияющее на прогрессирование заболевания.

Велдексал табл. п/п/о 25 мг №10

Велдексал р-р для в/в и в/м 25мг/мл 2мл х 5
Кетопровел
Симптоматическое лекарство в форме таблеток. Снимает воспаление и боль при радикулите, ревматоидном и серонегативном артрите, остеоартрозе, бурсите, онкозаболеваниях, невралгии, тендините, альгодисменорее, миалгии. Помогает при зубной и головной боли, а также болевом симптоме после травм и операций.

Кетопровел таб 100мг х 20
Кеторолак
Противовоспалительный, анальгезирующий препарат с жаропонижающим эффектом.
Используется при сильной либо умеренной боли после травм, операций, при онкологии, артралгии, радикулите, болезнях зубов, невралгии.
Назначается для симптоматической терапии.

Кеторолак таб 10мг х 20
Кеторолак амп 30мг 1мл №10
Апонил
Применяется против воспалений, боли, повышенной температуры тела. Избирательно ингибирует ЦОГ-2, воздействуя непосредственно на очаг воспаления. Борется с болевым синдромом, лихорадкой и воспалениями опорно-двигательного аппарата.
Апонил таб 100мг х 20
Ацеклофенак
Симптоматический препарат используют в составе комплексной терапии воспалительных заболеваний опорно-двигательного аппарата, для снятия боли при плечелопаточном периартрите, ревматизме, болезнях зубов. Средство уменьшает отеки суставов, устраняет утреннюю скованность.
Ацеклофенак Велфарм таб п/п/о 100мг х 20
Ацетилсалициловая кислота
Средство борется с болью, жаром, воспалениями. Блокирует выработку тромбоксана А2, ингибируя агрегацию тромбоцитов. Помогает при слабом или умеренном болевом синдроме.
Назначается взрослым и детям от 15 лет.

Ацетилсалициловая к-та 500мг х 20
Ацетилсалициловая к-та 500мг х 20 R
Диклоген
Препарат используется для краткосрочного лечения умеренно выраженного болевого синдрома при болезнях опорно-двигательного аппарата, после операций и травм, при заболеваниях органов малого таза, а также невралгии и альгодисменорее.
Диклоген амп 25мг/3мл х 5
Как выбрать и принимать НПВП?
Правила лечения нестероидными противовоспалительными препаратами:
Таблетки и капсулы рекомендуется запивать большим объемом воды (хотя бы одним стаканом). Это поможет избежать негативного влияния на слизистую желудка.
Нежелателен прием двух разных лекарств — возрастает риск побочных действий.
Стоит строго следовать инструкции и рекомендации врача. Бесконтрольное лечение может привести к передозировке.
Гели и другие наружные средства рекомендуется втирать в кожу, а не просто наносить. Также эффективность будет выше, если втирать средство не с одной стороны очага боли, а по окружности. Например, для лечения суставов кисти стоит втирать средство как в тыльную сторону ладони, так и во внутреннюю.
Чтобы прием НПВП принес желаемый эффект с минимальным риском побочных действий, требуется назначение врача. Так как препараты предназначены для разной степени тяжести симптомов, нужна предварительная диагностика.
Лекарства из данной статьи можно найти на нашем сайте, в разделе каталога “Противовоспалительные препараты”.
Предложение не является офертой, представленные препараты являются лекарственным средством, необходима консультация специалиста.
Лекарственный препарат – Аркоксиа
Когда суставы болят, или полученные травмы приносят дискомфорт и боль, врач назначает Аркоксию. Это противоревматическое, нестероидное противовоспалительное средство, которое применяется для терапии пациентов с заболеваниями костно-мышечной системы, сопровождающихся болевым синдромом. Аркоксиа выпускается в форме таблеток дозировкой действующего вещества эторикоксиб 30 мг, 60 мг, 90 мг и 120 мг.

Рисунок 1 – Аркоксиа с разными видами дозировки
Показания к применению Аркоксии
- симптоматическое лечение ревматоидного артрита, остеоартрита, анкилозирующего спондилита, сопровождающихся воспалительной симптоматикой и болью;
- краткосрочная терапия умеренной острой боли после стоматологических операций;
- остеоартроз;
- острый подагрический артрит с воспалительной симптоматикой;
- миалгия в острой или хронической форме.
Противопоказания
По данным клинических исследований выявлены следующие противопоказания:
- склонность к кровотечениям ЖКТ;
- цереброваскулярное кровотечение;
- индивидуальная непереносимость составляющих препарата;
- бронхиальная астма;
- полипоз носа или пазух в стадии обострения и частыми рецидивами;
- непереносимость НПВП ;
- язвы, эрозии и перфорации ЖКТ;
- воспаления кишечника;
- болезни почек в прогрессе;
- гиперкалиемия;
- заболевания крови, обусловленные нарушением свертываемости (гемофилия);
- печеночная недостаточность в тяжелой форме;
- печеночные заболевания;
- ХПН;
- беременность и грудное вскармливание;
- дети до 16 лет;
- период после операции, связанной с аортокоронарным шунтированием;
- болезни периферических артерий;
- артериальное давление свыше 140/90 рт.ст.;
- цереброваскулярные заболевания;
- непереносимость лактазы, дефицит лактазы.
Дозы и способ применения Аркоксии

Рисунок 2 – Дозировка Аркоксии назначает сам врач
Назначает Аркоксию только лечащий врач. Он может верно рассчитать дозировку и риски для пациента. Принимают лекарство по таблетке один раз в день вне зависимости от приема пищи. Курс лечения не должен превышать 8 дней.
- при остеоартрозе: 1 таблетка 30 или 60 мг в день в зависимости от выраженности симптоматики;
- при ревматоидном артрите и анкилозирующем спондилоартрите: 1 таблетка 90 мг в день;
- при остром подагрическом артрите: одна таблетка 120 мг в день. Продолжительность терапии составляет не более 8 дней;
- при острой боли (в том числе и после стоматологических операций): 1 таблетка 90 или 120 мг в зависимости от выраженности болевого синдрома;
- при боли хронического характера: 1 таблетка 60 мг.
Побочные эффекты при приеме Аркоксии

Рисунок 3 – Рвота и тошнота – побочные эффекты при приеме Аркоксии
Как и любой лекарственный препарат, Аркоксиа имеет ряд побочных эффектов при приеме. Что ж, список внушительный.
- эпигастральная боль;
- тошнота, рвота;
- диарея;
- диспепсия;
- метеоризм;
- вздутие живота;
- отрыжка;
- усиление перистальтики;
- запор;
- сухость слизистой оболочки полости рта;
- гастрит;
- язва слизистой оболочки желудка или двенадцатиперстной кишки;
- синдром раздраженного кишечника;
- эзофагит;
- язвы слизистой оболочки полости рта;
- язвы ЖКТ (с кровотечением или перфорацией);
- головная боль;
- головокружение;
- слабость;
- нарушение вкуса;
- сонливость;
- нарушения сна;
- нарушения чувствительности, в т.ч. парестезии/гиперестезии;
- тревога;
- депрессия;
- галлюцинации;
- спутанность сознания;
- нечеткость зрения;
- конъюнктивит;
- шум в ушах;
- почечная недостаточность, обычно обратимая при отмене препарата;
- анафилактические/анафилактоидные реакции, включая выраженное снижение АД и шок;
- сердцебиение;
- повышение АД;
- приливы;
- нарушение мозгового кровообращения;
- фибрилляция предсердий;
- застойная сердечная недостаточность;
- гипертонический криз;
- кашель;
- одышка;
- носовое кровотечение;
- бронхоспазм;
- отечность лица;
- кожный зуд;
- сыпь;
- крапивница;
- синдром Стивенса-Джонсона;
- синдром Лайелла;
- инфекции верхних отделов дыхательных путей, мочевыводящего тракта;
- мышечные судороги;
- артралгия;
- миалгия;
- отеки, задержка жидкости;
- изменения аппетита;
- повышение массы тела;
- лейкопения, тромбоцитопения;
- гриппоподобный синдром;
- боли в грудной клетке.
Аркоксиа при беременности

Рисунок 4 – Прием Аркоксии при беременности
Препарат противопоказан при беременности и в период лактации. Также, Аркоксиа противопоказана тем женщинам, которые планируют беременность, так как препарат может отрицательно влиять на женскую фертильность.
Взаимодействие с другими лекарственными средствами и алкоголем
Использование Аркоксии не отменяет необходимости применения других групп лекарств, в том числе антибиотиков. Но стоит помнить следующее:
- перед сочетанием Аркоксии и других препаратов необходимо проконсультироваться с лечащим врачом;
- Аркоксия усиливает эффективность антикоагулянтов и антиагрегантов, понижая протромбиновое время;
- снижает эффект диуретиков и антигипертензивных средств;
- если используется ацетилсалициловая кислота, то в качестве профилактики сердечно-сосудистых осложнений. Но увлекаться не стоит, так как может быть спровоцировано желудочное кровотечение;
- совместимость циклоспоринов с Аркоксией усиливает ее нефротоксическое действие.
Аркоксиа и Кагоцел
Кагоцел – это противовирусный препарат. Судя по инструкции, как Аркоксии, так и Кагоцела, прием этих препаратов вместе возможен. Аркоксиа может сосуществовать с лекарствами этой фармакологической группы, а Кагоцел хорошо сочетается с другими противовирусными препаратами, иммуномодуляторами, антибиотиками и прочими лекарствами. Но комбинированием таких средств должен заниматься квалифицированный специалист. Самостоятельность в этом вопросе и произвольное сочетание лекарственных препаратов может приводить к негативным последствиям, отравлениям и даже к летальному исходу.
Аркоксиа и алкоголь
Из-за того, что в инструкции нет прямого запрета на сочетание с алкоголем, сам собой возникает вопрос об их совместимости. Одновременный прием нестероидных противовоспалительных средств в сочетании с алкоголем нежелателен по причине возможного возникновения и усиления побочных эффектов. Мигрень, слабость, тошнота и рвота, аллергические реакции, диарея, дезориентация в пространстве, почечная недостаточность, увеличивается нагрузка на печень и др. Не самый приятный набор, правда? Аркоксиа в сочетании с алкоголем ведет к ухудшению работы ЖКТ и отравлению и внутреннему кровотечению. Не исключены риск инфаркта миокарда, повышение артериального давления, сердечно-сосудистая недостаточность. Но пара советов все-таки есть. Начинать пить алкоголь можно только после полного выведения препарата из организма, а значит, через 24 часа после приема последней таблетки. Это действует и наоборот: за сутки до приема Аркоксии пить алкоголь нельзя.
Аналоги

Рисунок 5 – Аналоги лекарственного препарата Аркоксиа
На сегодняшний день у препарата Аркоксиа не существует аналогов в прямом смысле слова, поэтому при необходимости замены следует обратиться к лечащему врачу.
Напомним, что Аркоксия – это селективное нестероидное противовоспалительное средство (НПВС), которое подавляет выработку простагландинов, являющихся медиатором воспаления. НПВС снижает температуру, подавляет боль и купирует воспаление и применяется при симптоматической терапии. Аркоксия и описанные ниже лекарства хоть и входят в ту же фармакологическую группу, но у них разные активные вещества (к которым у пациента может быть гиперчувствительность), формы выпуска, цена, негативное влияние на организм, порой противопоказания и побочные эффекты. Давайте попробуем разобраться с тем, что предлагает нам аптечный прилавок. Помните, что назначить подходящий препарат может только врач!
Аркоксиа или Мовалис
Мовалис – это лекарственный препарат, действующим веществом которого является мелоксикам. У Аркоксии и Мовалиса схожие показания и алгоритм действия, а вот формы выпуска и негативное действие на организм разное. Аркоксиа выпускается в виде таблеток, а Мовалис в виде таблеток, инъекционного раствора, суспензии, ректальных свечей. Так, Аркоксиа оказывает отрицательное влияние на сердечно-сосудистую систему, а Мовалис – на слизистую желудка и ЖКТ в целом, вызывая перфорации и возможные кровотечения.
При эндокринологических нарушениях (диабете) и лицам пожилого возвраста показана Аркоксия, так как данные параметры у Мовалиса находятся в списке противопоказаний.
Аркоксиа или Нимесил
Активное вещество Нимесила – нимесулид. Он так же, как и Аркоксиа, блокирует активность ЦОГ 2, что позволяет достигать обезболивающего эффекта и применяться для терапии воспалительных и дегенеративных заболеваний опорно-двигательной системы. Но у Нимесила есть дополнительная область применения: он применяется при лечении инфекционно-воспалительных процессов дыхательной системы. Снижает температуру, купирует боль и воспалительный процесс.
Форма выпуска Нимесила – лекарственные гранулы (порошок), которые разводятся в стакане теплой воды.
Аркоксиа или Аэртал
Показания к применению, противопоказания и алгоритм действия идентичны Аркоксии. В Аэртале активным компонентом является ацеклофенак. Форма выпуска: таблетки, крем для наружного применения и порошок, из которого перед применением предварительно изготавливают суспензию. Основными негативными эффектами, с которыми сталкивается пациент при приеме Аэртала являются: тошнота, рвота, боль эпигастрии, кишечная колика, диспепсия, метеоризм, анорексия, запор.
Аркоксиа или Дексалгин
Активное вещество в Дексалгине – декскетопрофен, который, сразу следует оговориться, часто вызывает аллергию. Он реализуется в таблетках и инъекциях (вводятся внутримышечно) и принимается в течение дня (таблетки 2-6 раз, уколы 2-3 раза). В остальном, это схожий по показаниям, действию и противопоказанию НВПС.
Аркоксиа или Диклофенак
Диклофенак – это очень эффективный НПВС. Не зря врачи при необходимости быстрого купирования боли в послеоперационный и посттравматический период используют именно его. Также, данное средство в виде суппозитория хорошо помогает при мигрени. Но, увы, действие на организм человека негативно. Длительный прием препарата воздействует не только на слизистую оболочку желудка, но и на сердечно-сосудистую систему.
Аркоксиа или Костарокс
Костарокс – это дженерик, то есть лекарственное средство с таким же, как и у оригинала, действующим веществом (эторикоксиб 90), однако, не прошедшим все этапы клинических исследований. Статус дженерика удешевляет препарат часто без потери фармакологических свойств. Отметим, что Костарокс, в отличие от Аркоксии, выпускается только в одной дозировке – 90 мг.
Аркоксиа или Целебрекс
Целебрекс также относится к группе НПВС. Реализуется на рынке в форме капсул, содержащих 200 мг активного вещества – целекоксиба. Целебрекс показан при следующих заболеваниях:
- остеоартроз;
- ревматоидный артрит;
- первичная дисменорея;
- анкилозирующий спондилит;
- патологии костных и мышечных структур, сопровождающиеся болевым синдромом.
Так как показания и алгоритм воздействия одинаков, то назначение Аркоксии или Целебрекса будет зависеть от врача, так как только он, проведя необходимые исследования и составив анамнез, сможет определить необходимость того или иного препарата.
Правильно питайтесь, больше двигайтесь, сохраняйте позитивный настрой, и подвижность не покинет вас!
Видео: Аркоксиа для купирования и воспаления при суставном синдроме
Симптомы водянки яичка у мужчин
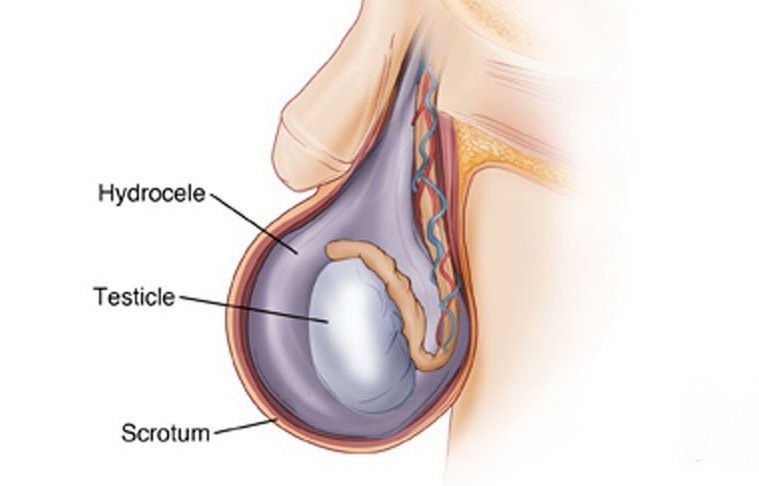
Гидроцеле — скопление жидкости в тканях тестикул и камер мошонки. Заболевание лежит в плоскости урологии и андрологии. Иногда состояние может наблюдаться у новорожденных мальчиков. В этом случае водянка сама собой разрешается в течение нескольких первых месяцев жизни, когда блокируется отверстие в брюшину, через которое и опустилось яичко в мошонку. А вот если жидкость скапливается у взрослых мужчин, требуется обязательное лечение.
Есть несколько причин развития водянки тестикул у взрослых:
- травмы наружных половых органов, в том числе мошонки;
- оперативное вмешательство в области половых органов и промежности;
- инфекционные заболевания — гонорея, туберкулез;
- нарушение лимфооттока;
- варикоцеле;
- воспаление в области яичек и их придатков.
Основные симптомы водянки яичка
На начальных этапах болезнь можно не заметить. Если в оболочках яичка скопилось мало жидкости, то явных визуальных изменений не будет. Лишняя жидкость в оболочках яичка не вызывает, как правило, боли. Она может возникнуть при острой инфекционной форме патологии, когда воспаляется сама тестикула.
Ведущий симптом гидроцеле — увеличение мошонки в размере и изменение ее формы. От того, где именно скапливается жидкость, зависит форма органа.
Вот несколько вариантов визуальных изменений при гидроцеле:
- когда жидкость стекает в самый низ мошонки, она принимает форму груши;
- если застой происходит в паховом канале, то мошонка приобретает характерную форму песочных часов;
- часто возникает асимметрия, особенно при запущенных состояниях, когда жидкости много.
Признаком водянки яичка может быть и изменение качества мошонки при пальпации. Во время прощупывания иногда можно заметить перетекание содержимого, сама мошонка может становиться натянутой, теряется естественная морщинистость, а яичко внутри прощупать при этом сложно.
Признаки гидроцеле справа или слева будут явственно заметны на фоне нормального состояния с противоположной стороны. А вот водянку сразу двух яичек не всегда легко идентифицировать визуально при небольшом скоплении жидкости.
Иногда гидроцеле приводит к тому, что мошонка увеличивается до размеров головки новорожденного. Чем больше жидкости скапливается, тем больше шансов того, что функция тестикул будет нарушена, вплоть до атрофии.
Другие признаки гидроцеле
Кроме физических изменений размера и формы мошонки у мужчины могут наблюдаться и другие, менее специфические, симптомы:
- нарушения в сексуальной жизни, эректильная дисфункция;
- боль и дискомфорт при мочеиспускании;
- неудобство при ходьбе, занятиях спортом — результат непривычных размеров.
Эти признаки характерны для урологических заболеваний, поэтому ведущую роль в диагностике отводят изменению размеров и структуры.
Диагностика и лечение водянки
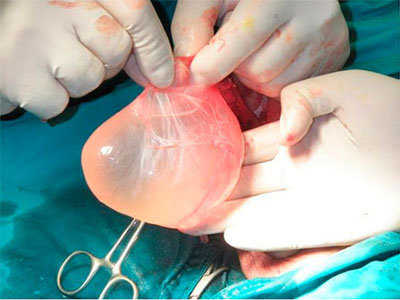
Так как болезнь может приводить к серьезным нарушениям мужского здоровья, вплоть до атрофии и бесплодия, при первых признаках гидроцеле нужно обращаться к врачу. Важно исключить фактор, который привел к скоплению жидкости, у взрослых проблема не решится сама собой.
Врач проводит визуальный осмотр и пальпацию, также получить информацию о характере жидкости и структур можно с помощью просвечивания — диафаноскопии. Но наиболее полную картину можно получить с помощью УЗИ.
Лечение гидроцеле проводится только хирургическим путем. Есть несколько видов операций, которые давно стали рутинными и не представляют сложности для хирурга, не требуют длительного восстановления. Это может быть удаление пораженных оболочек тестикулы, рассечение оболочек для оттока жидкости, гофрирование оболочек с помощью кисетных швов или малоинвазивная лапароскопическая операция. Квалифицированную помощь вы можете получить в Клинике Dr. AkNer.
Водянка яичка (гидроцеле)
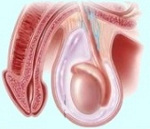
Гидроцеле – это скопление жидкости между влагалищными оболочками яичка. Является самостоятельной патологией либо сопутствует некоторым заболеваниям: опухоли придатка или яичка, гидатиде, воспалительному процессу и пр. Симптомы представлены увеличением мошонки на стороне поражения (или с обеих сторон при двусторонней водянке яичек), чувством распирания. Диагностика включает УЗИ мошонки, ПЦР- анализы на венерические инфекции, спермограмму, тесты на онкомаркеры рака яичка. Операцию выполняют при значительном гидроцеле, ухудшающем качество жизни и влияющем на сперматогенез. При вторичной патологии проводят терапию основного заболевания.
МКБ-10
- Причины гидроцеле
- Патогенез
- Классификация
- Симптомы гидроцеле
- Осложнения
- Диагностика
- Лечение гидроцеле
- Прогнозы и профилактика
- Цены на лечение
Общие сведения
Гидроцеле (от греч. «гидро» – вода, «целе» – выпячивание) – распространенная урологическая патология, которая встречается у мужчин любого возраста. У детей до года несообщающееся с перитонеальной полостью скопление жидкости считается вариантом нормы, к 12-24 месячному возрасту состояние нормализуется, только у 6% мальчиков гидроцеле остается клинически значимым. Молодые мужчины сталкиваются с приобретенной водянкой в 2-4% случаев, в 10% поражение билатеральное, в 30% причина не может быть установлена. У пациентов старшего возраста чаще регистрируют гидроцеле как осложнение после операций на органах малого таза или на фоне экстрагенитальной патологии, связанной с массивными отеками.

Причины гидроцеле
Причины зависят от типа патологии. Врожденная водянка яичка развивается на фоне незаращения влагалищного отростка брюшины в процессе эмбриогенеза. Приобретенное гидроцеле обусловлено дисбалансом между продукцией и реабсорбцией жидкости. Реактивная водянка сопровождает ряд патологических процессов. В эндемичных районах усиленную экссудацию провоцирует инфекционное заболевание – филяриатоз, при котором поражаются лимфатические структуры. Фактором риска онкоурологи называют проведение лучевой терапии. Основные причины гидроцеле включают:
- Воспалительный процесс. Орхит, орхоэпидидимит специфической (включая туберкулез) или неспецифической этиологии сопровождаются реактивной водянкой. Хроническое воспаление приводит к нарушению крово- и лимфообращения, пропотеванию жидкости и ее накоплению между оболочками яичка. Латентно протекающие ИППП (хламидиоз, трихомониаз, гонорея) поддерживают воспалительный процесс.
- Посттравматическое состояние. В результате травм, ожогов и укусов нарушается целостность кровеносных и лимфатических сосудов, что препятствует естественному оттоку жидкости. Состояние усугубляет присоединение вторичной бактериальной микрофлоры. Оперативные вмешательства на органах мошонки, особенно выполненные по поводу варикоцеле и паховой грыжи, сдавление с ограничением кровотока на фоне перекрута яичка, также рассматриваются как причины гидроцеле.
- Опухолевую патологию. Злокачественное новообразование герминативных клеток яичка или его придатков на запущенной стадии из-за сдавления сосудов способствует выпотеванию жидкости. Иногда только асимметричное увеличение размеров мошонки вынуждает мужчину записаться на консультацию к урологу.
- Заболевания, связанные с депонированием жидкости. Сердечно-сосудистая недостаточность, хроническая болезнь почек, сопровождаемая ХПН в стадии декомпенсации, печеночная недостаточность вызывают скопление жидкости не только в оболочках яичек, но и во всех серозных полостях. При этих состояниях гидроцеле вторично.
Патогенез
Точный механизм образования идиопатической водянки яичка у взрослых остается дискутабельным. Возможными патогенетическими механизмами формирования гидроцеле являются усиленная секреция мезотелием серозной жидкости, повреждения или врожденные пороки развития лимфатических путей, нарушения микроциркуляции и неадекватная абсорбция.
Физиологическая водянка у детей обусловлена возрастными анатомическими особенностями строения – незаращенное отверстие перитонеального листка после опущения яичек в мошонку приводит к образованию полости, где скапливается жидкость. Патологию усугубляет несовершенство лимфатического аппарата. Если размеры отверстия большие, в него может выпадать часть кишечника (грыжа). Любое повышение внутрибрюшного давления (при сильном плаче, запорах) препятствует облитерации дефекта и нормализации состояния.
Классификация
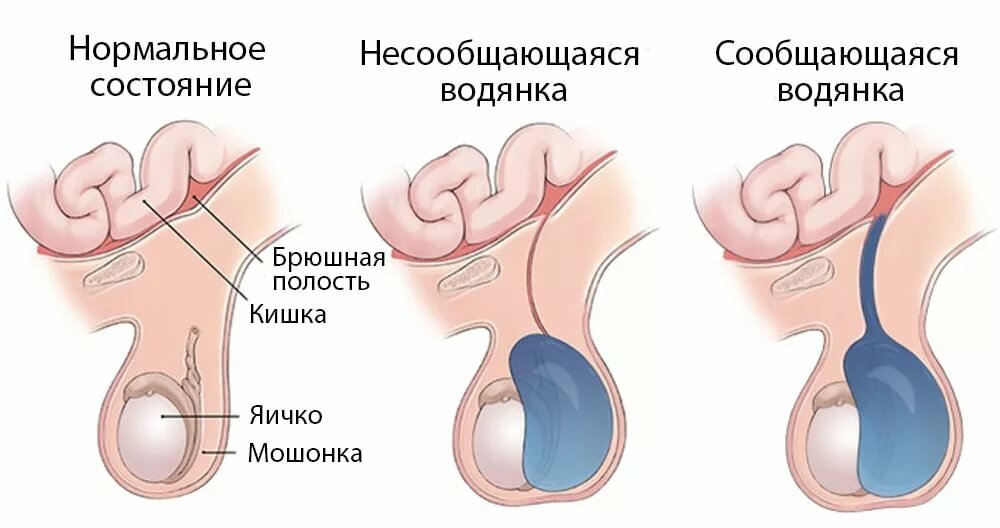
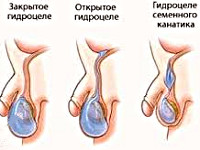
В практической урологии и андрологии гидроцеле классифицируется по ряду признаков. По локализации водянка яичка может быть односторонней и двусторонней. По МКБ-10 различают осумкованное (отграниченное), инфицированное, неуточненное (идиопатическое) гидроцеле и др. Если полость содержит более 200 мл жидкости – водянка яичка считается большой, при гигантском увеличении размеров водяночной кисты объем накопления может достигать 3 000 мл. Гидроцеле бывает острым (экссудация или транссудация происходит быстро) или хроническим (жидкость скапливается медленно). По возникновению выделяют следующие разновидности водянки яичка:
- Физиологическая. Присутствует с рождения, со временем отверстие листка брюшины облитерируется, лимфатический аппарат совершенствуется, жидкость рассасывается.
- Врожденная. Может быть сообщающейся, если остается просвет между брюшиной и ее влагалищным отростком, или несообщающейся, когда общего канала с брюшной полостью нет, а экссудат продуцируют непосредственно клетки влагалищного отростка.
- Приобретенная. Выделяют идиопатическую (первичную) приобретенную водянку в случаях с неустановленной причиной, и симптоматическую (вторичную), которая появляется в процессе жизни и имеет связь с патогенетическим фактором.
У некоторых пациентов по результатам ультразвукового исследования обнаруживается, что водяночную кисту делят на камеры одна или несколько перегородок. Эта особенность характерна для длительно существующих гидроцеле. Иногда отмечают кальцифицирование, такая форма вызывает подозрения на туберкулезную этиологию или неопластический процесс.
Симптомы гидроцеле
Симптомы заболевания связаны с объемом накопленной жидкости, при ее небольшом количестве клинические признаки отсутствуют. При значимом скоплении мошонка асимметрично увеличена, кожа натянута (несообщающееся гидроцеле), обычной окраски. При пальпации анатомическая структура однородная, безболезненная, есть трудности в определении контуров яичка. При объеме экссудата более 300-500 мл появляются тянущие боли, чувство дискомфорта, которое усиливается во время физической активности.
Мочеиспускание и эректильная функция при всех формах патологии могут нарушаться по мере увеличения объема. Для сообщающейся водянки типично уменьшение размеров после сна. Многокамерное гидроцеле при вовлечении пахового канала напоминает песочные часы. Клинические проявления реактивного гидроцеле зависят от основного заболевания. При перекруте сосудистого и нервного пучка тестикулы развивается внезапная нестерпимая боль, покраснение кожи, увеличение размера мошонки.
Реактивная водянка при орхите обусловлена воспалительным выпотом, общая симптоматика включает боль, гиперемию кожи, отек яичка, резкую болезненность. При заболеваниях, связанных с задержкой жидкости, выраженные болевые ощущения отсутствуют. Опухоли яичка и придатка в большинстве наблюдений протекают бессимптомно, скопившаяся водная среда мешает пропальпировать новообразование. На поздних стадиях увеличиваются регионарные лимфоузлы.
Осложнения
Осложнения включают нарушение процесса сперматогенеза из-за компрессии тканей яичка жидкостью и расстройства кровообращения. В запущенных случаях при длительно существующем гидроцеле большого объема развивается атрофия яичек. Периодическая травматизация во время езды на велосипеде, при беге, во время сексуального контакта может осложниться орхитом, размножением вторичной микрофлоры (инфицированное гидроцеле).
Из-за нарушения микроциркуляции кожа мошонки становится сухой, отмечается тенденция к развитию дерматита. Сексуальная функция и мочевыделение страдают при гигантском гидроцеле, иногда у мужчины пенис утопает в толще мошонки (скрытый половой член). Поскольку запущенное гидроцеле в 20-30% снижает фертильность, специалисты в области андрологии считают приоритетным раннее выявление и лечение данного заболевания.
Диагностика
Предварительный диагноз гидроцеле устанавливают при физикальном осмотре, однако обязательной частью обследования являются визуализационные методики, применяемые для выявления возможной скрытой основной патологии. В некоторых случаях требуется консультация фтизиоуролога для исключения туберкулезной этиологии процесса или хирурга для подтверждения пахово-мошоночной грыжи. Алгоритм обследования включает:
- Инструментальную диагностику. УЗИ мошонки – приоритетный способ визуализации причины и оценки гидроцеле. На сонограммах видны размеры яичка, его контуры, присутствие опухолевой массы при неоплазиях. В процессе исследования обращают внимание на состояние и положение придатков яичка, изменения тазовых лимфоузлов. КТ и МРТ показаны при реактивной водянке на фоне опухоли.
- Лабораторные анализы. Для неосложненного гидроцеле результаты ОАК и ОАМ неспецифичны, однако эти тесты информативны при выявлении причины вторичной водянки. На фоне воспаления или опухоли отмечается повышение СОЭ и лейкоцитоз. ПЦР-анализ на ИППП применяют для диагностики латентных вензаболеваний. Оценка данных спермограммы учитывается при принятии решения о необходимости операции. Анализы на онкомаркеры (ХГЧ, АФП) назначают для исключения неопластического процесса, скрывающегося за реактивной водянкой.
Дифференциальную диагностику гидроцеле проводят с паховой грыжей, гематоцеле и опухолью яичка, для различения перечисленных патологий используют данные УЗИ. Перекрут, травму, острый орхоэпидидимит от гидроцеле отличает выраженный болевой синдром. При туберкулезе яичка определяются положительные результаты специальных тестов, диагноз окончательно подтверждает морфологическое исследование.
Лечение гидроцеле
Бессимптомная водянка с небольшим объемом жидкости, не влияющая на фертильность, предполагает наблюдение в динамике. У детей изолированная водянка яичка без других пороков развития мочеполовой системы не требует вмешательства до 2-3 лет, поскольку может разрешиться самостоятельно. Реактивное гидроцеле часто исчезает или уменьшается после адекватной терапии основного заболевания. Выраженное депонирование жидкости между париетальным и висцеральном листками брюшины является показанием к оперативному лечению. Применяются:
- Классические вмешательства. Операции Винкельмана и Бергмана включают рассечение мошонки, выведение водяночной кисты в рану и ее пункцию. По способу Винкельмана оболочки яичка выворачивают и сшивают так, чтобы жидкости негде было скапливаться, и она всасывалась в окружающие ткани. По методике Бергмана влагалищную оболочку иссекают, а при операции Лорда гофрируют, что считается менее травматичным, поскольку яичко не отделяют от оболочек и не выводят в рану.
- Малоинвазивные методики. К ним относят склеротерапию, использование плазменного скальпеля (плазмокоагуляция влагалищной оболочки тестикулы), ультразвуковую диссекцию, лазерное рассечение тканей и пр. Эффективность данных методов сопоставима с открытыми операциями, а реабилитационный период и процент осложнений ниже. При воспалительной и опухолевой патологии, которая способствовала появлению гидроцеле, перечисленные способы неприменимы.
- Аспирация водяночной кисты. Этот метод имеет большой процент рецидивов и послеоперационных осложнений в виде гематомы и воспаления. Поэтому в настоящее время пункция гидроцеле проводится только пациентам с тяжелой сопутствующей патологией в качестве паллиативной помощи при значительном объеме жидкости.
Прогнозы и профилактика
Прогноз гидроцеле у детей в 90% благоприятный, пациенты полностью реабилитируются после операции. Исход приобретенной водянки яичка зависит от этиологического фактора. Количество послеоперационных рецидивов составляет 1-5%. Профилактические мероприятия подразумевают использование защиты органов мошонки при занятиях травматичными видами спорта, своевременное лечение воспалительных заболеваний, приверженность моногамным отношениям.
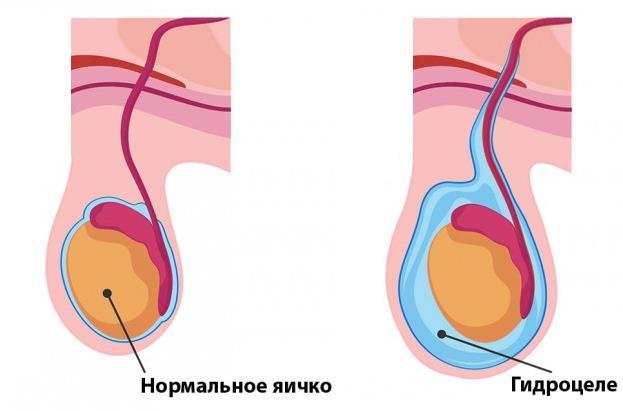
Гидроцеле
Водянка яичка, иначе водянка оболочек яичка или гидроцеле яичка представляет собой заболевание, при котором происходит избыточное накопление жидкости в оболочках яичка. Объем жидкости, скапливающийся в соответствующей половине мошонки, может варьировать от нескольких миллилитров до 1-3 л (в исключительных случаях). Это заболевание встречается довольно часто и наблюдается как у детей, так и у взрослых. У взрослых оно чаще возникает в возрасте 20-30 лет и имеет приобретенный характер.


Гидроцеле яичка
- Причины
- Факторы риска
Причиной врожденной водянки (гидроцеле) яичка чаще всего бывает незаращение влагалищного отростка брюшины после опущения яичка в мошонку.
Причины возникновения приобретенной водянки (гидроцеле) яичка:
- воспалительные заболевания придатка или самого яичка (орхоэпидидимит);
- травмы мошонки (в том числе и такие незначительные, что человек поначалу не обращает на них внимания);
- тяжелая сердечная недостаточность;
- как осложнение после операций по поводу варикоцеле и паховых грыжесечений;
- нарушение лимфооттока при поражениях паховых и тазовых лимфоузлов.
Процесс может идти на протяжении нескольких лет, без боли и каких-либо расстройств – такая водянка называется хронической. Острая форма без соответствующего лечения может перейти в хроническую.
К факторам риска возникновения и прогрессирования водянки оболочек (гидроцеле) яичка относятся:
- ушибы в области наружных половых органов (удары руками, ногами, различными предметами);
- травматическое повреждение органов мошонки во время занятий спортом (тяжелая атлетика, борьба, пауэрлифтинг, велосипедный спорт и т.д.

Мужчинам, занимающимся силовыми видами спорта, следует знать, что при первых признаках отека мошонки, им обязательно надо обратиться к специалисту!
Гидроцеле яичка – симптомы
Накопление жидкости протекает медленно и незаметно, иногда скачкообразно. У пациентов отмечается увеличение мошонки в размерах, яичко невозможно прощупать. Иногда размеры мошонки бывают столь велики, что это мешает носить одежду, является причиной тупой, ноющей боли в месте поражения, а также может провоцировать нарушение мочеиспускания. Становится невозможным совершать полноценный половой акт. Качество жизни пациента снижается, нарушается ее привычный ритм.
Когда обратиться к врачу при гидроцеле яичка?
Если Вы ощущаете припухлость или отек мошонки, то должны обязательно обратиться к врачу. Увеличение мошонки возможно не только при гидроцеле, но и при других заболеваниях, в частности при возникновении паховой грыжи. Лечение этого недуга будет принципиально отличаться.
Гидроцеле яичка имеет гладкую поверхность и плотно-эластическую консистенцию. Яичко обычно прощупать не удается. Так как водяночная жидкость при гидроцеле яичка обычно прозрачная, то существует специальный диагностический тест – диафаноскопия – просвечивание мошонки ярким светом. При диафаноскопии отмечается просвечивание всего образования. Симптом просвечивания бывает отрицательным только в тех случаях, если оболочки яичка резко утолщены, имеются гематоцеле или пиоцеле (кровь или гной в оболочках яичка), либо опухоль яичка. Если у пациента, например, паховая грыжа, а в мошонке располагаются петли кишечника, то просвечивания также наблюдаться не будет. Обычно дифференцирование гидроцеле с вправимой паховой грыжей не вызывает трудностей – последняя, как правило, вправляется в брюшную полость.
Почему водянку (гидроцеле) яичка надо лечить?
Яичко весьма чувствительно к колебаниям температуры и может нормально функционировать в узком температурном диапазоне. Водяночный мешок представляет собой дополнительную прослойку вокруг яичка, которая препятствует нормальной терморегуляции, что приводит к перегреву яичка. Повышение температуры мошонки нарушает его работу. В результате страдает сперматогенез и гормональная функция яичка, что может стать причиной бесплодия.
Гидроцеле яичка – если не лечить
- увеличенная, ассиметричная мошонка, с эстетической точки зрения, имеет очень непривлекательный вид;
- при запущенных случаях, когда в мошонке скапливается до нескольких литров жидкости, оперативное лечение не приносит ожидаемых результатов, т.к. в тканях уже произошли необратимые изменения;
- из-за постоянной компрессии страдает кровообращение в пораженном органе. Это может стать причиной нарушения сперматогенеза, а в запущенных случаях привести к атрофии яичка.
Гидроцеле яичка – лечение
- Общие принципы
- Операция Винкельмана
- Операция Бергмана
При своевременном обращении к врачу исход заболевания в большинстве случаев благоприятный. Если гидроцеле является следствием развития других заболеваний (воспаления, гонореи и др.) необходимо сначала провести лечение именно этих недугов. Реактивная водянка оболочек яичка при остром эпидидимите, орхите требует проведения консервативного лечения — полного покоя, ношения суспензория, антибактериальной терапии. Для всех остальных разновидностей водянки яичка метод лечения – хирургический. Единственное исключение – операция не производится детям до 1-1,5 лет (врожденная водянка). Из радикальных методов оперативного лечения лучшими являются операции Винкельмана и Бергмана.
Операция Винкельмана проводится под местной анестезией или наркозом. Разрез кожи выполняется по передней поверхности мошонки. Яичко выводится в рану, после чего выполняется короткий разрез водяночного мешка и жидкость эвакуируется. После этого оболочки широко рассекаются, выворачиваются наизнанку и ушиваются. Следующим этапом яичко погружается в мошонку и на кожу накладываются узловые швы. Обычно в ране оставляется небольшой дренаж для профилактики скопления раневого отделяемого в первые дни после операции. Швы рассасываются самостоятельно, необходимости в их удалении нет.
Операция Бергмана при гидроцеле выполняется у взрослых мужчин при наличии гидроцеле больших размеров. Учитывая большую площадь влагалищной оболочки и утолщение стенок, оболочка иссекается. Остальные этапы выполняются аналогично предыдущей методики.
Водянка яичка у мужчин




Гидроцеле, как еще называют водянку оболочек яичек – это достаточно редкое заболевание, которым страдают не более 1% мужчин и, оно, как правило, мало их беспокоит. Гидроцеле образуется из-за скопления серозной жидкости между париетальным и висцеральным листками собственной оболочки яичка. Иногда ее объем может превышать 3 л.
Врачи выделяют врожденную и приобретенную водянку. Врожденная форма связана внутриутробными патологиями развития и диагностируется после рождения педиатром. Если болезнь возникла в старшем возрасте, то речь идет о приобретенном виде. Причины ее возникновения кроются в каких-либо патологических процессах в организме. Такая водянка может протекать в острой или хронической форме.
– Скопление жидкости иногда бывает выраженным настолько, что мошонка в разы увеличивается в размерах, а прощупать яичко не представляется возможным, – говорит врач-уролог Первого Даниловского многопрофильного медицинского центра Москвы Риназ Камалетдинов. – В таких случаях говорят о напряженной водянке. И наоборот, могут наблюдаться такие формы гидроцеле, когда в мошонке содержится незначительное количество жидкости. Такую водянку принято называть ненапряженной.
Водянка может поразить правое, левое или сразу оба яичка. Довольно часто встречается особенная форма заболевания, когда жидкость скапливается в оболочках семенного канатика. И если у новорожденных такая проблема проходит сама, то взрослым мужчинам нужна медицинская помощь и операция.
Причины водянки яичка у мужчин
По статистике, гидроцеле встречается довольно редко. И если у детей патология носит врожденный характер, то у взрослых – приобретенный. В зрелом возрасте водянка оболочек яички может возникнуть из-за травм половых органов, доброкачественных и злокачественных новообразований яичка или его оболочки, на фоне воспалительных, в том числе венерических заболеваний, застойной сердечно-сосудистой недостаточности, туберкулеза и поражения организма паразитами. Но чаще всего причиной гидроцеле становятся травмы. Иногда водянка яичек может развиться после удаленной грыжи или после других операций.
Если заболевание развилось на фоне травм, после операции или при воспалительных процессов в половых органах и организме в целом, то говорят о реактивной форме.
Если причина гидроцеле в возрастных изменениях организма, которые влияют на отток жидкости в оболочке яичек и нарушении нормальной работы лимфатических сосудов, то такую форму болезни называют идеопатической.
Перерезанные при операции лимфососуды или застой крови в венах после перевязки может привести к скоплению жидкости в области яичек. В таких случаях визуализировать проблему при осмотре бывает сложно и нужно делать УЗИ. Плюс в том, что в большинстве это состояние проходит без лечения.
– В основе патогенеза гидроцеле лежит нарушение оттока лимфы, – подчеркивает к.м.н, хирург-уролог Клиники высоких медицинских технологий им. Н.И. Пирогова СПбГУ Кирилл Касанов. – Это янтарно-желтоватая жидкость без запаха. При травме она приобретает темно-красный или ржавый цвет, а при нагноении становится мутной.
Причиной водянки оболочек яичка, по словам Риназа Камалетдинова, также может стать такая профессиональная болезнь, как асбестоз. Она развивается из-за длительного вдыхания асбестовой пыли и злокачественной опухоли мезотелиомы, а также на фоне скопления жидкости в брюшной полости – асцита.
Симптомы водянки яичка у мужчин
Главный симптом гидроцеле – это видимая деформация яичка, по сравнению с другим.
Поэтому резкое изменение формы, величины и тяжести только одного из яичек – это классические признаки приобретенного гидроцеле. Первый «маячок» болезни – быстрое увеличение мошонки с одной из сторон и реже с обеих. Меняется размер, плотность и форма яичка, в некоторых случаях может присутствовать ощущение тяжести, особенно при ходьбе. При этом сопутствующие симптомы у взрослых всегда выражены ярче, чем у детей. Иногда у мужчин может наблюдаться незначительное повышение температуры и в редких случаях нарушение эрекции.
Медики отмечают, что ощутимый дискомфорт и боль при водянке на практике встречаются редко, до тех пор, пока объемы жидкости не превысят критические от 500 мл и более. Боль пациенты могут испытывать на поздних и запущенных стадиях заболевания.
Лечение водянки яичка у мужчин
Лечение гидроцеле – это сложная задача, которая зависит от разных факторов, в том числе от возраста пациента и наличия осложнений. В основном врачи прибегают к хирургическому методу лечения, но в некоторых случаях можно обойтись и без операции.
Так при симптоматической водянке яичка, которая образуется из-за травм, воспалений яичка и его придатков или перекрутах, есть шанс вылечить основную патологию и тем самым избавиться от сопутствующей водянки. Провокатором гидроцеле в этом случае может стать орхит, орхоэпидидимит, гонорея или новообразования. И главное здесь подобрать правильную терапию. Для уничтожения бактерий и предупреждения гнойных осложнений больным назначают курс антибиотиков. При орхитах и орхоэпидидимитах применяют антибактериальные препараты: офлоксацин, левофлоксацин и ципрофлоксацин, а также антибиотик типа макролидов – азитромицин. Иногда такой терапии недостаточно и без операции не обойтись.
Для устранения болевых ощущений пациентам назначают обезболивающие препараты, а для устранения отеков – противосполительные. Курс лечения может растянуться на несколько недель в зависимости от основного заболевания.
При травматической водянке яичка важно восстановить нормальное кровообращение в области паха. Если причина заболевания в сердечной недостаточности назначаются препараты для улучшения работы сердечной мышцы.
Наши эксперты подчеркивают, что самостоятельное лечение водянки яичка недопустимо, а все препараты принимаются строго под наблюдением врача.
Диагностика
Эксперты подчеркивают, что диагностировать самостоятельно гидроцеле нельзя. Поэтому при первом подозрении на водянку яичка нужно обратиться к специалистам. Диагностикой водянки яичек у мужчин занимаются урологи и хирурги. При постановке диагноза решающим фактором является наличие травм промежности или половых органов, хронические воспаления яичка или мочеиспускательной системы, операции на них, а также сердечно-сосудистая недостаточность.
Характер деформации при водянке зависит от количества скопившейся жидкости, если ее объем не превышает несколько миллилитров, то болезнь можно не заметить. Яичко в этом случае нащупывается в нижней части мошонки. При ее значительном увеличении мошонки прощупать яичко уже сложно. При хронической форме болезни пальпация не доставляет мужчинам болевых ощущений, а при острой все будет наоборот.
Кожа мошонки при водянке выглядит нормальной, но при прощупывании она более эластична и менее плотна, а сам пораженный орган, как правило, принимает форму груши. Жидкость внутри яичка чаще всего накапливается медленно, но в тех случаях, когда процесс ускоряется, она приближается к паховому каналу и проникает в него, в итоге пораженный орган становится похож на песочные часы. Кожа мошонки в этом случае остается такой же, как и всегда и без труда образует складки.
Полная диагностика водянки яичка включает следующие манипуляции:
- пальпация;
- трансиллюминация (просвечивание органа для выявления кист или опухолей);
- УЗИ-диагностика для оценки состояния семенников и исключения других заболеваний;
- УЗДГ сосудов в области малого таза;
- общий анализ крови и мочи для определения состояния организма.
При диагностике гидроцеле важно исключить другие заболевания, при которых также может увеличиваться мошонка. Это опухоль яичка, киста семенного канатика, пахомошоночная и паховая киста, бруцеллезная водянка обоих яичек, а также тяжелые венерические и вирусные болезни, такие как грипп, микоплазмоз, хламидиоз и другие.
Если болезнь приобретает тяжелое течение и предполагает хирургическое вмешательство, то помимо уролога необходимо посетить терапевта, кардиолога, нефролога, гепатолога и эндокринолога. Эти специалисты сообща установят окончательный диагноз и определят послеоперационное лечение. Иногда может понадобиться и консультация инфекциониста. Если водянка влияет на кровеносные сосуды, на поверхности яичек, то необходим осмотр сосудистого хирурга, а в послеоперационном реабилитационном периоде – консультации андролога и сексолога.
Современные методы лечения
Хирургия на сегодняшний день остается основным методом лечения гидроцеле. Для борьбы с недугом применяют, как полостные, так и лапароскопические вмешательства. При этом к первым в виду меньшего количества осложнений и рецидивов прибегают чаще.
Для оперативного лечения водянки яичка у взрослых применяют:
-
операцию Винкельмана – устраняется полость, в которой скапливается жидкость, проходит в 3 этапа;
операцию Лорда, или пликацию оболочек яичка – считается одной из наиболее эффективных;
операцию Росса – применяются при сообщающейся водянке яичка;
– Применять пункционные и инъекционные методы показано только в тех случаях, когда тяжесть общего состояния пациента не позволяет сделать операцию, – подчеркивает Кирилл Касанов.





