Боль в спине и пояснице у мужчин – причины, виды боли, лечение

Согласно статистике, хронические боли в спине у мужчин диагностируются чаще, чем у женщин. Вероятная причина в том, что женщины более внимательно относятся к своему здоровью, реже страдают лишним весом, в отличие от мужчин не откладывают визит к врачу в долгий ящик. Женщины реже чем мужчины занимаются тяжелым физическим трудом, женские профессии обычно связаны с меньшим уровнем стресса, среди них меньше лиц, имеющих вредные привычки. У мужчин чаще диагностируются такие болезни как остеохондроз позвоночника, выше риск травмы спины.
Причины болей в спине у мужчин
Боли в спине могут иметь самое разное происхождение. В первую очередь — это дегенеративно-дистрофические изменения в суставах позвоночника и межпозвонковых дисков (остеохондроз позвоночника), протрузии и грыжи. Из-за того, что мужчины ведут более активный образ жизни и чаще сталкиваются с интенсивными физическими нагрузками, высока вероятность получения травмы. Боли в пояснице и нижней части спины у мужчин могут быть связаны с опухолями органов малого таза, инфекционно-воспалительными заболеваниями. Хронические боли также чаще встречаются у лиц мужского пола.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Растяжение или надрыв мышц
Причина: травма, интенсивные физические нагрузки, резкие движения при выполнении работы или занятиях спортом, поднятиях тяжелых предметов. Источник боли: мышцы имеют большое количество нервных окончаний, которые посылают болевые импульсы при растяжении мышц, надрывах, перегрузке мышечных волокон с накоплением молочной кислоты, раздражающей рецепторы.
Характер болей: острые и ноющие боли, усиливающиеся при движении.
Характерный признак: боль возникает после интенсивных физических нагрузок или травм.
Остеохондроз
Причина: длительно существующие проблемы с кровоснабжением мягких тканей, окружающих позвоночник; малоподвижный образ жизни; лишний вес; неправильное питание; курение; заболевания желудочно-кишечного тракта. Данные факторы приводят к дегенеративно-дистрофическим изменениям хрящевых тканей межпозвонковых суставов и дисков. В результате хрящ теряет способность к обновлению, усыхает, становится хрупким. Развивается воспаление, которое и приводит к хроническим болям.
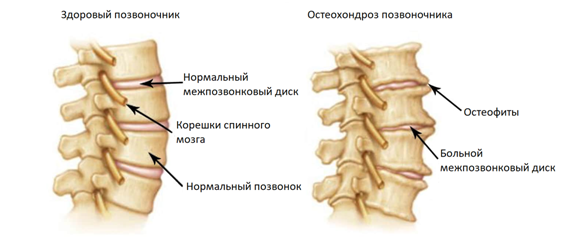
Источник боли: воспаленные мягкие ткани позвоночника (мышцы, связки и сухожилия), межпозвонковые диски и суставы, раздражение корешков спинного мозга.
Характер болей: хронические боли в позвоночнике, усиливающиеся при движении, и, особенно, поднятии тяжести, длительном нахождении в положении стоя, выполнении физической работы (могут приобретать характер стреляющих болей).
Характерный признак: нарушение и ограничение подвижности позвоночника, резкие движения могут провоцировать стреляющие боли. Остеохондроз позвоночника часто сопровождается болью, отдающей в плечи, руки, грудную клетку, ягодицы и нижние конечности, распространяющейся по ходу нервов (из-за осложнений в виде протрузий и грыж межпозвонковых дисков).
Позвоночные грыжи, защемление нерва в поясничном отделе позвоночника
Причина: выраженный остеохондроз позвоночника приводит к нарушению целостности межпозвонковых дисков. В кольце из плотной волокнистой соединительной ткани, из которого состоит периферическая часть позвоночного диска, под воздействием нагрузок (поднятие тяжести, резкое движение) возникает отверстие. Через него содержимое межпозвонкового диска выпадает в позвоночный канал, образуя грыжу. Боковые грыжи часто приводят к сдавлению и защемлению спинномозговых нервов, выходящих по бокам позвоночника через межпозвонковые отверстия, что приводит к острому радикулиту или корешковому синдрому с интенсивными болями.
Источник боли: острая боль обусловлена ущемлением корешков спинного мозга грыжей, состоящих из нервных волокон, артерий и вен. В результате ущемления происходит нарушение кровообращения, отек и воспаление спинномозгового нерва. Характер болей: боли распространяются по ходу нервов, имеют стреляющий характер, могут быть невыносимыми (вплоть до потребности в наркотических анальгетиках).
Характерный признак: симптомы возникают внезапно, после поднятия тяжести или резкого движения, во время занятий спортом (в таких случаях говорят “скрутило поясницу”). Положение больного вынужденное, резко ограничены движения в позвоночнике, наблюдается выраженный спазм мышц спины и поясницы. Боли отдают в ягодицы, бедро, голень и распространяются по ходу седалищного нерва (ишиас, ишиалгия).

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Переломы позвоночного столба
Причина: прямое физическое воздействие при ударе во время ДТП или падении — основной механизм образования переломов позвоночника. Возможны компрессионные переломы тел позвонков — при падении на ноги. Отдельного внимания заслуживают так называемые патологические переломы позвоночника. Они возникают при метастазах, опухолях и инфекциях (остеомиелите, туберкулезе) позвоночника из-за ослабления и снижения прочности костных тканей тела пораженного позвонка.

Источник боли: внешняя оболочка костей или надкостница богата болевыми рецепторами, которые становятся источником болевых импульсов. Свою роль играет кровоизлияние и отек, возникающие при переломе позвонков. Смещение фрагментов костных отломков или резкое снижение высоты позвонков может приводить к сдавлению или повреждению спинного мозга и его корешков с нарушением кровообращения, отеком, гипоксией. Данные явления сопровождаются интенсивными болями.
Характер болей: сильнейшие боли при тяжелых травмах позвоночника могут приводить к травматическому шоку. Локализация боли соответствует локализации перелома.
Характерный признак: сильные и острые боли, возникающие сразу после травмы, с иррадиацией по ходу нервов, отдающие в ноги, с неврологическими симптомами (нарушение функции тазовых органов, нарушение чувствительности и двигательной функции, паралич) — признак перелома позвоночника.
Остеопороз
Причина: остеопороз или резкое снижение плотности костной ткани из-за дефицита минералов (кальция в первую очередь) — частая причина болей в спине у пожилых людей. Вопреки распространенному мнению, мужчины также подвержены этому заболеванию не в меньшей степени, чем женщины. Без достаточной минерализации костных тканей позвонки не в состоянии выдерживать длительные нагрузки — происходит постепенная деформация тел позвонков, снижение их высоты. В тяжелых случаях остеопороз приводит к компрессионному перелому позвоночника (по статистике только в США ежегодно диагностируется 500 тыс. случаев компрессионных переломов позвоночника из-за остеопороза).

Источник боли: боли в позвоночнике при остеопорозе обусловлены деформацией и слабостью позвоночного столба. Резкая внезапно возникшая боль как правило возникает при компрессионном переломе.
Характер боли: ноющие боли в спине и пояснице, острые стреляющие боли при переломе позвоночника.
Характерный признак: внезапные резкие сильные боли в спине и позвоночнике, возникают при компрессионном переломе тел позвонков. Возможна иррадиация болей в нижние конечности, если перелом сопровождается ущемлением корешков спинного мозга. Боли усиливаются в положении стоя или сидя, при любом движении, чихании, кашле, незначительно стихают в положении лежа. До перелома наблюдаются ноющие боли, которые часто ошибочно принимают за следствие остеохондроза.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Коксартроз тазобедренного сустава
Причина: артроз тазобедренного сустава или коксартроз — частая причина болей в спине. Дистрофические изменения в тазобедренном суставе приводят к неправильному распределению нагрузок на позвоночник, из-за чего на мышцы поясничной области приходятся повышенные нагрузки. В результате возникают реактивные изменения, возможно воспаление перегруженных мышц или миозит, остеохондроз поясничного отдела позвоночника.
Источник боли: мышечные боли или миофасциальный синдром, возникающий при коксартрозе, обусловлен напряжением, спазмом и воспалением мышц поясницы.
Характер болей: для коксартроза характерны ноющие боли в пояснице.
Характерные признаки: боли в спине, возникающие при коксартрозе, сопровождаются болями в коленном суставе, паху и ягодичной области. Характерно изменение походки, хромота. Покой в положении лежа приводит к облегчению.
Остеофиты позвонков
Причина: спондилез — хроническое заболевание позвоночника, при котором по краям тел позвонков происходит образование костных выростов или остеофитов. К предрасполагающим факторам спондилеза относят остеохондроз, возрастные изменения, нарушения обмена веществ, травмы и микротравмы позвоночника. В попытках компенсировать возрастающие нагрузки организм запускает процесс формирования новой костной ткани в виде клювовидных выростов по периферии тел позвонков. В тяжелых случаях остеофиты становятся причиной корешкового синдрома, неврологических нарушений и хронической боли в пояснице и спине.
Источник боли: на ранней стадии болезни болевой синдром обусловлен симптомами основного заболевания (остеохондроза, спондилоартроза и т.д.). Образование остеофитов может приводить к сдавлению спинного мозга и/или его корешков, что проявляется хроническими болями по типу радикулита, ущемления спинномозговых нервов, с расстройствами чувствительности и двигательной функции, мышечной слабостью.
Характер болей: в начале болезни симптомы могут отсутствовать. Затем появляются постоянные, ноющие боли в пояснице, которые по мере прогрессирования заболевания могут становится сильнее, принимая характер острой боли с неврологическими нарушениями, изменением походки, ограничением подвижности позвоночника, радикулитом.
Характерные признаки: у некоторых больных боли проходят спонтанно из-за удачного расположения и сращения остеофитов, разгружающих позвоночник за счет образований одной целой кости из нескольких смежных позвонков.

Шпидонов Геннадий Станиславович
Ростовский государственный медицинский университет (неврология)
Опухоли

Причина: к болям в пояснице могут приводить опухоли и метастазы в позвоночник. Однако болевой синдром может быть обусловлен и опухолями органов малого таза. Боли в пояснице часто встречаются при опухолях сигмовидной и прямой кишки, раке предстательной железы, метастазах в забрюшинное пространство.
Источник боли: к сильным острым болям в спине приводят даже доброкачественные опухоли позвоночника и спинного мозга (такие как менингиомы). Увеличиваясь в объеме опухоль может сдавливать спинной мозг и его корешки, что приводит к корешковому синдрому и/или неврологическим расстройствам (нарушение функции тазовых органов, нарушение чувствительности, двигательные расстройства). Метастазы в позвоночник часто приводят к болям и патологическим компрессионным переломам. Опухоли органов малого таза могут прорастать нервные стволы, что приводит к появлению отраженных болей в спине.
Характер боли: различный, в зависимости от локализации опухоли, ее типа и размеров. Возможны как периодические ноющие, так и сильные невыносимые боли.
Характерные признаки: при доброкачественных опухолях позвоночника боль может быть единственным симптомом — болезнь часто ошибочно принимают за остеохондроз или грыжу позвоночника (вот почему важно обращаться к врачу, а не заниматься самолечением). Метастазы в позвоночник часто диагностируются при раке легких, раке предстательной железы, яичка — в таких случаях боль будет одним из множества симптомов. То же верно для болей в спине, возникающих при опухолях органов малого таза.
ЗППП (ИППП — заболевания/инфекции, передающиеся половым путем)
Причина: хронические инфекции, передающиеся половым путем (хламидиоз, уреаплазмоз, гонорея и т.д.), могут вызывать воспаление органов малого таза и мочевыводящих путей (почек, мочеточников, мочевого пузыря). Нередко при этом возникают боли в крестце и пояснице. Кроме того, боли в спине могут быть обусловлены реактивным воспалением суставов позвоночника при реактивном артрите — например, при хроническом хламидиозе или гонорее (болезнь или синдром Рейтера).
Источник боли: очаги хронического или острого воспаления в органах мочеполовой системы или суставах позвоночника.
Характер боли: тупые, ноющие боли в пояснице и крестце при воспалительных заболеваниях органов мочеполовой системы. Острые боли в позвоночнике, усиливающиеся при движении и в утренние часы, и не проходящие в покое.
Лечение боли в спине и пояснице у мужчин
Медикаментозное лечение
Основа медикаментозного лечения болевого синдрома в спине — анальгетики (чаще всего нестероидные противовоспалительные препараты, блокирующие воспалительные процессы), снимающие боль и воспаление. Важно знать, что прием обезболивающих препаратов — симптоматическая терапия. Анальгетики снимают боль, но не устраняют ее причину. Поэтому к ним обязательно добавляют средства для улучшения микроциркуляции (улучшают питание и обмен веществ), хондропротекторы (защищают хрящ от разрушения, стимулируют его регенерацию), миорелаксанты (снимают патологический мышечный спазм) и некоторые другие препараты.
Причины боли в пояснице у женщин и мужчин
Боль в спине может быть спровоцирована множеством факторов. Ее причины волнуют многих людей, которые столкнулись с данным симптомом впервые. К какому врачу необходимо обращаться и когда нужна срочная помощь специалиста, читайте в статье ниже.
Причины болевого синдрома
Почему болит поясница – однозначно ответить сразу на этот вопрос врач не сможет. Данный симптом характерен для патологий опорно-двигательного аппарата, мочевыводящей и репродуктивной системы.
Боль может быть связана с заболеваниями позвоночника, среди которых:
Отличительными особенностями этих патологий является усиление болевого синдрома во время движения, боль может иррадиировать в ягодицу или ногу. Как правило, самочувствие улучшается в состоянии покоя.
Резкая боль в пояснице характерна для патологии почек. Выраженный дискомфорт в нижней части спины может наблюдаться при следующих заболеваниях:
воспалительный процесс в тканях почки (пиелит, пиелонефрит, гломерулонефрит, гидронефроз);
мочекаменная болезнь (болевой синдром вызван продвижением камня по мочевыделительной системе);
травма почки или мочеточника.
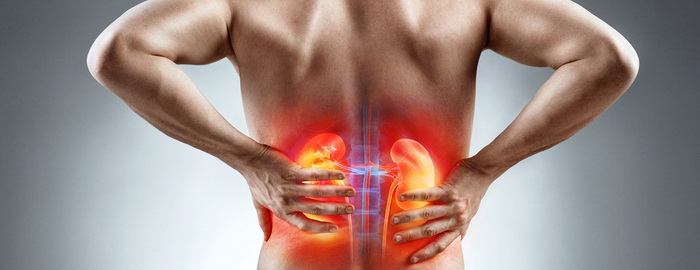
Если причиной боли в пояснице является мочеполовая система, состояние будет сопровождаться следующими симптомами:
боли при мочеиспускании;
изменение цвета мочи;
повышение температуры тела;
озноб и потливость;
быстрая утомляемость и общая слабость;
Важным отличием от заболеваний опорно-двигательного аппарата является тот факт, что для облегчения состояния нельзя прогревать болезненные места. Это может спровоцировать воспалительный процесс и ухудшить общую картину.
Дискомфорт могут вызывать патологии репродуктивной системы. Почему болит поясница у женщин – ответ на этот вопрос может дать гинеколог. Причинами дискомфорта становятся следующие состояния:
нарушение менструального цикла;
болезненные или обильные месячные;
климактерические изменения в организме;
воспалительный процесс в репродуктивной системе.
Выяснить, почему болит поясница у мужчин, в некоторых случаях поможет врач уролог-андролог. Поясничный синдром может вызываться следующими расстройствами:
патологический процесс в предстательной железе (простатит, аденома, рак простаты);
эпидидимит (воспалительный процесс в придатках яичек);
опухолевые процессы, например рак яичка.
Патология требует разной медицинской помощи и в некоторых случаях она должна быть неотложной. Именно поэтому тогда, когда болит поясница, необходимо комплексное обследование. Получить его можно в Государственном урологическом центре. Здесь работают компетентные специалисты разных направлений. Они помогут установить причину патологии и окажут квалифицированную помощь.
Диагностика
В ходе приема врач соберет детальный анамнез, спросит о других симптомах. Информативен физикальный осмотр. В некоторых случаях будет проведен ряд тестов, чтобы подтвердить или опровергнуть проблемы с почками. Кроме этого, специалист назначит следующие исследования:
общий анализ крови;
общий анализ мочи;
УЗИ брюшной полости;
УЗИ мочеполовой системы;
УЗИ репродуктивной системы;
рентген поясничного отдела;
Совокупность данных и патогенез позволят правильно поставить диагноз и назначить адекватную терапию.
Поскольку причины боли в пояснице могут иметь разную природу, важно понимать, когда помощь врача нужно экстренно, а когда визит можно отложить на 2-3 дня.
Срочное обследование необходимо, если наблюдаются следующие симптомы:
изменение цвета мочи;
ухудшение общего состояния;
интенсивная боль в паховой области;
тупая боль при постукивании ребром ладони по спине.
Если вас беспокоят боли в пояснице, отдающие в бок, выяснить причину помогут специалисты Государственного урологического центра. Они обладают большим опытом терапии подобных состояний, смогут быстро и эффективно диагностировать проблему. Задать все интересующие вас вопросы, а также записаться на прием к врачу вы можете через наш сайт.
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Почему болит поясница у мужчин: профилактические меры
Причина всех болезней таится в позвоночнике, считал Гиппократ. Чего уж там говорить, если в 70% случаев боль в области сердца (главном «двигателе» организма) — это отголоски заболеваний костной системы.
Как понять, что спина «просит» о помощи, к чему ведет деформация межпозвонковых дисков, какие правила должны войти в привычку? Рассказывает мануальный терапевт Олег Михайлов.
— Чтобы определить, находитесь ли вы в зоне риска по возникновению заболеваний позвоночника, предлагаю пройти короткий тест.
-
Постарайтесь честно ответить на следующие вопросы:
1. У вас периодически возникает чувство тяжести в шее или пояснице?
2. Ежедневно не менее двух часов вы проводите за рулем автомобиля?
3. У вас малоподвижная сидячая работа?
4. Вы часто сутулитесь?
5. Вы часто поднимаете тяжести?
6. Вы постоянно носите туфли на высоком каблуке?
7. У вас есть избыточный вес?
8. Вы редко занимаетесь спортом?
9. Ваше питание трудно назвать рациональным и сбалансированным?
10. У вас есть вредные привычки (курение, употребление алкоголя)?
Если вы ответили «да» хотя бы на два вопроса, вам стоит задуматься о профилактике заболеваний позвоночника.
Если утвердительных ответов три или более — необходимо, не откладывая, заняться оздоровлением спины! Причин нарушений, которые у вас, очень вероятно, скоро появятся или уже появились, множество. Давайте рассмотрим основные из них.
Рефлекторные боли позвоночника
— Боль появляется, когда раздражены различные анатомические структуры позвоночника. Например, если вы неудачно повернулись или произошло переохлаждение, мышцы сильно перенапряглись при подъеме тяжести и не могут расслабиться. Да, такие проблемы могут вызывать серьезный дискомфорт, но, как правило, они неопасны.

Хороший мануальный терапевт может решить такую проблему с помощью массажа и мягких методик мануальной терапии довольно быстро. А вот сама по себе боль уходит, как правило, в течение 5-7 дней.
— За осанкой важно следить уже в детском возрасте, когда формируется костная система. Иначе возможно боковое искривление позвоночника с обязательной ротацией тел позвонков, то есть — сколиоз.
У детей на позвоночник ложится слишком большая нагрузка из-за того, что во время формирования скелета мышцы и связки не всегда успевают быстро окрепнуть. В комплекс лечения входят лечебная физкультура, различные массажи, очень хорошо помогает плавание, а также правильный режим дня (чередующий образовательную нагрузку с физической), при необходимости используют специальные корсеты.

Важно всем этим заниматься до 18-25 лет, у молодого организма высок шанс самостоятельного восстановления. В последующее время избавиться от сколиоза невозможно. Реально лишь не допустить усугубления проблемы и поддерживать организм зарядкой и специальными процедурами, чтобы улучшить качество жизни.
Остеохондроз позвоночника
— Это одна из самых частых причин боли в спине. Чуть ли не каждый второй человек в возрасте от 25 до 55 лет страдает от неврологических проявлений остеохондроза позвоночника.
-
Остеохондроз — это дегенеративное поражение хряща межпозвонкового диска, связанное с изменением пульпозного ядра и реактивным изменением со стороны тел смежных позвонков.
Давайте разберем подробнее. Анатомический комплекс, состоящий из двух смежных позвонков с соответствующими суставами и мышечно-связочным аппаратом и одного межпозвонкового диска, называется позвоночнодвигательным сегментом. По разным причинам (поднятие тяжестей, неудобная поза за рабочим столом, неправильно организованная физическая нагрузка, травмы и т.д.) могут происходить дегенеративно-дистрофические изменения межпозвонкового диска. Внутри диска находится пульпозное ядро, которое фактически является амортизатором. Все начинается с неполадок именно в этом месте, когда ядро диска смещается. Болевой же синдром возникает уже вследствие неврологических осложнений этого процесса.

За последнее время заболевание сильно помолодело. К нам приходят молодые люди 20-25 лет, у которых при исследовании диагностируют грыжевые выпячивания межпозвонковых дисков. К сожалению, несмотря на все меры консервативного воздействия, остеохондроз остается с человеком на всю оставшуюся жизнь. Более того, с каждым годом состояние больного ухудшается, боли усиливаются, на рентгенограммах видно все больше и больше патологических изменений.
— Грыжа межпозвонкового диска — это выпячивание ядра межпозвонкового диска в позвоночный канал. Данный процесс считается последней или почти последней стадией остеохондроза. И оставлять его без внимания нельзя.
Грыжа диска может сдавливать спинномозговой нерв и корешковую артерию, вызывая парез или паралич мышц, а также чувствительные расстройства. В крайних случаях это требует хирургического вмешательства.
Одним из самых современных методов оперативного лечения грыжи диска является радиочастотная нуклеоаннулопластика. Это минимально инвазивное (путем прокола кожи) оперативное вмешательство. Стандартное время пребывания в дневном стационаре клиники от момента госпитализации до выписки составляет 3-4 часа.

Неосложненные грыжи диска можно лечить и без операции. Обычно это требует комплексного подхода. Наряду с медикаментозным лечением в комплекс надо включать физиотерапию, лечебную физкультуру, мягкие методики мануальной терапии и прочее. Такое лечение проводится курсами, для получения стабильного результата иногда нужно до полугода и более.
Помните, прооперировав грыжу или пройдя курс консервативного лечения, вы автоматически попадаете в группу риска лиц, у которых может возникнуть рецидив заболевания. Рекомендую вам не ждать обострения, а пройти профилактическое лечение вне обострения. Это может быть санаторно-курортное лечение, профилактический курс у мануального терапевта или обычный массаж. Главное, чтобы вы были хозяином положения, а не ваша болезнь.
Правила профилактики болезней позвоночника

- Держите осанку. Да, мы часто о ней забываем. Но постарайтесь сформировать доминанту в своей голове: когда вы сидите или стоите, спина всегда должна быть прямой. Важно, чтобы это стало привычкой, тогда мышцы автоматически будут держать осанку.
- Если приходится долго сидеть, правильно организуйте рабочее место. Желательно, чтобы офисное кресло повторяло физиологические изгибы позвоночника, давая возможность спине быть максимально ровной и иметь полноценную опору на спинку. Корпус не должен «свисать» над столом.
- Возьмите за правило каждые 45 минут вставать и делать легкую гимнастику. Слегка потянитесь, сделайте пару наклонов вперед, назад и в стороны, пройдитесь по кабинету. Критическая отметка нахождения в одной позе — 2 часа. Старайтесь не тянуть с перерывом так долго. Кстати, помогает один маленький трюк: вставайте каждый раз, когда вам звонят по телефону.

- Когда сидите за рулем, не рекомендуется сильно откидывать кресло. В противном случае таз уходит вперед и нарушаются физиологические изгибы позвоночника. При движении авто задним ходом водителю следует поворачиваться не только головой, а всем корпусом.
- Правильно поднимайте и переносите тяжести. Имейте в виду, что если данным правилом пренебрегать, нагрузка на межпозвонковые диски в поясничном отделе позвоночника увеличивается в несколько раз. То есть если вы с наклоном вперед поднимаете вес 10 кг, межпозвонковые диски в поясничном отделе могут получить нагрузку 20 и более килограммов, но если поднимать груз с ровной спиной, сгибая ноги, нагрузка равномерно распределится по всему позвоночнику.
- Не скупитесь на хороший ортопедический матрас и подушку. Позвоночник должен быть ровным и тогда, когда человек спит.
- Посещайте бассейн. В воде минимизируется гравитационная нагрузка на организм, происходит полное расслабление позвоночника и паравертебральных мышц. Единственное правило: если у вас есть проблемы с шейным отделом, нельзя постоянно плавать с поднятой головой, напрягая мышцы шеи. Придерживайтесь техник плавания, при которых вдох делается над водой, а выдох в воду, или плавайте на спине.
- Придерживайтесь сбалансированного питания. Во-первых, это поможет избежать лишнего веса, а следовательно, и чрезмерной нагрузки на позвоночник, кроме того, опорно-двигательный аппарат будет получать все необходимые элементы, чтобы благополучно функционировать. Кстати, чтобы все питательные вещества и витамины добрались до каждого позвонка и межпозвонкового диска, необходимо движение. Недостаточно рационально питаться, неплохо было бы после этого еще и прогуляться.

- Если курите, бросайте. Вот вам весомый аргумент: курение провоцирует сужение сосудов. Нарушается обмен веществ. Костная система недополучает питание. Все это ведет к дегенеративно-дистрофическим процессам.
- Если вы находитесь в зоне риска или имеете какие-то заболевания позвоночника, обязательно проконсультируйтесь у специалистов и пройдите курс восстанавливающих процедур. Правильно подобранная программа реабилитации поможет: ликвидировать функциональные блоки, улучшить кровоснабжение головного мозга, вернуть подвижность позвоночнику, повысить эластичность мышц, улучшить работу внутренних органов, укрепить иммунную систему и не только.
Источник: 103.by
Автор: Проль Екатерина
Фото: Дмитрий Рыщук
Боль в пояснице

Боль в пояснице свидетельствует о заболевании или повреждении позвоночного столба, нервных структур, мягких тканей, внутренних органов, наблюдается при лихорадочных состояниях различного генеза. Бывает острой, тупой, постоянной, периодической, жгучей, простреливающей, распирающей. Иногда связана с физической нагрузкой, изменениями погоды. Патологии, проявляющиеся болью в пояснице, диагностируются на основании жалоб, анамнеза, данных осмотра и дополнительных исследований: рентгенографии, МРТ, КТ. До постановки диагноза необходим покой, иногда допустимо использование мазей, прием анальгетиков.
- Почему болит поясница
- Заболевания позвоночника
Почему болит поясница
Заболевания позвоночника
Распространенной причиной болей в пояснице являются врожденные аномалии и приобретенные болезни позвоночного столба. Характер болевого синдрома варьируется. Боли, обусловленные непосредственно патологическим процессом, чаще периодические, локальные, ноющие или тянущие, связаны с погодой, физической нагрузкой, пребыванием в неудобной позе.
Из-за спазма мышц возникает люмбаго (прострел) – резкая боль, сопровождающаяся ограничением движений. При многих патологиях позвоночника наблюдается люмбоишиалгия – ноющая, жгучая либо простреливающая боль в пояснице, иррадиирующая по задней поверхности бедра. Болезненные ощущения нередко обнаруживаются в составе корешкового синдрома. Могут выявляться при следующих заболеваниях позвоночного столба:
- Дегенеративные патологии: остеохондроз, протрузия межпозвоночного диска, межпозвоночная грыжа, спондилез, спондилоартроз.
- Врожденные аномалии: сакрализация, люмбализация.
- Полиэтиологические состояния: спондилолиз, спондилолистез.
- Сосудистые болезни: нарушения спинномозгового кровообращения.
- Другие заболевания: болезнь Форестье.
- Вторичные поражения нервных структур: пояснично-крестцовый радикулит, пояснично-крестцовый плексит, миелопатии различного генеза.
Искривления позвоночника
Незначительные или умеренные ноющие боли отмечаются при всех типах искривления позвоночного столба, что связано с нефизиологическим перераспределением нагрузки, перенапряжением мышц и связок спины. Болезненность появляется вследствие неудобного положения тела, сна на слишком твердой или слишком мягкой постели. Симптомом сопровождаются:
- лордоз;
- кифоз;
- сколиоз;
- кифосколиоз;
- синдром плоской спины.

Остеопороз
Тянущие или ноющие болезненные ощущения в поясничном и грудном отделе позвоночника долгое время являются единственным симптомом остеопороза. Болевой синдром выражен незначительно, усиливается после нагрузки, перед изменением погодных условий. Симптом наблюдается при следующих разновидностях остеопороза:
- постменопаузальный;
- ювенильный;
- идиопатический;
- сенильный.
Аналогичные боли выявляются у больных вторичными формами патологии, обусловленными генетическими заболеваниями, эндокринными нарушениями, хроническими интоксикациями, приемом некоторых лекарственных средств. Вторичный остеопороз также может возникать на фоне синдрома мальабсорбции, болезней печени, ХПН, ревматоидного артрита, СКВ.
Усиление болезненности, увеличение продолжительности болей может быть связано с развитием патологического перелома. Другие признаки травмы зачастую не выражены, поэтому перелом нередко остается недиагностированным.
Травмы позвоночника
Наиболее распространенным повреждением является ушиб позвоночного столба. В легких случаях патология проявляется умеренной болью в пояснице, усиливающейся при движениях, локальным отеком, иногда – гематомами и кровоизлияниями. При тяжелых ушибах к перечисленным симптомам добавляются неврологические нарушения.
Компрессионный перелом поясничного отдела позвоночника возникает вследствие насильственного сгибания туловища. Характеризуется резкой болью, задержкой дыхания в момент травмы. Затем отмечается усиление болезненности при поворотах корпуса, выявляется отек мягких тканей. Пальпация остистого отростка болезненна. В число других возможных переломов входят повреждения дуг, поперечных отростков, остистых отростков.
Кроме того, боли в пояснице обнаруживаются у пациентов с травматическим спондилолистезом и подвывихом позвонков. Болезненные ощущения приступообразные, напоминают люмбаго, дополняются чувством тяжести и онемения нижних конечностей.
Травмы мягких тканей и почек
Ушиб мягких тканей сопровождается незначительной либо умеренной быстро стихающей локальной болью, небольшим отеком. Возможны кровоизлияния. Примесь крови в моче отсутствует. Ушибы почки проявляются болезненностью и незначительной кратковременной гематурией. При травмах почки умеренной тяжести болевой синдром интенсивный, боли иррадиируют в нижнюю часть живота, пах, половые органы. В области поясницы видна гематома. В тяжелых случаях наблюдаются сильная боль, продолжительная макрогематурия. Развивается шоковое состояние.
Инфекции позвоночника и спинного мозга
Остеомиелит позвоночника может быть гематогенным, посттравматическим, контактным, послеоперационным. Острая форма болезни проявляется быстро нарастающей болью в пояснице, сочетающейся с ознобами, лихорадкой, синдромом интоксикации, ухудшением общего состояния. Боли дергающие, распирающие, настолько интенсивные, что препятствуют любым движениям, вынуждают пациента замирать в постели. При хроническом остеомиелите проявления сглажены, формируется свищевой ход с гнойным отделяемым.
Туберкулез позвоночного столба развивается постепенно. Вначале наблюдаются периодические глубокие боли, усиливающиеся после нагрузки, повышенная чувствительность кожи в проекции пораженных позвонков. Формируется скованность походки. На фоне значительного разрушения костных структур характер боли меняется, поскольку она вызывается сдавлением нервных корешков. Боли становятся жгучими, иррадиируют в ноги, дополняются парестезиями, онемением.
У больных спинальным эпидуральным абсцессом боль сильная, глубокая, разлитая, сочетается с ознобами, гипертермией, напряжением мышц. Постукивание по остистым отросткам позвонков болезненно. При прогрессировании патологии возникает корешковый синдром, затем развиваются парезы, нарушения деятельности тазовых органов.
Локальные воспалительные процессы
Гнойные процессы в поверхностных тканях и околопочечной клетчатке сопровождаются интенсивными болями в пояснице. Возможными причинами болевого синдрома являются фурункулы, карбункулы и паранефрит.
В первых двух случаях гнойник формируется в коже, выглядит как ограниченное, резко болезненное уплотнение диаметром от 1 см багрового или багрово-синюшного оттенка с одним либо несколькими стержнями в центре. Боль быстро усиливается, становится дергающей, пульсирующей, лишающей сна. Отмечаются общая гипертермия, незначительное или умеренное нарушение общего состояния.
При паранефрите вначале возникает выраженная лихорадка. Болевой синдром развивается через 2-3 дня. Боли очень интенсивные, могут отдавать в живот или подреберье, усиливаются при ходьбе, движениях, глубоком дыхании. При некоторых формах паранефрита из-за боли пациент принимает вынужденное положение. Поясничные мышцы напряжены. Выявляются отек, локальная гиперемия, гипертермия. Состояние тяжелое.
Инфекционные заболевания
Диффузные ноющие боли в пояснице, вызывающие желание сменить положение тела, характерны для острых инфекций, сопровождающихся повышением температуры и синдромом интоксикации. В большинстве случаев обусловлены миозитом, нередко сочетаются с болями мышцах конечностей. Наблюдаются при гриппе, ангине, ОРВИ. Иногда болевые ощущения провоцируется поражением почек. В число инфекционных заболеваний, сопровождающихся болезненностью в зоне поясницы, входят:
- геморрагические лихорадки;
- японский комариный энцефалит;
- лихорадка Эбола;
- ящур;
- тяжелая форма коронавирусной инфекции;
- генерализованные формы бактериальных, грибковых, вирусных инфекций.
У ряда пациентов боли в пояснице наблюдаются при цитокиновом шторме – воспалительной реакции, развивающейся на фоне тяжелых инфекционных заболеваний. Эпидемиологическая миалгия сопровождается интенсивными приступообразными болями продолжительностью до 10 минут, которые появляются не только в пояснице, но и в других частях спины, в области брюшной стенки, грудной клетки, конечностей. Повторяются с интервалом в 30-60 минут. Сочетаются с ринитом, конъюнктивитом, выраженной гипертермией.
Другие поражения мышц
Ноющая боль в мышцах поясничной области определяется после интенсивных физических нагрузок – выполнения силовых упражнений для мышц спины, длительного пребывания в вынужденном положении с напряженной поясницей. Миалгия стихает в покое, усиливается при движениях, ослабевает после согревания, аккуратной разминки, исчезает через несколько дней.
Миозиты развиваются не только при инфекционных заболеваниях, но и после переохлаждения или перегрузки, на фоне экзогенной интоксикации, нарушения обмена веществ. Сопровождаются длительной ноющей болью. Существуют также особые формы миозита:
- специфический инфекционный миозит при сифилисе и туберкулезе;
- идиопатический, ювенильный дерматомиозит и полимиозит;
- полимиозит и дерматомиозит при онкологических патологиях, системных заболеваниях соединительной ткани.
Хронические диффузные боли во всем теле, включая поясницу, наблюдаются при фибромиалгии. Сочетаются с нарушениями сна, астенией, невротическими расстройствами.
Иные заболевания
Кроме перечисленных патологий боли в пояснице могут беспокоить при таких состояниях, как:
- Опухоли позвоночника, спинного мозга: саркома, гемангиома, метастазы, интрамедуллярные и экстрамедуллярные новообразования спинного мозга.
- Болезни почек: пиелонефрит, гломерулонефрит, мочекаменная болезнь, инфаркт почки, тромбоз почечной вены, киста почки, рак почки, гнойные процессы.
- Наследственные заболевания: наследственная мозжечковая атаксия Пьера-Мари.
- Экзогенные интоксикации: злоупотребление фенилпропаноламином.
- Патологии сердца и сосудов: эндокардит Леффлера, аневризма брюшной аорты.
- Неотложные состояния: гемотрансфузионный шок.
При заболеваниях малого таза иногда отмечается иррадиация болевого синдрома в поясницу. Появление симптома возможно при ряде женских болезней, раке простаты, проктите, сигмоидите.
Диагностика
Первичную диагностику проводит травматолог-ортопед. При наличии неврологической симптоматики пациента осматривает невролог. Врач опрашивает больного, осуществляет объективное обследование. По показаниям назначают консультации хирурга, ревматолога, уролога, других специалистов. Диагностическая программа может включать:
- Неврологический осмотр. В процессе исследования специалист оценивает рефлексы, мышечную силу, координацию движений, глубокую и поверхностную чувствительность.
- Рентгенографию. На рентгенограммах поясничного отдела видны переломы, снижение высоты межпозвоночных дисков, другие дегенеративные изменения, объемные образования, признаки воспалительных процессов, спондилолистеза. При необходимости стандартные рентгенограммы дополняют функциональными исследованиями.
- Другие нейровизуализационные методики. Для уточнения данных рентгенографии используют КТ и МРТ. При проведении компьютерной томографии детально изучают строение твердых структур, на МРТ исследуют состояние связок и межпозвонковых дисков. Для исключения стеноза выполняют миелографию.
- Функциональные исследования. Состояние мышц и нервной проводимости оценивают с помощью электромиографии, электронейрографии, исследования вызванных потенциалов.
- Лабораторные анализы. Для подтверждения инфекционной природы заболевания, определения возбудителя делают анализы крови и микробиологическое исследование. Для обнаружения нейроинфекций применяют серологические реакции.
По показаниям выполняют УЗИ почек, простаты, органов малого таза, анализы мочи, УЗДГ брюшной аорты, другие исследования.

Лечение боли в пояснице
Помощь на догоспитальном этапе
При травматическом повреждении позвоночника необходимо уложить пациента на щит и немедленно доставить в медицинское учреждение. При нетравматических болях следует уменьшить нагрузку на спину, оптимизировать положение тела во время работы и отдыха. Острый болевой синдром является показанием для консультации невролога.
До осмотра специалиста возможен однократный прием анальгетиков. При люмбаго, люмбоишиалгии, вызванных ранее диагностированными дегенеративными заболеваниями позвоночника, разрешается использование согревающих и обезболивающих препаратов местного действия. При подозрении на наличие инфекционного процесса местные средства не показаны.
Консервативная терапия
Основой лечения являются физиотерапевтические мероприятия и медикаментозная терапия. Пациенту назначают охранительный режим. Применяют следующие методы:
- НПВС. Эффективны при острых и хронических болях в мышцах и позвоночнике. Используются в виде таблеток, средств местного действия.
- Нейротропные витамины. Больным вводят витамины группы В, которые усиливают действие препаратов других групп, способствуют уменьшению болевого синдрома.
- Местные анестетики. При упорных и острых болях выполняют лечебные блокады с анестетиками. Для улучшения результата лечения обезболивающие средства сочетают с глюкокортикостероидами.
- Физиолечение. Применяют ультразвук, магнитотерапию, чрескожную электростимуляцию, лазеротерапию, лекарственный электрофорез. Возможно назначение массажа, мануальной терапии, иглорефлексотерапии.
Хирургическое лечение
С учетом особенностей патологии осуществляют следующие хирургические вмешательства:
В послеоперационном периоде назначают анальгетики, антибиотики. Реабилитационные мероприятия включают ЛФК, массаж, физиотерапию.
Боли в спине
Боль в спине встречается немногим реже головной. Каждый взрослый человек хоть раз, да сталкивался с этим ощущением. Чаще всего страдают шея и поясница. Врачи связывают это с постепенным снижением физической активности людей, ведь многие и работают, и отдыхают за компьютером. Это служит поводом для возникновения хронических дегенеративных болезней опорно-двигательного аппарата, которые и являются наиболее распространенной причиной боли в спине. Своевременное обследование и лечение, регулярная физическая нагрузка и нормализация массы тела помогут избавиться от неприятных ощущений и вернуть себе радость движений.

Общая информация
Высокая частота распространения болей в спине связана с ее анатомией. Основой выступает позвоночный столб. Между позвонками расположены хрящевые диски, выполняющие амортизирующую функцию. Дополнительный каркас обеспечивают мышцы и связки. Внутри позвоночного столба проходит спинной мозг, от которого отходят парные корешки, иннервирующие практически все органы и ткани.
Патологический процесс в любой из структур спины, а также связанных с ней нервными волокнами внутренних органах может стать причиной боли. Нередко врачу требуется проводить тщательную диагностику, чтобы выяснить ее источник.
Причины
Большинство заболеваний, вызывающих боль в той или иной части спины, являются хроническими. Они начинаются постепенно и долгое время протекают бессимптомно.
Среди внешних и внутренних причин, которые могут стать причиной обострения, наиболее часто встречаются:
- повышенная нагрузка на позвоночник на фоне частого поднятия тяжестей или избыточной массы тела;
- нарушения обмена веществ;
- нарушения осанки и заболевания опорно-двигательного аппарата (например, артроз тазобедренного сустава или плоскостопие), приводящие к неравномерному распределению нагрузки;
- переохлаждения;
- инфекционные и аутоиммунные воспалительные процессы;
- объемные образования (опухоли, абсцессы);
- патология внутренних органов грудной или брюшной полости.
Записаться на прием
Заболевания
Боль в спине может быть симптомом множества заболеваний, которые можно разделить на несколько групп.
Патология позвоночника или суставов
Это наиболее частая причина боли в спине. Большинство заболеваний связано с высокой и/или неравномерной нагрузкой на позвоночный столб:
- остеохондроз: хрящевые диски между позвонками начинают разрушаться, истончаться и замещаться костной тканью; в результате страдает амортизационная функция позвоночника, нередко происходит сдавление спинного мозга или его корешка;
- межпозвоночная грыжа: центральная часть межпозвонкового диска выпячивается в сторону спинного мозга, сдавливая его; проблема нередко возникает на фоне запущенного остеохондроза;
- анкилозирующий спондилоартрит (болезнь Бехтерева): аутоиммунное воспаление суставов и связок позвоночника, приводящее к болезненным спазмам окружающей мускулатуры; со временем становится причиной сращивания позвонков между собой;
- спондилолистез: смещение позвонка относительно нормального положения, которое может приводить к сдавлению корешков или спинного мозга;
- ревматоидный артрит: воспаление суставов аутоиммунной природы; чаще поражает шейный отдел позвоночника;
- остеомиелит: воспаление костной ткани.
Патология мышечной ткани
Мышечная ткань нередко вовлекается в патологический процесс при патологии костной ткани или суставов. В этом случае появляются болезненные спазмы в пораженной области. Кроме того, боль может возникать на фоне:
- фибромиалгии: хроническая боль в мышцах и связках, часто сопровождающаяся скованностью и тугоподвижностью;
- миозита: воспалительный процесс в мускулатуре, возникающий на фоне переохлаждения, растяжения, травмы или физической перегрузки;
- дерматомозита: хроническое поражение кожи, мышц и внутренних органов, скорее всего аутоиммунной природы.
Патология спинного мозга и корешков
Чаще всего боль возникает на фоне сдавления отдельных участков нервной ткани из-за травмы, опухоли, остеохондроза или грыжи диска. Изолированное поражение может быть спровоцировано:
- воспалением на фоне инфекции, в том числе ВИЧ и сифилиса;
- рассеянным склерозом;
- кровоизлиянием;
- нехваткой кислорода;
- дефицитом витаминов или минералов.
Патология внутренних органов
Иннервация большинства внутренних органов осуществляется за счет корешков спинного мозга. В результате любой патологический процесс в них может стать причинной боли в спине. Наиболее часто врачи сталкиваются со следующими проблемами:
- почечная патология: пиелонефрит, мочекаменная болезнь;
- воспаление органов малого таза: сальпингит, сальпингооофорит, простатит;
- патология желчного пузыря: холецистит, желчекаменная болезнь;
- поражение сердечно-сосудистой системы: стенокардия, инфаркт, расслаивающая аневризма аорты, тромбоэмболия легочной артерии;
- болезни дыхательной системы: плеврит, пневмония, абсцесс, пневмоторакс;
- аппендицит.
Характер и локализация боли
Локализация и характер ощущений могут многое сказать об их источнике. Важно максимально подробно рассказать врачу, как именно болит спина, чтобы он мог как можно быстрее выявить причину и получить лечение.
В зависимости от своего характера боль может быть:
- острая: часто возникает на фоне остеохондроза, межпозвонковой грыжи, люмбаго или радикулита, обычно усиливается при движении;
- ноющая: характерна для хронических воспалительных процессов в мускулатуре, связках или внутренних органах;
- давящая или распирающая: наиболее часто говорит об острой или хронической патологии внутренних органов;
- пульсирующая, сильная: обычно связана с травмами, люмбаго, спондилезом, обострением остеохондроза.
Локализация болевого синдрома также может помочь в диагностике:
- справа: патология печени, желчного пузыря, двенадцатиперстной кишки, поражение яичника или почки справа, аппендицит;
- слева: патология селезенки, левой почки или яичника, инфаркт миокарда, панкреатит;
- в области поясницы: радикулит, остеохондроз, люмбаго, синдром Рейтера, межпозвонковая грыжа;
- ниже поясницы: остеохондроз или межпозвонковая грыжа, двустороннее воспаление яичников, патология матки, спазмы при менструации;
- под правой лопаткой: патология печени, желчного пузыря, поджелудочной железы, правосторонняя межреберная невралгия, плеврит, пневмония;
- под левой лопаткой: патология сердца, левосторонняя пневмония, плеврит, межреберная невралгия и т.п.
Когда нужно срочно обратиться к врачу
Боли в области спины могут быть как признаком относительно безобидной патологии, так и свидетельством опасного процесса, требующего немедленной врачебной помощи. Человек должен срочно обратиться к специалисту в следующих ситуациях:
- боль возникла после травмы;
- не получается найти положение, при котором боль становится слабее;
- отмечается повышение температуры;
- появляются признаки поражения нервов: онемения, покалывания, слабость мышц;
- боль усиливается в ночное время;
- ощущения сопровождаются слабостью, потемнением в глазах, сердцебиением, холодным потом;
- обезболивающие средства не приносят облегчения;
- заболевание прогрессирует, несмотря на лечение;
- резко изменилось (повысилось или понизилось) артериальное давление;
- появились проблемы с мочеиспусканием или изменился цвет мочи;
- боль распространилась на грудную клетку, живот;
- состояние сопровождается тошнотой, рвотой, обильным жидким стулом или его задержкой.
В целом, любой подозрительный симптом, который не отмечался при предыдущих приступах боли, должен насторожить пациента и стать поводом для срочного обращения к врачу.
Диагностика
Обследование при боли в спине включает в себя:
- сбор жалоб и анамнеза заболевания, уточнение обстоятельств появления боли, ее характера, интенсивности, локализации и других важных параметров, выявление факторов риска различных заболеваний;
- общий осмотр с измерением артериального давления, оценкой сердечного ритма, дыхания, температуры;
- неврологический осмотр: оценка чувствительной и двигательной функций, качества рефлексов;
- лабораторную диагностику: общие анализы крови и мочи, базовое биохимическое обследование крови; при необходимости назначаются тесты для подтверждения или исключения конкретной патологии;
- ЭКГ, УЗИ сердца;
- рентген, КТ или МРТ позвоночника;
- УЗИ органов брюшной полости, малого таза;
- рентген органов грудной клетки;
- УЗДГ сосудов шеи и головного мозга;
- электромиография: оценка качества проведения нервных импульсов по мышечным волокнам;
- консультации узких специалистов: нефролога, кардиолога, гинеколога и т.п.
Список анализов, диагностических процедур и консультаций может меняться в зависимости от жалоб пациента.

Лечение боли в спине
Выбор методов лечения зависит от ее причины. Наиболее часто врачи сталкиваются с патологией опорно-двигательного аппарата и нервной ткани. В этом случае основой терапии становятся обезболивающие средства:
- нестероидные противовоспалительные препараты (нимесил, диклофенак, ибупрофен и другие);
- гормональные средства (преднизолон, гидрокортизон);
- миорелаксанты (мидокалм): для снятия мышечных спазмов;
- витамины группы В (мильгамма, нейромультивит): для улучшения состояния нервной ткани;
- наркотические анальгетики (морфин, трамадол): при неэффективности препаратов других групп.
Дополнить эффект медикаментозного лечения помогают дополнительные процедуры:
- физиотерапия: электро- и фонофорез, лазерная и магнитная терапия, электронейростимуляция;
- массаж;
- мануальная терапия;
- лечебная физкультура.
Конкретные методики подбираются врачом в зависимости от причины и индивидуальных особенностей организма. В некоторых случаях назначается хирургическое лечение.
Профилактика
Появление боли в спине можно предупредить. Для этого необходимо придерживаться следующих правил:
- не допускать гиподинамии: делать гимнастику, заниматься спортом (без перегрузок);
- избегать стрессов;
- полноценно отдыхать;
- правильно питаться, не допускать набора лишнего веса;
- избегать поднятия тяжестей;
- корректировать нарушения осанки;
- регулярно обследоваться у врача, своевременно лечить хронические заболевания.
Лечение в клинике «Энергия здоровья»
По какой бы причине не заболела спина, врачи клиники «Энергия здоровья» придут на помощь. Мы проводим подробную диагностику для выявления причины боли, а также назначаем комплексное лечение для ее устранения. Оно включает:
- максимально эффективные и безопасные препараты;
- физиотерапевтические методики;
- лечебная физкультура под руководством опытного инструктора;
- массаж;
- услуги иглорефлексотерапевта, мануального терапевта;
- блокады для быстрого устранения боли.
При необходимости мы организуем санаторно-курортное лечение или отправим пациента в другой стационар для незамедлительной помощи.
Преимущества клиники
Современная многопрофильная клиника «Энергия здоровья» приглашает всех, кому небезразлично собственное здоровье, на прием к специалистам. Мы предлагаем:
- услуги опытных врачей широкого и узкого профиля;
- дистанционные консультации зарубежных специалистов;
- современные методы лабораторной и инструментальной диагностики, функциональные пробы, комплексные программы обследования для раннего выявления заболеваний;
- индивидуальный подбор терапевтической схемы, включающей также физиотерапию, массаж и другие процедуры;
- малые хирургические операции в стенах клиники;
- собственный дневной стационар;
- организация реабилитации, санаторно-курортного лечения.
Боль в спине может быть еле заметной, а может полностью обездвижить человека. Не допускайте кризиса, обратитесь в «Энергию здоровья» при первых признаках неблагополучия.
Почему болит поясница у мужчин: профилактические меры
Прострел в пояснице является состоянием острым, появляющимся внезапно в виде резкой, жгучей, режущей болезненности в поясничном отделе позвоночного столба. Второе название такого состояния — “люмбаго”.
Существует и формулировка данного состояния, в которомпрострел в пояснице рассматривается как проявление острого пояснично-крестцового радикулита (поясничного радикулита), который был вызван каким-либо видом раздражения корешка спинного мозга на уровне поясничного отдела.
Есть схожий с люмбаго (прострел в пояснице) термин “люмбалгия”. Люмбалгия — это болезненность в пояснице, отличающаяся от люмбаго меньшей интенсивностью и хроническим проявлением.
СИМПТОМЫ ПРОСТРЕЛА В ПОЯСНИЦЕ
Прострел в пояснице и появление приступа боли в пояснице может спровоцировать любое неосторожное, резкое движение, после чего у человека мгновенно возникает чувство вхождения пули или острия ножа в поясничной области спины. Такое состояние может оставаться несколько секунд, минут, часов и даже дней или недель. Усиливают болезненность резкие движения и колебания, такие как чихание или кашель.
Прострел в пояснице заставляет человека согнуться и принять позу, в которой болезненность наименьшая (анталгическую, обезболивающую), при этом уплощаются физиологические кифоз и лордоз, напрягаются мышцы корсета спины, они становятся словно каменными. Не смотря на это чувствительность и рефлексы сухожилий не изменяются.
Поясничная часть позвоночного столба особенна тем, что именно она испытывает наибольшую нагрузку, поэтому и не удивителен тот факт, что чаще всего человек сталкивается с различными болезненными состояниями именно на уровне поясницы. Так среди всех острейших болей, поражающих позвоночник, главный удар на себя принимает поясница. Термин “прострел в пояснице” идеально описывает состояние больного в момент приступа, ведь ощущение настолько сильное, болезненное и внезапное, что человек просто не способен быстро сориентироваться в дальнейших действиях. Единственное, что можно первым делом предпринять в таком случае, так это принять анталгическую (обезболивающую) позу, наиболее возможную, и попытаться добраться до кровати для облегчения страданий.
Внешний вид такого больного довольно специфичен: корпус согнут кпереди, одна рука хватается за поясницу, другая, особенно если боль распространилась на ногу или ягодицу, находится в одной из двух этих зон, а на лице — страдальческое выражение. Любое движение усиливает боль, волокна мышечного каркаса напряжены, человек практически обездвижен.
К огромному сожалению, многие заболевания сейчас “молодеют” и те, что ранее встречались только у стариков, могут в некоторых случаях появляться даже у детей. Поэтому говорить, чтопрострел в пояснице — это удел лишь людей старших возрастов, на сегодняшний день ошибочно.
Следует сделать вывод, что прострел в пояснице может возникнуть у каждого, особенно при наличии провоцирующих факторов, о которых будет указано ниже.
Очень важно своевременное обращение за помощью во избежание неправильного лечения и не перехода острого процесса в хронический, ведь последний хуже поддается лечению.
Можно попробовать самостоятельно убрать или, хотя бы, уменьшить болезненность. Основной принцип — расслабление напряженных поясничных мышц. Со способами утоления болей в домашних условиях будет упоминаться в разделе “Скорая помощь при простреле в пояснице”, расположенном ниже.
ПРИЧИНЫ ПРОСТРЕЛА В ПОЯСНИЦЕ
Основной причиной, из-за которой возникает прострел в пояснице является раздражающее воздействие на корешок спинномозгового нерва (или несколько корешков одновременно) в поясничном отделе позвоночного столба под воздействием ряда причин, будь то сдавливание, травмирование или воспаление корешка спинномозгового нерва под воздействием инфекционных агентов. В результате такого патологического процесса корешок раздражается (компрессируется, растягивается, либо ущемляется) и больной испытывает боль в поясничной области и другие симптомы.
Прострел в пояснице имеет следующие основные причины:
- Смещение позвонков и возникновение блока в позвоночно-двигательных сегментах (ПДС) после неаккуратного, даже не резкого движения.
- Травмирование поясничной части позвоночника.
- Поясничный остеохондроз, прогрессирующий.
- Наличие протрузии межпозвонкового диска, либо позвоночной грыжи в поясничном отделе.
- Опухолевые образования в близких от корешка областях.
- Переохлаждение.
- Нелеченные инфекционные заболевания.
- Ряд других причин.
Наш позвоночник — это основа нашего тела и высокоорганизованная структура, которая, к сожалению, под воздействием ряда факторов, может давать серьезные сбои. Если страдает позвоночник, страдает и весь человеческий организм. Прострел в пояснице может быть не только последствием повреждения корешка, ведь вовлечены и другие структуры в процесс: диски межпозвонковые, суставные образования, связки, мышцы.
СКОРАЯ ПОМОЩЬ ПРИ ПРОСТРЕЛЕ В ПОЯСНИЦЕ
Прострел в пояснице всегда застает человека врасплох и характеризуется острой болевой симптоматикой, которую следует также быстро снимать. Для этого существует несколько рекомендаций.
1 рекомендация. При отсутствии противопоказаний, например, таких как непереносимость препаратов, почечная недостаточность и так далее, следует принять анальгетик (например, Кетанов), либо НПВС (нестероидное противовоспалительное средство) (например, Аркосия, Аэртал).
2 рекомендация. Следующим этапом, также учитывая возможное наличие противопоказаний, можно применить на область поясницы обезболивающий гель, (к примеру “Фастум-гель”, “Диклак-гель”), поможет также приложение к пораженному месту пластыря (можно использовать пластырь “Олфен”) и прием мочегонных средств (к примеру, Фуросемид).
3 рекомендация. Возможно снизить болезненность, приняв определенную позу, вот только поверхность должна быть ровной и твердой.
Существует два способа по укладыванию больного, которые помогут снять болезненность:
Первый способ (на рисунке):
- Пострадавшего следует уложить на поверхность плоскую, желательно твердую. Положив больного, согните в коленных суставах его ноги.
- Далее следует из одного-двух пледов или одеял сложить валик, который кладется под уже подготовленные (согнутые) ноги. Достичь эффекта можно быстрей: следует возвысить голени так, чтобы они находились параллельно по отношению к корпусу, желательное расположение бедер по отношению к корпусу под углом 90 градусов.
- Дополнительный обезболивающий эффект даст подложенный под поясницу валик.

Второй способ (на рисунке):
- В отличие от предидущей, данная поза подразумевает лежание на боку.
- Важным является правильное положение ног, которое заключается в следующем: ногу, которая сверху, следует согнуть, а ту, что снизу, нужно оставить ровной.

Немаловажный способ, с помощью которого можно снизить боли является фиксация поясницы. Фиксируя поясничную область, мы тем самым снимаем болевой синдром. Будет прекрасно, если у вас дома окажется пояс типа утягивающего корсета или тот, что используют штангисты. Принцип снижения болевого синдрома заключается в уменьшении нагрузки на область поясницы и ущемление корешка уменьшается.
Выполнив все вышеуказанные рекомендации и сняв болевой синдром, не забудьте обратиться к врачу, ведь вы устранили только проявление заболевания, а причина осталась!
ГРУППА РИСКА ПО ПРОСТРЕЛУ В ПОЯСНИЦЕ
К данной категории относятся люди, имеющие следующие факторы риска:
- частое обращение с тяжелыми предметами;
- отсутствие активных физических нагрузок;
- наличие лишнего веса;
- наличие в анамнезе болезней позвоночника и суставов;
- давнее или свежее травмирование поясницы;
- неправильная осанка.
ПРОФИЛАКТИКА ПРОСТРЕЛА В ПОЯСНИЦЕ
Болезни позвоночника “очень любят” неактивных людей, ведущих “сидячий” образ жизни. Главным в профилактике не только такого состояния как, прострел в пояснице, но и других болезней позвоночного столба является постоянное наличие легких физических нагрузок, которые не доставят пациенту усилий, займут от 10 до 30 минут вдень, но зато сохранят его здоровье на долгие-долгие годы. Заниматься можно как простой гимнастикой дома, так и посещать различные секции танцев, спортзал, бассейн. Очень полезен для опорно-двигательной системы велоспорт или обычное катание на велосипеде, пешие прогулки по свежему воздуху.
Существует несколько простых правил, которые помогут предотвратить проблемы позвоночного столба:
- Не зря с детского сада нас приучают к ежедневным простым упражнениям по утрам, ведь они помогут нам держать в тонусе организм и проводить профилактику болезней нашего опорно-двигательного аппарата. 10 — 30 минут ежедневно достаточно.
- Не забывайте, что позвоночник также питается тем, что вы ему предлагаете, а значит, необходимы витамины и минералы в вашем рационе. Следите также за тем, чтобы не набирать лишний вес, ведь это не только нарушает обменные процессы, но и нагружает суставы и позвоночник.
- Никогда не сидите на сквозняке, это очень вредно!
- Что касается закаливания. Закаливание полезно, если вы к нему подготавливаетесь постепенно, не пытайтесь сразу почувствовать себя моржом, ведь холод на неприспособленный организм действует пагубно.
- Позвоночнику важно чувствовать себя комфортно во время отдыха, особенно в ночное время. Самое рациональное и лучшее решение — приобретение ортопедического матраца и ортопедической подушки. Благодаря им ваш позвоночник отдохнет и восстановится.
- Мы часто проводим время сидя за рабочим столом, будь то письменная работа, либо работа за компьютером. При этом важно, чтобы были удобные и стол, и стулья. Стол должен быть определенной формы и высоты, а в кресле особо важными являются спинка и подлокотники. Правильно подобранные элементы рабочего стола будут помогать в сохранении здоровья вашего здоровья.
- Ровная и правильная осанка во время работы за столом, во время поездок в автомобиле — это очень важно! И важно здесь также иметь правильный стул и сидение.
- Если вы поднимаете тяжелые предметы, то делайте это правильно, только так вы не травмируете позвоночник.
ДИАГНОСТИКА ПРОСТРЕЛА В ПОЯСНИЦЕ
Это очень простая процедура, ведь пациент ни за что не перепутает прострел в пояснице с каким-либо другим состоянием. Главное — обратиться к врачу для постановки верного диагноза, поиска причины и решения проблемы.
Поза пострадавшего: корпус согнут кпереди, одна рука хватается за поясницу, другая, особенно если боль распространилась на ногу или ягодицу, находится в одной из двух этих зон, лицо выражает страдание. Любое движение усиливает боль, волокна мышечного каркаса напряжены, человек практически обездвижен. если болезненность сильная, то сначала ее стоит устранить, а уж затем продолжать диагностику.
В более спокойном состоянии пациент уже способен общаться, поэтому врач проводит беседу, узнавая наимельчайшие подробности, касаемые возникновения подобного состояния, начиная от причины ее появления и заканчивая тем, как пациент мог его устранить. Далее врач обследует человека при помощи рук, находя болезненные и “измененные” участки тела.
Для достоверности постановки диагноза может потребоваться применение дополнительных диагностических методик, среди которых наиболее информативными в диагностике заболеваний позвоночника и суставов являются рентгенография, магнитно-резонансная и компьютерная томография.
Цвет спермы: норма и патология
Здоровье есть само удовольствие или неизбежно порождает удовольствие, как огонь создает теплоту.

Содержание:
Время от времени каждый мужчина разглядывает свою семенную жидкость специально или при случае. Интерес к цвету и консистенции эякулята ни в коем случае не является патологическим или странным. Даже наоборот: мужчине необходимо наблюдать за своими выделениями, чтобы вовремя заподозрить проблему в половой системе и обратиться к врачу за своевременным ее устранением.
Цвет здоровой спермы
Сперма содержит в себе несколько компонентов, которые вырабатываются в семенных пузырьках, предстательной железе и яичках. Основная и самая объемная часть эякулята – это семенная жидкость, которая производится в семенных пузырьках и выводится через семявыносящие протоки в мочеиспускательный канал. В яичках же вырабатывается самая главная часть спермы – сперматозоиды. Они и несут на себе функцию оплодотворения.
Мужчина, живущий половой жизнью, знает, какого цвета должна быть сперма: нормой является белый с возможным сероватым оттенком. Допускается молочный цвет или легкий желтоватый оттенок.
Факторы, влияющие на цвет
Здоровая сперма должна быть белого цвета, и зависит это, как и ее прозрачность, от наличия сперматозоидов в ней. Чем их больше, тем белее и более густо выглядит эякулят. Соответственно, наоборот: малое количество сперматозоидов сделает его прозрачным.
Цвет спермы зависит от очень многих факторов. Есть среди них те, которые являются безобидными и не говорят о проблемах в мочеполовой сфере. К таким причинам относятся:
- употребление в пищу продуктов со свойствами красителей (свекла, большое количество крепкого кофе, пищевые красители в продуктах или напитках) придаст сперме соответствующий оттенок;
- большое количество выпиваемой воды – это сделает сперму прозрачной;
- ритм половой жизни: при длительных перерывах сперма загустеет и приобретет насыщенный белый цвет, при частых половых контактах оттенок сместится в сторону серого.
Но иногда встречаются и серьезные нарушения в организме, и о чем говорит изменившийся цвет спермы, можно понять только после консультации со специалистом. Такими факторами являются:
- перенесенные мужчиной травмы половых органов, которые могут способствовать появлению в эякуляте сгустков крови, придавать выделениям коричневый оттенок;
- инфекции мочеполовой системы способны изменить цвет от серого до гнойного (зеленоватого) оттенков;
- прием некоторых лекарств (в частности, антибиотиков или препаратов для повышения потенции) также влияет на изменение цвета семенной жидкости.

Болезни, меняющие цвет спермы
Окончательный диагноз сможет установить только врач после того, как проведет все необходимые исследования. Только лишь по одному цвету сказать, каким заболеванием страдает мужчина, — невозможно. Тем не менее, уже на этом этапе специалист может заподозрить определенные состояния.
- Почему сперма прозрачногоцвета? Для такого состояния существуют две причины: отсутствие сперматозоидов в эякуляте и частые (несколько в день) половые контакты. Что повлияло на повышенную прозрачность выделений – образ жизни или нарушение функции оплодотворения – можно будет сказать только после обследования самого эякулятат (спермограмма).
- Почему сперма розового(красного) цвета? Это явление означает, что в выделениях присутствует кровь. Она может попасть в сперму на любом этапе от семенных пузырьков до непосредственно канала, по которому выделяется. Как правило, такие изменения свидетельствуют о наличии воспаления в области мочеполовой системы. Это очень серьезное нарушение, которое может привести к бесплодию и другим не менее значимым осложнениям. Кровь может появляться и при травме (в том числе, микротравме) органов мочевой и/или половой систем.
- Почему сперма желтоватогоцвета? Данный оттенок окраса выделений часто является вариантом нормы, особенно при длительном воздержании от сексуальной жизни. Также эякулят желтеет при приеме антибиотиков, в зрелом возрасте и/или в ответ на употребление продуктов, богатых серой (например, рыбы, чеснока, фасоли или капусты). Если желтоватый оттенок не сопровождается дополнительными симптомами (резь, неприятный запах), то волноваться не стоит.
- Почему сперма зеленогоцвета? Зеленоватый окрас семенной жидкости говорит о том, что в организме, в мочеполовой системе, протекает воспалительный процесс. Он может быть локализован в любом участке образования спермы. Такой симптом требует немедленного обращения к врачу. А если выделения помимо зеленого цвета имеют еще и резкий запах, это говорит о наличии инфекции, передающейся половым путем.
- Почему сперма бурогоцвета? Такой оттенок или даже просто затемнение эякулята является серьезным симптомом, требующим настороженности. Подобный оттенок означает, что патологический процесс в организме протекает уже довольно давно. Также бурый цвет выделений может являться признаком онкологического заболевания.
Независимо от того, что повлияло на изменение цвета спермы, не стоит заниматься самодиагностикой – есть риск пропустить начало неприятного заболевания. А при наличии крови или гноя в эякуляте, обращение к врачу должно быть незамедлительным.
Можно ли улучшить цвет спермы?
Несмотря на кажущуюся незначительность этого вопроса, многим мужчинам важна эстетическая сторона их интимной жизни. На приеме у андролога или сексопатолога часто можно услышать вопрос, как улучшить цвет эякулята, хотя он никак не связан с качеством здоровой спермы.
На поддержание правильного цвета влияют следующие факторы:
- здоровый образ жизни, в том числе отказ от курения и избыточного потребления алкоголя;
- занятия спортом или физкультурой для нормализации кровообращения и предотвращения отеков и венозных застоев крови в организме;
- ношение мягкого нижнего белья, подобранного по размеру для исключения натирания и пережатия сосудов;
- правильное питание, питьевой режим;
- личная гигиена.
А также желательно проходить регулярные осмотры у врача андролога раз в год, особенно при достижении 40 лет.