Мазок из уретры у мужчин
Не только женщины должны заниматься своим интимным здоровьем, но и мужчины, которые должны регулярно проходить осмотр у врача уролога. Важной составляющей приема врача является медицинская процедура – мазок из уретры у мужчин. Это важное исследование, которое может прояснить патологию – наличие различных инфекций воспалительного характера. Все проводимые анализы без исключения, имеют свои особенности. Поэтому у мазка из уретры они так же есть. С ними следует ознакомиться заранее. Такой метод исследования всегда считался информативным и значительным в медицине, который способен дать много информации, касаемо мужского здоровья.
Показания для проведения процедуры
Мазок из уретры у мужчин процедура проводимая урологом. С помощью нее можно обнаружить сбои функционирования мочеполовой мужской системы, дать оценку ее состояния, выявить различные заболевания воспалительного или инфекционного характера, а так же обнаружить образование или установить их отсутствие.
Мазок это интимная процедура, для многих неприятная, но в большинстве случаев жизненно необходимая. Берется мазок, если пациент жалуется на зуд или жжение в области мочеиспускательного канала, боли, от умеренной до острой при мочеиспускании, различные выделения из исследуемой области, аллергические реакции, любые боли половых органов, ложные или частые позывы в туалет, кровянистое или гнойное мочеиспускание. Исследование проводимое таким методом очень важное. Оно показывает такие заболевания, которые УЗИ и другие методы, не могут обнаружить.
При таком исследовании легко диагностируется мочекаменная болезнь. Если в моче обнаружен гной, то можно обнаружить пиелонефрит и другие инфекционные заболевания мочевого пузыря и почек.
Если у супружеской пары возникает проблема – не зачать ребенка, то такая процедура так же назначается одному из партнеров – мужчине. При наличии ИППП могут быть огромные трудности, чтобы зачать долгожданного ребенка. Практически все мужчины стесняются проходить эту процедуру, но в этом совершенно нет ничего зазорного. Это обычная процедура, но она может диагностировать начальную стадию опасного, а порой и смертельного заболевания и спасти жизнь. При сбоях в мочеполовой системе у мужчин, а так же наличие заболевания разной локализации, очень отражается на интимной жизни его сексуального партнёра.
Направление на процедуру могут дать различные специалисты: венеролог, уролог, сексопатолог, в зависимости от жалоб пациента.
Подготовка к процедуре
Как правило, к любой процедуре необходимо тщательно подготовиться и отнестись серьезно:
- Обязательное проведение гигиенических процедур. Желательно гигиену половых органов осуществить непосредственно перед сном, но не перед посещением специалиста. Использование гигиенических средств, значительно искажает полученный результат анализов. Если у мужчины наблюдаются обильные выделения из полового органа, то гигиена половых органов производится непосредственно перед визитом к урологу, но категорически нельзя использовать щелочесодержащие и моющие средства.
- Если назначена процедура – забор мазка, то за двое суток строго воздержаться от интимной жизни;
- За неделю, а лучше за 10 дней отменить применение лекарственных препаратов, которые прописаны лечащим врачом. Особенно это касается лекарственных средств, относящихся к антибиотикам. Прием лекарств может значительно исказить картину полученных результатов анализа;
- Для ясной картины мазок проводится только при заполненном мочевом пузыре. Поэтому за два часа до начала процедуры следует не мочиться;
- Заблаговременно отказаться от употребления алкогольных напитков.
Как проходит процедура
Забор мазка в уретре у мужчин процедура быстрая, не занимающая много времени. Процедура проводится стерильным инструментом, который вводится врачом в уретру. Затем делается несколько вращений и инструмент вынимается. У мужчин уретра имеет очень узкий канал, и поэтому очень чувствительная. Поэтому некоторые пациенты могут ощущать болезненность. Если у больного имеется наличие воспалительных процессов, то боль может сохраняться и после проведения процедуры. Если врач квалифицированный и опытный, то он проведет процедуру так, что пациент никакого дискомфорта не ощутит. Единственное, что будет доставлять некий дискомфорт – ощущение легкой рези при первых мочеиспусканиях.
Как только процедура закончена, посев на флору врач убирает в стерильную пробирку, и часть взятого материала аккуратно наносится на стекло. Для определения некоторых скрытых инфекций перед процедурой массажируется специальными движениями мочеполовые органы. Обязательным является проведение диагностики ПЦР. Материал нанесенный на стекло, предварительно на воздухе обсушивается. Затем его окрашивают, и микроскопическим способом исследуют реакцию частиц.
Проведение исследование обычно занимает не более шести дней. Когда у пациента обнаруживается ЗППП или любая инфекция, то лечение проходят оба партнера, так как возможно повторное заражение, передаваемое исключительно половым путем. В период лечения необходимо отказаться от интимной жизни.
Расшифровка анализа
Расшифровать анализы может только специалист уролог. Исследование, которое проведено микроскопическим способом устанавливает:
- Лейкоциты. Нормальным показателем считается наличие лейкоцитов не превышающее пяти. Если показатели превышают норму, то значит, происходит воспаление. Чем выше показатель, тем серьезнее и проблематичнее заболевание. В основном такие показатели дают заболевания такого рода, как простатит и уретрит. Лечение таких заболеваний назначается незамедлительно.
- Эпителиальные клетки. Нормой считается, когда количество клеток не превышает десяти. При значительном превышении нормы, назначается лечение так как протекает воспалительный процесс. Может диагностироваться уретрит, а так же наличие образований (опухолей), доброкачественных или злокачественных образований.
- Слизь. Нормой считается наличие минимального количества. Если показатели сильно превышены, значит протекает воспалительный процесс.
- Бактерии. Бактерии относящиеся к условно-патогенным могут в организме человека быть всегда, не причиняя вред здоровью. Если наличие общего числа бактерий значительно увеличено – значит протекает уретрит.
- Микроорганизмы. Они являются возбудителями многих заболеваний, передаваемые исключительно половым путем. К таким заболеваниям можно отнести: хламидиоз, гонококк, уреаплазмоз и т.д. Если мужчина здоров, то такие бактерии отсутствуют. При обнаружении небольшого количества, значит инфекционное заболевание только началось или заканчивается. Если количество значительно превышено значит болезнь сильно развилась и требует срочного назначения лечения. При таких заболеваниях лечение назначается обоим партнерам.
Противопоказания и преимущества метода
Процедура – забор мазка из уретры, необходимая и несущая важную информацию о заболеваниях, которые обнаружены или отсутствуют. Мазок производится в течении пары минут и практически безболезненно. С помощью нее можно получить полезные сведения о мочевыделительной системе, и о половом функционировании.
Мужчине для профилактики, также необходимо посещать специалиста уролога, так как можно вовремя обнаружить серьезные заболевания. Это даст возможность оперативно назначить необходимое лечение. Во время назначенное лечение, способно полностью избавить от болезни, продлить половую жизнь, сохранить половую функцию.
Противопоказания:
- Высокая температура тела у пациента;
- Нельзя проводить процедуру, когда в организме пациента проходит острый воспалительный процесс;
- При серьезных нарушениях психического здоровья;
- Состояние алкогольного и наркотического опьянение в агрессивной стадии;
- образование, любая травма полового члена;
Многие мужчины, когда получают результаты анализов, и они показывают наличие заболевания, начинают паниковать или уходить в себя. Не стоит этого делать. Необходимо оставаться спокойным, и прийти на повторный прием к врачу. При необходимости и для уточнения диагноза, доктор отправит пациента на дополнительные анализы. Если они не требуются – назначит оперативное лечение. Если обнаружена инфекция, которая передается половым путем, об этом нужно обязательно уведомить своего сексуального партнера. Категорически запрещается проводить самостоятельное лечение, особенно народными средствами. В таких случаях поможет только продуктивное лечение, назначенное опытным врачом.
Как правило, люди бегут к врачу, когда что-то серьезно заболело. Мужская часть населения редко появляются у уролога, считая процедуру болезненной и неприятной. Берегите свое здоровье оно у всех одно. Посещайте уролога регулярно. Именно от своевременного и правильного диагноза, поставленного с помощью различных анализов, зависит жизнь и здоровье человека.
Гинеколочическая клиника “Логон” также оказывает услуги:
Лечебно-диагностический центр «Логон клиника»
Мазок из уретры — обследование для мужчин
![]() Мазок из уретры – лабораторно-инструментальное исследование. Процедура представляет собой забор биологического материала со стенок уретры (мочеиспускательного канала) для дальнейшего изучения под микроскопом. Лаборанты выявляют состав мазка и определяют количество патогенной микрофлоры, естественных микро- и макроэлементов для данной области.
Мазок из уретры – лабораторно-инструментальное исследование. Процедура представляет собой забор биологического материала со стенок уретры (мочеиспускательного канала) для дальнейшего изучения под микроскопом. Лаборанты выявляют состав мазка и определяют количество патогенной микрофлоры, естественных микро- и макроэлементов для данной области.
Содержание
- Показания для анализа
- Что показывает мазок из уретры?
- Какие болезни можно выявить при помощи мазка?
- Подготовка
- Особенности забора при простатите
- Расшифровка результата
- Расшифровка при простатите
- Что делать после сдачи мазка?
Показания для анализа
Анализ назначается в профилактических целях при полноценном осмотре пациента у уролога или на консультации андролога, для выявления определенных патологий мочеполовой системы или общего состояния здоровья мужчины при подозрении на бесплодие или подготовке к ЭКО.
Уролог или другой узкопрофильный врач назначит исследование, если есть жалобы на проблемы с мочеиспусканием, половой функцией, боли или рези. Могут проявиться и другие неприятные симптомы:
- Урина изменила цвет, запах или консистенцию;
- Появились выделения из полового члена;
- Раздражение кожных покровов в области наружных половых органов;
- Невозможность мочеиспускания.
Урологи рекомендуют минимум раз в 6 месяцев проходить профилактический осмотр и сдавать стандартные анализы.
Уролог-андролог, врач высшей категории
![]()
Что показывает мазок из уретры?
Мазок из уретры – одно из наиболее информативных исследований, которое за короткий срок может указать на большинство известных патологий мужской мочевыделительной системы при их наличии.
После оценки результатов, лаборанты определяют, прежде всего, соотношение патогенной микрофлоры относительной нормальной. Помимо этого определяется наличие в биоматериале возбудителя, который привел к развитию воспалительного или гнойного процесса, его разновидность и количество.
Специалисты сразу после изучения соскоба указывают на грибковую, вирусную или бактериальную инфекцию. При этом легко определить степень распространения, острую или хроническую форму заболевания.
Какие болезни можно выявить при помощи мазка?
![]() Исследование можно помочь врачам выявить такие патологии, как:
Исследование можно помочь врачам выявить такие патологии, как:
- Уретрит и его тип по возбудителю. Воспалительные процессы в мочеиспускательном канале.
- Уреаплазмоз. Бактериологическая инфекция, передающаяся половым путем. Характеризуется прозрачными выделениями из уретры, болезненными ощущениями в паху и внизу живота.
- Простатит. Воспаление предстательной железы разного генеза. В зависимости от источника проблемы признаки отличаются.
- Гонорея. Венерическая патология, появившаяся из-за гонококков. Распространяется на слизистые уретры и других органов мочевыделительной системы. Из уретры начинаются обильные гнойные выделения, на слизистых появляются язвочки.
- Хламидиоз. Заболевание, передаваемое половым путем, вызываемое бактериями рода Хламидии. Появляются гнойные выделения, зуд, жжение.
Также анализ может показать и другие патологии, вызванные микроорганизмами.
Цены на услуги уролога
* Представленные на сайте цены не являются публичной офертой! Точная стоимость лечения определяется на приеме у врача. Цены на услуги ведущих специалистов медицинского центра “Радуга” могут отличаться от указанной на сайте стоимости.
Подготовка
Мужчине следует начать готовиться к сдаче анализов за 3-5 дней до назначенной процедуры:
- Отказаться от приема гормональных препаратов, антибиотиков и других тяжелых медикаментов. Если нельзя, стоит рассказать об этом врачу. Лекарственные средства могут повлиять на результат.
- 3-5 дней придерживаться диеты, исключающей жирное, копченое, алкоголь.
- За 2 дня прекратить интимную близость. Важно, чтобы на анализ попала исключительно микрофлора пациента, а не его партнерши.
- Интимную гигиену необходимо провести вечером, с утра лучше отказаться от подмываний.
- За 1,5-2 часа до процедуры не мочиться. Некоторые врачи советуют исключить мочеиспускание в течение 6-8 часов. Кислоты, щелочь содержащиеся в моче могут повлиять на результат.
Если не придерживаться этих правил, уровень патогенной и нормальной микрофлоры изменится искусственно, что повлияет на постановку корректного диагноза. Уролог в индивидуальном порядке может назначить определенные рекомендации по подготовке к сдаче мазка из уретры.
Проведение забора мазка из уретры
Процедура несложная, но малоприятная. Врач перед сдачей анализа рассказывает, как она будет проходить. Забор мазка включает следующие этапы:
- Мужчина ложится на кушетку.
- Медсестра обрабатывает зону обследования: обеззараживает область уретры.
- Проводит легкий массаж уретры: движения рук направлены к отверстию мочеиспускательного канала.
- Отодвигает крайнюю плоть и вводит тонкий мягкий (эластичный) зонд на глубину 3-5 см.
- Прокручивает аккуратно зонд внутри мочеиспускательного канала и извлекают его, помещая в пробирку.
- Обрабатывает зону исследования антисептиками.
Процедура занимает не более 5 минут. В течение 2-5 часов мужчина может чувствовать дискомфорт в уретре, возможны кровянистые выделения.
Особенности забора при простатите
![]() При воспалительном процессе в предстательной железе врачам важно взять на исследование не только мазок из уретры, но и секрет простаты. Поэтому одновременно с процедурой забора мазка сначала проводится массаж предстательной железы через анальное отверстие со сбором секрета, который выделяется через мочеиспускательный канал после манипуляций.
При воспалительном процессе в предстательной железе врачам важно взять на исследование не только мазок из уретры, но и секрет простаты. Поэтому одновременно с процедурой забора мазка сначала проводится массаж предстательной железы через анальное отверстие со сбором секрета, который выделяется через мочеиспускательный канал после манипуляций.
Если секрет взять не удается, сразу после мазка, пациенту рекомендовано сдать анализ мочу – большая часть секрета окажется в ней.
Расшифровка результата
После проведения забора мазка врачи передают биологический материал в пробирке в лабораторию для проведения исследования под микроскопом. Лаборант исследует количественный и качественный состав полученного вещества. В норме в исследуемом материале содержатся:
- Частички плоского эпителия, которым выстлана уретра. Если их много – врачи подозревают воспалительный процесс.
- Лейкоциты. Клетки крови, призванные ликвидировать патогенные микроорганизмы, выполняют защитную функцию. При нормальном состоянии пациента в уретре содержится минимальной количество лейкоцитов, повышение их уровня говорит о начинающемся воспаление.
- Слизь. В норме слизь обеспечивает достаточное увлажнение мочеиспускательного канала. Если ее много развивается патологический процесс.
- Бактерии кокки. Различные безъядерные микроорганизмы составляют нормальную микрофлору мочеиспускательного канала. Если их много – начинается бактериальная инфекция.
- Вирусная или грибковая микрофлора, некоторые виды бактерий. Содержатся в уретре в умеренном количестве. Если зафиксирован рост вирусов или грибков – врачи ставят диагноз грибковая или вирусная инфекция.
Остальные микроорганизмы, элементы и вещества, присутствующие в уретре, свидетельствуют о патологии.
Расшифровка при простатите
Лаборанты проводят микроскопию секрета предстательной железы, аналогичным образом выявляя соотношение содержащихся в нем микроорганизмов с нормой, оценивая цвет, качество и консистенцию.
Присутствие в секрете большого количества бактерий, грибков или вирусов говорит об инфекции. Уролог обязательно назначает дополнительные диагностические мероприятия, чтобы точно оценить состояние здоровья пациента.
Что делать после сдачи мазка?
Если уролог не выявил проблем, важно не пренебрегать здоровьем и регулярно проводить урологические обследования и диагностику у других специалистов.
При выявлении заболеваний мочеполовой системы важно придерживаться следующих правил:
- Четко выполнять рекомендации уролога.
- Не заниматься самолечением: не заменять препараты, их дозировку или частоту приема.
- Если патология инфекционная, важно рассказать половым партнерам о заболевании. Они также должны пройти лечение.
Если после сдачи анализа появились сильные кровянистые выделения или болезненные ощущения не проходят, важно сразу обратиться к врачам.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Показания к назначению и правила проведения анализа мазка на инфекцию у мужчин

Большинство мужчин с опасением относятся к посещению уролога и взятию мазка для выявления мочеполовых инфекций. Зачастую это происходит из-за недостаточной информированности о технике проведения процедуры и важности результатов анализов. Чтобы развеять собственные страхи и записаться на прием к врачу достаточно посетить сайт медицинского центра «GoldenMed» https://www.goldenmed.ru/. Наши врачи расскажут когда, как и зачем нужно пройти исследование на мочеполовые инфекции.
Когда мужчинам назначают анализ мазка
Анализ мазка – процедура, включающая взятие биологического материала, его помещение на предметное стекло и изучение под микроскопом. В некоторых ситуациях взятый биоматериал исследуется без обработки, в других – его предварительно окрашивают специальными веществами. Для обнаружения болезнетворной микрофлоры может использоваться как электронный, так и обычный световой микроскоп.
Биоматериал может браться со слизистых покровов носа, глотки или уретры. Именно последнее исследование и проходят мужчины при подозрении на инфекцию мочеполовых путей. Анализ может назначаться как при наличии выраженных симптомов заболевания, так и при профилактическом осмотре для выявления скрытых инфекционных болезней или при их обнаружении у полового партнера.
Проведение исследования требуется при наличии:
- выделений из мочеиспускательного канала;
- болезненности во время или после мочеиспускания;
- отечности, покраснения гениталий;
- сыпи, зуда;
- частых позывов к мочеиспусканию;
- воспалительных процессов мочевыделительных органов (уретрита, простатита и др.);
- вероятности инфекционного заболевания (гонореи, хламидиоза, герпеса и др.).
Перед сдачей урологического анализа рекомендуется посетить врача для сбора анамнеза, осмотра и получения направления на процедуру.
Типы анализов на инфекции
В зависимости от цели и техники проведения исследования мужчине могут назначить:
- взятие общего мазка на флору;
- анализ на мочеполовые инфекции.
Первый вид исследования применяют для определения состава микрофлоры в уретре, а также количества лейкоцитов и других клеток в биоматериале. Для этого врач или медицинская сестра специальным стерильным зондом берет биологический материал из уретры и тонким шаром наносит его на предметное стекло. Затем биоматериал окрашивается и исследуется под микроскопом. Недостатком такого анализа является возможность заметить наличие инфекции, но не её возбудителя, так как многие микроорганизмы в биоматериале выглядят похоже. Для более точной диагностики врачи назначают мазок на скрытую инфекцию.
Для выявления возбудителя инфекционного заболевания из уретры также берется биологический материал, но помещается не на предметное стекло, а в стерильную питательную среду для выращивания культур бактерий. Проведение исследования включает использование методики полимеразной цепной реакции, способной показать наличие даже малого количества ДНК патогенных микроорганизмов.
С помощью анализа возможно выявить даже бессимптомную инфекцию, при которой мужчина выступает только носителем. Результаты мазка могут быть качественными (показывают только наличие или отсутствие инфекционного агента) или количественными (позволяют сосчитать число вредоносных микроорганизмов).
Подготовка к забору биоматериала
Взятие мазка предполагает проведение небольшой предварительной подготовки. Мужчине рекомендуется за 1-2 дня до забора биоматериала отказаться от половых контактов. Вечером перед прохождением исследования следует принять душ, а утром – воздержаться от похода в туалет за 2-3 часа до процедуры.
Эта мера необходима, чтобы не исказить результаты анализа, так как микроорганизмы смываются с поверхности мочеточника уриной. Несколько часов перерыва от последнего мочеиспускания до проведения процедуры позволяют восстановить количество бактерий, достаточное для получения точного заключения после исследования.
Как берут мазок у мужчин на инфекции

Чтоб обследование было максимально точным, нужно предотвратить попадание микроорганизмов с поверхности кожи в биоматериал, взятый из уретры. Для этого перед взятием мазка врачи предлагают удалить микрофлору с головки пениса, очистив кожу мылом и водой. Затем член обрабатывается изотоническим водным раствором хлорида натрия и подсушивается стерильной салфеткой.
Для забора биологического материала урогенитальный зонд аккуратно вводится в уретру на несколько сантиметров. Бережными, но интенсивными вращательными движениями врач обеспечивает взятие нужного количества биоматериала для проведения исследования.
После извлечения зонда биоматериал тонким слоем распределяют по чистому предметному стеклу, которое отправляется в лабораторию. При проверке на половые инфекции его транспортируют в контейнере, заполненном специальной средой.
Многие мужчины боятся именно процедуры забора биоматериала, так как опасаются боли. Пациенты, которые уже сдавали данный анализ, говорят, что манипуляция доставляет небольшой дискомфорт и почти не вызывает болевых ощущений. Степень дискомфорта или появление болезненности зависят не только от опыта врача, проводящего исследование, но также от наличия и интенсивности воспалительного процесса в мочеполовых путях.
Несмотря на осторожное обращение медработников, в течение пары дней после сдачи мазка поход в туалет может вызывать жжение, зуд или болезненность, так как слизистая оболочка уретры повреждается самим зондом, а затем – мочой. В этот период важно употребление достаточного объема воды, так как недостаток жидкости способствует повышению концентрации мочи и усилению её раздражающих свойств.
Для устранения болевых ощущений врачи рекомендуют выпить обезболивающее, погрузиться в теплую ванну или принять душ.
Интерпретация результатов
После прохождения самого неприятного этапа остаётся дождаться получения результатов исследования. Изучение биоматериала для определения микрофлоры длится 3-4 дня. Полученные показатели отображают содержание эпителия, лейкоцитов, кокковой флоры или других клеток, которых в норме не должно быть.
При нормальных показателях в мазке определяется:
- 0-5 лейкоцитов;
- 5-10 клеток эпителия;
- умеренное количество слизи;
- минимальное количество микрофлоры (до 10 клеток в видимом поле);
- отсутствие трихомонад и гонококков.
При появлении сторонних элементов крови (эритроцитов, эозинофилов) и повышении числа лейкоцитов можно говорить о воспалении. Гонококки, трихомонады, разные виды грибков свидетельствуют о наличии инфекции. Только доктор может корректно интерпретировать результаты обследования и установить диагноз на основе анализа.
Обнаружение скрытой инфекционной болезни в лаборатории занимает 1-2 дня, а чтобы выявить точного возбудителя потребуется ещё несколько дней. При неопределенных показателях урологи рекомендуют повторную сдачу анализов для выяснения количества патогенных микроорганизмов в исследуемом образце.
Наиболее часто мазок на инфекцию используется для выявления:
- хламидиоза;
- герпеса;
- гонококка;
- уреа- или микоплазмы;
- цитомегаловируса.
С учетом симптомов и результатов анализов врач может исключить не соответствующие клинической картине типы инфекционных болезней или внести в список возможных диагнозов новые.
Взятие мазка – довольно неприятная процедура для каждого мужчины, позволяющая точно и в короткое время диагностировать болезнь. Исследование биологического материала поможет обнаружить даже скрытую инфекцию и в кратчайшие сроки перейти к необходимому лечению. Записывайтесь на обследование в клинику «GoldenMed» по телефонам: +7 (495) 984-01-01 или +7 (495) 181-02-03.
Наши специалисты безболезненно и быстро проведут анализы в собственной современной лаборатории, чтобы вы могли как можно скорее выяснить всё о состоянии своего здоровья.
Сыпь на половых органах мужчины
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2019/06/syp-na-polovyh-organah-u-muzhchin.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2019/06/syp-na-polovyh-organah-u-muzhchin.jpg” title=”Сыпь на половых органах мужчины”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 06.06.2019
- Время чтения: 1 mins read
Высыпания в половой зоне у мужчин могут быть вызваны различными заболеваниями. Каждый из недугов имеет свои симптомы и особенности.
Какие болезни чаще всего проявляются сыпью в этой области?
Болезни, вызывающие пятна на половых органах мужчины
- Аллергический дерматит – одно из проявлений аллергии. Возникает как реакция на интимную смазку, латекс презерватива, различные парфюмерные средства. Высыпания также вызываются аллергией на лекарства и продукты питания. Тяжесть аллергических проявлений может быть различной – от мелких красных пятнышек до пузырьковых очагов, называемых крапивницей. Аллергическая сыпь может появляться на коже и слизистых, захватывая не только интимную зону, но и другие участки тела.
- Контактный дерматит , вызванный раздражением кожи гелями, мылом, синтетикой. Сыпь в виде красных пятен чешется и болит. В отличие от аллергии, при этом типе дерматита нет высыпаний на других участках кожи. Она возникает только там, где есть контакт с раздражающим веществом.
- Нейродермит – зудящий дерматоз, вызванный неправильной работой иммунной системы, гормональными нарушениями, проблемами с обменом веществ и некоторыми хроническими заболеваниями. На коже возникают высыпания в виде красных шелушащихся зудящих участков. Из-за расчесов высыпания инфицируются и гноятся. Пятна распространяются по коже интимной зоны, захватывая половые органы и область заднего прохода.
- Баланопостит – воспаление головки и крайней плоти. Причиной сыпи могут стать стафилококки, стрептококки, кишечная палочка. Баланит может быть вызван гарднереллезом. Хотя эта болезнь не считается венерической, возбудителем мужчина заражается от своей партнерши. Баланит и баланопостит, вызванные венерическими инфекциями, как правило, сопровождаются уретритом – воспалением уретры. Красные пятна на слизистой головки могут возникать при различных половых инфекциях – гонорее, хламидиозе, трихомониазе. У больного наблюдаются выделения из мочеиспускательного канала, жжение и резь при мочеиспускании, частые позывы в туалет.
- Молочница – вызывается грибком candida, сопровождается появлением на половых органах и области заднего прохода белых пятен, под которыми обнаруживается красная воспаленная слизистая. Рецидивирующий кандидоз часто наблюдается при сахарном диабете, поэтому при повторяющихся случаях молочницы нужно сдать кровь на сахар.
- Экзема – при этом заболевании на половых органах возникают отечные зудящие красные пятна, папулы и бляшки, покрытые трещинами и корочками. Отличительные черты сыпи – распространение за пределы интимной зоны.
- Паховая эпидермофития – при этом недуге, вызываемом грибком эпидермофитоном, в области паховых складок образуются красные зудящие пятна. В отличие от других заболеваний, высыпания при эпидермофитии не возникают на мошонке и половом органе. Грибок может распространяться по телу, вызывая поражение кожи, ногтей, волосистой части головы.
- Облитерирующий ксеротический баланит (склерозирующий лихен) сопровождается появлением беловато-розовых и красных пятен на головке полового члена и крайней плоти. Заболевание сопровождается сморщиванием тканей и сужением уретры. У пациентов часто возникают проблемы с эрекцией и задержка мочи.
- Витилиго – заболевание, проявляющееся нарушением пигментации. При его возникновении на коже выступают белые пятна. Высыпания безболезненны, не чешутся и не воспаляются.
- Лейкоплакия – сопровождается появлением белых пятен на слизистой половых органов. Болезнь вызывается ороговением (уплотнением) слизистой, причины которого до конца не ясны. Лейкоплакия опасна перерождением в рак, поэтому такие больные требуют врачебного наблюдения.
- Псориаз . Появляющаяся при этой болезни шелушащаяся сыпь сопровождается зудом, воспалением, болезненностью. Псориатические очаги склонны к самопроизвольному исчезновению и последующему повторному рецидиву. Высыпания при псориазе возникают не только в интимной зоне, но и на других участках тела.
Любые высыпания в половой зоне — повод для немедленного обращения к урологу или андрологу.
Какие болезни вызывают появление язвочек на половых органах
| Заболевание | Вид высыпания | Особенности |
| Генитальный герпес – инфекция, передающаяся половым путем. | На коже появляются воспаленные участки, на которых впоследствии выступает пузырьковая сыпь. Затем на ее месте образуются болезненные язвочки. | Герпетическое поражение сопровождается зудом, воспалением, субфебрильной лихорадкой, гриппоподобными симптомами. Заболевание часто рецидивирует. |
| Сифилис | Первая стадия этого заболевания сопровождается появлением язвы – твердого шанкра. Иногда таких изъязвлений может быть два или более. | Язвочки не болят и сами постепенно затягиваются. Однако болезнь при этом не исчезает, а переходит на следующую стадию, постепенно поражая весь организм. |
| Мягкий шанкр (венерическая язва) | Заболевание, которым заражаются во время пребывания в Юго-Восточной Азии. На месте внедрения возбудителя образуются пятна ярко-красного цвета с мягким дном. | Пятна болят и кровоточат. |
| Туберкулез половых органов | При этом заболевании на головке образуются язвочки, которые рубцуются, но появляются снова. | Заболевание сопровождается плохим самочувствием, снижением массы тела, проливным потом. |
Папулы на половых органах
| Заболевание | Вид высыпания | Особенности |
| Ангиокератома Фордайса | Сосудистая патология, проявляющаяся красноватыми бугорками, расположенными на разных участках половой зоны. Постепенно высыпания увеличиваются в размерах и темнеют. | При соприкосновении с бельем и расчесывании возникает кровоточивость. |
| Перламутровые папулы | Особенность строения полового органа, при котором на его поверхности образуются белые перламутровые безболезненные высыпания. | Такое состояние не является болезнью. Это вариант нормы. |
| Контагиозный моллюск | Проявляется белыми папулами на половых органах и других участках тела. Высыпания имеют шаровидную форму и типичное вдавление в центре. При надавливании из них выходит творожистая пробка. | Болезнь часто возникает на фоне сниженного иммунитета, поэтому таким пациентам желательно сдать кровь на ВИЧ-инфицирование. |
Другие типы высыпаний
- Фурункулы – закупоренные сальные и потовые железы. Это обычные прыщи, выступившие в столь необычном месте. Попытки самостоятельно выдавить гнойнички приводят к распространению инфекции.
- Кондиломы (генитальные бородавки) – наросты в виде цветной капусты. Вызываются папилломавирусом, поэтому опасны и заразны. Разрастаются с образованием крупных очагов. Могут нагнаиваться, воспаляться и переходить в рак.
- Папилломы – висячие родинки, также вызываемые папилломавирусом. Подлежат удалению из-за риска травматизации, кровотечений и потенциальной злокачественности.
Что делать при обнаружении сыпи на половых органах
При любых высыпаниях в половой зоне нужно обратиться к врачу. Многие заболевания этой области имеют сходные симптомы, поэтому определить болезнь, не имея определенного опыта и не проводя анализов, очень сложно. Сыпь нельзя самостоятельно выдавливать, мазать мазями, прижигать зеленкой и йодом. Это может вызывать распространение инфекции.
Для постановки диагноза проводятся различные кожные пробы. Пациента осматривают с помощью специальной лампы Вуда, в лучах которой высыпания окрашиваются в различные цвета в зависимости от типа возбудителя – красный, изумрудный, желтый, оранжевый.
Больному назначаются анализы:
- На половые инфекции, выявляющие заражение венерическими болезнями – гонореей, трихомониазом, хламидиозом, микоплазмозом, уреаплазмозом.
- Моча на посев и чувствительность к антибиотикам. С помощью такого исследования можно не только выявить тип возбудителя, но и подобрать эффективный антибактериальный препарат.
- Кровь на СПИД и гепатиты.
- Кровь на сахар.
Можно сдать комплексный анализ на инфекции — Андрофлор. Он выявляет более 20 возбудителей половых заболеваний.
В зависимости от выявленного возбудителя, болезни лечат с помощью антибиотиков, антисептических препаратов, гормональных мазей. При половых инфекциях проводится инстилляция – промывание мочевого пузыря, – во время которой уничтожаются возбудители, обосновавшиеся в мочеполовом тракте. Кондиломы и папилломы удаляют с помощью лазера.
Современная медицина в состоянии устранить высыпания на половых органах. Чем раньше больной обратится в хорошую клинику, тем легче и быстрее будет лечение.
Почему появились пузырьки на члене?
Белые пузырьки на члене – повод для того, чтобы забеспокоиться.
Причина, по которой появились пузырьки на члене, может носить инфекционный и неинфекционный характер. Такой симптом может указывать и на венерическое заболевание.
Основные причины образования пузырьковой сыпи на пенисе следующие:
- Травма кожи полового члена;
- Инфекция;
- Аллергическая реакция;
- Недостаток личной гигиены.
Белые пузырьки на члене
Белые пузырьки на члене могут образовываться при неправильной интимной гигиене. Такие высыпания характерны и для юношей в пубертатном периоде.
Подростковый возраст сопровождается гормональной перестройкой организма.
Сальные железы вырабатывают повышенное количество секрета.

Этот секрет смешивается с эпителиальными клетками и закупоривает протоки желез.
При недостаточной гигиене это приводит к появлению на коже члена белых прыщиков.
Важно! Такое состояние не является патологией и не сопровождается воспалением или болью.
Белые пузырьки на члене могут указывать на развитие стафилококковой инфекции.
Стафилококки – условно-патогенные микроорганизмы и в норме не вызывают заболеваний.
При дисбактериозе или низком иммунитете начинается инфекционный процесс.
К вторичной стафилококковой инфекции может привести травмирование кожи члена. Следствием такого состояния является появление на коже члена пузырьков с беловато-желтым гнойным содержимым.

Такие пузырьки зудят, воспаляются и причиняют выраженный дискомфорт.
Белые пузырьки на члене могут указывать на такое заболевание, как контагиозный моллюск. Сыпь при этой вирусной болезни выглядит как пузырек с вдавленностью в центре.
При выдавливании образования наружу выходит беловатое творожистое содержимое.
Контагиозный моллюск не сопровождается болью, зудом или отечностью. Такие признаки – повод для обращения к врачу!
Заболевание проходит только после исчезновения последнего элемента сыпи.
Прозрачные пузырьки на члене
Водянистые пузырьки на члене образуются из-за аллергии или вследствие генитального герпеса.
Аллергические реакции в паховой области возникают по следующим причинам:
- Ношение синтетического белья;
- Аллергия на средства интимной гигиены;
- Аллергия на средства для стирки нижнего белья;
- Общие аллергические реакции.
Для таких высыпаний характерны зуд и болевые ощущения при прорыве пузырьков.
Прозрачные пузырьки могут образовываться из-за ношения слишком тесного белья.
Вирус генитального герпеса вызывает болезненные проявления при сниженном уровне иммунитета.
Важно! Прозрачные пузырьки на члене – один из симптомов развития генитального герпеса.
Эта болезнь вызывается герпесвирусом 2 типа и передается при незащищенном сексе.
При заболевании возникают отечность гениталий, повышение температуры и воспаление паховых лимфоузлов.

Образуются водянистые пузырьки на члене, которые зудят и причиняют боль.
Позже пузырьки прорываются и на их месте образуется корочка.
Пузырьки на головке полового члена
Причиной, по которой появляются пузырьки на головке полового члена, может быть кандидоз. Это заболевание вызывается условно-патогенными грибками рода Кандида.
Кандидоз развивается на фоне нарушения местной и общей микрофлоры.
Симптомами кандидоза является:
- Образование на головке пениса прозрачных или белых пузырьков;
- Выраженный зуд в области высыпаний;
- Жжение и боль при мочеиспускании;
- Отечность и покраснение полового члена.
Если у вас появились пузырьки на члене – обратитесь за консультацией в нашу клинику.
Баланопостит – симптомы и лечение
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 27 лет.


Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
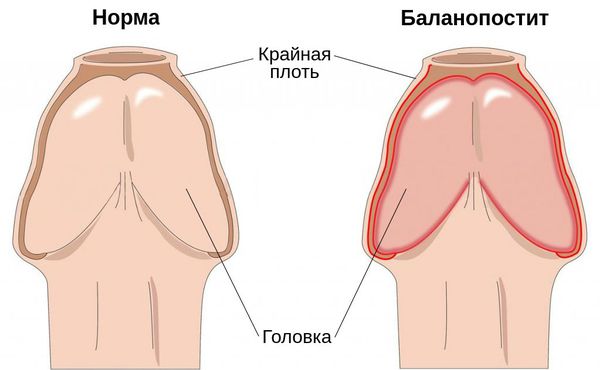
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
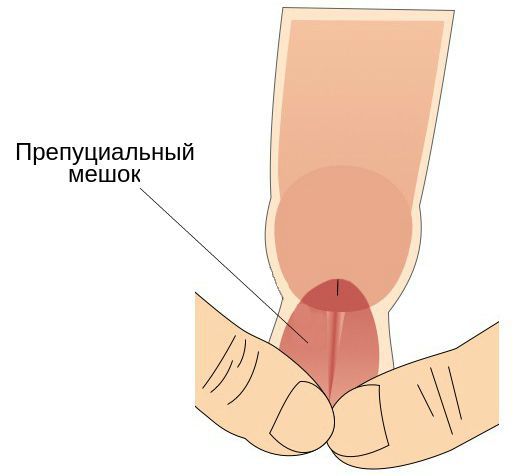
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
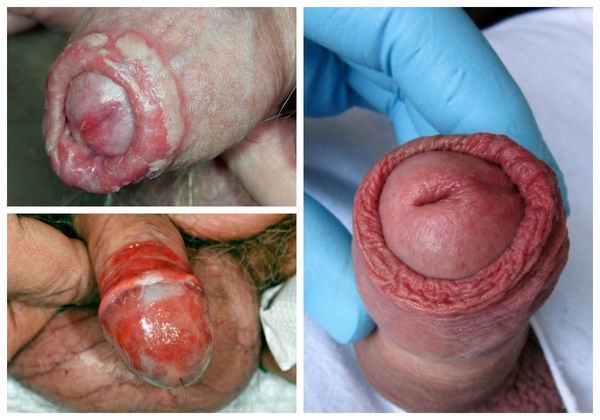
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
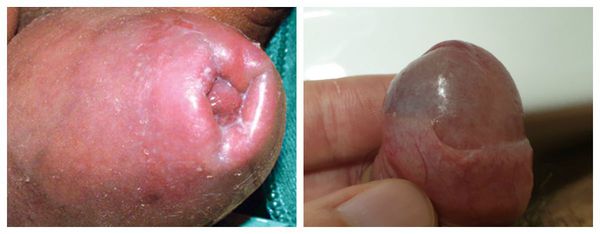
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
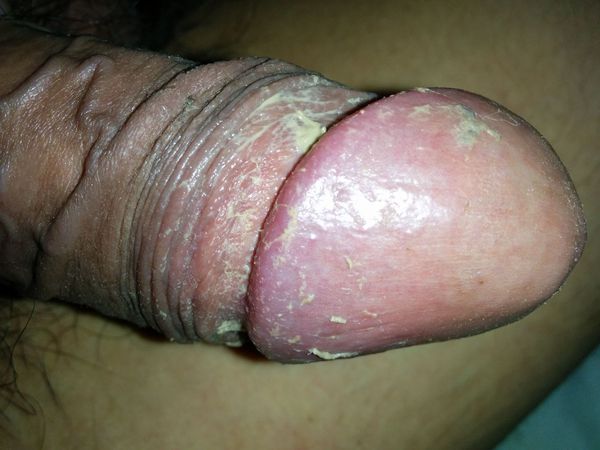
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
- фимоз ;
- парафимоз ;
- стриктура уретры;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
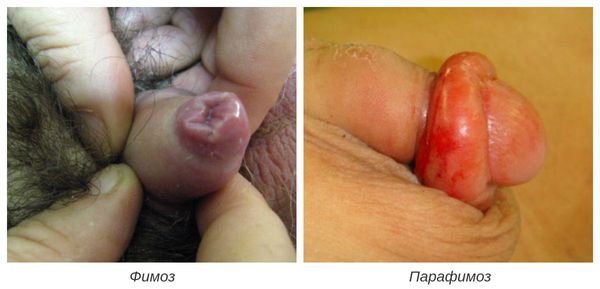
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
Парафимоз — кольцевидное ущемление головки суженной крайней плотью в процессе её раскрытия. При этом вправить обратно головку не удаётся [7] . Это состояние требует незамедлительного обращения к врачу, так как из-за сдавления сосудов головки может развиться некроз (гангрена) головки полового члена.
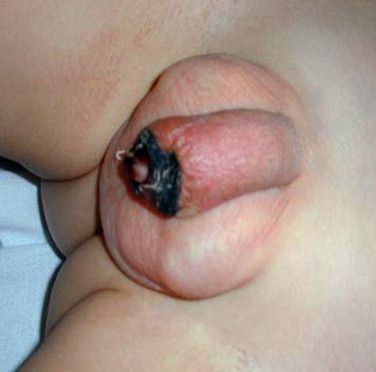
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
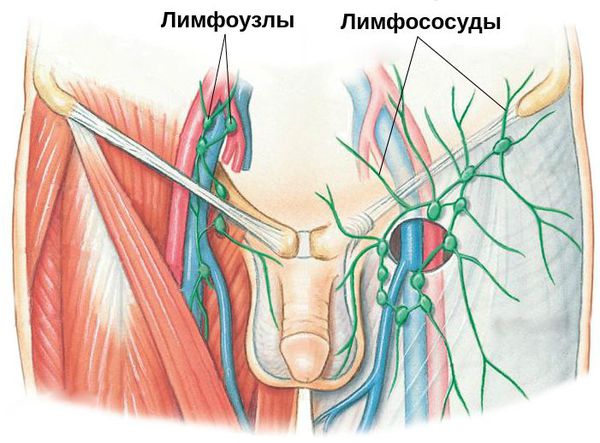
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
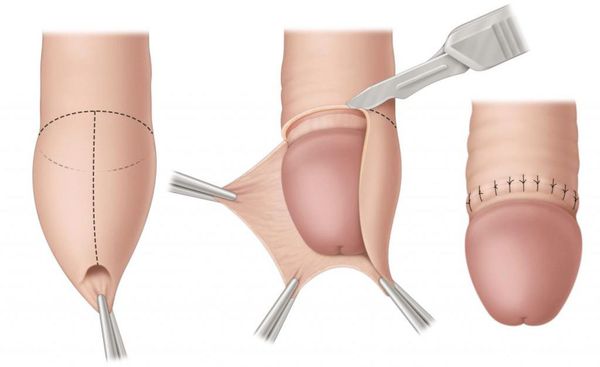
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая “болезнь грязных рук” возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
14 частых причин появления волдырей на члене и как от них избавиться

В статье разберем по каким причинам могут появиться пузырьки или волдыри на члене, и как их лечить. Мы собрали самые часто встречающиеся случаи и добавили много фото – все они 18+, поэтому открываются по ссылке.
Причины появления волдырей на члене
Волдыри на члене могут быть признаком безобидной аллергии или заразного вирусного заболевания. При появлении любых высыпаний и новообразований рекомендуется прервать половую жизнь до диагностики и полного выздоровления.
Крапивница
Крапивница – это реакция на воздействие аллергенов и раздражителей. На половом члене появляется пузырьковая сыпь, кожа краснеет и отекает.
- Остатки стирального порошка на нижнем или постельном белье.
- Гель для душа.
- Смазка.
- Вещества, разрушающие сперматозоиды.
В ответ на воздействие аллергена организм выбрасывает в кровь гистамин, который и вызывает появление мелких ярко-красных или бесцветных волдырей. Множественные пузырьки на члене могут возникнуть сразу, например, при надевании новых трусов без предварительной стирки. Иногда аллергия развивается постепенно.
Дополнительные симптомы: зуд, отек, болезненность, повышение температуры кожи. Через некоторое время на месте волдырей появляются бурые пятна.
Крапивница также может развиться при воздействии тепла или холода, из-за механического раздражения, ультрафиолета.
Как это выглядит:
- Крапивница на крайней плоти и головке – http://prntscr.com/w3s34z.
- Папулезные элементы на пенисе после волдырей – http://prntscr.com/w3s3es.
- Аллергический дерматит в виде водянистых пузырьков на головке члена и коже ствола – http://prntscr.com/w3s3nf.
- Волдыри при паховом аллергическом дерматите – http://prntscr.com/w3s480.
Генитальный герпес
Генитальный герпес передается половым путем. Этот вирус поселяется в организме навсегда, периодически рецидивируя на фоне снижения иммунитета. Причиной обострений обычно являются стрессы, алкоголизм, переохлаждение, переутомление.
При герпесе появлению волдырей предшествует зуд, уплотнения под кожей, жжение, могут увеличиться паховые лимфоузлы. Через 1-2 дня возникают прозрачные пузырьки, наполненные жидкостью.
Через 2-3 дня пузырьки вскроются, на их месте останутся небольшие болезненные язвы. Вскоре они покрываются гнойными корками, которые засыхают и отпадают в течение 10-14 дней.
Язвочки на месте вскрывшихся пузырьков – http://prntscr.com/w3s5rd.
Кандидоз
Кандидоз полового члена обычно характеризуется появлением красных пятен с глянцевой поверхностью. Волдырей как таковых нет, только мелкие красные точки. При обширном поражении пятна разрастаются, по краям образуются маленькие волдыри. Дополнительные симптомы: зуд, жжение, серый налет на головке.
Стрептодермия
Стрептодермия – это воспаление кожных покровов, вызванное стрептококковой инфекцией. Патология часто возникает на фоне опрелости − стрептококк легко внедряется в поврежденные ткани. Для заражения также достаточно микротрещинки на коже члена после интенсивного секса.
При стрептодермии на отекшей покрасневшей коже возникают вялые прозрачные водяные пузыри, склонные к разрастанию – называются они «фликтены». В диаметре достигают 2-3 мм. Содержимое волдыря быстро мутнеет, он покрывается серой коркой и отпадает. На его месте остается розовое пятно. Поверхностное поражение называется «импетиго». Если стрептококк проникает глубже, возникает эктима.
- Импетиго стрептококковое – http://prntscr.com/w3s6on.
- Стрептодермия члена на стадии образования корочек – http://prntscr.com/w3s72v.
Фолликулиты и фурункулы
При фолликулитах и фурункулезах волдыри образуются на месте нагноившейся волосяной луковицы. Фурункулы – это более выраженное воспаление с обширным поражением окружающих тканей. Внешне представляют собой красные волдыри с белой головкой – http://prntscr.com/w3s7px.
Такие волдыри чаще всего провоцирует стафилококковая инфекция. Реже в качестве возбудителя выступают грибки, простейшие. Головка члена не поражается, поскольку на ней нет волосяных фолликулов.
Факторы, провоцирующие появление волдырей:
- Плохая гигиена.
- Низкий иммунитет.
- Бесконтрольный прием антибиотиков, глюкокортикостероидов.
- Повышенная потливость.

Фолликулит — инфекционное поражение средних и глубоких отделов волосяного фолликула, приводящее к его гнойному воспалению
Фолликулит в паху: белые пузырьки на красной коже – http://prntscr.com/w3s8zf. Без лечения фолликулит может перетечь в фурункулез.
Фурункул: одиночный большой волдырь, или чирей – http://prntscr.com/w3s9h5.
Паховая эпидермофития
Эпидермофития – это поражение кожи, вызванное грибком рода хлопьевидный эпидермофитон. Спровоцировать его развитие может излишняя потливость, несоблюдение гигиены, ношение синтетического тесного белья. Заразиться можно в бане, бассейне, через предметы гигиены.
Сначала поверхность кожи краснеет, затем, при отсутствии своевременной терапии, на ней появляются пузырьки и волдыри, корочки, трещины.
Себорейный дерматит
Себорейный дерматит возникает при поражении грибком Malassezia. Это условно патогенные микроорганизмы, которые присутствуют на коже и питаются сальными выделениями. Обильное размножение начинается при повышенной секреции желез. Первые признаки: усиленное слущивание кожного покрова и зуд.
Папилломавирус
Иногда за волдыри принимают новообразования, вызванные папилломавирусом: кондиломы и папилломы.
- Папилломы – http://prntscr.com/w3svt9.
- Кондилома под головкой члена в районе венечной борозды – http://prntscr.com/w3sw0r.

Чесотка
Мелкие волдыри на члене могут быть признаком поражения клещом демодексом. Он селится в волосяных фолликулах, питается кожным салом и эпителием, вызывая сильный зуд. Сначала кожа краснеет, затем на ней появляются бугорки, гнойнички, угревая сыпь.
Атерома
Атерома – это жировик, скопление кожного сала из-за нарушения проходимости протоков желез. Представляет собой плотный безболезненный белый волдырь, который при присоединении инфекции может нагноиться.
Пузырчатка (пемфигус)
Это тяжелое опасное заболевание, вызванное нарушением работы иммунной системы. Антитела атакуют клетки кожи, вызывая ее прогрессирующее поражение. Кожный покров становится рыхлым, в него легко проникает инфекция.
Волдыри и эрозии при пузырчатке – http://prntscr.com/w3t7pe.
Псориаз
Механизм развития этого кожного поражения до сих пор до конца не изучен. Проявляться может мелкозернистыми пузырьками, плоскими волдырями. Провоцирующими факторами могут быть гормональные сбои, снижение иммунитета, наследственная предрасположенность, хронические воспалительные процессы малого таза.
Сифилис
Красный плотный волдырь, похожий на кратер, может быть первичным проявлением сифилиса. Он называется шанкр. Это место внедрения возбудителя – бледной трепонемы.

Бледная трепонема под микроскопом
- Шанкр на члене – http://prntscr.com/w3tc2g.
- Множественные шанкры – http://prntscr.com/w3tcc8.
Вторичный сифилис проявляется пузырьками и сыпью, мокнущими папулами. Член может покрыться волдырями, как на фото http://prntscr.com/w3tcxy.
Контагиозный моллюск
Это заразное вирусное заболевание, при котором на коже появляются куполообразные волдыри с выемками. Причина – проникновение поксвируса. Заражение чаще всего происходит бытовым путем, реже половым. В начале заболевания появляются мелкие пузырьки, как на фото http://prntscr.com/w3tdyy.
В течение 1-3 месяцев они растут и образуют плотные бляшки – http://prntscr.com/w3tef8, http://prntscr.com/w3ten4.
Другие причины
Пузырьки с жидкостью на коже члена могут возникать на фоне механического повреждения, потертости. Это скопление лимфы, которое проходит за 1-2 дня. Мужчины нередко замечают, что надулся пузырь, после секса или интенсивной длительной мастурбации, занятий с помпой.
Прозрачный волдырь может быть кистой или гемангиомой. В качестве примера приведем вопрос с сайта https://www.consmed.ru/dermatovenerolog/view/891825/:





Волдыри на члене могут появляться при красном плоском лишае. Мнение врача с сайта https://03online.com/news/krasnye_voldyri_na_polovom_chlene/2017-1-3-236392:


Интересный случай с мелкими пузырьками с сайта https://03uro.ru/forum/puzyrki-na-chlene:


Диагностика
К какому врачу обращаться: к дерматологу или венерологу.
Для диагностики крапивницы и аллергии выполняют кожные аллергопробы, делают общий анализ крови и анализ на иммуноглобулин.
При подозрении на инфекционную природу высыпаний для выявления возбудителя берут соскоб с пузырьков и язвочек для анализа метолом ПЦР. Если подтверждается присутствие вируса, делают анализ крови на антитела. При фурункулезе содержимое волдыря исследуют на наличие бактерий, определяют их тип и чувствительность к антибиотикам.
Кандидоз изначально диагностируют методом световой микроскопии. Далее берут уретральный мазок, секрет простаты, эякулят на бакпосев.
Что делать, если на члене пузырьки
Методы лечения волдырей зависят от причины их появления. Для терапии аллергической крапивницы назначают антигистаминные препараты: «Лоратадин», «Кларитин», «Супрастин». Для местной обработки головки и крайней плоти используют противоаллергические мази с антимикробным эффектом. При тяжелых формах крапивницы назначают кортикостероидные препараты.

Кларитин оказывает быстрое и длительное противоаллергическое действие. Цена от 220 рублей
Схема лечения герпеса включает:
- Противовирусные средства местного нанесения: «Панавир гель», «Ацикловир».
- Противогерпесные таблетки: «Фамвир», «Ацикловир».
- Иммуномодуляторы: «Панавир».
При стрептодермии назначают антибиотики. Схема лечения:
- «Флемоклав Солютаб» 250 + 62,5 мг трижды в день на протяжении недели.
- Пробиотики: «Нормобакт» на протяжении 2-3 недель.
- Местные обработки волдырей: «Фукорцин» или «Неотанин спрей» по 3-4 раза в день до засыхания корочек.
При фурункулезе назначают мази с антибиотиками, прикладывание ихтиоловой мази, курсовой прием антибиотиков. В тяжелых случаях фурункулезный волдырь вскрывают и прочищают полость.
Для лечения кандидозных волдырей применяют противогрибковые мази и таблетки. Наиболее эффективным средством являются препараты на основе флуконазола.

Препараты на основе флуконазола
Папилломы и кондиломы удаляют либо химическими средствами, либо хирургически. Оптимальным считается радиоволновой метод. Атеромы также удаляют хирургически. Необходимо извлечь капсулу, иначе волдырь вскоре снова появится.
Для лечения демодекоза традиционно применяют метронидазол: по 250 г трижды в день на протяжении 3 недель. Наружно наносят мази «Метрогил» или «Клеон».
Терапия пузырчатки включает местное применение кортикостероидных мазей, прием витамина Е, антибиотиков.
Псориаз неизлечим. Терапия направлена на устранение симптомов. Для этого назначают иммуномодуляторы, препараты с витамином Д для улучшения клеточного обмена, мази с глюкокортикостероидами, солевые ванны.
Волдыри, вызванные паховой эпидермофитией, сначала лечат примочками с хлоргексидином, борной кислотой, обработкой фукорцином. При сильном воспалении пораженную область смазывают «Микозолоном» или «Тридермом». После купирования острой фазы применяют противогрибковые мази: «Клотримазол», «Ламизил».
Тридерм сочетает в себе противовоспалительный, противозудный, противоаллергический эффект. Цена от 650 рублей
Волдыри при контагиозном моллюске при нормальной работе иммунной системы исчезают самостоятельно через 1-2 года. Чтобы не заразить партнера, их можно удалить у врача выскабливанием, выдавливанием, криотерапией, лазером, электрокоагуляцией. Давить такие волдыри самостоятельно нельзя, поскольку в составе творожистой массы находится огромное количество возбудителя.
Себорейный дерматит чаще всего носит хронический характер. Для лечения обострений применяют кортикостероидные мази, УФ-облучение.
Народные средства
Лечить волдыри на члене народными средствами можно только после диагностики и с разрешения врача. В противном случае можно спровоцировать обострение.
При дерматитах в качестве антисептических обработок между нанесениями мази врачи рекомендуют сидячие ванночки с настоем ромашки, шалфея, коры дуба, тысячелистника. Столовую ложку сырья нужно залить стаканом кипятка, настоять 30 минут и вылить в тазик с теплой водой. В ряде случаев для ускорения регенерации кожи разрешены обработки соком алоэ, мазями на основе прополиса, грязевые аппликации.
Для усиления иммунитета можно принимать настойки эхинацеи, женьшеня, элеутерококка. Эффективным иммуномодулятором является настой на пчелином подморе.
Профилактика
Меры профилактики появления волдырей на члене:
- Обеспечить гигиену и вентиляцию паховой области: не носить тесные синтетические трусы, мыться не меньше двух раз в день, при повышенном потоотделении использовать специальные аэрозоли и присыпки.
- Предохраняться при помощи презерватива во время секса (какие бывают презервативы). После контакта с малознакомой партнершей желательно обрабатывать паховую область антисептиком.
- Соблюдать гигиену при посещении общественных бань, бассейнов, саун. Не пользоваться чужими полотенцами и мочалками, не прислоняться к поверхностям.
Заключение
- При появлении волдыря на члене необходимо обратиться к врачу. Самостоятельное выдавливание может привести к распространению инфекции, нагноению и сепсису.
- Нельзя жить половой жизнью и заниматься мастурбацией, ходить в баню, плавать в бассейне до окончания лечения. Причины: распространение инфекции, обострение симптомов, заражение партнерши.




