ЛФК после инсульта: подборка оптимальных упражнений для восстановления движения руки и ноги
По данным Всемирной организации здравоохранения 15 миллионов человек во всем мире ежегодно страдают от инсульта. Из них 5 миллионов человек умирают, а многие выжившие остаются инвалидами.
Избежать инвалидизации помогает реабилитация. Индивидуально подобранный комплекс упражнений при текущем инсульте позволяет человеку восстановить пораженные части тела.
Движения, которые больной привык делать до «удара», теперь выполнить сложно. Но с помощью реабилитолога, специалиста ЛФК и других профессионалов, пациент заново учится работать поврежденной рукой и ногой.
В этой статье мы расскажем, зачем заниматься физической реабилитацией, какую пользу она приносит, а также предоставим комплекс упражнений после инсульта , которые можно делать самостоятельно на дому.

Последствия инсульта
- закупоркой кровеносного сосуда;
- сужением просвета сосуда;
- кровоизлиянием в мозг под воздействием высокого артериального давления.
- слабость, парез или паралич конечностей левой стороны тела или правой;
- нарушение чувствительности;
- проблемы с моторикой пальцев;
- постинсультная спастичность;
- пониженный мышечный тонус;
- проблемы с контролем или координацией движений;
- отеки;
- недержание или задержка мочи;
- потеря памяти;
- проблемы с речью и глотанием;
- нарушение зрения;
- повышенная утомляемость;
- снижение концентрации внимания;
- психологические проблемы.
Необходимость реабилитации для людей после инсульта
Польза упражнений по восстановлению после инсульта для физического и психического здоровья
- восстанавливаются силы;
- повышается выносливость;
- увеличивается скорость ходьбы;
- улучшается баланс тела;
- повышается способность выполнять повседневные рутинные действия;
- снижается риск повторного инсульта.
- улучшение настроения;
- улучшение работы мозга;
- отсутствие стресса;
- повышение чувства собственного достоинства и уверенности в себе, которое может снизиться после инсульта;
- работа с мотивацией — появление целей, к которым нужно стремиться.
Двигательная реабилитация для людей после инсульта
- переворачиваться в постели;
- приподниматься на кровати и сидеть;
- пересаживать с кровати на стул или на туалет;
- вставать с кровати и стоять;
- ходить.
Пример нарушения двигательных функций у пациента после инсульта

Изменение положения тела в постели
- выпрямить здоровые и пораженные конечности;
- под пораженную руку подложить подушку.
- положить подушку под спину, лопатка находится вне подушки;
- выпрямить пораженную руку ладонью вверх;
- пораженную ногу выпрямить и немного согнуть колено;
- здоровую ногу согнуть и положить на подушку впереди больной ноги.
- положить подушку под спину;
- выпрямить пораженную руку, положить ее сверху подушки ладонью вниз;
- здоровую ногу выпрямить и немного согнуть колено;
- пораженную ногу согнуть и положить на подушку впереди здоровой ноги.

Положение тела больного человека стоит менять как можно чаще. В среднем — каждые 40 минут.
Повороты тела в постели
- согните слабую ногу так, чтобы ступня стояла на кровати, или согните оба колена;
- отодвиньте пораженную руку от туловища здоровой рукой;
- поверните голову в сторону здоровой стороны тела;
- отталкиваясь, поворачивайте колени и плечи на здоровую сторону.

Переход из положения лежа. Учимся приподниматься и садиться в кровати

- перевернитесь на пораженную сторону тела;
- осторожно передвиньте обе ноги на край кровати;
- обопритесь на кровать здоровой рукой;
- приподнимайтесь и садитесь на кровати.
- наклонитесь к своей больной стороне;
- медленно опуститесь на пораженную руку, опираясь здоровой рукой на кровать;
- поднимите ноги на кровать;
- перевернитесь на спину.

- сомкните руки в замок;
- делайте «замком» движения вперед и назад, затем вправо и влево;
- наклонитесь вперед и попробуйте дотянуться до пола;
- затем сделайте наклоны вправо, посередине, влево;
- постарайтесь дотянуться до пола и поднимитесь.

Как правильно вставать и пересаживаться с кровати на стул в кресло-коляску
- сядьте на край стула или кровати;
- поставьте ноги на ширине плеч, подвиньте их к ножкам стула или опоре кровати;
- обопритесь руками на подлокотник или сомкните руки в замок (зависит от состояния пациента);
- наклонитесь и сделайте движение вперед;
- встаньте и выпрямите ноги.

- встаньте с кровати;
- повернитесь спиной к стулу, используя здоровую ногу;
- садитесь на стул.

Комплекс упражнений для восстановления движения
Упражнения для руки
- Вытяните руку вперед.
- Двигайте ее назад, сгибая в локте.
- Лягте на спину.
- Сложите руки в замок.
- Тяните «замок» к потолку не превышая 90 градусов.

- Сядьте за стол.
- Поставьте на стол стакан на расстоянии вытянутой руки.
- Попробуйте потянуться к объекту больной рукой.
- Положите здоровую руку на поврежденную руку, захватите стакан обеими руками и двигайте обе руки вокруг стола — влево и вправо.

- Сгибайте и разгибайте кисть.
- Медленно поднимайте руку, держа в руках легкую чашку.
- Возьмите в руку чашку и попытайтесь удержать ее 20 секунд.
- Поднимайте чашку и ставьте ее на место.
- Делайте упражнение с полотенцем — складывайте и раскладывайте его.
- Используйте пластилин. Сделайте шарик и перекатывайте его из здоровой руки в больную.
- Делайте упражнения для пальцев; постукивая, касайтесь каждым пальцем большого пальца.
- Катайте шарик по столу.
- Скомкайте бумагу.
- Пробуйте брать со стола мелкие предметы — монету или пуговицу.
Упражнения на укрепление ног
- Согните ноги в коленях.
- Выгните спину и поднимите здоровую ногу.
- Опуститесь на спину.
- Лежа на спине, разводите ноги в стороны и сводите их.
- Повторяйте не более 5 раз.

- Подложите свернутое полотенце под колено больной ноги.
- Приподнимайте ногу и удерживайте ее на 5 секунд.
- Медленно опустите.
- Сядьте на кровати.
- Положите свернутое полотенце под бедро так, чтобы ступня была оторвана от пола.
- Поднимайте ногу и выпрямляйте колено, затем медленно сгибайте колено.
- Дальше положите свернутое полотенце под больную ногу.
- Передвигайте ногой полотенце вперед и назад.

Узнайте больше о комплексной реабилитации на дому с результативностью до 95% от намеченного результата
Марк Колесник
 Мануальный терапевт, прикладной кинезиолог, йогатерапевт
Мануальный терапевт, прикладной кинезиолог, йогатерапевт
Специализируется на мануальной терапии, прикладной кинезиологии, йогатерапии, рефлексотерапии и энергетической остеопатии. Работает с дисфункциями опорно-двигательного аппарата, внутренних органов, центральной и периферической нервной системы; восстановление различных дисфункций после травм и операций (в том числе застарелых, хронических), инсультов; лечение болевого синдрома различной этиологии.
Образование:
1992 Алма-Атинский государственный медицинский институт (диплом врача-невролога)
2018 Санкт-Петербургский государственный педиатрический медицинский университет (диплом мануального терапевта)
Повышение квалификации:
2008, 2013 Санкт-Петербургский государственный педиатрический медицинский университет (неврология).
Получить бесплатную консультацию по телефону
Светлана Фокеева
 Врач-невролог, рефлексотерапевт, стаж работы более 10 лет
Врач-невролог, рефлексотерапевт, стаж работы более 10 лет
Специализируется на реабилитации и лечении пациентов с заболеваниями центральной и периферической нервной системы, в том числе перенесших инсульт. Также успешно занимается диагностикой и лечением невропатий различного генеза, нейроциркуляторной дистонии (астении), болезни Паркинсона, соматоформной дисфункции вегетативной нервной системы (психосоматических расстройств), черепно-мозговых травм, синдрома «головной боли», и других сосудистых заболеваний головного мозга.
Образование
2008: Санкт-Петербургский государственный Медицинский Университет им. И.П. Павлова (интернатура – неврология).
2007: Северо-Западный государственный медицинский университет им. И.И. Мечникова, Санкт-Петербург (специализация «лечебное дело»).
Повышение квалификации
2015: Санкт-Петербургский институт усовершенствования врачей-экспертов Федерального медико-биологического агентства, Санкт-Петербург (Неврологии и ИРТ, иглорефлексотерапия).
2015: Русская школа остеопатии (Краниосакральная терапия, висцеральные методики).
Получить бесплатную консультацию по телефону
Алексей Федотов
 Инструктор-методист по ЛФК, специалист по адаптивной физической культуре (АФК), специалист по лечебному массажу, стаж более 5 лет.
Инструктор-методист по ЛФК, специалист по адаптивной физической культуре (АФК), специалист по лечебному массажу, стаж более 5 лет.
Специализируется на лечебной и адаптивной физической культуре, лечебном массаже, составлении и проведении индивидуальных программ упражнений, а также комплексном адаптивном физическом воспитании (мотивация на результат). Консультирует сиделок и родственников подопечных по вопросам ЛФК и АФК.
Образование
- 2017: Национальный государственный университет физической культуры, спорта и здоровья имени П.Ф. Лесгафта (Лечебная физическая культура)
- 2017: Национальный государственный университет физической культуры, спорта и здоровья имени П.Ф. Лесгафта (Физическая культура для лиц с отклонениями в состоянии здоровья; адаптивная физическая культура, бакалавриат)
- 2010: Санкт-Петербургский акушерский колледж (специальность «сестринское дело»)
Повышение квалификации
- 2015: Северо-Западный государственный медицинский университет имени И.И. Мечникова (сестринское дело).
Получить бесплатную консультацию по телефону
Татьяна Кирпичева
 Клинический психолог, специалист по кризисной помощи и психологической диагностике, стаж работы более 10 лет.
Клинический психолог, специалист по кризисной помощи и психологической диагностике, стаж работы более 10 лет.
Специализируется на антикризисном консультирование (кризисной помощи), лечении психосоматических расстройств, неврозов, тревожных состояний. Участвует в реабилитации пациентов, перенесших инсульты, а также работает с их родственниками. Проводит патопсихологическую диагностику личности, состояния когнитивных процессов (память, интеллект, абстрактное мышление, праксис), консультирует пациентов с проблемами адаптации и межличностных взаимоотношений.
Подробнее о работе психолога
Кризисная помощь в экстренных ситуациях (болезнь или гибель близкого, потеря работы, любая значимая потеря). Задачи: оценить психологические проблемы, помочь человеку принять ситуацию и не уйти в невроз, не поддаться депрессии и т.д., нейтрализовать негатив и начать двигаться дальше по жизни.
Клиническая психология: работа с людьми с различными заболеваниями (например, перенесшими инсульт), у которых значимая часть проблем находится в области расстройств психологической сферы. Психолог является ключевым звеном в процессе реабилитации и выздоровления после любой болезни, а психологическая реабилитация после инсульта имеет важнейшее значение. Задачи: добиться позитивной динамики в отношении к себе, к заболеванию, к окружающим.
Психолог исполняет функцию «адвоката» пациента, помогает наладить связь с родственниками и внешним миром (социальная адаптация). Задачи: вывести из состояния шока; мотивировать пациента на восстановление, снять тревожность (информированные пациенты восстанавливаются быстрее), оказать психологическую помощь и поддержку.
Образование
- 2001: Санкт-Петербургский государственный университет, Санкт-Петербург, факультет психологии (психологическое консультирование)
- 2017: Институт Психотерапии и Медицинской Психологии им Б.Д. Карвасарского (клиническая (медицинская) психология)
Повышение квалификации
- 2018: Личностно-ориентированная (реконструктивная) психотерапия по Карвасарскому, Ташлыкову, Исуриной в лечении невротических расстройств, пограничных состояний и зависимостей (Институт психотерапии и клинической (медицинской) психологии им Б.Д. Карвасарского)
- 2016: Экзистенциальная психотерапия и консультирование Институт практической психологии Иматон (Институт психотерапии и клинической (медицинской) психологии им. Карвасарского)
- 2016: Основы современной сексологии и семейной терапии (Ассоциация когнитивно-поведенческой терапии)
- 2016: КПТ депрессивных расстройств и депрессивного поведения (Ассоциация КПТ)
- 2015: Введение в травма-фокусированную КПТ (Международное медико-психологическое объединение «Доктор Борменталь»)
- 2014: Основы психологической коррекции пищевого поведения по методу «Доктор Борменталь» (Internanional Coaches Union)
- 2013: Международная программа подготовки коучей (Институт практической психологии Иматон)
- 2012: Методическая подготовка бизнес-тренеров (Институт практической психологии Иматон)
- 2012: Интенсивные краткосрочные психотерапевтические технологии. Практика использования (ИПП Иматон)
- 2011: Профилактика и коррекция психологических проблем у детей дошкольного возраста(ИПП Иматон)
Получить бесплатную консультацию по телефону
Кристина Саксина
 Логопед (медицинский логопед-афазиолог), стаж работы более 5 лет.
Логопед (медицинский логопед-афазиолог), стаж работы более 5 лет.
Специализируется на консультировании и логопедической реабилитация лиц, перенёсших инсульт (афазия, дизартрия, логопедический массаж, артикуляционная гимнастика, обучение самомассажу). Консультирует и проводит коррекционную работу с людьми с ОВЗ (ограниченными возможностями здоровья), с ЗПР (задержкой психического развития), с умственной отсталостью, девиантным поведением. Одна из специализаций – психологическая адаптация детей с ОВЗ в образовательных условиях.
Образование
- 2017: Институт специальной педагогики и психологии имени Рауля Валленберга, факультет дополнительного образования, квалификация «Логопед»
- 2011: Санкт-Петербургский Государственный Университет, факультет Психологии, квалификация «Специальный психолог»
Повышение квалификации
- 2018: 1-й Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова (кафедра педагогики и психологии ФПО, «Логопедия»)
- 2018: 1-й СПГМУ им. акад. Павлова (кафедра педагогики и психологии ФПО «Оценка и ведение больных с дисфагией»)
- 2018: 1-й СПГМУ им. акад. Павлова (кафедра педагогики и психологии ФПО «Клиническая психология и специальная педагогика для логопедов взрослой сети»)
Восстановительная гимнастика после инсульта: как ускорить восстановление
Многие часто задаются вопросом о том, как ускорить восстановление после инсульта, последствия которого затрагивают центральную нервную систему и головной мозг пострадавшего. Эффективность реабилитации пострадавшего человека в большей степени зависит от действий его родственников и близких.
Что необходимо сделать дома?
При несвоевременно начатом процессе восстановления, у пациента наблюдается полный или частичный паралич, нарушения в работе речевого аппарата, потеря памяти, слуха и снижение зрения. Наиболее тяжелые последствия инсульта, — это кома и отечность мозга.
Прежде чем, как восстанавливать правую или левую сторону после инсульта, близкие и родные пострадавшего должны обеспечить:
- Комфорт. Реабилитационный процесс дома требует позитивной атмосферы и комфортной обстановки. Родственникам необходимо создать хорошо проветриваемую и освещаемую комнату. Также следует поставить кровать со специальным матрасом, который снизит вероятность возникновения пролежней. Подушка должна обеспечивать хорошую фиксацию головы, изготовленной из неплотного материала.
- Питание. Приготовленная пища должна быть в меру теплой и вкусной. Рекомендуется делить еду на 4-5 приемов, последний из которых подается не позже 2 часов до сна. Блюда готовятся без использования соли, в запеченном или отварном виде. Для уточнения диетических норм, следует обратиться к лечащему врачу.
- Гигиена. Основная проблема, замедляющая процесс реабилитации, — это пролежни, которые появляются при давления твердых кресел, кроватей или при неправильных поворотах и движениях. Чтобы этого избежать, необходимо проводить своевременную гигиену тела и каждый день ухаживать за пациентом. Кожа пострадавшего должна содержаться в чистоте, без излишней влажности или сухости.
Также следует расположить домашние вещи таким образом, чтобы человек, перенесший инсульт, смог достать их без поднимания туловища на носки. Рекомендуется накрыть стол слегка влажным полотенцем во избежание скольжения посуды. На ручки таких приборов, как бритвы, расчески, ложки и прочее, следует надеть поролоновую накладку.
Лечебная гимнастика после инсульта
Использование лечебной гимнастика после инсульта позволяет восстановить двигательно-опорную функцию пациента, возвращая его к нормальной жизни. На первом этапе восстановительного периода, лечебные упражнения выполняются в больнице под контролем лечащего врача.
После выписки, оздоровительная гимнастика проводится под наблюдением родных и близких пациента. Родственники больного должны соблюдать определенные правила, с помощью которых значительно повышается шанс на полное восстановление:
- Упражнения после инсульта не должны сопровождаться болезненными ощущениями, в особенности их усилением. Если у родственника все же присутствуют незначительные боли, спустя несколько занятий они ослабеют, — организм привыкнет к физическим нагрузкам, из-за чего делать комплекс упражнений станет намного легче.
- Перед проведением лечебной гимнастики после инсульта, тело необходимо предварительно разогреть. Для этого хорошо подходит душ или горячая ванная. При их отсутствии, можно воспользоваться горелкой, которая прикладывается на восстанавливаемое место. Эта процедура позволяет снизить болезненные ощущения и скованность в мышечных тканях.
- Больной должен начинать упражнения с осторожностью, постепенно увеличивая динамику и амплитуду. Родственнику или близкому человеку необходимо следить за ходом выполнения физкультуры во избежание боли или неприятных последствий.
- Комплекс лечебной физкультуры должен выполняться ежедневно. Больному необходимо предоставить все условия для того, чтобы упражнения вошли в привычку. Выполнение физкультуры каждый день ускорит процесс восстановления.
Главное преимущество восстановительной гимнастики после инсульта, с помощью которого достигается улучшение общего состояния пациента, — это насыщение кровью парализованных частей тела. Правильно выполняемые упражнения способствуют восстановлению мышечной памяти и активизации кровеносных сосудов.
Упражнения для рук
Прежде чем, как разрабатывать руки после инсульта, пациенту необходимо разогреть их с помощью нагретого полотенца или обычной горелки. Основной комплекс упражнений при парализованных конечностях:
- Пальцы сомкнуть в замок, после чего поднять их над головой на максимально возможное время и отвести по сторонам. Важно, чтобы локти поднятых рук были выпрямленными. Данное упражнение для рук после инсульта следует выполнять до тех пор, пока не возникнет небольшое утомление.
- Из положения лежа расположить конечности вдоль туловища. Затем необходимо согнуть правую руку в локтевом суставе и медленно опустить. Действие повторить левой конечностью. Данную зарядку после инсульта следует выполнить каждой рукой по 10 раз. Если пациент способен сделать больше, — останавливать его не нужно.
- Высыпать в глубокую миску карандаши, ручки, пуговицы и другие мелкие предметы, обладающие разной формы. Основная задача, — это поочередное перекладывание объектов с миски в другую емкость. Такое упражнение позволяет улучшить моторику.
Перед тем, как восстановить руки после инсульта, необходимо помнить о гипертонусе мышц, который является главной проблемой при разрабатывании конечностей. Из-за продолжительного отсутствия двигательной функции, мышечные ткани теряют эластичность и укорачиваются, из-за чего движения становятся скованными.
Процесс восстановления рук после инсульта может замедляться в том случае, когда больной не выполняет никаких действий при помощи парализованной конечности, нагружая только здоровую. Особо важно проследить за тем, чтобы помимо комплексных упражнений, пациент напрягал нефункционирующую руку в бытовых условиях.
Прежде чем, как разрабатывать левую руку после инсульта, необходимо проконсультироваться с лечащим врачом, который сможет подобрать наиболее эффективный комплекс упражнений.
Упражнения для ног
Упражнения для ног после инсульта, — это особо важный процесс, благодаря которому пациент может восстановить функции опорно-двигательного аппарата и вернуться к нормальной жизни. Комплекс тренировок для разработки нижних конечностей тела:
- Из положения сидя откинуться на подушку, взявшись обеими руками за кровать, ноги при этом следует вытянуть перед собой. После этого необходимо начать плавные прогибы туловища при одновременном отведении головы назад. Далее пациент делает глубокий вход на 5 сек., после чего возвращается в исходное положение. Количество данных упражнений при инсульте составляет от 6 до 8 раз.
- Сесть на удобную поверхность и выпрямить ноги, после чего медленно откинуть руки назад, запрокидывая голову и выпрямляя спину. Далее вести лопатки и задержаться в этом положении на несколько секунд. Упражнение повторить от 4 до 6 раз.
- Согнуть ноги в коленных суставах и лечь на твердый пол, после чего поднимать их поочередно к грудной клетке, удерживаясь в данной позиции на протяжении 10-15 сек. При необходимости можно помогать руками. Этот комплекс упражнений после инсульта способствует восстановлению работоспособности тазобедренных суставов.
- Принять удобное положение на боку с одновременным сгибанием колен. Попытаться как можно сильнее развести колени по сторонам, задерживаясь в этой позиции на 10 сек. Важно, чтобы стопы не отрывались друг друга.
Помимо вышеописанных упражнений после инсульта, восстановление здоровой функции ног возможно при помощи более простых действий. Так, пациенту рекомендуется 3-4 раза в день выполнять поочередные махи конечностями и подниматься на носки, держась за стену.
Упражнения для туловища
Чтобы восстановить хорошую координацию движений, необходимо воспользоваться специальной физкультурой после инсульта, которую следует выполнять каждый день. Комплекс из наиболее эффективных упражнений для туловища:
- Вытянуть и соединить руки между собой, после чего выполнить вперед наклонные действия корпусом. В первые несколько дней данное упражнение рекомендуется выполнять сидя, после чего, — стоя. Повторять их необходимо от 15 до 20 раз.
- Подтянуть колени к грудной клетке в положении лежа на полу. Затем опустить одну ногу на пол, придерживая вторую руками. Упражнение в значительной степени прорабатывает мышечные ткани пресса.
- Из положения сидя выставить руки на пояс, после чего выполнять наклонные движения корпуса в разные стороны. При улучшении самочувствия, упражнение рекомендуется выполнять стоя.
Чтобы нормализовать мышечные волокна на шее, пациенту необходимо делать непродолжительные движения головы в правую и левую сторону. Для восстановления пальцев рук, их следует сгибать и разгибать по 15-20 раз.
Как помочь себе самому
Вопреки распространенному мнению, самостоятельно заниматься ЛФК после инсульта на дому категорически запрещено, даже если перенесшееся заболевание характеризуется отсутствием негативных симптомов. На первом этапе пациенту в любом случае требуется сторонняя помощь, — от медицинских работников или родственников.
В это время близким людям необходимо позаботиться о том, чтобы больной не зацикливался на негативных мыслях и сосредотачивался на правильном выполнении ЛФК после инсульта. Помимо лечебной физкультуры, необходимо помнить о своевременном приеме прописанных медикаментов, физиотерапии и массаже.
ЛФК при инсульте: комплекс упражнений и советы

Изображение носит иллюстративный характер
Одной из первостепенных задач восстановительного периода после инсульта является возобновление двигательной функции конечностей. Именно на них в большей степени замыкается неврологический дефицит при этом заболевании. Начинать восстановление движений нужно практически с первых суток после возникновения инсульта.
Общие особенности упражнений характеризуются такими моментами:
1. Понижение мышечного тонуса и напряжения. Любой инсульт вызывает паралич, характеризующийся гипертонусом мышц и повышенную возбудимость;
2. Улучшение микроциркуляции. Инсульт нарушает иннервацию всех тканей. Как следствие – нарушение их кровоснабжения;
3. Профилактика контрактуры. На фоне длительного неврологического дефицита и спастического паралича дополнительно возникает застывание мышц, находящихся в состоянии постоянного напряжения;
4. Защита кожи конечностей от пролежней. Особенно это актуально в отношении ног. В местах наибольшего давления и соприкосновения, которыми являются пяточные области, чаще всего возникают пролежни;
5. Возобновление тонких движений. Относятся к самым важным функциям конечностей, которые собственно, и характеризуют полное восстановление работы нервной системы. Наиболее это актуально в отношении кистей и верхних конечностей в целом.
Перед началом любых упражнений после инсульта желательно проконсультироваться с лечащим врачом, а еще лучше с узким специалистом — реабилитологом. Он поможет не только подобрать правильный комплекс упражнений, но и рассказать о всех тонкостях и этапах их выполнения. В общих чертах стоит указать на такую особенность: все упражнения должны начинаться из более простых с постепенным расширением их объема в зависимости от функциональных способностей пациента.
На фоне лечебной физкультуры даже больные с идентичной проблемой и тяжестью инсульта могут восстанавливаться по-разному. Поэтому не стоит человека сильно перегружать. Это настолько же вредно, как и отсутствие лечебной гимнастики вообще. Перед выполнением любого комплекса упражнений лучше разогреть ткани, на которые будет направлено их действие. Если есть возможность, то для этих целей подойдут теплые водные процедуры. В случае наличия противопоказаний или иных причин, по которым это действие не выполнимо, достаточно будет легкого массажа в течение 15 минут непосредственно перед упражнениями. В крайнем случае, согреть пораженные конечности можно с помощью грелки.
Всем больным после тяжелых инсультов с грубым неврологическим дефицитом обязательно должен помогать кто-то из близких, поскольку самостоятельно справиться с такой задачей они не в силах. Лучше, если комплекс упражнений будет выполняться 2-3 раза за сутки своеобразными короткими курсами, занимающими около одного часа. Они не должны вызывать у больного выраженной усталости и переутомления. Если таковые возникают, это говорит о несовместимости нагрузок и фактических способностей пациента на конкретном этапе реабилитационно-восстановительного периода.
Строгий индивидуальный подход с четким соблюдением общих правил лечебной физкультуры можно назвать единственным правильным шагом на пути к быстрому восстановлению больных после инсульта.
Упражнения в условиях постельного режима
Конечно же, в таком случае крайне тяжело что-то сделать в большом объёме, поскольку функциональные способности больных очень ограничены. Поэтому помогать нужно, окружающим таких пациентов, людям. Данный комплекс упражнений должен выполняться всеми лицами в остром периоде после любого инсульта, а также тем, у кого имеется тяжелый спастический паралич конечностей с выраженным повышением тонуса мышц. Такие больные не способны разогнуть конечности, так как они стойко фиксируются в согнутом положении. Упражнения должны быть направлены на уменьшение тонуса и постепенное увеличение амплитуды движений.
Типичная гимнастика выглядит так:
1. Простое разгибание и сгибание пальцев и кистей, предплечий и локтей, стоп и коленей, движения конечностей в плечевых и тазобедренных суставах;
2. Вращательные движения указанными сегментами. Выполняются при помощи тех, кто ухаживает за больными. Они должны имитировать те движения, которые способен выполнять здоровый человек;
3. Упражнение для восстановления руки. Растягивание спазмированных конечностей при помощи лонгет и других приспособлений. Показано при стойком параличе. Для этого согнутая конечность постепенно разгибается от пальцев и фиксируется бинтом к твёрдой плоской дощечке или другому приспособлению. Поэтапно производятся такие же действия с вышележащими участками руки (кистью и предплечьем). В таком положении конечность фиксируется на полчаса, но можно и дольше, если у пациента это не вызывает дискомфорта;
4. Над кроватью подвешивается полотенце. Следующее упражнение могут выполнять лица с восстановленной функцией кисти. Для этого полотенце захватывают ею и производят все возможные движения (отведение и приведение, поднимание-опускание в плече, сгибание-разгибание в локте). Постепенно полотенце поднимают выше и выполнение упражнений затрудняется собственным весом больного;
5. Из полоски резины средней толщины и ширины необходимо сделать кольцо, диаметром 40 см. При помощи этого приспособления можно выполнять большое количество упражнений. Оно накидывается между кистями, предплечьями, рукой и ногой, кистью и любым предметом. При этом растягивают резинку путем разведения её концов друг от друга;
6. Для устранения мышечного спазма нижней конечности в подколенной области укладывается жесткий валик, толщина которого постепенно увеличивается. Таким образом достигается растяжение мышц и увеличение объёма движений;
7. Обхватывание голеней над голеностопным суставом с дальнейшим сгибанием-разгибанием ног в коленных суставах путем скольжения стоп по постели;
8. Лежа в кровати, необходимо плавно поднять руки над головой и попытаться ухватиться за её спинку. После этого выполняются неполные подтягивания с одновременным вытягиванием стоп и пальцев (как бы потягивания);
9. Упражнения для глаз. Восстанавливают функцию подвижности глазных яблок и адаптации зрения. Для этого нужно произвести движения глазами в разные стороны по несколько раз. Круговые движения. Повторяют процедуру с закрытыми веками;
10. Фиксация взора в одной точке с последующими вращательными, кивательными и круговыми движениями головы без отрыва от этой точки фиксации;
Упражнения в сидячем положении
Они направлены на восстановление целенаправленных движений руками, укрепление спины и подготовку ног к ходьбе. Их техника такая:
1. Больной переводится в положение сидя, руками хватается за края кровати. На вдохе производится прогибание в спине с одновременным вытягиванием туловища в состоянии напряжения. На выдохе следует расслабление. Цикл состоит из 8-10 повторений;
2. Исходное положение сидя на кровати, ноги на уровне тела (не опускаются). Поочередно поднимают и опускают левую, а затем правую ногу несколько раз;
3. Исходное положение сидя в постели. Руки отводятся назад. На вдохе производят максимальное приближение лопаток друг к другу с одновременным запрокидыванием головы сзади. На выдохе следует расслабление;
Упражнения в положении стоя
Показаны после расширения двигательного режима и частичного восстановления больного. Их главная цель – восстановление тонких движений для максимального устранения неврологических нарушений. Типичные примеры выглядят так:
1. Поднимание спичечного коробка с пола или стола. Отрабатывает целенаправленные тонкие движения;
2. Исходное положение стоя с опущенными руками. На вдохе поднимают руки вверх над головой, одновременно потягиваясь и вставая на пальчиках. На выдохе расслабляются, сгибая туловище книзу и опуская. Повторяют несколько раз;
3. Сгибание-разгибание кисти в кулак при помощи эспандера с одновременным отведением рук от туловища;
4. В положении стоя, ноги на ширине плеч, руки укладываются на пояс. Производятся наклоны туловища вправо-влево, вперед-назад;
5. Из предыдущего исходного положения выполнить упражнение ножницы (поочередное перемещение, вытянутых перед собой перекрещенных рук, на противоположную сторону;
6. Приседания из исходного положения стоя с соединенными стопами. Во время выполнения упражнения необходимо максимально ровно держать спину и не отрывать пятки от пола;
Во время выполнения упражнений, относящихся к этапу восстановления тонких движений, можно продолжать гимнастику с предыдущих этапов, особенно, если она укрепляет мышцы и расширяет объемы движений в целом. Разрешается лечебная физкультура с использованием легких гантель и силовых упражнений.
Для того, чтобы лечебная физкультура действительно носила восстановительный характер она должна стать частью образа жизни больного.
Цистоскопия показания, противопоказания и особенности проведения процедуры
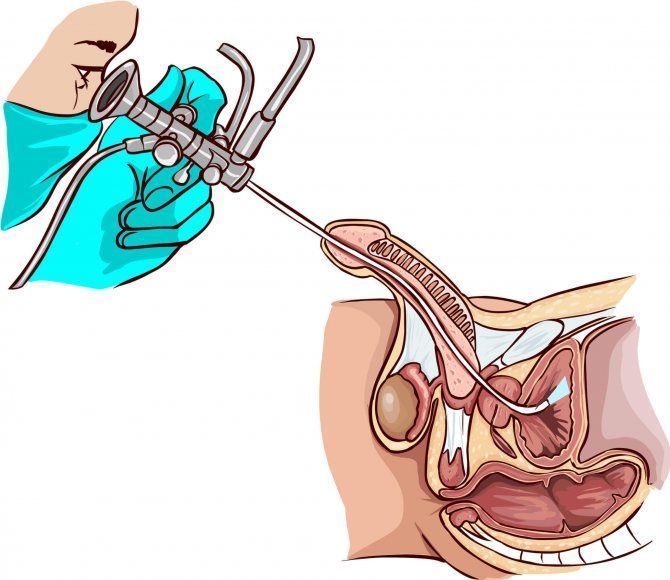
Эндоскопические исследования полых органов в медицине относятся к важным диагностическим процедурам. Для обнаружения патологических очагов и прицельного забора биоматериала в мочевом пузыре используют цистоскопию. Как проводится процедура, насколько она болезненна и какие могут быть осложнения, расскажут врачи медицинского центра Dr. AkNer.
Особенности манипуляции
Цистоскопия мочевого пузыря у мужчин проводится под анестезией. Прибор представляет собой гибкую тонкую трубку, на которую установлены осветительный прибор и оптическая система. Врач аккуратно вводит его в уретру, пока не достигнет мочевого пузыря.
Специалист осматривает поверхность полости, может выполнять врачебные манипуляции. Особенности проведения процедуры у мужчины связаны с тем, что длина уретры варьируется от 16 до 22 см. Введение эндоскопа требует осторожности и опыта врача, манипуляция доставляет ощутимый дискомфорт. Именно поэтому чаще процедуру проводят под общим наркозом.
По причинам проведения различают:
Показания
Цель цистоскопии может быть разной. Процедуру используют как в диагностических целях, так и для проведения небольших хирургических вмешательств. Среди показаний:
болевой синдром в пояснично-крестцовом отделе позвоночника;
опухолевые процессы мочевого пузыря;
простатит, сопровождающийся частыми позывами к мочеиспусканию;
аденома и онкологические изменения простаты;
диагностика мочекаменной болезни с локализацией конкрементов в мочевом пузыре;
энурез, если нет неврологических и психологических патологий;
гематурия (наличие крови в моче);
аномалия строения мочеполовой системы;
контроль эффективности лечения.
Терапевтические показания
С помощью цистоскопии исследуют не только стенки мочевого пузыря и его содержимое, но и выполняют терапевтические вмешательства.
Дробление и эвакуация небольших камней.
Коагуляция язв и эрозии, расположенных в мочевом пузыре или уретре.
Удаление малых опухолей и полипов с последующей коагуляцией раневой поверхности.
Удаление инородных тел и восстановления проходимости мочевыводящих путей.
Удаление сгустков крови, гноя.
Введение лекарственных препаратов с целью промывания пузыря и уретры (обычно промывочные воды собираются для анализа).
Как подготовиться к обследованию
Перед цистоскопией необходимы гигиенические процедуры наружных половых органов. Если предполагается общая анестезия, она потребует предварительного отказа от пищи в течение 10-12 часов.
Процедура выполняется с помощью подвижного (гнущегося) или неподвижного эндоскопа. Первый – более современное устройство, он имеет больше возможностей, доставляет меньше дискомфорта. Такое оборудование используется в клинике Dr. AkNer.

Сама процедура безболезненна, дискомфорт вызывает непосредственное введение аппарата. Для женщин чаще всего применяют местное обезболивание, вводя в уретру теплый раствор новокаина или другого анестетика.
Во время процедуры пациент лежит на спине на урологическом кресле. Многих интересует, сколько по времени цистоскопия длится. Как правило, процедура занимает 15-20 минут. В ходе процедуры врач может также провести биопсию: взять небольшой участок ткани для дальнейшего гистологического исследования.
Когда нельзя проводить процедуру
Противопоказания цистоскопии делятся на местные и общие. К первой группе относятся воспалительные патологии в уретре или мочевом пузыре в стадии обострения. Во второй группе:
почечная недостаточность в периоде декомпенсации;
обострение печеночных патологий;
острое воспаление предстательной железы;
повреждение или непроходимость мочеиспускательного канала;
кровотечение неясной этиологии;
Последствия процедуры
Цистоскопия – это исследование, которое предполагает вмешательство в организм. После окончания действия анестетиков пациенты часто жалуются на чувство жжения и дискомфорта в уретре. Для мужчин характерны частые позывы к мочеиспусканию, в некоторых случаях наблюдается выделение светло-розовой слизи. Чтобы уменьшить выраженность симптомов, допускается прием обезболивающих средств.
Если в течение трех дней после проведения манипуляции появляется свежая кровь из уретры, повышается температура, ухудшается общее состояние, необходимо как можно скорее обратиться к врачу.
В клинике Dr. AkNer цистоскопия проводится современным гибким эндоскопом. Применение тщательно подобранной анестезии позволяет минимизировать дискомфорт от процедуры. Записаться на прием к врачу вы можете по телефону или через онлайн-форму на сайте.
Цистоскопия
Цистоскопия – эндоскопический вид диагностики, применяемый для исследования внутренней поверхности мочевого пузыря. Метод является инвазивным, так как сопровождается проникновением специальной оптической системы (цистоскопа) в полость мочевого пузыря через уретру (мочеиспускательный канал).
По мере продвижения цистоскопа в пузырь также производится осмотр слизистых оболочек самой уретры (уретроскопия).
Цистоскопия позволяет детально рассмотреть и оценить состояние внутренних покровов мочеиспускательного канала и мочевого пузыря, выявить возможные патологии и определиться с дальнейшей лечебной тактикой.
В сравнении с привычным рентгенологическим или ультразвуковым исследованием цистоскопия является наиболее информативным диагностическим методом.
Инструменты для цистоскопии
Цистоскоп – это отдельный вид эндоскопического инструментария, который представляет собой длинную трубку, оснащенную осветительной системой. Через внутренний канал цистоскопа в мочевой пузырь подают специальную жидкость для орошения слизистых оболочек и вводят дополнительные инструменты для выполнения различных медицинских манипуляций, например, щипцы для отбора биоматериала на гистологию, диатермоэлектроды для удаления полипов, катетеры для установки их в мочеточники и т. д.
В урологической практике применяю 2 вида цистоскопов – гибкий и стандартный негнущийся (жесткий). Посредством жесткого цистоскопа врач осматривает полость мочевого пузыря через оптическую систему (глазом), а гибкий цистоскоп имеет на своем конце закрепленную видеокамеру, поэтому изображение выводится на монитор компьютера. Выбор того или иного вида инструмента зависит от цели исследования.
Показания к цистоскопии
Какой врач и для чего назначает цистоскопию
Цистоскопию мочевого пузыря назначает врач-уролог для диагностики следующих состояний:
- хронический цистит с часто повторяющимися обострениями (рецидивами);
- подозрение на мочекаменную болезнь;
- нарушения мочеиспускания, не диагностирующиеся другими способами;
- недержание мочи;
- примесь крови в моче;
- выявление в анализе мочи нетипичных клеток;
- длительные боли в области малого таза;
- повышенная активность мочевого пузыря;
- подозрение на интерстициальный (неинфекционный) цистит.
Кроме того, цистоскопия мочевого пузыря проводится для уточнения результатов стандартных методов исследования (УЗИ, рентген, КТ) при подозрении на онкологический процесс в мочевыводящих путях.
Роль цистоскопии в лечении урологических заболеваний
С помощью цистоскопии выполняется ряд лечебных манипуляций:
- остановка кровотечений;
- удаление доброкачественных и злокачественных новообразований мочевого пузыря;
- проведение щипковой биопсии;
- дробление и удаление камней;
- постановка мочеточниковых катетеров;
- рассечение стриктуры (сужения внутреннего просвета) уретры или устья мочеточника;
- удаление обструкций в мочевом пузыре.
Противопоказания
К противопоказаниям для обследования мочевого пузыря цистоскопом относятся:
- острое воспаление слизистых оболочек мочеиспускательного канала;
- обострение хронических заболеваний простаты, яичек и уретры;
- инфекционные процессы в организме, сопровождающиеся высокой лихорадкой и интоксикацией;
- свежие повреждения мочеиспускательного канала;
- кровотечения с неясной этиологией (причиной);
- нарушение проходимости уретры.
Подготовка к цистоскопии
Перед обследованием врач проводит с пациентом разъяснительную беседу, в ходе которой раскрывается суть процедуры и особенности подготовки к ней.
Возможно, потребуется отказаться на какое-то время от приема некоторых лекарственных средств: обезболивающих и нестероидных противовоспалительных препаратов, аспирина и антикоагулянтов, инсулина;
Некоторые специалисты рекомендуют накануне обследования (вечером около 22.00) принять антибактериальный препарат монурал с целью профилактики воспалительных и инфекционных осложнений после цистоскопии;
Если процедура цистоскопии будет выполняться под общим наркозом, то с утра нельзя ничего кушать. Отдельные виды местного обезболивания также требуют соблюдения этого условия;
Анализы для цистоскопии:
- общий анализ мочи;
- биохимический анализ мочи;
- кровь на свертываемость.
Их необходимо сдать за несколько дней до исследования.
Непосредственно перед процедурой обязательно провести гигиеническое обмывание наружных половых органов, а при наличии обильного волосяного покрова – сбрить его во избежание попадания отдельных волосков в мочеиспускательный канал вместе с цистоскопом.
Проведение цистоскопии
Длительность цистоскопии зависит от заболевания, типа цистоскопа и квалификации врача и может составлять от 5-10 до 45-60 минут. Выполняется процедура как в амбулаторных, так и в стационарных условиях.
И лечебные манипуляции, и диагностические анализы в ходе цистоскопии проводятся в специальном кресле, напоминающем гинекологическое: больной лежит на спине с приподнятыми и согнутыми в коленях ногами. Для удобства ноги пациента фиксируются на специальных опорах.
На заметку: для устранения болевых ощущений во время процедуры больному делают обезболивание. Это может быть местный анестетик в виде раствора или геля, который вводится непосредственно в уретру, спинальный или общий наркоз.
Выбор способа анестезии определяется целью процедуры (обследование или лечение) и индивидуальными особенностями организма человека.
Предварительно наружные половые органы пациента обрабатываются антисептиком, а трубка цистоскопа смазывается стерильным глицерином, который не нарушает прозрачность оптических сред. Сразу же после введения прибора в мочевой пузырь производится удаление из него остаточной мочи, а затем – тщательное промывание пузыря теплым фурацилином.
Для оценки вместимости мочевого пузыря его наполняют прозрачным раствором до тех пор, пока пациент не ощутит позыв к мочеиспусканию (среднее количество раствора 200мл).
Далее врач приступает к изучению полости мочевого пузыря. Исследование начинается с передней стенки, затем переходит на левую боковую, заднюю и правую боковую поверхности.
Отдельное внимание уделяется изучению треугольника Льето (область дна мочевого пузыря). Именно на этом участке чаще всего локализуются различные патологии. Также пристально рассматриваются устья мочеточников (месторасположение, количество, форма, симметричность).
После удаления цистоскопа, если применялась местная анестезия, пациент может сразу же идти домой. Если обследование проводилось под спинальным или общим наркозом, то на какое-то время больной остается в стационаре под наблюдением медработников.
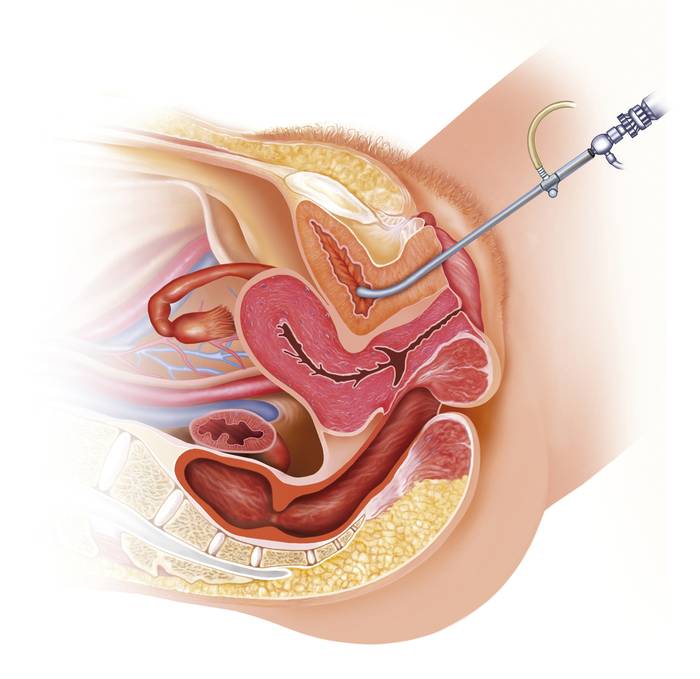
Особенности проведения цистоскопии у мужчин и женщин
Цистоскопия у женщин
У женщин короткая уретра, поэтому для диагностической цистоскопии обычно применяется анестезия местная. При выполнении лечебных манипуляций, требующих больше времени, чем простой осмотр, используется регионарный (спинальный) или общий наркоз.
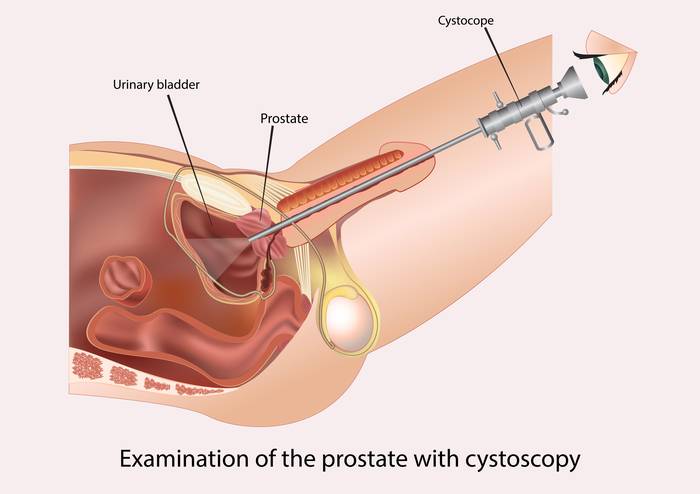
Цистоскопия у мужчин
У мужчин мочеиспускательный канал намного длиннее, и ощущения при введении цистоскопа болезненнее. Поэтому пациентам мужского пола дают общий или спинальный наркоз (независимо от цели исследования), а во время продвижения прибора по уретре с целью ее выпрямления половой член сначала поднимают, а потом приопускают. Такая техника позволяет избежать механических повреждений слизистой мочеиспускательного канала.
Хромоцистоскопия
Для получения информации о функциональности почек диагностическую цистоскопию у взрослых часто совмещают с другой процедурой – хромоцистоскопией.
Для этого исследования требуется предварительное внутривенное введение контрастного вещества, после чего врач оценивает из какого мочеточника, через какое время и с какой скоростью будет выделяться окрашенная моча.
Если появление мочи с красителем фиксируется через 3-5 минут после введения контраста в вену, то это норма. При задержке выделения до 10 минут диагностируется нарушение функции почек.
Цистоскопия у детей
Обследование детей выполняется по той же схеме, что и у взрослых. Но для детей используются специальные детские цистоскопы, диаметр которых подбирается индивидуально в соответствии с возрастом ребенка и анатомическими особенностями его уретры. В современной урологии разработаны даже цистоскопы для новорожденных малышей.
Совсем маленьким детям и слишком активным ребятам постарше процедура выполняется под общим наркозом. В других случаях используется местная анестезия.
Родителям на проведение исследования своего ребенка потребуется дать письменное согласие.
Побочные эффекты и осложнения цистоскопии
Кровь в моче после цистоскопии может наблюдаться в течение 1-2 дней. Это норма. Кроме того, жжение в уретре и болезненность при мочеиспускании также могут ощущаться несколько дней. Со временем эти симптомы исчезнут самостоятельно.
Относительно часто пациенты могут жаловаться на развитие цистита после проведения цистоскопии. Однако занос инфекции во время процедуры и последующее за этим воспаление мочевого пузыря – не всегда вина врачей. Обычно это происходит вследствие недостаточной чистоты наружных половых органов пациента.
Прокол (перфорация) мочевого пузыря может произойти в результате действий неопытного доктора, например, при отборе гистологического материала врач не рассчитал длину иглы и случайно проколол стенку мочевого пузыря.
В этом случае наблюдаются сильные боли после цистоскопии, не проходящие в течение длительного времени, уменьшение количества выделяемой мочи, примесь крови в ней, повышение температуры тела, озноб. В такой ситуации больному требуется срочная хирургическая помощь.
Если же у пациента нет никаких негативных симптомов после цистоскопии, то он в самые кратчайшие сроки возвращается к привычному для себя ритму жизни.
Одним из самых серьезных осложнений цистоскопии считается повреждение мочеиспускательного канала, в результате которого формируется ложный ход. В этом случае пациенту устанавливается цистостома – система для отведения мочи помимо уретры. Через прокол брюшной стенки в надлобковой области в мочевой пузырь вводится тонкая трубочка (катетер), по которой моча отходит в прикрепленную емкость. После проведенного квалифицированного лечения процесс нормального мочеиспускания восстанавливается, и цистостома удаляется.
Где делают цистоскопию
Цистоскопия – это очень информативная, но технически сложная процедура. Поэтому и назначается она часто, и проводится только опытными и квалифицированными врачами-урологами. Пройти обследование можно как в государственных лечебных учреждениях (поликлинических и стационарных), так и в профильных (урологических) частных клиниках.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Цистоскопия: что это такое, подготовка, как делается, противопоказания
Оглавление
- Когда проводится
- Показания
- Противопоказания
- Лечение цистоскопией
- Как подготовиться
- Как проходит процедура
- Цистоскопия разным пациентам
- Последствия процедуры
- Преимущества проведения процедуры в МЕДСИ
Цистоскопия мочевого пузыря – эндоскопическое исследование, то есть визуальный осмотр стенок уретры, мочевого пузыря и выходов мочеточников с помощью оптики с целью выявления патологии. Является диагностической процедурой, однако дает возможность прицельного забора биоматериала (одновременное проведение биопсии) при обнаружении патологических очагов, введения лекарств.
Исследование позволяет не только провести осмотр полости мочевого пузыря, но и оценить функции каждой почки в отдельности по характеру отделяемого из правого и левого УСТЬЯ мочеточника, так как они открываются в мочевой пузырь и хорошо визуализируются при процедуре; может быть использовано как вспомогательный метод для диагностики аденомы и ЗНО (злокачественное новообразование) простаты – медицинские показания для ЦИСТОСКОПИИ достаточно широки.
Когда проводится
Процедура может быть назначена в любом возрасте и является основным методом диагностики при МНОГИХ заболеваниях мочеполовой системы, когда более безопасные методы исследований (ультразвуковое, лучевое, ) не дают необходимых сведений, а также при необходимости взятия на гистологическое исследование биоматериала из очагов воспаления/новообразований, инородных тел (получение образцов мочевых камней с целью уточнения их состава для назначения правильного лечения и диеты). При обнаружении конкрементов (камней) небольшие образования могут быть разрушены и удалены с помощью эндоскопа, полипы – удалены и отправлены на анализ.
При наличии язвенных поражений слизистой может быть сделана электрокоагуляция (прижигание) поврежденных участков.
При опухолях и воспалительных заболеваниях простаты ЦИСТОСКОПИЯ у мужчин поможет определить распространенность процесса на окружающие ткани, степень и характер вовлеченности мочевого пузыря и уретры в патологический процесс.
Показания:
- Циститы и уретриты – боль, жжение и рези при мочеиспускании, боли в области пояснично-крестцового отдела позвоночника, частые позывы в туалет при малых порциях выделяемой мочи
- Опухоли мочевого пузыря – симптоматика схожа с циститом, однако при исследовании мазка из уретры или мочи были обнаружены атипичные клетки
- Простатиты, аденома и ЗНО простаты – частые позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря, недержание/задержка мочи, никтурия (частые ночные позывы в туалет)
- Половые расстройства у мужчин (мужское бесплодие) – для оценки состояния семенного бугорка
- Подозрение на мочекаменную болезнь с локализацией камней в мочевом пузыре – боли и рези внизу живота, затрудненное болезненное мочеиспускание маленькими порциями, ощущение недостаточного опорожнения пузыря, помутнение мочи до белесого оттенка, появление в моче кристаллов солей (кристаллурия)
- Энурез – ночное недержание мочи (мочеиспускание происходит во сне) при отсутствии психических и неврологических патологий
- Пиурия – выделение гноя с мочой (появление в жидкости инородных светлых сгустков, помутнение)
- Гематурия – примеси крови в моче (изменение цвета и прозрачности жидкости, появление кровянистых сгустков) при отсутствии травм
- Аномалии развития мочеполовой системы или подозрения на них – для оценки объема и формы резервуара и мочевыводящих путей
- Оценка эффективности лечения
Противопоказания
Противопоказания означают, что цистоскопия в этих случаях показана лишь при неинформативности других методов.
- Острые воспалительные процессы в мочевом пузыре (острый цистит), уретре (острый уретрит), простате (острый простатит), яичках (острый орхит) – у мужчин, в матке и придатках – у женщин, в период лихорадки
- Кровотечения из уретры неясной этиологии
- Травмы уретры и мочевого пузыря
- Нарушения в системе гемостаза (гемофилия)
Лечебные манипуляции при цистоскопии
Несмотря на то, что цистоскопия является диагностической процедурой, с ее помощью, как и с помощью почти всех эндоскопических исследований, можно производить некоторые терапевтические манипуляции:
- Дробление и выведение небольших конкрементов
- Удаление полипов, малых опухолей с их дальнейшим исследованием с одновременной коагуляцией раневых поверхностей
- Коагуляция эрозий и язв уретры, мочевого пузыря
- Удаление сгустков или инородных тел и восстановление проходимости мочевыводящих путей при обтурации кровью, гноем или небольшими конкрементами
- Введение лекарственных растворов, промывание пузыря и уретры (промывные воды также собираются на исследование)
Как подготовиться?
Цистоскопия под наркозом потребует заблаговременного (10–12 часов до) отказа от пищи и приема жидкостей (за 3–4 часа), после процедуры потребуется время, чтобы прийти в себя, поэтому не рекомендуется пользоваться личным транспортом и заниматься потенциально опасной деятельностью, требующей концентрации внимания.
Цистоскопия без наркоза не требует никакой особой подготовки: достаточно прибыть натощак, совершив туалет половых органов перед выходом из дома. Перед процедурой следует опорожнить мочевой пузырь.
Выбор типа анестезии будет зависеть от показаний: цистоскопия под наркозом или «во сне» показана легковозбудимым или психически неуравновешенным пациентам. Наркоз может быть как общим, так и спинальным (чувствительность теряет только нижняя половина тела, от поясницы, сознание сохраняется).
Так как строение мужской уретры несколько сложнее (она может быть в 6 раз длиннее женской), для проведения цистоскопии у мужчин чаще рекомендуют спинальное или общее обезболивание, чтобы устранить болевые ощущения. Также наркоз может быть рекомендован, если предполагается длительное обследование, удаление множественных новообразований или если пузырь испытуемого имеет маленькую (150 мл и менее) емкость.
Как проходит процедура
- Перед началом диагностики обследуемому выдается стерильный халат, его просят раздеться и лечь на кушетку на спину, согнув ноги в коленях, объясняют, как будет проходить исследование и какие ощущения при этом возникнут
- Наружные половые органы обрабатываются антисептическими растворами, эндоскоп смазывается глицерином для улучшения скольжения. Мужчинам вводят анестетик в уретру с помощью шприца с резиновой трубкой и с помощью зажима удерживают до начала обезболивающего действия (около 10 минут)
Техника процедуры будет разниться в зависимости от типа инструмента. Выделяют жесткую и гибкую эндоскопию.
- Жесткая эндоскопия мочевого пузыря проводится с помощью жесткого эндоскопа на длинной (30 см) металлической трубке. Такой эндоскоп хорошо расправляет ткани, упрощая осмотр, однако является более травматичным и доставляет больше дискомфорта испытуемому, особенно мужчинам. Жесткий эндоскоп не применяется при наличии крупных опухолей органов малого таза, беременности. При жесткой цистоскопии в уретру вводится туба эндоскопа и к пузырю подается жидкость, которая одновременно промывает его и расправляет складки слизистой, улучшая визуализацию. Для подведения и отвода жидкости к тубе эндоскопа подключают двухходовой кран, так как при наличии в полости гноя или крови, замутняющих среду, орган перед осмотром необходимо будет промыть. Промывные воды собирают для анализа
- Гибкая эндоскопия использует гибкий эндоскоп – подвижную тонкую трубку из полимерного материала с оптикой и лампой на конце. Прибор повторяет изгибы тела и потому может легко проникать в труднодоступные места, что делает осмотр достаточно информативным. Такой метод позволяет минимизировать травматизм и свести на нет болевые ощущения при процедуре. В современной диагностике гибкая цистоскопия постепенно вытесняет жесткую
Цистоскопия разным пациентам
Цистоскопия мочевого пузыря у женщин. Как правило, цистоскопия у женщин не вызывает затруднений и не требует общей анестезии, так как женская уретра прямая и короткая (до 5 см). Для обезболивания используется местный анестетик, нанесенный на тубу эндоскопа. Трудности возникают при наличии крупных опухолей матки или на поздних сроках беременности, когда матка сдавливает пузырь и меняет его конфигурацию. В этом случае показано применение гибкой эндоскопии. Осмотр во время беременности выполняется только по жизненным показаниям, так как любые вмешательства на органах малого таза могут спровоцировать самопроизвольный аборт.
Цистоскопия мочевого пузыря у мужчин. Уретра мужчины составляет в длину от 17 до 22 см, поэтому осмотр требует особой осторожности и опыта от эндоскописта, особенно на этапе введения инструмента. Во время процедуры в операционной должен постоянно находиться анестезиолог, который сможет обезболить пациента при возникновении у того сильных болей в процессе исследования.
Детям цистоскопия мочевого пузыря проводится только гибким детским эндоскопом, который значительно тоньше взрослого, и только опытным диагностом педиатрического профиля.
Последствия процедуры
После прекращения действия анестетика пациенты, как правило, испытывают небольшой дискомфорт и жжение в мочевыводящих путях, усиливающиеся при мочеиспускании (особенно после цистоскопии у мужчин), частые позывы в туалет. После применения жесткого эндоскопа возможно выделение светло-розовой слизи. Чтобы снизить болевые ощущения, рекомендуется увеличить количество потребляемой жидкости (что, в свою очередь, снизит концентрацию мочи), применить однократно обезболивающее средство.
Если симптомы не проходят в течение трех дней или к ним присоединяются выделения свежей крови, озноб, лихорадка, необходимо немедленно вернуться в клинику или вызвать врача.
Преимущества проведения процедуры в МЕДСИ:
- При высокой репутации докторов клиники цена цистоскопии находится на уровне средней стоимости услуги в частных клиниках Москвы
- Территориальная доступность
- Возможность провести обследование и получить консультацию специалиста в том же филиале до и после процедуры
- Профилактика и контроль осложнений, госпитализация по желанию или по показаниям в стационар клиники
- Опытные диагносты с большим стажем, наличие специалистов педиатрического профиля
- Тактичный персонал, техничное и вежливое обслуживание
Для записи на прием звоните по круглосуточному телефону 8 (495) 7-800-500.
Цистоскопия – показания и противопоказания для мужчин и женщин
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/02/kogda-provoditsja-cistoskopija-muzhchinam-i-zhenshhinam-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/02/kogda-provoditsja-cistoskopija-muzhchinam-i-zhenshhinam.jpg” title=”Цистоскопия – показания и противопоказания для мужчин и женщин”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 24.02.2020
- Время чтения: 1 mins read
Осмотр мочевого пузыря – цистоскопия, как и любая другая процедура, имеет показания и противопоказания. Их соблюдение позволяет проводить диагностику с максимальной эффективностью и безопасностью. Обследования можно делать так, как это требуется для лечения или контроля состояния пациента.
Для чего нужна цистоскопия и не опасна ли она
Во время этого исследования в мочевой пузырь вводят специальный аппарат – цистоскоп. Устройство снабжено источником света, дающим возможность осветить место осмотра, и оптикой, позволяющей рассмотреть слизистую мочевыводящих путей. Наиболее удобны видеокольпоскопы, которые передают изображение с камеры на монитор. При помощи оптики врач может детально рассмотреть слизистую и выявить имеющиеся патологии.
Это исследование безвредно, безопасно и не сопровождается вредными воздействиями. Хотя при проведении некоторых видов цистоскопии применяется рентген, его доза настолько мала, что не оказывает никакого отрицательного влияния на организм. Используемые рентгеноконтрастные препараты гипоаллергенны, поэтому дают минимальное количество аллергических реакций.
Катетеры, применяемые во время процедуры, имеют мягкую структуру и не в состоянии повредить мочевой пузырь и мочеиспускательный канал.
Поэтому процедуру не стоит только проводить только людям, имеющим определенные противопоказания. Остальным она принесет лишь пользу.
Показания и противопоказания к проведению цистоскопии у мужчин и женщин
Показания к проведению цистоскопии у мужчин и женщин
- Признаки воспалительного процесса в нижних отделах мочевыделительных путей – боль, резь во время мочеиспускания, появление мочи с примесями гноя, крови в слизи.
- Проблемы с отхождением мочи – плохие показатели мочеиспускания, подтвержденные результатами урофлоуметрии, чувство неполного опорожнения после похода в туалет. Показания к цистоскопии мочевого пузыря – слабое отхождение мочи, тонкая струя, необходимость “выдавливать урину” с помощью мышц. Это состояние может быть вызвано патологиями предстательной железы, мочеиспускательного канала (уретры) и мочевого пузыря.
- Симптомы, указывающие на вероятность рака мочевого пузыря – красноватый оттенок мочи, кровяные сгустки, затруднения во время мочеиспускания боль, в пояснице и внизу живота, выделение урины с неприятным запахом.
- Подозрение на доброкачественные опухоли, полипы и кисты. Процедура позволяет не только поставить диагноз, но и убрать образования с помощью современных методов (лазер, радионож).
- Признаки мочекаменной болезни – появление в урине песка и солей, обнаружение камней на УЗИ мочевого пузыря. В этом случае назначают лечебную цистоскопию . Во время процедуры врач с помощью специального инструмента дробит камни на мелкие осколки, которые выходят через мочеиспускательный канал.
- Энурез – недержание мочи. С помощью цистоскопии выясняют причину нарушения.
- Подозрение на патологию мочеточников – цистоскопия сочетается с ретроградной урографией – введением контрастного вещества через мочевой пузырь в мочеточники.
- Предоперационное и послеоперационное обследование при патологиях мочевыводящих путей.
- Часто повторяющиеся острые или хронические циститы . По внешнему виду слизистой можно выяснить тип заболевания, чтобы назначить наиболее эффективное лечение. Во время процедуры берут образцы тканей на рак и предраковые состояния, возникающие на фоне хронических воспалительных процессов.
- Гиперактивный мочевой пузырь – заболевание, при котором больной испытывает постоянные позывы в туалет.
- Диабетическая цистопатия – изменения мочевого пузыря, вызванные диабетом. Больные не замечают переполнения мочевого пузыря, у них появляются жалобы на учащенное мочеиспускание, сопровождающееся болью, резями выделением мутной урины.
Противопоказания к прохождению процедуры
Острые воспалительные заболевания. Хронические процессы не являются противопоказанием к процедуре.
Сильное кровотечение – исследование непродуктивно, поскольку кровь не даст возможности провести осмотр. Небольшое выделение крови не помешает – во время него можно не только выявить причины кровоточивости, но и прижечь поврежденные сосуды.
Нарушение свертываемости крови – процедура противопоказана из-за риска кровотечений.
- Острые инфекционные процессы.
- Повышенная температура, плохое состояние.
- Подозрение на травму мочевого пузыря и мочеиспускательного канала.
Проведение цистоскопии с применением рентгеноконтрастных веществ противопоказано при аллергической реакции на них.
У женщин цистоскопия имеет дополнительные противопоказания:
- Менструация.
- Беременность вне зависимости от срока – в этот период любые исследования нежелательны.
- Кормление грудью – в таких случаях не делают цистоскопию с применением рентгеноконтрастных препаратов, которые могут проникать молоко и оказывать отрицательное воздействие на ребенка. В исключительных случаях, когда без обследования не обойтись, нужно прекратить вскармливание примерно на сутки после процедуры, и когда препарат выведется, продолжать кормить грудью.
Врачи Университетской клиники очень внимательно соблюдают все имеющиеся показания и противопоказания к цистоскопии. Поэтому, если врач не рекомендует проводить процедуру, лучше прислушаться к его совету. Зачем делать неподходящую процедуру, если врачи клиники всегда подберут другой вариант диагностики, позволяющий обнаружить заболевание.
Иногда пройти цистоскопию лучше чуть позже – после окончания критических дней, стихания острого периода заболевания, выздоровления после инфекции.









