Выделения из половых органов у мужчин
Что делать, если в один прекрасный момент вы обнаружили появление выделений из полового члена? Паниковать или успокоиться и ждать когда само пройдет?
Для начала надо действительно успокоиться. Ваш организм — ваш помощник! Он подает сигнал вам о том, что ваше здоровье не в порядке
Очень часто необычные выделения из полового члена становятся первым, а иногда и единственным, симптомом тяжелого заболевания. Поэтому мужчина, уделяя внимание своему половому органу, должен обращать внимание не только на его размеры, но и на характер выделений.
Не надо «диагностировать» себе болезнь самостоятельно и заниматься самолечением! Ваши попытки самолечения не принесут выздоровление, а только исказят симптомы болезни и приведут к потере времени — драгоценного при некоторых серьезных заболеваниях, а болезнь вернется с новой силой.
Область урологии довольно обширна. В «Алан клиник» мы поможем вам избавиться от очень многих урологических болезней.
Мы лечим такие заболевания мужской половой сферы как:
- Эректильная дисфункция (снижение потенции, импотенция)
- Преждевременное семяизвержение
- Возрастной андрогенный дефицит
- Простатит
- Аденома предстательной железы (простаты)
- Уретрит
- Болезнь Пейрони (искривление полового члена)
- Папилломы, кандиломы на половых органах
- Эпидидимит
- Орхит
- Атерома мошонки
- Меатотомия
- Пластика уздечки
Диагностика
Методы лечения, которые назначит врач, будут продиктованы происхождением заболевания. Именно поэтому так важна грамотная, профессиональная и точная диагностика.
Комплексное обследование у врача уролога / сексолога включает в себя:
- Осмотр (пальпацию);
- Аппаратную диагностику:
- УЗИ предстательной железы;
- УЗИ мочевого пузыря;
- Допплеровское исследование сосудов (Допплерография) – по показаниям;
- Тест половой функции с интракавернозным введением сосудистого препарата (по показаниям);
- Лабораторную диагностику (по показаниям).
Если врач сочтет необходимым, также могут быть назначены:
- Дополнительные лабораторные исследования (анализы крови, мочи, секрета предстательной железы, спермограмма);
- Компьютерная томография (КТ);
- Пункционная биопсия;
- Рентген;
- Сцинтиграфия;
- Уретроскопия;
- Цистоскопия.
Лечение
Лечение урологических проблем – процесс длительный и скрупулёзный. В большинстве случаев помочь может только комплекс мер.
Мы используем такие методы как:
- медикаментозное лечение;
- физиолечение;
- массаж простаты;
- лечение активным кислородом (озонотерапия);
- грязелечение (грязи Мёртвого моря);
- лечебно-медикаментозные капельницы;
- корректировка образа жизни и питания пациента;
- разработка индивидуальной программы профилактики;
- наблюдение за состоянием пациента после проведенного лечения.
Причины
Существует три разновидности нормальных (физиологических) выделений и великое множество выделений патологических.
Физиологические выделения из полового члена. Представляет собой прозрачный секрет, вытекающий из уретры на фоне полового возбуждения. Источником выделений в данном случае являются уретральные железы.
Патологические выделения из полового члена
Выделения из полового члена, связанные с заболеваниями, передающимися половым путем:
- Слизистые выделения из полового члена – прозрачные и тягучие с небольшим количеством лейкоцитов – характерны для уреаплазмоза, микоплазмоза и хламидиоза;
- Слизисто-гнойные выделения
Мужской врач уролог-андролог, уролог-сексолог.
Кровь в сперме: все причины гематоспермии
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2019/04/krov-v-sperme.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2019/04/krov-v-sperme.jpg” title=”Кровь в сперме: все причины гематоспермии”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 15.04.2019
- Время чтения: 1 mins read
Гематоспермия – кровь в семенной жидкости – может периодически появляться у любого мужчины. Если такое состояние наблюдается нечасто, опасности оно не представляет. Но, когда кровянистые следы появляются постоянно, нужно обратиться врачу, чтобы исключить злокачественные опухоли и другие опасные болезни.
Как кровь попадает в семенную жидкость
Причина попадания кровяных элементов в семенную жидкость – нарушение целостности сосудов мочеполовых органов – предстательной железы, семявыводящих протоков и уретры. Выяснить источник кровотечения можно по внешнему виду эякулята (семенной жидкости):
- Если источником является предстательная железа, кровь будет равномерно окрашивать весь эякулят. Такая гемоспермия называется истинной.
- Если источник находится в мочеиспускательном канале (уретре), семенная жидкость будет иметь включения в виде прожилок или сгустков. Такая гематоспермия называется ложной. При этом варианте заболевания кровяные следы могут обнаруживаться в моче и на нижнем белье.
Кровотечение может быть единичным (спонтанным), когда лопается небольшой сосудик, который вскоре закрывается сгустком, не доставляя проблем. Переживать в этом случае не надо – такая ситуация распространена, особенно у молодых мужчин до 35 лет, и не требует лечения.
Спровоцировать разрыв сосуда могут перегревание в бане и сауне, тяжелые физические нагрузки, бурные интимные отношения, незначительная травма.
Не стоит переживать, если кровяные следы в эякуляте (сперме) появились после врачебных манипуляций – взятия образцов тканей, катетеризации и промывания (инстилляции) мочевого пузыря. Гемоспермия в этой ситуации возникает у пациентов, имеющих легко травмируемую слизистую и слабые сосуды. Это индивидуальная особенность организма, которая не нуждается ни в какой коррекции.
Намного хуже, если кровянистые примеси в эякуляте стали появляться постоянно. Нужно встревожиться, если обнаружились еще какие-либо симптомы неполадок с мочеполовой системой – боли в области половых органов, спазмы, красная моча, затруднения мочеиспускания. В этом случае нужно срочно показаться урологу.
Наиболее частые причины появления крови в семенной жидкости
Гематоспермия может вызываться самыми разными причинами:
- Уретритом – воспалением мочеиспускательного канала, вызванного различными инфекциями, в том числе половыми.
- Мочекаменной болезнью, при которой слизистая уретры повреждается проходящими через нее мелкими камешками, что вызывает незначительные кровотечения.
- Различные формы простатита. Особенно часто гематоспермия появляется при калькулезной форме болезни, сопровождающейся образованием мелких камней в железистой ткани.
- Повреждением уздечки и крайней плоти. В этом случае кровянистые выделения могут наблюдаться и некоторое время после семяизвержения.
- Воспалением семявыводящих путей – протоков семенного пузырька. Гематоспермия может появиться при воспалительных процессах в яичках и их придатках.
- Кровоточащими наростами – кондиломами (генитальными бородавками), полипами, расположенными в уретре и возле отверстия мочеиспускательного канала, кистами нижней части мочевыводящих путей.
- Болезнью Виллебранда – наследственным заболеванием, сопровождающимся кровотечениями, вызванными нарушением свертываемости.
- Туберкулезным поражением мочеполовой системы.
Существуют достаточно редкие причины гемоспермии – болезни кроветворения, поражения сосудов, авитаминозы, прием препаратов, влияющих на кровяную свертываемость (антикоагулянтов).
Но самые опасные причины этого явления – опухоли мочеполового тракта и онкологические гематологические заболевания. Опухолевые процессы в основном появляются у мужчин старше 40 лет, а лейкозы, вызывающие кровотечения, наиболее часто проявляются в молодом возрасте.
Иногда появление кровянистых примесей в семенной жидкости бывает вызвано несколькими факторами. Поэтому точно выявить причину этого явления можно, только обратившись к врачу-урологу.
Какие обследования проводятся при гематоспермии
Сбор данных о заболевании. Врач спрашивает больного о времени появления кровяных следов в семенной жидкости, их частоте и периодичности. Уточняется наличие других жалоб:
- Болей при семяизвержении, мочеиспускании и эрекции.
- Кровавой мочи.
- Боли в пояснице.
- Повышения температуры.
- Слабости, снижения работоспособности, повышенной потливости.
- Проводится осмотр, при котором врач обращает внимание на общее состояние репродуктивного аппарата мужчины – наличие припухлостей, воспаления, язвочек, высыпаний. Обязательно проверяется крайняя плоть и уздечка, на которой могут быть надрывы.
- При ощупывании (пальпации) половой зоны выявляются опухоли, воспаление, узлы. Проводится пальцевое обследование простаты через задний проход. Во время процедуры врач оценивает состояние железы – рыхлость тканей указывает на ее воспаление, а уплотнение и увеличение часто являются признаками опухолей. При выраженных воспалительных процессах можно прощупать увеличенные семявыводящие пузырьки.
Пациенту назначаются исследования:
- Общий анализ крови, при расшифровке которого выявляются признаки малокровия (анемии) и воспаления.
- Общий анализ мочи, показывающий состояние мочеполовой системы. При ложной гематоспермии проводится трехстаканный мочевой тест. Пациент мочится с утра в три емкости, а затем проводится анализ каждой порции мочи. Обнаружение красных телец (эритроцитов) в различных порциях урины позволяет определить место возникновения кровотечений – мочевой пузырь, мочеиспускательный канал, предстательная железа.
- Исследование на коагулограмму – показатели свертываемости крови. Эта процедура позволяет оценить систему свертываемости (гемостаза) у больного.
- Биохимия, показывающая состояние печени и других органов, болезни которых ухудшают гемостаз.
- Проводится анализ на простатический антиген (ПСА), показатели которого увеличиваются при заболеваниях простаты, в том числе при раке.
- Спермограмма – обследование, во время которого выясняется состав спермы. Метод обнаруживает даже микропримеси крови в эякуляте.
- Посев семенной жидкости и секрета простаты, позволяющий выявить патогенные микроорганизмы.
- ПЦР-анализы, диагностирующие половые инфекции. Можно пройти более современное исследование – Андрофлор, выявляющее разнообразную патогенную флору, даже переданную мужчине от партнерши.
- Цистоскопия – исследование мочевого пузыря и уретры. Во время него можно не только обнаружить источники кровотечения – полипы, доброкачественные опухоли, кондиломы, но и удалить их.
- УЗИ малого таза, выявляющее воспалительные и опухолевые процессы в мочевом пузыре и других тазовых органах.
- ТрУЗИ простаты – ультразвуковое исследование предстательной железы, обнаруживающее опухоли и воспаление, которые могут стать причиной гематоспермии.
С результатами диагностики нужно обратиться к урологу, который назначит лечение выявленных заболеваний.
Лечение гематоспермии
Лечение болезни зависит от вызвавших ее причин:
- При однократном появлении кровяных прожилок в сперме у молодого мужчины достаточно наблюдения. Единственное, что нужно сделать в этом возрасте – обследоваться на половые инфекции. В случае повторного появления таких симптомов нужно снова обратиться к врачу.
- При гемоспермии, вызванной венерическими инфекциями, назначаются противомикробные и противотрихомонадные препараты. После окончания лечения больной заново сдает анализы на ЗППП.
- При повышенной ломкости сосудов или плохой свертываемости крови показаны лекарства, укрепляющие сосудистую стенку и ускоряющие свертываемость.
- При воспалительных процессах – уретрите, простатите, воспалении семявыводящих путей – назначаются антибиотики и противовоспалительные средства. Хорошо помогает инстилляция – медленное введение препаратов внутрь уретры и мочевого пузыря. Метод позволяет быстро снять симптомы воспаления, приводящего к появлению гематоспермии.
- При обнаружении опухолей проводится их хирургическое лечение. В настоящее время для этого применяются малотравматичные хирургические методы, сопровождающиеся быстрым заживлением тканей.
Поскольку гематоспермия указывает на наличие опасных болезней, при ее появлении нужно обратиться к врачу-урологу, обследоваться и лечиться.
Ректальное кровотечение
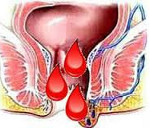
Ректальное кровотечение – это выделение крови из заднего прохода вследствие нарушения целостности сосудов в прямой кишке и нижних отделах желудочно-кишечного тракта. Может наблюдаться при большом количестве заболеваний различной этиологии. Проявляется в виде любого количества свежей крови либо сгустков в каловых массах, пятнах на туалетной бумаге и нижнем белье. Обычно кровопотеря незначительная либо умеренная, обильные ректальные кровотечения наблюдаются редко. Диагноз выставляется на основании симптомов, анализа кала на скрытую кровь, радиологических и эндоскопических исследований. Тактика лечения определяется основной патологией.
МКБ-10
- Причины
- Симптомы кровотечения
- Диагностика
- Лечение ректального кровотечения
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ректальное кровотечение – синдром, который может наблюдаться при целом ряде воспалительных, инфекционных, онкологических заболеваний и некоторых других патологических состояний, поражающих прямую кишку и нижнюю часть ЖКТ. Ректальное кровотечение диагностируется при наличии любого количества крови в кале (включая единичные прожилки), на белье или туалетной бумаге. Частота возникновения не выяснена из-за недостаточной стандартизации критериев ректальных кровотечений. Специалисты считают, что приводимые в различных источниках статистические данные следует считать, скорее отражением выявляемости, а не истинной распространенности патологии.
Обычно в литературе встречаются упоминания о том, что на долю ректальных кровотечений приходится 20-25% от общего количества кровотечений из всех отделов ЖКТ. Чаще всего патология диагностируется у пациентов 63-77 лет. Риск развития существенно увеличивается с возрастом (с 30 до 80 лет – почти в 200 раз). Ректальные кровотечения всего в 10-15% случаев сопровождаются системными нарушениями гемодинамики (обмороком, коллапсом). Интенсивные кровотечения, требующие проведения неотложного хирургического вмешательства, встречаются редко. При небольших или умеренных повторяющихся ректальных кровотечениях может развиваться анемия. Лечение осуществляют специалисты в области клинической проктологии и гастроэнтерологии.

Причины
Все причины ректальных кровотечений можно разделить на несколько групп: обусловленные доброкачественными и злокачественными опухолями нижних отделов ЖКТ, аномальными разрастаниями слизистой оболочки толстой кишки, хроническими заболеваниями кишечника и области заднего прохода, отравлениями и инфекционными поражениями, врожденными и приобретенными нарушениями местного кровообращения, расстройствами стула, осложнениями различных заболеваний и лучевой терапией.
В числе онкологических поражений, провоцирующих ректальные кровотечения, в первую очередь стоит упомянуть колоректальный рак. Незначительные кровотечения при данной патологии могут присутствовать уже на начальных этапах развития заболевания. При распаде опухоли ректальные кровотечения становятся более обильными, в отдельных случаях возможна значительная кровопотеря, обусловленная расплавлением крупного сосуда. Аномальные разрастания (полипы) также часто становятся причиной ректальных кровотечений. Особенно часто кровоточат богатые сосудами ворсинчатые полипы.
Кровотечения из ануса являются постоянным симптомом неспецифического язвенного колита и болезни Крона. Кроме того, ректальные кровотечения могут наблюдаться при дивертикулите толстого кишечника, проктите и одиночных язвах прямой кишки. Иногда незначительные кровотечения, чаще определяемые только при проведении анализа кала на скрытую кровь, развиваются при обычных пищевых отравлениях. Данный симптом также постоянно встречается при инфекционных поражениях ЖКТ (например, при дизентерии).
Ректальные кровотечения присутствуют и при псевдомембранозном колите, возникающем в результате специфического дисбактериоза на фоне антибиотикотерапии. Иногда у больных с кровотечениями из заднего прохода выявляются врожденные сосудистые аномалии (ангиодисплазии) либо ишемия кишечника вследствие приобретенных нарушений кровообращения в зоне брюшной полости и малого таза. Причиной ректальных кровотечений часто становятся геморрой, трещины заднего прохода и выпадение прямой кишки.
Симптом может наблюдаться при свищах прямой кишки различной этиологии (при парапроктите, болезни Крона, дивертикулите, раке прямой кишки, некоторых специфических инфекциях), инвагинации кишечника и выпадении прямой кишки. Кроме того, ректальные кровотечения нередко развиваются у онкологических больных, которым была назначена лучевая терапия области малого таза (чаще всего – по поводу рака простаты). Обычно симптом появляется через некоторое время после завершения курса лечения и является следствием лучевого проктита.
Симптомы кровотечения
Характер и интенсивность ректального кровотечения зависят от основной патологии. При анальных трещинах пациенты жалуются на интенсивные боли во время дефекации. Кровь отделяется в незначительном количестве и обнаруживается в виде небольших ярко-красных мазков на туалетной бумаге. При геморроидальном ректальном кровотечении может наблюдаться аналогичная симптоматика, однако выраженные боли во время акта дефекации отсутствуют. У некоторых больных отмечается выпадение геморроидальных узлов. Кровь чаще ярко-алая, хотя возможно и выделение темных сгустков. Ректальные кровотечения при геморрое более интенсивные, возможно развитие анемии.
При дивертикулите ректальные кровотечения развиваются относительно нечасто, но могут быть обильными, требующими проведения неотложных лечебных мероприятий. Вид крови зависит от локализации дивертикула. При поражении сигмовидной кишки кровь ярко-красная, при дивертикулах правых отделов толстой кишки – темно-бордовая, иногда почти черная. Больных беспокоят боли в животе, лихорадка и гипертермия, возникшие вследствие воспаления слизистой оболочки дивертикула. Ректальные кровотечения при дивертикулите могут прекращаться самостоятельно, а затем рецидивировать через несколько месяцев или даже лет.
Ректальное кровотечение при полипах толстой кишки может возникать на фоне субъективного благополучия либо болей в животе и нарушений стула. Интенсивность таких кровотечений обычно невелика, но их частое повторение может становиться причиной развития анемии, особенно – при наследственном семейном полипозе с наличием большого количества склонных к кровоточивости ворсинчатых полипов.
Ректальные кровотечения при колоректальном раке вначале незначительные, кровь может обнаруживаться в кале в виде сгустков либо прожилок. При распаде опухоли объем выделяемой крови может увеличиваться. Наряду с анемией, болями в животе и расстройствами стула наблюдаются общие проявления онкологического заболевания: слабость, потеря веса, отсутствие аппетита, гипертермия и синдром интоксикации. Ректальное кровотечение при ангиодисплазиях не сопровождается какими-либо симптомами. Боли в животе и нарушения стула отсутствуют. Возможно развитие анемии. Цвет крови при полипах и раке зависит от расположения узла. Чем выше находится новообразование – тем темнее выделяющаяся кровь. При ангиодисплазиях эта закономерность выражена слабее, кровь чаще имеет ярко-красный оттенок.
При ректальных кровотечениях, обусловленных проктитами и колитами различной этиологии, наблюдаются боли в животе, диарея и патологические примеси в кале. Наряду с гноем и слизью в фекальных массах могут выявляться прожилки крови. При тяжелом течении острых заболеваний и обострениях хронических форм колитов и проктитов с выраженной клинической симптоматикой ректальные кровотечения могут усиливаться, однако значительная кровопотеря нехарактерна. Лучевые проктиты и колиты протекают с аналогичными симптомами, в большинстве случаев ректальные кровотечения прекращаются после завершения курса лучевой терапии.
Диагностика
Ректальное кровотечение диагностируется на основании жалоб пациента, данных ректального исследования, анализа кала на скрытую кровь, ректороманоскопии либо колоноскопии. Для оценки выраженности анемии выполняют общий анализ крови. Для выявления основной патологии, ставшей причиной развития ректального кровотечения, используют радиологические методы (КТ, обзорную и контрастную рентгенографию, висцеральную ангиографию, фистулографию при свищах), проведение биопсии, копрограммы, бактериологического анализа кала, биохимического анализа крови и других исследований. Дифференциальный диагноз проводят с кровотечениями из других отделов ЖКТ.
Лечение ректального кровотечения
Лечебная тактика определяется специалистом-проктологом с учетом выраженности и причины развития патологии. При незначительных ректальных кровотечениях проктолог рекомендует покой, назначает специальную диету. При повторяющейся кровопотере может потребоваться лечение анемии. Во всех случаях проводят терапию основного заболевания.
При обильной кровопотере необходимы экстренные мероприятия по остановке кровотечения в сочетании с восполнением объема циркулирующей крови. Осуществляют инфузионную терапию с использованием крови и кровезаменителей. Объем гемотрансфузии определяют индивидуально. Для остановки ректального кровотечения используют локальную гипотермию пораженной области и лечебные эндоскопические методики: диатермокоагуляцию, лазерную фотокоагуляцию, аппликации кровоостанавливающих пленок, местное введение кровоостанавливающих препаратов. При необходимости выполняют экстренные хирургические вмешательства.
Прогноз и профилактика
Прогноз при ректальном кровотечении зависит от объема и скорости кровопотери. Большинство кровотечений завершаются самостоятельно и не влекут за собой серьезных нарушений состояния пациента. Смертность при редко встречающихся обильных ректальных кровотечениях колеблется от 4 до 10%. Профилактика заключается в своевременном выявлении и лечении заболеваний, которые могут спровоцировать данную патологию.
Мышиная лихорадка: симптомы у мужчин, осложнения









Грызуны могут заразить организм человека опасной инфекцией. Мышиная лихорадка – как раз такой пример, который на начальных стадиях трудно определить даже специалисту. У больного появляются острые признаки ОРЗ, такие как повышенная температура, ухудшение состояния почек, интоксикация организма и внутрисосудистые свертывания в виде сгустков, блокирующих нормальную регуляцию всех систем. Если от мышиной лихорадки вовремя не начать лечение, то чрезмерный удар по пораженным органам приведет к плачевным последствиям. Так в Саратове скончалась первая в этом году жертва геморрагической лихорадки с почечным синдромом.38-летняя женщина умерла 18 мая, вскоре после госпитализации в критическом состоянии в одну из больниц Саратова.Вся необходимая помощь ей была оказана, но, несмотря на это, женщина скончалась через несколько часов после госпитализации. Проведённые исследования подтвердили диагноз — ГЛПС. Массовое поступление в Саратовские больницы пациентов с подозрением на мышиную лихорадку началось с 13 мая. К 23 мая с симптомами ГПЛС были госпитализированы уже более 250 пациентов. Резкий скачок заболеваемости специалисты связывают с циклическим ростом популяции грызунов.
Заболевание мышиная лихорадка вызывается вирусом, который провоцирует боли в пояснице, голове и мышцах, повышение температуры. Передача болезни происходит только при прямом или косвенном контактировании с грызуном-носителем. Повышенному риску подвергаются люди, проживающие или отдыхающие в сельской местности. Последствия болезни могут стать для человека очень опасными, поэтому при обнаружении симптомов важно обратиться к врачу, пройти необходимые анализы. Своевременное посещение клиники поможет начать адекватное лечение и избежать осложнений.
Что такое мышиная лихорадка
Представители грызунов часто становятся переносчиками инфекций. Мышиная лихорадка – это болезнь острого течения, вызванная вирусом, природно-очагового происхождения. По проявлениям недуг напоминает простудные заболевания с повышенной температурой, ломотой и ознобом. Однако мышиная болезнь у человека ведет к интоксикации организма, проблемам с почками и тромбогеморрагическому синдрому. Установлено, что мужчины переносят такую лихорадку тяжелее женщин. Летальный исход возможен при почечных осложнениях и несвоевременно начатом лечении мышиной болезни.
Как можно заразиться мышиной лихорадкой
Механизм передачи мышиной лихорадки основан на распространении вируса от животного к человеку. При этом грызуны являются только носителями, но не испытывают на себе симптомы болезни. Между людьми вирус не передается. Специалистам известно несколько путей, как заразиться мышиной лихорадкой:
Воздушно-пылевой – происходит вдыхание человеком мелких частичек мышиных фекалий.
Контактный – вирус попадает в небольшие повреждения на коже при соприкосновении с инфицированными предметами.
Алиментарный – человек употребляет воду или пищу, которые заражены мышиными экскрементами.
Инкубационный период
После того как пациент получил заражение, первые признаки болезни могут проявиться через 4-46 дней. В среднем инкубационный период мышиной лихорадки составляет около 1 месяца. Во время этой стадии вирус в организме человека начинает размножаться, распространяясь на большие территории. Накопление патогенныхклеток лихорадки происходит в тканях различных органов и лимфоузлах. Показатель, как скоро мышиный грипп проявит себя, зависит от работы и состояния иммунной системы человека.
Симптомы мышиной лихорадки
Клинические симптомы мышиной лихорадки зависят от стадии заболевания. Доктора выделяют 3 периода:
Начальный – имеет продолжительность менее 3 суток. На этой стадии диагностика мышиной болезни затруднена, поскольку проявления носят неспецифический характер. Симптоматика напоминает грипп. Температура телаповышается до 40 градусов, возникает озноб. Пациент жалуется на интенсивныеголовные боли, сухость во рту и общую слабость. При осмотре врач может обнаружить гиперемию кожи шеи, верхней части груди, лица, конъюнктивит. Часто одним из признаков лихорадки является появление сыпи.
Олигурический период – длится 5-11 суток. Для этой стадии так же характерна высокая температура. Ее снижение не способствует улучшению общего состояния больного. Для этого периода мышиного гриппа типично возникновение болей в поясничном отделе, которые могут иметь разную степень выраженности. У пациента начинается тошнота и рвота, возникающая несколько раз за сутки. Эти проявления не связаны с употреблением пищи или лекарств. Сопровождается состояние болями в животе, вздутиями. На этом этапе мышиный вирус поражает почки, что приводит к отекам лица, век.
Полиурический – заключается в постепенном выздоровлении: прекращении рвоты и болей, нормализации сна и аппетита, увеличении количества жидкости при мочеиспускании. При этом у пациента сохраняется ощущение сухости во рту и общей слабости, которые начинают исчезать спустя несколько дней.
Симптомы мышиной лихорадки у взрослого:
- температура около 40 градусов;
- интенсивные головные боли;
- снижение артериального давления;
- боли в глазах, расплывчатость зрения, светочувствительность;
- редкий пульс;
- появление покраснений на коже в зоне лица, шеи;
- образование мелкой сыпи на боках, подмышках;
- тошнота, рвота;
- носовые кровотечения;
- кровоизлияния глаз.
Симптомы мышиной лихорадки у детей:
- высокая температура тела (до 40 градусов);
- сильные боли в мышцах, суставах;
- частая тошнота, рвота;
- нарушение зрения;
- озноб, общая слабость;
- мигрени;
- обильные кровотечения из носа, десен.
Первые признаки мышиной лихорадки
Многие пациенты не обращают внимания на первые признаки мышиной лихорадки, поскольку они напоминают обыкновенную простуду или острое респираторное заболевание. Начало заболевания характеризуется резким повышением температуры, возникновением озноба, головных болей и общей слабости в теле. Помимо этого, может образоваться конъюнктивит, сыпь и покраснение кожи. Пациент на начальной стадии недуга, вызванного вирусом мышиной лихорадки, начинает чувствовать постоянную сухость во рту.
Часто первые проявления болезни носят менее острый характер, напоминая по симптомам небольшую простуду. В этом случае периодически возникает легкий кашель, общее недомогание, появляется сонливость. Если не обратиться к врачу за лечением, когда лихорадка только начинает развиваться, то она перейдет в более тяжелую форму, начиная стремительно прогрессировать.
Как определить мышиную лихорадку
Специалистам бывает очень сложно определить мышиную лихорадку у человека. Первым этапом диагностики является тщательный сбор анамнеза. При этом устанавливается:
Øпроисходил ли контакт с зараженным животным, имел ли место укус;
Øфакт нахождения больного в местах, где распространен вирус: поле, дача, лес;
Øсмена стадий, которыми характеризуется мышиная инфекция;
Øпризнаки геморрагической лихорадки, нарушение работы почек, интоксикационный синдром.
К лабораторным методам, которые могут помочь в диагностировании, относят:
vобщий анализ крови – помогает выявить некоторое снижение количестватромбоцитов;
vПЦР (Полимеразная Цепная Реакция) – при таком исследовании специалисты могут обнаружить в крови пациента генетические структуры, характерные для возбудителя, вызывающего мышиный тиф;
vпри олигоанурической стадии в общем анализе мочи выявятся эритроциты, белок;
vбиохимический анализ крови покажет изменения в показателях ферментов (креатина, мочевины), которые отвечают за функции почек;
vпри тяжелом течении заболевания медики производят забор крови для определения степени ее свертываемости.
Последствия мышиной лихорадки
Инфекция, вызванная вирусом лихорадки, переносчиками которой выступают крысы, мыши и другие грызуны, способна к интенсивному поражению мочевыделительной системы человека. Часто она провоцирует нарушения работы почек. Последствия мышиной лихорадки могут выражаться в следующих заболеваниях:
В период мышиной лихорадки возможно присоединение вторичных инфекций бактериальной природы, которые могут стать причиной развития тяжелых недугов:
§ кровоизлияния в мозг;
§ почечной недостаточности в хронической форме.
Прогноз заболевания будет благоприятным, если зараженный человек вовремя обратится в больницу. После проведенных обследований врач сможет установить правильный диагноз. Соответствующее лечение должно назначаться по полученным данным. Важно правильно соблюдать все предписания доктора, поскольку осложнения инфекции могут быть тяжелыми и привести к летальному исходу.
Профилактика
Снизить риск заражения вирусом поможет профилактика мышиной лихорадки. Поскольку передается недуг исключительно от животных, следует постараться избегать контакта с ними и продуктами их жизнедеятельности:
§ сделайте пищу и воду недоступными для проникновения грызунов;
§ перед каждой трапезой тщательно мойте руки;
§ если продукты повреждены мышами, ни в коем случае не употребляйте их;
§ проводите термическую обработку употребляемой пищи;
§ избегайте посещения мест скопления грызунов;
§ проверяйте жилые и нежилые помещения на наличие грызунов, если места их пребывания обнаружены, ликвидируйте их;
§ проводите дератизацию (комплексные меры по уничтожению грызунов).
Для эффективности дератизации истребительные мероприятия принято сочетать с профилактическими, направленными на создание неблагоприятных условий для гнездования и размножения грызунов, а также на их возможность проникновения в помещения. Для этого вентиляционные ходы заделывают металлической сеткой, окна подвалов и чердаков остекляют, в подвальных помещениях устанавливают электрический барьер, а придомовая территория и кормовые базы в виде мусорных станций обрабатываются ядами, если храните продукты в погребе или подвале, то тщательно проверяйте их.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г.
Все права на материалы, размещенные на сайте, охраняются в соответствии с законодательством РФ, в том числе об авторском праве и смежных правах.
При использовании материалов сайта необходима ссылка на источник
Адрес: 649002, Республика Алтай, г. Горно-Алтайск, проспект Коммунистический, 173
Тел.: +7 (38822) 6-43-84
Эл. почта: 
Наш аккаунт в instagram: @rospotrebnadzor04
Мышиная лихорадка у взрослого человека
Мышиная лихорадка – зоонозное заболевание, имеющее вирусную природу. Инфекция вызывает общую интоксикацию организма, поражения мочевыделительной системы и геморрагический синдром.

Общая информация
Виновником возникновения мышиной (или геморрагической) лихорадки является РНК-вирусы семейства Bunyavirales, характеризующиеся высокой вирулентностью. Наиболее часто встречающийся представитель семейства – вирус Hantaan (свое название получил в честь реки Хантаан в Южной Корее, близ которой и был обнаружен). Он имеет несколько подвидов с разными ареалами обитания:
- Вирус Puumala распространен в европейской части континента.
- Вирус Dubrava. Ареал обитания – балканские страны.
- Seul – встречается по всему миру.
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – распространенное в России заболевание. Источником инфекции, а также естественным природным резервуаром являются животные.

Возбудитель мышиной лихорадки
Контакт с ними, а также с отходами их жизнедеятельности, чрезвычайно опасен для человека.
Инфекция не передается от одного человека другому.
В зависимости от вида грызуна, являющегося источником заражения, выделяют вирус двух типов:
- Восточный. Преимущественно локализован в азиатских странах и на Дальнем Востоке России. Естественный резервуар – полевая и лесная азиатская мышь. Вирус провоцирует тяжелые формы лихорадки с высоким процентом смертности.
- Западный. Разносчик инфекции – рыжая полевка, нередко – домовые крысы. Заболевание, вызываемое этим вирусом, характеризуется более легким течением и низкой летальностью.
Грызуны становятся латентными вирусоносителями, выделяя возбудитель в окружающую среду вместе с продуктами жизнедеятельности. Друг от друга мыши заражаются воздушно-капельным путем.
Цитомегаловирус – распространенное инфекционное заболевание. По данным статистики, более 80% населения сталкивается с ним в течение жизни. Определить наличие заболевания, а также стадию протекания помогает анализ на Anti CMV IgG. Подробнее читайте в статье: “повышен anti cmv igg – что это значит”.
Пути заражения инфекцией
Иммунитет здорового человека легко способен противостоять возбудителя геморрагической лихорадки. Но если иммунная система ослаблена какой-либо болезнью, контакт с вирусом приведет к заражению и последующему развитию инфекции. Основные пути попадания возбудителя в организм человека:
- Воздушно-пылевой способ. Высушенные выделения грызунов могут попасть в дыхательную систему вместе с вдыхаемой пылью. Небезопасно входить в давно заброшенные помещения без марлевой повязки.

Вспышки инфекции наблюдаются редко, обычно заболевание носит единичный характер, поражая людей с наибольшей предрасположенность к болезни. ГЛПС вызывает стойкий иммунитет, сохраняющийся на всю жизнь.
Случаи повторного заболевания геморрагической лихорадкой неизвестны.
Чаще всего вирус поражает следующие категории людей:
- Мужчины заболевают геморрагической лихорадкой намного чаще, чем женщины (до 90% процентов зафиксированных случаев – инфицирование представителей мужского пола).
- Люди от 18 до 50 лет, ведущие активный образ жизни, – группа, которая находится в зоне риска (только 20% заболевших – дети и пенсионеры)

Выраженная сезонность заболевания (весенне-осенний период) объясняется снижением популяции грызунов в зимнее время.
Неожиданное обнаружение шишки на кости за ухом способно заставить изрядно понервничать. Реального повода для переживаний может не оказаться, но иногда причины новообразования бывают серьезными. Подробнее читайте в статье: “за ухом появилась шишка”.
Симптомы заболевания
Врачи выделяют пять этапов развития мышиной лихорадки, симптомы и лечение каждого из них различны. Если заболевшему не оказать своевременную медицинскую помощь, то возможен летальный исход течения болезни.
- Инкубационный период. Протекает бессимптомно. Длится от 21 до 25 дней. В это время вирус активно размножается, никак не проявляя своего присутствия.
- Начальный. Его признаки легко спутать с проявлениями простудного заболевания. Температура пациента повышается до 39-40,5?С. Помимо болезненности мышц и суставов, инфицированный человек ощущает озноб, слабость, сильные головные боли.



На этом этапе проявляются симптомы патологических изменений нервной системы (головокружения, бред, галлюцинации), которые объясняются небольшими кровоизлияниями в ткани головного мозга.
Олигурический этап лихорадки опасен возникающими последствиями – острой почечной и надпочечной недостаточностью.

- Полиурический период характеризуется восстановлением работы почек. Еще несколько месяцев сохраняются слабость и полиурия (избыточное выделение мочи).
- Период восстановления организма после болезни. У пациентов наблюдаются остаточные явления в виде астении, нарушений в работе эндокринной и нервной системы, поясничные боли.
Еще одним специфическим симптомом лихорадки является геморрагический синдром, при котором на коже появляется ярко-красная сыпь. Обычно она проступает в виде широких полос.

Кровоизлияния проявляются не только на коже, но и на слизистых оболочках и склерах глаз.
Способы лечения ГЛПС
Заболевшие не опасны для окружающих, поскольку заразиться от инфицированного человека невозможно. Поэтому пациентов размещают не только в инфекционных отделениях больниц, но и в обычных стационарах.
Для восстановления больному требуется:



Пациенту требуется ряд лекарственных препаратов, которые не только уничтожают возбудитель инфекции, но и поддерживают иммунитет заболевшего.
Примерный перечень медикаментозных средств, используемых при лечении геморрагической лихорадки:
| Цель назначения | Лекарственный препарат |
| Профилактика осложнений | Антибактериальные препараты (например, Пенициллин) |
| Дезинтоксикация и восстановление нормального функционирования органов | Внутривенное введение глюкозы, аскорбиновой кислоты, альбумина. Показаны ингибиторы протеаз. |
| Восстановление диуреза | Лазикс, мочегонные препараты |
| При тошноте и рвоте | Перинорм, Церукал, Церуглан |
| При повышенной температуре | Жаропонижающие (Нурофен и Парацетамол) |
| Снятие болевых ощущений | Анальгетики и спазмолитики (Триган, Анальгин и т.д.) |
| Улучшение микроциркуляции в органах | Курантил и Эуфиллин |
Выписывают пациента не раньше 3-4 недель с момента начала лечения болезни.

Проводится полное обследование организма, в том числе УЗИ почек, которое позволит выявить патологические изменения при осложнениях (разрастание соединительных тканей, нефросклероз, воспаление почечных лоханок)
Самый верный способ диагностики ГЛПС или ее отсутствия – лабораторные исследования крови на наличие специфических антител!
Геморрагическая лихорадка – тяжелое заболевание с высоким процентом летальных исходов (до 8%).

Регулярная дератизация, ношение марлевой повязки и перчаток в местах, заселенных мышами, соблюдение простых правил гигиены способны стать действенной профилактикой возникновения заболевания.
Мышиная лихорадка



Мышиной лихорадкой эту болезнь называют в народе. Ее научное название – геморрагическая лихорадка с почечным синдромом. Это общее название для группу заболеваний с идентичными симптомами, которые вызывают несколько видов хантавируса. Смертность от мышиной лихорадки довольно высокая – около 12%.
Впервые это заболевание было зарегистрировано в середине прошлого века. Во время Корейской войны 1950 – 1953 годов более 3000 солдат ООН вдруг почувствовали недомогание, которое быстро обернулось серьезными проблемами – начались внутренние кровотечения и нарушились функции почек. Уровень медицины в то время не позволял установить причину болезни. И только в 1976 году докторам Лии и Джонсону удалось понять, что болезнь вызывает новый вирус – его удалось обнаружить у полевых мышей. Затем мышиный вирус сравнили с тем, который находили у пациентов, и стала понятна причина заболевания.
Симптомы мышиной лихорадки
Распознать мышиную лихорадку на начальном этапе бывает непросто, потому что первые симптомы очень напоминают обычный грипп: резко поднимается температура 40 °С, человека знобит, ломит тело, ощущается слабость, болит голова, мучает постоянная сухость во рту.
Иногда понижается давление, начинается брадикардия (уреженное сердцебиение). Могут быть конъюнктивит, сыпь и покраснение кожи. Это состояние длится обычно 3 суток. Распознать мышиную лихорадку в этой стадии очень сложно.
На втором этапе болезни поражаются почки – возникают боли в пояснице, появляются тошнота и рвота, которые возникают несколько раз в сутки. Могут быть боли в животе, вздутия. Отекает лицо и веки. Такие симптомы проявляются обычно на 4-й день болезни и они очень опасны, потому что именно в это время могут быть смертельные осложнения – внутренние кровотечения. Эта стадия длится 5 – 11 дней.
При правильном лечении человек выздоравливает примерно через 3 – 6 недель. Если были осложнения, болезнь может затянуться на полгода.
Инкубационный период мышиной лихорадки длится примерно 2 недели.
Лечение мышиной лихорадки
Никаких народных средств лечения мышиной лихорадки нет – это смертельно опасное заболевание и самолечение тут недопустимо! При первых признаках болезни сразу же обращайтесь к врачу! Обязательно расскажите, где вы были, контактировали ли с грызунами.
Мышиную лихорадку лечат только в стационаре, дома отлежаться не получится. Чтобы купировать болезнь, внутривенно вводят Рибавирин – это противовирусный препарат.
Однако на фоне мышиной лихорадки могут развиваться серьезные осложнения:
- отек легких;
- менингит;
- абсцессы;
- кровоизлияния в мозг;
- миокардит;
- панкреатит;
- сепсис;
- почечная недостаточность.
Именно поэтому важно как можно быстрее обратиться к врачу – в больнице смогут оперативно скорректировать лечение.
Профилактика мышиной лихорадки
Чаще всего мышиной лихорадкой заражаются на даче – особенно велик риск во время генеральной уборки дома после зимы. Тут важно соблюдать ряд правил:
- убирайте пыль и мусор при помощи пылесоса, а не веника – вирус проникает в организм вместе с пылью;
- проводите уборку маске, а еще лучше в респираторе, на руках должны быть перчатки;
- продукты, поврежденные мышами, обязательно выбрасывайте – есть их категорически запрещено!
Однако риск заразиться мышиной лихорадкой велик в течение всего лета. Поэтому на даче всегда нужно соблюдать правила гигиены:
- чаще делайте влажную уборку;
- проветривайте комнаты;
- храните продукты в плотно закрытых емкостях – стеклянных или металлических;
- после работ в саду и огороде как следует мойте руки;
- наведите на участке порядок, уберите весь хлам, чтобы мышам негде было гнездиться;
- заделайте сетками все отверстия для вентиляции в доме и погребе;
- поставьте в доме ловушки для грызунов.
Есть свои правила и для отдыха на природе:
- избегайте мест, где могут быть грызуны;
- перед едой мойте руки;
- ешьте только вареные, жареные или запеченные продукты – термическая обработка убивает вирус.
Геморрагическая лихорадка с почечным синдромом (ГЛПС)
Советует врач-инфекционист
Бронникова Светлана Александровна
 Геморрагическая лихорадка с почечным синдромом — относительно редкое, но опасное для жизни инфекционное заболевание. Оно отличается бурным тяжелым течением и различными осложнениями, которые могут затруднять работу мочевыделительной системы. Необходимо знать признаки геморрагической лихорадки для того, чтобы быстро распознать заболевание и обратиться за медицинской помощью.
Геморрагическая лихорадка с почечным синдромом — относительно редкое, но опасное для жизни инфекционное заболевание. Оно отличается бурным тяжелым течением и различными осложнениями, которые могут затруднять работу мочевыделительной системы. Необходимо знать признаки геморрагической лихорадки для того, чтобы быстро распознать заболевание и обратиться за медицинской помощью.
Существуют такие инфекции, которые передаются человеку от больных животных. Причем подцепить их можно не только в тропиках, но и даже в обычных российских лесах. Сюда относится геморрагическая лихорадка с почечным синдромом (ГЛПС).
Возбудитель геморрагической лихорадки
ГЛПС возникает при заражении человека вирусом рода Хантаан. Это возбудитель геморрагической лихорадки. Заболевание относится к природно-очаговым инфекциям.
Так называются недуги, которыми болеют в основном животные. Человек может их подхватить, но для других людей больной будет незаразным.
Этот недуг вполне характерен для нашей страны. Чтобы столкнуться с возбудителем, совершенно не обязательно далеко уезжать, достаточно сходить на пикник в соседний лес. Именно поэтому геморрагическая лихорадка с почечным синдромом — довольно частое заболевание в России.
Кто является переносчиком геморрагической лихорадки
Источником инфекции чаще всего являются мелкие грызуны (полевки, лесные и домовые мыши, крысы). Животные выделяют инфекцию с мочой, калом, слюной.
Так как вирус довольно устойчив во внешней среде (особенно при низких температурах), он может оседать в пыли и на продуктах питания. Поэтому человек может заразиться двумя путями: воздушно-пылевым и алиментарным (при употреблении грязных продуктов).
Теперь вы знаете, кто является переносчиком геморрагической лихорадки.
Почечная геморрагическая лихорадка
На даче, как известно, часто водятся мелкие грызуны. А люди иногда моют фрукты и оставляют их в вазочке на столе. Ночью по ним может пробежаться или даже надкусить еду мышка. Утром человек, конечно же, не заметит, что яблоки инфицированы, и съест их. Почечная геморрагическая лихорадка передается чаще всего именно так.
Еще чаще бывает так: горожане выезжают отдыхать на речку, раскладывают на лужайке провизию и уходят купаться. А в это время прибегают полевки и начинают «угощаться». Мыши часто бегают по продуктам на складе, в погребе, грызут овощи, распространяя со своей слюной вирус.
Инкубационный период геморрагической лихорадки
Инкубационный период геморрагической лихорадки продолжается от 10 до 35 дней. Геморрагическая лихорадка начинается резко: поднимается температура, возникает слабость и головная боль. Эти симптомы держатся до 3 суток. Затем начинается интоксикация, общее недомогание, ломота в мышцах, насморк, кашель, пропадает аппетит.
Признаки геморрагической лихорадки
Еще через несколько дней появляются признаки геморрагической лихорадки с почечным синдромом: боли в пояснице, рези и затрудненность при мочеиспускании, неприятные тянущие ощущения в животе, тошнота, рвота, иногда на коже выступает сыпь. При этом температура снижается, но состояние больного не улучшается.
Вопросы и ответы
Летом геморрагической лихорадкой болеют чаще всего? Летом многие выезжают отдыхать на природу, ходят в лес за грибами, оправляются на рыбалку. Однако у медиков есть такое понятие, как «зимние вспышки». Дело в том, что в сельской местности зимой проводят работы по перевозке и переносу сена, а грызуны очень любят селиться в стогах. Там они и выделяют инфекцию. Когда человек поднимает охапку сена, в воздух поднимается пыль вместе с возбудителями, которая попадает сначала в нос, потом в легкие — так и происходит заражение.
Одновременно может заболеть сразу несколько человек? Из-за нежелания проводить регулярную уборку в доме и соблюдать правила гигиены под угрозой могут оказаться и взрослые, и дети.
Кто находится в группе риска? Садоводы и дачники. Приезжая весной на свои участки, они начинают прибираться в домах, сараях, амбарах, поднимают пыль и легко могут заразиться. К группе риска можно отнести жителей сельской местности, животноводов, фермеров, работников лесного хозяйства, туристов, любителей пикников, механизаторов, дальнобойщиков и работников складов.
ГЛПС можно спутать с пиелонефритом? Нет, при воспалении почек боли в пояснице, и лихорадка появляются одновременно, а при геморрагической лихорадке эти симптомы разведены по времени. Кроме того, когда при пиелонефрите падает температура, больной чувствует облегчение. При ГЛПС этого не происходит.
Какие могут возникнуть осложнения? Если больной не будет лечиться, он рискует потерять почку и остаться инвалидом. Особенно это касается тех, у кого уже есть хронические заболевания почек. В редких случаях (примерно 1%) ГЛПС может давать осложнения со стороны сердца.
В какой момент лучше обращаться к медикам? Сразу, как только поднялась температура. Это верный признак того, что в организме идет какой- то воспалительный процесс. Заниматься самолечением нельзя ни в коем случае, даже если кажется, что больной подхватил обычную простуду.
Специалист может в первые дни выявить геморрагическую лихорадку? Пока не  появились симптомы поражения почек, участковый врач вряд ли подумает на ГЛПС. Однако пациенты должны понимать, что, если врач сказал «пока ничего не вижу, приходите завтра», это не означает, что здоровье пациента в порядке. Многие болезни развиваются постепенно и их нужно наблюдать в динамике. Поэтому на осмотр пациенты должны приходить строго в назначенные дни.
появились симптомы поражения почек, участковый врач вряд ли подумает на ГЛПС. Однако пациенты должны понимать, что, если врач сказал «пока ничего не вижу, приходите завтра», это не означает, что здоровье пациента в порядке. Многие болезни развиваются постепенно и их нужно наблюдать в динамике. Поэтому на осмотр пациенты должны приходить строго в назначенные дни.
Как проводится диагностика заболевания? Для выявления болезни, необходимо обязательно выяснить, куда пациент выезжал, где отдыхал, с кем общался, что ел. Например, стоит насторожиться, если больной за 2—3 недели до появления симптомов ходил с друзьями в поход. Окончательно диагноз подтвердит анализ крови на антитела. Лабораторное исследование длится примерно 5 дней.
Какие нужно предпринять меры после постановки диагноза? Больного сразу же направляют в инфекционную больницу, так как только при наблюдении в стационаре можно правильно скорректировать лечение. Кроме того, при поражении почек необходимо отслеживать анализы мочи. Пациенту требуется постельный режим, обезболивающие препараты, обильное питье. Единой схемы лечения ГЛПС не существует, для каждого пациента ее составляют индивидуально. Пациенты справляются с вирусом примерно за 3 недели.
В восстановительный период:
во-первых, больной должен соблюдать диету. Выздоравливающему противопоказаны острые, соленые и копченые блюда.
во-вторых, в течение 6 месяцев противопоказаны физические нагрузки. Людям, работающим на вредных производствах, на 2 месяца дают перевод на более легкую работу.
в-третьих, пациента полгода наблюдают в кабинете инфекционных заболеваний (следят за анализами мочи и работой почек). Если не отнестись со всей ответственностью к этим мерам, возможно развитие серьезных почечных осложнений.
Существует ли прививка от геморрагической лихорадки с почечным синдромом? Такую вакцину еще не изобрели.
Какими инфекциями можно заразиться через мышиный укус? Если человек не был вовремя привит от столбняка, самое время провести вакцинацию. Лептоспироз, геморрагическая лихорадка и бешенство через мышиный укус передаться не могут.
Профилактика геморрагической лихорадки с почечным синдромом
 Соблюдать гигиену, тщательно мыть руки, овощи, фрукты, накрывать на ночь продукты питания, избавляться от грызунов. Во время уборки необходимо надевать марлевые маски и менять их каждые 4 часа, чтобы защитить от пыли органы дыхания.
Соблюдать гигиену, тщательно мыть руки, овощи, фрукты, накрывать на ночь продукты питания, избавляться от грызунов. Во время уборки необходимо надевать марлевые маски и менять их каждые 4 часа, чтобы защитить от пыли органы дыхания.
Также требуется тщательно ухаживать за газонами рядом со школами, больницами, детскими садами. Многие жители ругаются, что в городах постоянно скашивают траву. Мол, одуванчики и васильки смотрятся намного лучше. Но траву необходимо косить, чтобы защитить людей от различных заболеваний. В сухостое могут поселиться мыши и начать распространять заразу.
Осторожно на природе
Для профилактики геморрагической лихорадки с почечным синдромом необходимо избавляться от грызунов (в домах, складах, магазинах, в очагах инфекции), а также защищать людей от соприкосновения с зараженными животными или предметами, загрязненными их выделениями.
Продукты необходимо хранить только на складах, защищенных от грызунов. Вокруг домов и различных строений необходимо регулярно скашивать кустарники и бурьян.
Туристы, любители походов и отдыха на природе должны помнить, что в лесу необходимо соблюдать определенные правила, чтобы не заразиться ГЛПС.
Располагаясь на отдых в летних лагерях, туристических базах и т. п., важно выбирать места, не заселенные грызунами и не заросшие бурьяном. В лесу выбирайте опушки, хорошо прогреваемые солнцем.
За еду можно приниматься, только помыв руки с мылом.
Мусорные ямы должны располагаться не менее чем в 100 м от палаток. 
Продукты не следует оставлять на земле, а лучше подвешивать на дереве.
При сборе хвороста, валежника, сухих листьев образуется много пыли, поэтому желательно закрывать нос и рот ватно-марлевыми повязками (или хотя бы просто обмотать лицо тканью).
Грибы со следами зубов грызунов или наличием их кала брать не следует.
Ссадины и ранки на коже перед походом в лес нужно заклеить лейкопластырем, а вернувшись из леса, вымыть руки с мылом.
При ранении кожи в лесу место поражения следует промыть и обработать настойкой йода или бриллиантовой зелени.
Ни в коем случае нельзя ночевать в копне сена или в заброшенных лесных постройках, брать в руки лесных грызунов (живых или мертвых).
С метлой на грызунов
 Грызуны — переносчики таких инфекций, как геморрагическая лихорадка с почечным синдромом, лептоспироз, туляремия и другие.
Грызуны — переносчики таких инфекций, как геморрагическая лихорадка с почечным синдромом, лептоспироз, туляремия и другие.
Поэтому очень важно правильно организовать первую после долгой зимы уборку помещений (деревенских и дачных домиков, амбаров, сараев и т. д.).
Во-первых, все продукты, которые хранились не в герметично закрытых банках, лучше выбросить.
Во-вторых, нужно обязательно провести влажную уборку, а выколачивать матрасы, одеяла, коврики лучше в марлевых масках (поскольку инфекции могут передаваться воздушно-пылевым путем).
В-третьих, после завершения уборки мусор желательно сжечь, руки тщательно вымыть, а одежду выстирать. Все эти простые рекомендации позволят избежать заражения.





