Лечение андрогенной алопеции у мужчин
Андрогенная алопеция у мужчин является одной из наиболее распространенных причин выпадения волос. Более 80 % мужчин страдают именно от андрогенной алопеции. Факторов, влияющих на ее развитие, два – наследственность и влияние мужских гормонов андрогенов. Любого мужчину огорчают такие изменения во внешнем виде, и вопрос эффективного лечения становится острым.
Лекарственные препараты для наружного использования применяемые в Лаборатории Ан-Тек являются единственными зарегистрированными и одобренными Министерством здравоохранения РФ для лечения начальной формы андрогенной алопеции. Андрогенная алопеция в настоящее время приобретает все большую актуальность как у мужчин, так и у женщин. Наша методика показал себя эффективной на протяжении более 40 лет. Мы смогли помочь сотням тысяч пациентов в Канаде, США и России. Чем раньше выявлена проблема потери волос (на ранней стадии), тем раньше начато лечение, тем лучше результат. Не теряйте время, занимаясь самолечением, обращайтесь к специалисту, пока ваша проблема не стала заметна всем.
Чаще всего андрогенная алопеция развивается в первую очередь в лобно-теменной зоне. Фолликулы волос, расположенных там, особо чувствительны к гормону, связанному с тестостероном. Его уровень у мужчин высок, а потому волосы постоянно подвергаются агрессивному воздействию. Фолликулы волос в затылочной части нечувствительны к этому гормону, поэтому там потеря волос происходит в последнюю очередь. Лечение патологии требует значительного времени и сил, иногда эффективность консервативного лечения оказывается недостаточной, приходится прибегать к микрохирургическим операциям по пересадке фолликулов с затылочной части головы на теменную.
Развитие андрогенной аллопеции
Как происходит андрогенная алопеция? Начальные ее этапы незаметны и только слегка нарушают эстетику волосяного покрова. Тем не менее необходимость лечения уже присутствует. Внешне данные этапы проявляют себя тем, что рост волос замедляется, фаза активного роста сокращается, а сами волосы становятся тоньше. Со временем они становятся похожи на пушок, после чего полностью прекращают свой рост. Луковицы волос под воздействием мужских гормонов исчезают. Финальная стадия алопеции у мужчин сопровождается образованием рубцовой ткани. Лечение может понадобиться как в зрелом, так и в молодом возрасте. Нередко первые признаки алопеции заметны уже в юношеском периоде.
У мужчин алопеция проходит несколько стадий:
- медленное начало;
- ускорение темпов потери волос;
- потеря волосами толщины, цвета, размера, замещение их пушковыми;
- образование залысин.
Андрогенная потеря волос не может быть диагностирована с помощью специфического анализа. Уровень мужских гормонов в крови мужчины не коррелирует с наличием или отсутствием андрогенной алопеции, а потому диагностика гормонального фона не имеет решающего значения в лечении.
Прием у трихолога
Обращаясь к врачу за лечением андрогенной алопеции, будьте готовы к визуальному осмотру и сбору анамнеза. Врач расспросит вас о состоянии волос, изменениях, которые вы отмечаете, жалобах. При неоднозначной картине или начальных стадиях болезни может потребоваться дополнительное обследование. Состояние волос мужчины изучают с помощью компьютерных технологий, проводят компьютерную диагностику, фототрихограмму, чтобы выявить отклонения в росте и структуре волос.
Для отслеживания изменений во времени трихолог выполняет фотографии участков волос с помощью специальной камеры. Повторяя эти снимки, можно увидеть мельчайшие изменения, еще не заметные невооруженным взглядом, и своевременно принять меры.
Лечение алопеции у мужчин
Лечение андрогенной разновидности выпадения волос необходимо осуществлять комплексно. Только такой подход даст желаемый и устойчивый результат. Большое значение имеет точная постановка диагноза и анализ причин, послуживших толчком к развитию патологии.
Против андрогенной алопеции применяются высокоэффективные растительные препараты, в основе которых – концентрированные экстракты. Приступая к лечению, врач может назначить:
- витаминный комплекс;
- комплекс микроэлементов;
- комплексы аминокислот;
- стимуляторы роста;
- средства – поглотители ультрафиолета.
Все эти препараты, применяемые для ухода, приводят к тому, что алопеция замедляет темпы своего развития. Каждый мужчина, который обращается за помощью, рассчитывает получить заметный эффект. Лаборатория Ан-Тек предлагает квалифицированную помощь и услуги профессиональных трихологов, которые используют в работе современные схемы терапии. Самолечение не даст желаемого результата и не будет эффективным для мужчин с проблемой выпадения волос. Некоторые препараты оказывают достаточно сильное воздействие на организм и не могут быть назначены самостоятельно.
Тотальная алопеция у мужчин и женщин: ищем причины
Последнее обновление: 27.02.2021

Тотальная алопеция или полное облысение по праву считается проблемой XXIвека. С каждым годом стремительно растет количество больных. Постоянные стрессы, катастрофическое состояние окружающей среды, гормональные сбои, неправильное питание – все эти факторы и приводят даже молодых людей и девушек в кабинет трихолога.
Некоторые философы считают, основная причина массовой тотальной алопеции – эволюция. Человеку больше не нужны волосы для выживания, голову согреют шапочки и кепочки, а локоны выполняют лишь эстетическую роль, удачно обрамляя лицо.
Но что делать, если вы не согласны с последователями Чарльза Дарвина и не хотите терять драгоценные пряди? О том, как вовремя распознать алопецию, вылечить заболевание и не допустить появления проблемы вновь, расскажет наша статья.
Что такое тотальная алопеция?
Медики различают несколько разновидностей алопеции, например, гнездовая или очаговая, рубцовая или безрубцовая. Тотальное облысение – это тяжелая форма очаговой алопеции. Небольшие участки сливаются в более крупные, охватывая голову и тело. Постепенно человек лишается всех волос.
Вопреки распространенному мнению о мужественности заболевания, от тотальной алопеции не застрахованы ни женщины, ни дети. В особой группе риска находятся подростки в период полового созревания.
Признаки заболевания
Первым признаком полного облысения является стремительное выпадение локонов не только на голове, но и на бровях, ресницах. Человек начинает терять волосы и на теле, изменяется структура ногтя.Нередко тотальная алопеция сопровождается сбоями в работе иммунной системы, болезнь может быть симптомом воспаления щитовидной железы, атопического дерматита или поликистоза яичников.

Причины тотальной алопеции
По статистике, от полного облысения страдает каждый тысячный житель планеты. Человеческий организм невероятно сложен, а причин появления заболевания существует великое множество. Чаще всего тотальная алопеция у мужчин и женщин развивается на фоне следующих проблем:
- Сбои в работе гормональной системы. Чаще всего причиной тотальной алопеции у женщин становятся патологии щитовидной железы, заболевания яичников, климатерический период или беременность;
- Аутоиммунные заболевания. При нарушениях работы иммунной системы ее клетки начинают атаковать волосяные фолликулы, считая эти элементы чужеродными;
- Врожденное недоразвитие фолликулов. Проблема заметна еще в первый год жизни малыша. Волосы ребенка растут очень слабо, выпадают быстро;
- Стрессы, нервные расстройства. Сильные переживания вызывают угнетение микроциркуляции крови вокруг луковиц, что также приводит к стремительной потере волос;
- Авитаминоз и ограничение белка. Жесткие диеты помогают не только похудеть, но и лишиться драгоценных локонов. При сбое в усвоении витаминов, белков и минеральных веществ автоматически нарушается и питание волосяного стержня, что приводит к потере прядей.
К полному облысению у женщин и мужчин могут привести радиационное и токсическое воздействия на организм, а также инфекционные болезни (например, сифилис, туберкулез). Болезнь вызывает и прием противоопухолевых препаратов, различные механические и температурные воздействия на локоны.
Опасны и грибковые заболевания, такие как перхоть. Неприятный недуг может привести к катастрофическим последствиям, поэтому при обнаружении белых хлопьев на локонах и одежде, задумайтесь, как быстро избавиться от проблемы.
Шампунь ALERANA ® от перхоти стимулирует клеточный метаболизм в фолликулах, устраняет шелушение и улучшает питание локонов, блокируя размножение грибка, вызывающего перхоть.
Особенности тотальной алопеции у женщин
Наиболее распространенной причиной полного облысения у женщин считается избыточная выработка мужских половых гормонов (тестостерона). Представительницам прекрасной половины человечества стоит быть особенно внимательными к себе при гормональных нарушениях, сопровождаемых андрогенизацией.
Однако не стоит впадать в панику. Тотальная алопеция у женщин излечивается в несколько раз чаще, чем у мужчин. Главное, выбрать грамотного специалиста и принимать назначенные препараты строго по рецепту.
Особенности тотальной алопеции у детей

Малыши часто страдают от облысения в самом раннем возрасте. Если имеет место врожденная патология, уже в полгода наблюдается редкое оволосение, истончение и обламывание волос у крошки. Тотальная алопеция часто может быть вызвана аллергией ребенка на те или иные препараты.
Хотя проблемы с шевелюрой ребенка и вызывают панику у родителей, врачи советуют не торопиться с лечением облысения у крошки. Очень часто рост волос возобновляется, иммунная система самостоятельно справляется с недугом, а вот гормональные препараты могут плохо подействовать на неокрепший организм ребенка.
Диагностика тотальной алопеции
В ходе первичного осмотра трихолог определяет степень серьезности заболевания, опрашивает пациента о хронических и недавно перенесенных болезнях, узнает, какие тот принимает препараты. Для определения причин алопеции врач отправляет пациента и на лабораторное обследование, которое включает следующие виды анализов:
- Общий и биохимический анализ крови;
- Анализ на гормоны;
- Трихограмма;
- Иммунограмма;
- Биопсия кожи.
По результатам анализов трихолог назначает консультации других докторов, например, эндокринолога, гинеколога, невролога. Совместно врачи назначают пациенту подходящее лечение.
Лечение тотальной алопеции
К сожалению, до сих пор не изобретено единого способа избавления от этой крайне неприятной проблемы. К основным методам лечения полного облысения относят:
- Иммунную коррекцию. Взрослым назначаются глюкокортикостероиды и иммуномодуляторы, в особо тяжелых случаях внутривенно вводится преднизол;
- Воздействие на ЦНС. Все чаще причиной тотальной алопеции оказываются стрессы и нервные потрясения. Да и сама потеря волос приводит к значительным волнениям, что только усугубляет ситуацию. Поэтому очень часто доктор назначает различные ноотропные средства, антидепрессанты, а также растительные успокоительные;
- Лечение болезней ЖКТ. Чтобы наладить усваиваемость витаминов, белков и микроэлементов, необходимо вылечить все болезни желудочно-кишечного тракта;
- Коррекция питания. Для роста и красоты волос в рацион больного вводится больше белковой пищи, а также продуктов, богатых цинком, железом, селеном. При необходимости врач назначает и биологически активные добавки;
- Воздействие на фолликулы. Применяются стимуляторы роста, сосудорасширяющие мази. Больному назначают и раздражающие втирания, например, настойку жгучего перца, луковый сок, горчицу;
- Физиотерапия. Неплохим дополнением в лечении тотальной алопеции у мужчин и женщин станут физиотерапевтические процедуры, например, микротоковая терапия, ионофорез, мезотерапия, вакуумный или ручной массаж, дарсонвализация;
- Трансплантация. Хирургическое вмешательство подразумевает пересадку фолликулов с затылочной на височные области.
Мы перечислили основные причины и методы лечения тотальной алопеции. Но все же, не стоит следовать даже самым взвешенным советам в интернете, не проконсультировавшись с трихологом. Не откладывайте визит к врачу, при обнаружении сильного выпадения волос, запишитесь к доктору! Помните, любой недуг излечим, если вовремя взяться за себя. Желаем вам здоровья!
Для точной диагностики обращайтесь к специалисту.
Тотальная алопеция у женщин и мужчин – причины и лечение


Ежедневно мы теряем около 100 волос. Но когда их выпадение становится большим, то такое состояние называют алопецией. Данному заболеванию подвержены мужчины и женщины, а иногда даже дети.
В зависимости от механизма нарушения роста волос выделяют две основных формы алопеции: нерубцовую и рубцовую. Последнюю отличает полное разрушение волосяных фолликулов. Важно знать, что первая форма может перейти во вторую, если лечение не начато вовремя.

В данной статье рассмотрим один из видов нерубцовой алопеции – тотальную алопецию. Это заболевание является промежуточной стадией между очаговой алопецией и универсальной алопецией.
Что такое тотальная алопеция
Тотальная алопеция характеризуется полным выпадением волос на коже головы. Этот недуг поражает только 1 человека из 2000, что делает его относительно редким заболеванием. В некоторых случаях поражаются волосы бровей и ресниц.
Тотальная алопеция рассматривается как промежуточное состояние между:
1. Очаговой (гнездной) алопецией, при которой у человека выпадают участки волос на коже головы. Обычно они бывают в виде гладких круглых пятен, образующих проплешины размером около 2 см в поперечнике.
2. Универсальной алопецией, при которой происходит облысение на теле и голове.
Тотальная алопеция считается аутоиммунным заболеванием, при котором иммунная система атакует волосяные фолликулы, вызывая воспаление. Однако волосяной фолликул не разрушается, в отличие от рубцовой алопеции. Следовательно, есть некоторая возможность для возобновления роста волос, когда воспаление спадёт.
Тотальная алопеция обычно прогрессирует в двух формах: либо происходит внезапная потеря всего волосяного покрова кожи головы, либо она начинается как очаговая алопеция.
Что такое субтотальная алопеция
В зависимости от осложнений очаговая алопеция подразделяется на следующие формы:
- Локальная – одна или несколько круглых проплешин;
- Субтотальная – выпадение около 40% волос в области головы;
- Тотальная – волосы отсутствуют полностью на голове;
- Универсальная – полное отсутствие волос на голове и на теле.
Таким образом, субтотальная форма алопеции является переходной между локальной и тотальной. Универсальная, в свою очередь, является запущенной стадией гнездовой алопеции в случаях отсутствия ответной реакции на методы лечения.
Каковы причины тотальной алопеции
До сих пор ученые не смогли точно определить, что вызывает данную форму облысения. Несмотря на то, что это заболевание считается генетически запрограммированным и имеет аутоиммунное происхождение, данные свидетельствуют о том, что хроническая усталость и переутомление, сохраняющиеся в течение длительного периода времени, или депрессия также приводят к этому состоянию.
Тот факт, что стресс может быть триггером, обескураживает. Однако, если Вы проанализируете, то поймете, что данное состояние может снизить иммунную функцию. Расстроенная иммунная система, в свою очередь, может начать атаковать собственные клетки.
Факторы риска
Непонятно, почему у человека развивается данное аутоиммунное заболевание, но некоторые люди более подвержены риску облысения. Оно может поразить любого, но чаще встречается у детей и взрослых в возрасте до 40 лет.
У некоторых людей также может быть генетическая предрасположенность к алопеции. Нередко у кого-то из членов семьи бывает диагностировано это заболевание.
Некоторые врачи также подозревают связь между чрезмерным стрессом и развитием алопеции. Сильный стресс может ослабить иммунную систему и повлиять на ее способность нормально функционировать.
Симптомы
Наиболее очевидным признаком тотальной алопеции является чрезмерное выпадение волос на коже черепа – другие симптомы встречаются редко и часто могут разниться. Среди них:
- нарушение работы сальных желез;
- истончение ногтевых пластин;
- выпадение ресниц и/или бровей;
- дискомфорт в области кожи головы (зуд, покалывание, болезненность, ощущение стянутости).
Стадии протекания в типичных случаях:
- Прогрессирование — появление новых проплешин и очагов.
- Легкое отделение волос по периферии очагов из-за ослабления волосяных фолликулов. Часто – покраснение кожи. Редко – чувство жжения, боли, зуда.
- Стабилизация (стационарная) — прекращение появления новых очагов и выпадения волос, исчезновение красноты, жжения, болезненности, зуда.
- Регресс — возобновляется рост волос.
Как прогрессирует состояние. Тотальная алопеция обычно прогрессирует следующим образом:
- Истончение волос на коже головы.
- Появляется постепенно или внезапно проплешина.
- Появляются несколько залысин.
- Примерно через шесть месяцев после начала выпадения волос человек, страдающий тотальной алопецией, может полностью облысеть.

Психологические осложнения. Этот тип аутоиммунного заболевания не вызывает физической боли и обычно не ухудшает физическое здоровье. Однако выпадение участков волос может серьезно сказаться на психологическом здоровье человека – это, в свою очередь, может ускорить выпадение волос.
Доступны ли какие-либо тесты или диагностика
Поскольку наличие тотальной алопеции подразумевает потерю волос и проявляется на коже волосистой части головы, это считается типом кожного заболевания. Вот почему дерматологи играют важную роль в диагностике этой проблемы. Также полный анамнез пациента изучается трихологами.
Чтобы поставить диагноз и решить, от какого типа тотальной алопеции страдает пациент, дерматолог внимательно осмотрит кожу головы пациента и изучит характер выпадения волос.
Как правило, способ обнаружения любой проблемы – это биопсия кожи головы, диагностические обследования и анализы крови. Образцы крови берутся, чтобы исследовать причину того, почему иммунная система человека атакует волосяные фолликулы.
Кроме этого, следующие лабораторные тесты и процедуры используются для выявления тотальной алопеции:
- Физикальное обследование для анализа симптомов алопеции.
- Биопсия кожи головы для подтверждения диагноза алопеции.
- Трихоскопия для анализа волос и кожи головы.
Топ 14 методов лечения тотальной алопеции
Управлять выпадением волос в результате тотальной алопеции можно с помощью различных методов лечения. Однако, как только это заболевание привело к полной потере волос на коже головы, отрастить их снова – непростая задача.
К сожалению, в большинстве случаев облысение необратимо. При этом есть медикаментозные методы лечения, которые Вы можете обсудить с лечащим врачом. Если возможно, проконсультируйтесь с диетологом-натуропатом, имеющим опыт лечения аутоиммунных заболеваний. Эти специалисты смогут разработать протокол, соответствующий Вашим потребностям.
Ниже приведены некоторые методы лечения тотальной алопеции. Помните, что для того, чтобы терапия была эффективной, Вам необходимо устранить первопричину Вашего состояния – это потребует улучшения питания и образа жизни.
Мезотерапия. Игольная мезотерапия – это современный способ лечения алопеции как у мужчин, так и у женщин. Терапия заключается в подкожном введении тонкой иглой специально подобранного препарата. Таким образом регулируется уровень белков, витаминов и питательных веществ в коже головы. Игольная мезотерапия инициирует клеточный метаболизм, ускоряет рост волос, улучшает кровообращение в коже головы, а также укрепляет и обновляет волосяные фолликулы. Все это для того, чтобы волосы стали густыми и крепкими.
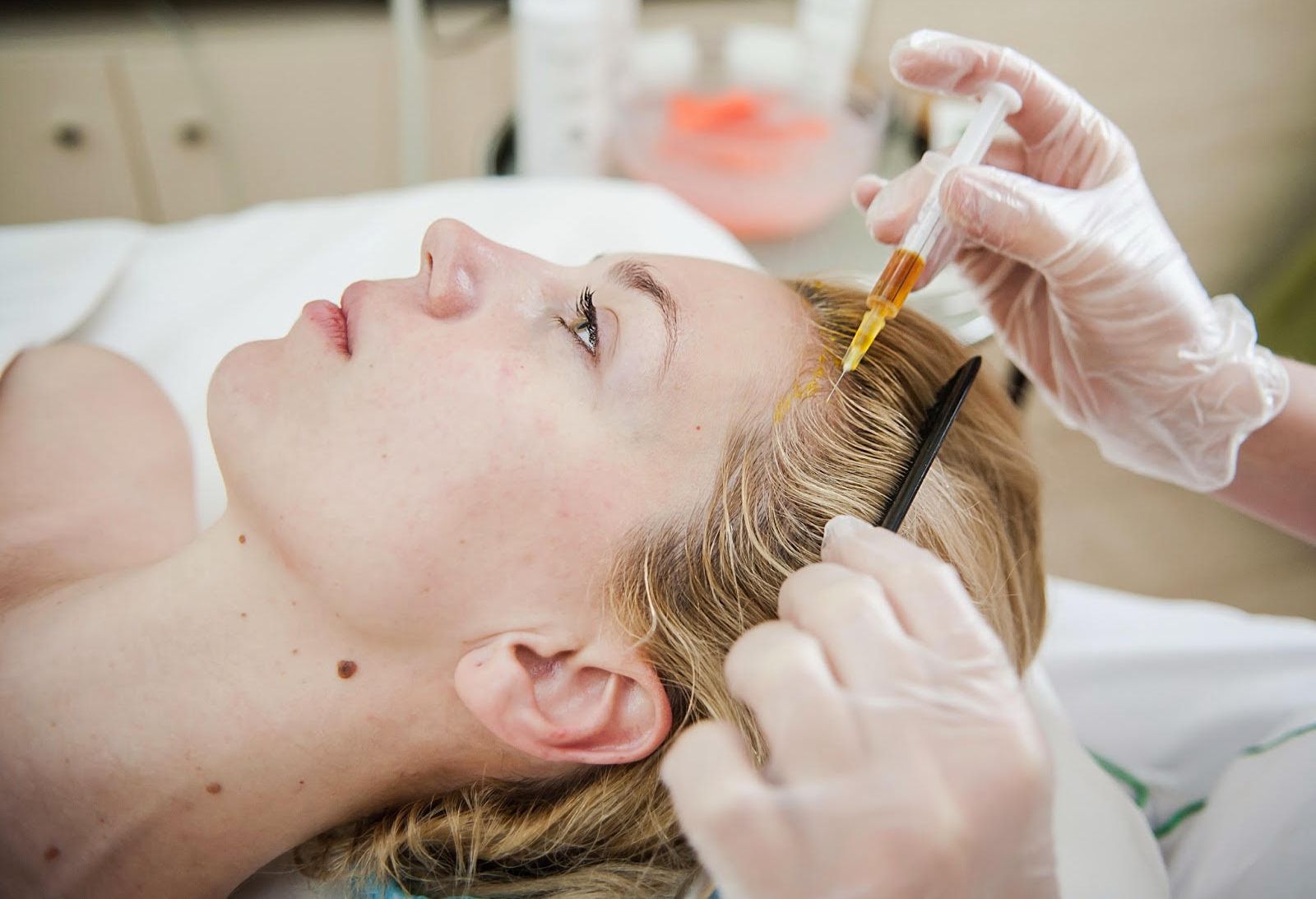
Игольная мезотерапия очень результативна при лечении выпадения волос. Ее эффективность достигает 90-92%. Эта процедура творит чудеса при выпадении волос в случаях гормонального дисбаланса и ослабления корней волос.
Один сеанс обычно длится 30 минут. После процедуры проводится массаж, благодаря которому вводимые в кожу ингредиенты распределяются равномерно. Для достижения наилучших результатов рекомендуется провести серии игольной мезотерапии из 5-6 процедур с интервалом в 1-2 недели. Чтобы сохранить эффект, стоит проводить сеансы каждые несколько месяцев.
Фотохимиотерапия. Фотохимиотерапия один из методов лечения светом. Другое название этой формы лечения – ПУВА-терапия. PUVA расшифровывается как Psoralen Ultra-Violet A.
Терапевтическое лечение основано на комбинированном действии ультрафиолетового (UVA) излучения и соединений с фотосенсибилизирующим действием, что увеличивает эффективность лечения. Среди фотосенсибилизирующих соединений наиболее часто используются псоларены, классифицируемые как фуранокумарины, которые, среди прочего, усиливают повторную пигментацию кожи, что используется при лечении лейкемии.

ПУВА-терапия используется для лечения дерматологических заболеваний, в том числе и алопеции. Для многих пациентов, фотохимиотерапия – это последний шанс изменить внешний вид пораженной кожи.
Лазеротерапия. Лазерное лечение алопеции чрезвычайно эффективно и в то же время совершенно безопасно, безболезненно и без риска осложнений. Заключается метод в том, что лазерный луч направляется непосредственно на корни волос, благодаря чему изменяется метаболизм корневых клеток, это приводит к стимуляции их повторного роста.
Дополнительным преимуществом использования лазерной терапии является то, что:
- усиливается кровоснабжение кожи головы и волосяных луковиц;
- снимаются воспаления;
- уменьшаются жжение и зуд, краснота и раздражение, благодаря чему растущие волосы становятся здоровее и гуще.
Для оптимального эффекта рекомендуется проводить серию из 4 процедур с интервалом в 2 недели. Важным фактором успеха лечения является регулярность посещений и соблюдение рекомендаций после лечения. Один сеанс лазерной терапии длится от 15 до 30 минут.
Вакуумная терапия. Это процедура, осуществляемая при помощи физиотерапевтических аппаратов или вакуумных банок. Вначале выполняется ручной массаж и смазывается кожа головы специальным маслом. Затем оказывается воздействие на область алопеции при помощи банок. Во избежание образований гематом все манипуляции проводят быстро. Процедура имеет выраженное трофическое действие.
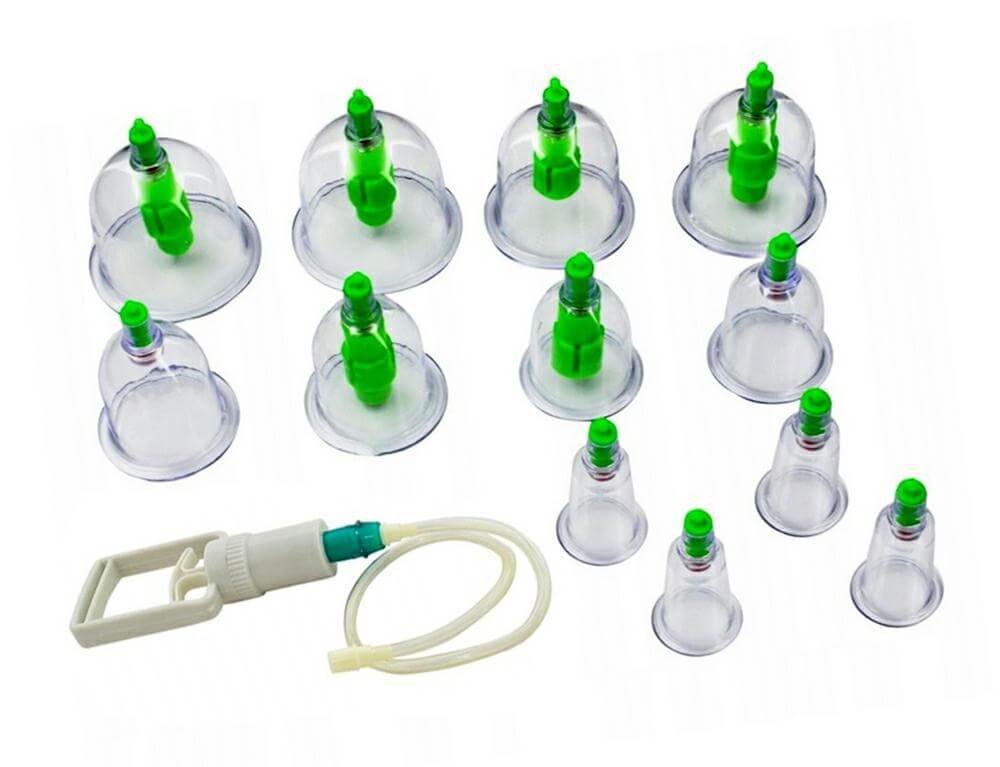
КВЧ-терапия. Так как тотальная алопеция является аутоиммунным заболеванием, крайне важно повысить иммунный статус организма. Для таких целей используется КВЧ-терапия, используемая не только в дерматологических целях. Суть КВЧ-терапии — воздействие на организм электромагнитными волнами миллиметрового диапазона крайне высокой частоты.

В результате КВЧ-воздействия улучшается состав крови, исчезает зуд, жжение и боль, происходит местное восстановление тканей, прекращается выпадение волос. Кроме того, организм становится более устойчивым и к другим заболеваниям.
Галотерапия. Еще одним способом повысить иммунный ответ организма является галотерапия. Это солевая терапия, заключающаяся в воссоздании микроклимата подземных пещер. Суть ее – вдыхание лечебного воздуха в искусственно созданных соляных пещерах, камерах и соляных хижинах.
Галотерапия не только эффективно лечит алопецию, но и органы дыхания и кровообращения, стимулирует защитные силы организма, а также помогает при нервных проблемах.
Массаж и криомассаж жидким азотом. Массаж очень эффективен в борьбе с алопецией поскольку:
- улучшает кровообращение в кровеносных сосудах, расположенных непосредственно под кожей;
- насыщает кислородом волосяные фолликулы, благодаря чему не только укрепляет и ускоряет рост новых прядей, но и помогает в борьбе с облысением.
Криомассаж – очень приятное, эффективное и быстрое лечение жидким азотом. Процедура заключается в контролируемом охлаждении обрабатываемой области, что приводит к стимуляции регенерации клеток и улучшению кровоснабжения. Азот – это газ, который при температуре минус 196 градусов по Цельсию превращается в прозрачную жидкость без цвета и запаха. При более высоких температурах азот испаряется.
Таким образом, криомассаж – это холодный массаж. Происходит с помощью специального аппликатора, который направляет движения по массажным линиям. В результате прекращается выпадение волос и стимулируется рост новых.
Бальнеотерапия. Бальнеотерапия (лат. balneum: ванна + терапия) – банное лечение, лечение и оздоровление минеральными водами. На организм влияют вещества, содержащиеся в минеральной воде: соли, газы, радиоактивные элементы, микроэлементы. Также важны температура воды, механическое воздействие, продолжительность и частота процедуры. Некоторые сторонники утверждают, что бальнеотерапия может помочь при ряде заболеваний, включая дерматит и алопецию.
Гидротерапия. Еще одним распространенным направлением водолечения является гидротерапия. Она использует реакцию тела на холодные или горячие раздражители, давление воды, длительное воздействие тепла, а также ощущение воды. Согласно недавним исследованиям, попеременное использование теплых и холодных компрессов на область головы может вылечить тотальную алопецию, возникшую в результате применения химиотерапевтических средств.
Грязелечение. Лечебные грязи обладают антимикробными свойствами, которые помогают облегчить сопутствующие алопеции состояния – зуд и жжение. Их регулярное использование предотвращает выпадение волос. Лечение можно проводить в домашних условиях. Просто нанесите грязь на голову и оставьте на 20-30 минут. Делайте процедуру регулярно, и это облегчит Ваше состояние.
Диатермия. Лечение диатермией имеет широкий спектр действия. Радиоволны, используемые во время процедуры, объемно нагревают дерму и подкожную клетчатку на глубине 3-5 см. Вырабатываемое тепло согревает клетки кожи и улучшает кровообращение. Кожа головы насыщается большим количеством кислорода и питательных веществ. В результате стимуляции волосяных фолликулов волосы перестают выпадать, усиливается их рост.
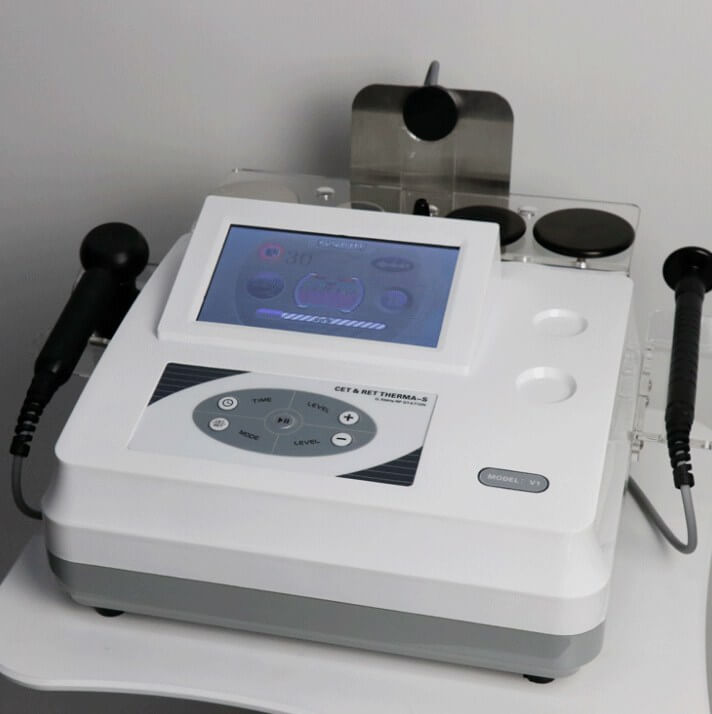
Сеансы проводят в оздоровительных центрах. Пациент, проходящий процедуру, садится на кресло или ложится на диван. Чтобы усилить воздействие радиоволн, кожу головы тщательно очищают и тонизируют. Затем наносится гель, который облегчает движение головки диатермического устройства. Вся процедура немного похожа на ультразвуковое обследование, но намного приятнее. Во время сеанса чувствуется тепло, поскольку кожа нагревается до 40 градусов. Лечение можно проводить серией из 5-10 процедур, регулярностью 1-2 раза в месяц.
Парафиновые аппликации. Терапия включает использование нагретых парафиновых компрессов в местах, где показано воздействие тепла. Физиологические реакции и ожидаемые лечебные эффекты по существу такие же, как и при других процедурах местного согревания. В основном они заключаются в получении противовоспалительного и обезболивающего эффекта, а также в улучшении местного кровообращения. В результате усиления циркуляции крови волосяные фолликулы «пробуждаются», возобновляется рост волос или замедляется их выпадение.
Инфракрасное облучение. Еще одним методом лечения алопеции при помощи тепла является ИК (инфракрасное излучение), ускоряющее обменные процессы, активизирующее миграцию лимфоцитов и лейкоцитов. При лечении алопеции совмещают ИК и нанесение местно-раздражающих препаратов, средств, содержащих плаценту или кремний. В результате процедуры улучшается местная микроциркуляция, активизируется рост волос.
Ультрафиолетовое облучение волнами средней и короткой длины. КУФ излучение (ультрафиолетовое облучение волнами короткой длины) оказывает микоцидное и бактерицидное действие и лечит сопутствующие алопеции состояния – зуд и жжение. Средневолновое облучение (СУФ) в дерматологии используют местно (в эритемной дозе), закрывая область лица и шеи полотенцем. СУФ оказывает закаливающее, трофикостимулирующее, болеутоляющее, витаминообразующее, анальгетическое, десенсибилизирующее и общестимулирующее действия. В результате заболевание переходит в регрессирующую стадию (возобновляется рост волос).
Возможен ли рецидив тотальной алопеции
Тотальная алопеция – это совершенно непредсказуемое заболевание. Вы никогда не узнаете, успешно ли справились со своей проблемой выпадения волос или нет. Когда человек испытывает это состояние и выздоравливает от него, вероятность его повторения, к сожалению, очень высока.
Тотальная алопеция – это заболевание, которое длится не менее двух лет. Поскольку облысение плохо поддается лечению, шансы увидеть спонтанное возобновление роста довольно низки. И даже если Ваши волосы снова отрастут, вероятность того, что Вы столкнетесь с очередным эпизодом облысения, все равно существует.
Для того, чтобы излечиться от любого аутоиммунного заболевания нужно правильно питаться. Это обязательно положительно скажется на волосах. Если у Вас появились первые признаки тотальной алопеции, попробуйте включить в свой ежедневный рацион продукты, богатые витаминами. Дальнейшее выпадение волос можно предотвратить, если в ежедневном рационе есть витамины A, B и D, а также такие микроэлементы, как йод, железо и медь.
Некоторые эксперты утверждают, что безглютеновая диета также может значительно помочь в росте волос. Известно, глютен увеличивает проницаемость кишечника, что может еще больше ослабить иммунную систему.
Облысение у мужчин

Андрогенетическая (андрогенная) алопеция – основная причина выпадения волос у мужчин
Андрогенетическая, или андрогенная, алопеция (АГА) — наиболее частая причина выпадения волос у мужчин. Распространённость АГА среди мужского населения земли составляет около 80%. Облысение у мужчин обусловлено двумя факторами: генетической предрасположенностью и действием андрогенов (мужских гормонов).
Можно ли предотвратить облысение у мужчин и восстановить здоровый рост волос? Что может предложить наука для борьбы с собственной генетикой и гормонами, нещадно убивающими волосяные фолликулы? Разбираемся в этой статье.
Стадии облысения у мужчин
Как развивается алопеция
У большинства мужчин фолликулы, расположенные в лобно-теменной зоне, чувствительны к дигидротестостерону (гормон, производный от тестостерона). Это значит, что дигидротестостерон, который содержится в огромных количествах в организме любого мужчины, является, буквально, отравой для лобно-теменных фолликулов и медленно, но верно убивает их. Почему в затылочной части луковицы не чувствительны к дигидротестостерону – никто не знает, скорее всего, это случайное стечение обстоятельств, «так природе захотелось».
Действие дигидротестостерона на чувствительные фолликулы волос приводит к их постепенной миниатюризации. Волосы растут все медленнее, становятся тонкими, фаза активного роста (анаген) укорачивается. Если ничего не предпринять, то волосы в лобно-теменной зоне полностью заменятся на пушковые, а потом и вовсе прекратят расти, так как подвергшиеся деградации луковицы перестают существовать физически. На финальной стадии вместо луковиц образуется рубцовая ткань (рубцовая алопеция).
Шкала Гамильтона-Норвуда
«Измерять» степень выраженности облысения позволяет шкала, разработанная Гамильтоном-Норвудом. Определение стадии алопеции имеет принципиальное значение для выбора тактики борьбы с облысением.
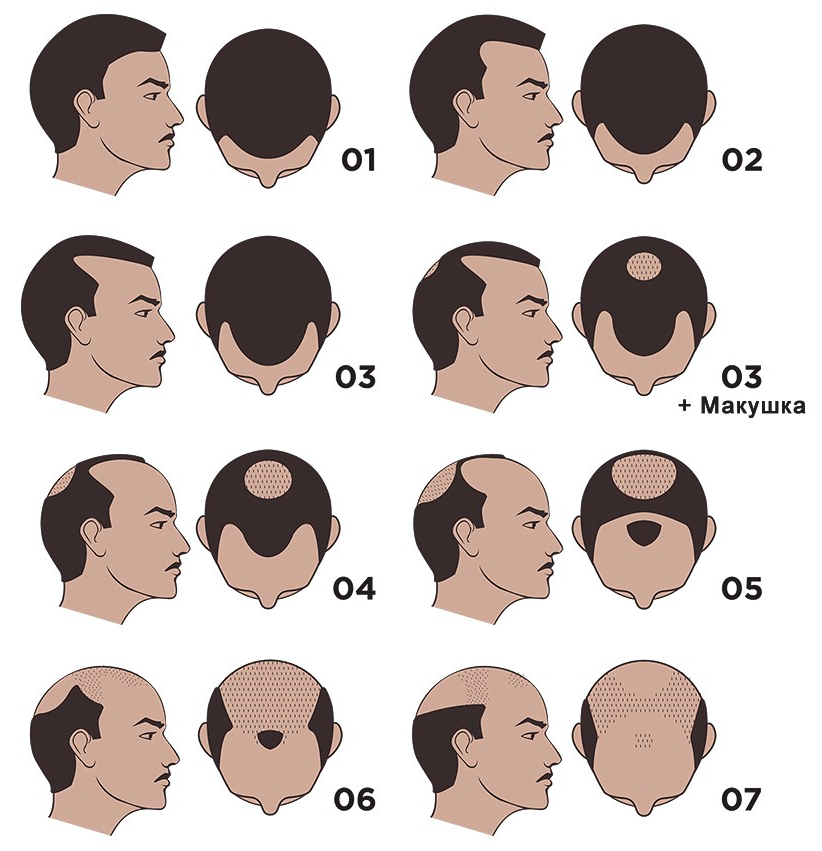
Терапии поддается облысение до 3 степени по шкале Гамильтона-Норвуда, представленной выше. Некоторых улучшений можно добиться и при 4 степени облысения. После 4 стадии показана пересадка волос. Дело в том, что на этой стадии уже зарубцевалось большое количество волосяных фолликулов, а это значит, что стимулировать при помощи лекарств и косметики уже нечего. Чтобы на таких лысых участках вновь стали расти волосы нужно пересадить на эти зоны донорские луковицы.
Причины развития андрогенетической алопеции у мужчин
Выше мы писали, что причиной облысения у подавляющего большинства мужчин является совокупность факторов: генетика, гормоны и возрастные изменения. Давайте чуть подробнее остановимся на этой теме, так как детальное знание причин позволяют понять, какие средства действительно могут помочь в борьбе с облысением, а какие окажутся бесполезны.
Генетическая предрасположенность
Несмотря на то, что алопеции подвержены большинство мужчин, существует достаточно большая вариабельность в выраженности облысения: некоторые начинают активно терять волосы уже в 20 лет, у других поредение начинается только после 50. Эта вариабельность проявлений алопеции обусловлена тем, что не один, а сразу несколько генов отвечают за повышенную чувствительность волосяных фолликулов к мужским гормонам. Чем больше генов, ассоциированных с алопецией, досталось мужчине, тем раньше и сильнее будет проявляться облысение. При этом, наследование этих генов возможно по обеим линиям: и от отца, и от матери.
С этим фактором придется смириться, так как изменять гены ученые пока не научились.
Мужские гормоны (андрогены)
Женщины, как и мужчины, наследуют чувствительные к андрогенам луковицы, но у них, если и бывает поредение волос, то до выраженного облысения доходит крайне редко. Это связано с тем, что вторым обязательным условием для выпадения волос является высокое содержание дигидротестостерона в организме. У женщин тоже есть дигидротестостерон, но значительно меньше, чем у мужчин. В исследованиях было показано, что мужчины, страдающие от облысения, имеют гораздо более высокий уровень дигидротестостерона. Самым первым наблюдением по поводу выпадения волос, которое сделали еще в донаучную эпоху, было то, что евнухи никогда не лысели.
Уровень дигидротестостерона можно снизить. Однако сложно это сделать, не навредив организму. Системное снижение андрогенов в организме неминуемо имеет побочные реакции: снижает либидо, ведет к феминизации мужчин. Ученые разрабатывают способы блокировки андрогенов непосредственно в луковицах волос, не затрагивая общий гормональный фон.
Эндогенные факторы
Помимо генетики и гормонов, к выпадению волос также приводят микровоспаления фолликулов. Причиной воспаления может быть себорея, различные токсины, окислительный стресс. Кроме того, процесс старения, курение, УФ и загрязнение окружающей среды приводят к образованию свободных радикалов, которые повреждают волосяные фолликулы.
Здесь уместны общие рекомендации по здоровому образу жизни и соблюдению правил гигиены.
Дисбаланс простагландинов
Простагландины – это регуляторные молекулы, содержащиеся в организме человека и имеющие множество различных функций. В частности, простагландины D2, E2 и F2-α регулируют рост волос. D2 ингибирует рост волос, в то время как E2 и F2-α способствуют их росту. Недавние исследования показали, что уровень простагландина D2 повышен у мужчин в стадии облысения, тогда как простагландина E2 ‑ снижается. То есть необходимо привести содержание простагландинов D2 и E2 в луковицах волос к балансу, который обеспечивал бы нормальную густоту волос.
Это тот фактор, на который уже сейчас можно повлиять при помощи эффективных косметических средств абсолютно безопасно.
Лечение андрогенетической алопеции у мужчин при помощи лекарств и косметических препаратов
Наиболее эффективной схемой лечения мужского облысения является комбинация препаратов из двух групп: стимуляторов роста волос и блокаторов андрогенов. При этом, возможно и совместное использование нескольких препаратов из одной группы для получения синергетического эффекта. Успех терапии зависит от выраженности генетического фактора, индивидуальной восприимчивости к препаратам, стадии и сроков развития облысения. Раннее начало лечения значительно увеличивает шансы сохранить волосы до глубокой старости.
Стимуляторы роста волос
Миноксидил
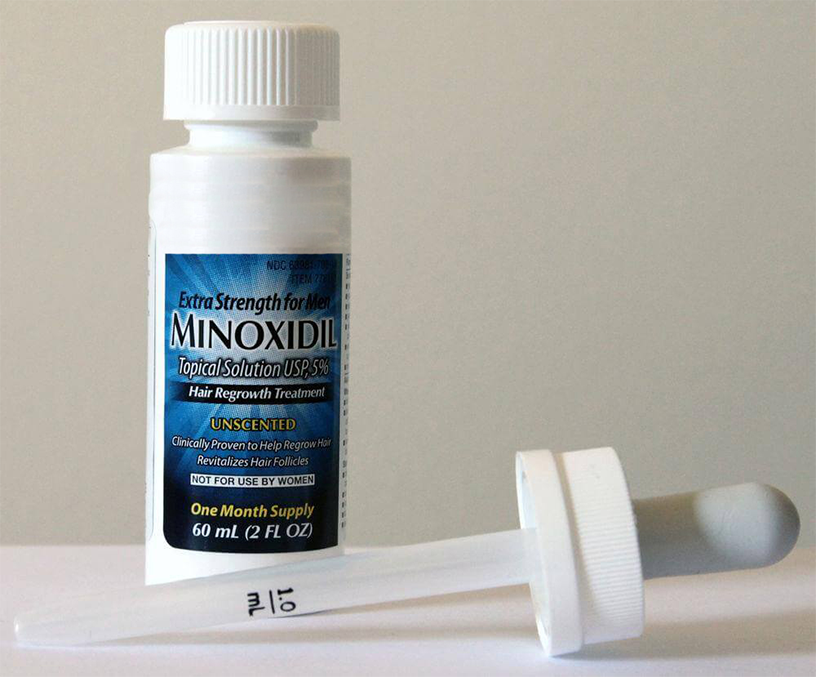
Миноксидил – наиболее распространенное лекарство местного применения и считается препаратом первой линии при алопеции у мужчин. Раствор 2% или 5% миноксидила помимо действующего вещества содержит этанол, воду и пропиленгликоль в качестве основы. Миноксидил оказывает сосудорасширяющее, стимулирующее действие на волосяные фолликулы. 5% раствор миноксидила показал более высокую эффективность, чем 2% раствор [Kaliyadan F, Nambiar A, Vijayaraghavan S. Androgenetic alopecia: an update. Indian J Dermatol Venereol Leprol 2013: 79: 613–625] , однако даже 5% миноксидил, согласно клиническим исследованиям, увеличивает густоту волос в среднем всего на 13%. У 50% мужчин, использующих раствор миноксидила, процесс усиленного выпадения волос прекращается. Однако применение препарата носит постоянный характер, так как после прекращения терапии волосы снова выпадают. Лучший эффект достигается у пациентов, если миниатюризация волос не развита, то есть фаза облысения по Гамильтону-Норвуду не более 4 степени. [Bienov_a M, Kucerov_a R, Fiur_askov_a M, et al. Androgenetic alopecia and current methods of treatment. Acta Dermatovenerol Alp Pannonica Adriat 2005: 14 (1): 5–8] . Кроме того, препарат имеет побочные реакции: зуд, покраснение, сухость кожи головы и др., а у некоторых пациентов развивается привыкание: миноксидил перестает помогать.
Нитролипины
Нитролипины – модифицированные производные простагландинов E1, E2, F2-α, стимулирующих волосяные фолликулы и тем самым обеспечивающие рост волос. Вещество укрепляют волосы, улучшая кровоток и питание в фолликулах волос, однако самое главное и уникальное свойство препарата – это способность нормализовать баланс простагландинов. Таким образом, препарат устраняет один из основных факторов облысения – дисбаланс простагландинов. Для мужчин нитролипины наиболее эффективны при первых признаках поредения волос. Препарат применяется местно, в домашних условиях, 1 раз в день, ежедневно. Основными преимуществами нитролипинов являются высокая эффективность по сравнению с другими средствами для роста волос, отсутствие привыкания и побочных реакций. Средство применяется курсами по 3-6 месяцев и дает стойкую ремиссию длительностью до нескольких лет. При выраженном генетическом факторе рекомендуется постоянное, поддерживающее применение препарата 2-3 раза в неделю. В продаже сыворотка на основе нитролипинов Regeus появилась в 2018 году и на сегодняшний день является наиболее современным и безопасным стимулятором роста волос.
Блокаторы андрогенов
Финастерид/Дутастерид
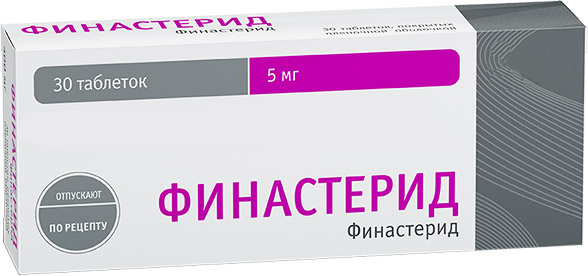
Финастерид ингибирует превращение тестостерона в дигидротестостерон. Снижение уровня дигидротестостерона дает гарантированное улучшение роста волос. Применяется перорально, воздействует на общий гормональный фон. К побочным эффектам можно отнести ожирение, снижение либидо. Однако эти побочные явления прекращаются при отмене препарата [Rossi A, Carlesimo M, Pranteda G, et al. Finasteride for Androgenetic Alopecia and Side Effects 2013: 1 (4): 197–203; Mysore V, Shashikumar BM. Guidelines on the use of finasteride in androgenetic alopecia. Indian J Dermatol Venereol Leprol 2016: 82 (2): 128–134] . Местное применение вещества могло бы стать хорошей альтернативой для пациентов, которые боятся побочных эффектов. Однако достоверных доказательств эффективности при местном применении пока нет. Ведутся активные исследования в этом направлении.
Сереноя ползучая – карликовая пальма
В качестве альтернативного лечения у пациентов с легкой и средней степенью облысения можно рассматривать средства на основе карликовой пальмы. Это растение обладает антиандрогенной активностью и уменьшает негативное влияние дигидротестостерона на луковицы волос. Экстракт карликовой пальмы не может быть самостоятельным лечением из-за не очень высокой эффективности, однако может успешно применяться в составе комбинированной терапии в качестве блокатора мужских гормонов. В отличие от финастерида, карликовая пальма не вызывает серьезных побочных реакций.
Пересадка волос
Алопеция, при которой уже сформировались гладкие участки кожи (после 4 стадии по Гамильтон-Норвуду), практически не поддается терапии. Единственная возможность вернуть волосы – трансплантация луковиц с донорской зоны. Обычно донорской зоной выступает затылочная часть головы, где луковицы не подвержены влиянию андрогенов. Соответственно, при пересадке луковиц с затылка на лобно-теменную зону количество волос в затылочной части уменьшается. Прогноз по приживаемости фолликулов не всегда благоприятный и зависит от индивидуальных особенностей. Кроме того, после пересадки назначается длительная, а иногда и пожизненная поддерживающая терапия из группы препаратов для лечения андрогенетической алопеции.
Облысение (алопеция)- причины, виды, подходы к лечению
Алопеция – это выпадение волос, которое выходит за рамки физиологической нормы, т.е. под алопецией подразумевают усиленное (не связанное непосредственно с повреждением волосяного фолликула), либо патологическое (связанное с повреждением волосяного фолликула) выпадение волос.
Как известно, в жизненном цикле отдельного волоса выделяют несколько стадий: рост, переходная фаза и выпадение. Под воздействием различных факторов продолжительность этих фаз может изменяться, что приводит к выраженному выпадению волос и облысению. Данная проблема встречается и у мужчин, и у женщин, а успех лечения во многом зависит от своевременности обращения за квалифицированной грамотной помощью.
Причины выпадения волос на голове
Известно, что склонность к потере волос может быть генетически детерминирована (запрограммирована), однако существует и ряд других причин, которые могут способствовать развитию алопеции. Среди них отмечаются:
- Регулярные стрессы;
- Дисбаланс гормонов;
- Роды и послеродовый период;
- Несбалансированное питание и бесконтрольные диеты;
- Неблагополучная экологическая обстановка;
- Механические или химические повреждения волосистой части голов;
- Инфекционные процессы.
Кроме того, выпадение волос может развиваться при прохождении специфического лечения. Алопеция часто отмечается у пациентов, прошедших курс химиотерапии, а также после длительного применения некоторых групп антибиотиков, антидепрессантов, системных ретиноидов или других препаратов.
Установление причины выпадения волос является одной из важнейших задач для врача-трихолога, так как от этого будет зависеть дальнейшее лечение и его эффективность.
Виды и типы алопеции
В зависимости от механизма нарушения роста волос, выделяют два основных вида алопеции: нерубцовую и рубцовую. При этом первый вид может трансформироваться во второй, при отсутствии должного и вовремя начатого лечения.
- Нерубцовая алопеция является наиболее распространенной, и может быть как диффузной, так и очаговой. Развивается такое выпадение волос по причинам, которые не связаны с рубцовым повреждением волосяного фолликула.
- Рубцовая алопеция характеризуется рубцовой деформацией и разрушением волосяных фолликулов под действием воспалительного процесса, травм или других причин. Это самый неблагоприятный в прогностическом плане вид выпадения волос.
Причиной рубцовой алопеции могут быть инфекции (вирусные, бактериальные, грибковые), физические травмы, тепловые или химические ожоги, вызывающие выраженные воспалительные реакции, на месте которых и формируется соединительная ткань, а также при некоторых видах кожных заболеваний (при дискоидной красной волчанке, псевдопелладе Брока).
Типы (формы) выпадения волос
Как рубцовый, так и нерубцовый вид алопеции разделяются на типы (или формы).
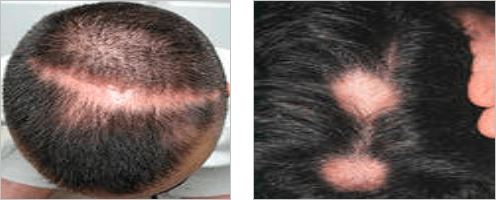
Наиболее распространенными формами выпадения волос, которые встречаются как у мужчин, так и у женщин являются:
- Андрогенетическая алопеция;
- Диффузная (телогеновая) алопеция;
- Гнездная или очаговая алопеция.
Что такое андрогенетическая алопеция
Андрогенетическая алопеция – это наиболее распространенная форма выпадения волос у лиц обоего пола.
- У мужчин процесс облысения чаще всего начинается с подросткового периода и проходит через несколько стадий: сначала это двухсторонние залысины надо лбом, затем появляется лысина, которая постепенно расширяется от лба к темени и в итоге остается лишь узкая полоса волос на висках и затылке.
- У женщин этот тип облысения прогрессирует медленнее и обычно сводится к диффузному поредению волос, более выраженному также в лобно-теменной области.
Причины андрогенетической алопеции
Развитие андрогенетической алопеции на современном этапе связывают:
- Во-первых , с повышением активности фермента 5-альфа редуктазы в тканях волосяного фолликула, которая переводит неактивную форму мужского гормона тестостерона в его более агрессивную форму-дигидротестостерон (ДГТ). В результате такой активности фермента 5-альфа редуктазы вокруг клеток волосяного фолликула возрастает концентрация ДГТ, что и обуславливает повреждающее действие, вызывая атрофию волосяных фолликулов в андрогензависимых зонах (чаще лобно-теменная зона).
- Во-вторых , повышенной чувствительностью самих рецепторов клеток волосяных фолликулов к нормальному уровню ДГТ в андрогензависимых зонах волосистой части головы
- В-третьих , андрогенетическая алопеция возникает у людей с наследственной предрасположенностью, с этой целью проводится генетическое тестирование для определения факторов риска облысения.
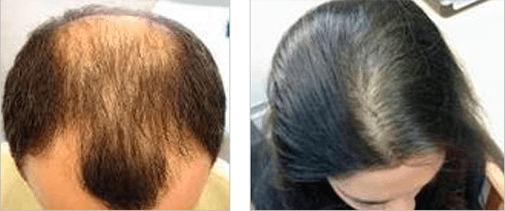
Андрогенетическая алопеция развивается стадийно и оценивается по шкале Норвуда (для мужчин) и шкале Людвига (для женщин).
Медицинское обследование при выпадении волос (алопеции)
Потеря волос – серьезная клиническая проблема, актуальность которой повышается с каждым годом. Причин этого много: и прогрессивное ухудшение экологии в городах, и увеличение продолжительности жизни с сохранением активного долголетия, и ухудшение качества пищи с уменьшением доли органических продуктов.
Если заходит речь о лабораторном обследовании при такой патологии, то необходимо понимать, на что должно быть направлено это обследование. Основными диагностическими направлениями являются:
1. Исключение хронических системным заболеваний, симптомом которых может служить алопеция (например, эндокринная патология или аллергологическая).
2. Исключение интоксикаций.
3. Исключение генетической патологии.
4. Исключение патологии кожи головы и волосяных фолликулов.
Итак, первым анализом, о котором, как правило, заходит речь, является Спектральный анализ придатков кожи (волос или ногтей) для определения химических элементов. Необходимо правильно понимать его назначение – это изучение содержания в волосах различных макро- и микроэлементов, концентрация которых в целом говорит об обеспеченности организма эссенциальными (незаменимыми) веществами, наличии хронической интоксикации тяжелыми металлами и рядом других токсинов. Если алопеция полная и у человека вообще нет волос, для исследования можно использовать другие придатки кожи, т.е. ногти.
Данное исследование в зависимости от задач может выполняться в нескольких форматах:
· Спектральный анализ придатков кожи (волос или ногтей) для определения 25 микроэлементов- Алюминий (Al), Бериллий (Be), Бор (B), Ванадий (V), Железо (Fe), Йод (I), Калий (K), Кадмий (Cd), Кальций (Ca), Кобальт (Co), Кремний (Si), Литий (Li), Магний (Mg), Марганец (Mn), Медь (Cu), Мышьяк (As), Натрий (Na), Никель (Ni), Олово (Sn), Ртуть (Hg), Свинец (Pb), Селен (Se), Фосфор (P), Хром (Cr), Цинк (Zn).
· Спектральный анализ придатков кожи (волос или ногтей) для определения 40 биоэлементов – Алюминий (Al), Барий (Ba), Бериллий (Be), Бор (B), Ванадий (V), Висмут (Bi), Вольфрам (W), Галлий (Ga), Германий (Ge), Железо (Fe), Золото (Au), Йод (I), Калий (K), Кадмий (Cd), Кальций (Ca), Кобальт (Co), Кремний (Si), Лантан (La), Литий (Li), Магний (Mg), Марганец (Mn), Медь (Cu), Молибден (Mo), Мышьяк (As), Натрий (Na), Никель (Ni), Олово (Sn), Платина (Pt), Ртуть (Hg), Рубидий (Rb), Свинец (Pb), Селен (Se), Серебро (Ag), Стронций (Sr), Сурьма (Sb), Таллий (Tl), Фосфор (P), Хром (Cr), Цинк (Zn), Цирконий (Zr)
Анализ биоэлементного состава волос можно сдавать в качестве профилактического теста или как программу в диагностике уже имеющегося заболевания. Концентрация веществ в волосах или ногтях «зеркально» отражает эндогенное тканевое содержание для микро и макроэлементов, их уровень выведения из организма, в особенности для токсичных микроэлементов. Особо следует отметить, что другие биологические материалы, в частности кровь и моча, существенно проигрывают в этом отношении волосам, т.к. в них можно определить показатели острой, только произошедшей интоксикации.
Волосы для данного исследования срезают с теменной части головы. В случае развития очаговой алопеции именно в этой зоне, данные исследования можно провести с определением состава волос теменной и затылочной части раздельно.
Далее, как мы уже определили ранее, следует блок исследований, направленных на диагностику состояния организма и хронических заболеваний:
- Диагностика инфекций: Сифилис ИФА суммарные антитела IgM/IgG, суммарные антитела к гепатиту С, HBS антиген.
- Обследование на аутоиммунную патологию обязательно в том случае, если пациент женщина, т.к. системные заболевания соединительной ткани и аутоиммунная патология встречается у них гораздо чаще, чем у мужчин. Предпочтение лучше всего отдать современному исследованию ИММУНОБЛОТ ANA – комплексный анализ, включающий в себя определение IgG к наиболее распространенным ядерным антигенам, в том числе двуспиральной ДНК.
- Поиск наиболее значимой эндокринной патологии: глюкоза крови, Свободный трийодтиронин Т3, Свободный тироксин Т4, Тиреотропный гормон ТТГ, Пролактин – минимальный комплекс, позволяющий исключить сахарный диабет, проверить функцию щитовидной железы и гипофиза.
- Очень большое значение для роста волос играют половые гормоны. Причем алопеция для мужчин и женщин может быть признаком как их избытка, так и недостатка. Нужно обратить внимание, что эти гормоны необходимо сдавать женщинам в строго определенные дни цикла и лучше проконсультироваться у врача об объеме обследования. Для оценки этого аспекта метаболизма исследуют:
- ЛГ и ФСГ – гипофизарные гормоны, регулирующие синтез половых гормонов.
- Тестостерон общий и свободный – основной мужской половой гормон у обоих полов.
- ДЭА-SO4 (дегидроэпиандростерон сульфат) – основной предшественник половых стероидов, по последним научным данным считается гормоном молодости, снижается с возрастом. Служит в диагностике, как избытка половых гормонов, так и недостатка.
- Андростандиол глюкуронид (3α – диол глюкуронид) и Дигидротестостерон – показатели активности 5-альфа-редуктазы – фермента, который усиливает в периферических тканях, в том числе и коже, действие андрогенов, вызывая, тем самым, их побочные эффекты, в том числе и потерю волос.
- Анализы на анемию симптомом которой может быть выпадение волос: Клинический анализ крови, Сывороточное железо, Ферритин.
- Анемия может быть не только железодефицитная, а клетки волосяных фолликулов относятся в организме к быстрорастущим, поэтому они зачастую первыми реагируют на недостаток витаминов группы В, а также нарушения работы системы фолатного цикла – основной синтетической станции нашего организма. Данные нарушения могут приводить к раннему старению, инфарктам и инсультам, нарушениям микроциркуляции, в том числе и в коже головы. Для оценки работы этой системы необходимо определить концентрацию Гомоцистеина, уровни Фолиевой кислоты в сыворотке крови (витамин В 9), Витамин В 12 (Цианокобаламин), а также провести генетическое исследование Генетика метаболизма фолатов – определение генетических полиморфизмов, ассоциированных с нарушениями фолатного цикла.
- Оценка состояния фосфорно-кальциевого обмена тоже должна быть проведена, т.к. любая патология в этой области изменяет возможности организма синтезировать здоровый волос. В минимальном объеме необходимо определить обеспеченность организма витамином Д: 25 (ОН) Витамин D, определить концентрацию Кальция и Фосфора в крови и моче, посмотреть уровень Паратгормона.
- Желательными являются также исследования некоторых параметров работы иммунной системы с последующей консультацией иммунолога-аллерголога: это иммунограмма, определение суммарного Ig E для исключения аллергической реакции, а при ее подтверждении исследование специфических Ig E к различным антигенам. Иногда эффективным является комплексное исследование специфических Ig G к пищевым антигенам (Тест на пищевую аллергию (непереносимость) специфические IgG, 90 аллергенов), особенно в дальнейшем при составлении диеты пациента.
Подводя итоги разговора о медицинском обследовании при алопеции, хочется уделить внимание еще 2 моментам. При исключении перечисленных факторов можно предполагать наследственную патологию. Действительно, ряд заболеваний этой группы может сопровождаться потерей волос, но этот симптом редко бывает основным или единственным. Поэтому в данном случае желательно предварительное медико-генетическое консультирование, а уже потом обследование на определенные нозологии.
Второй момент. Чтобы волосы хорошо росли, важно не только обеспечить организм необходимыми веществами, создать нужный гормональный баланс, исключить значимые заболевания. Кровоснабжение кожи головы – один из основных факторов. Поэтому следует упомянуть в данном обзоре еще и функциональные исследования кровоснабжения головы, в частности, Дуплексное исследование магистральных сосудов шеи и головы.
Баланопостит у мужчин
Одновременное воспаление кожи головки полового члена (баланит) и внутреннего слоя крайней плоти (постит) объединяют в одно заболевание — баланопостит. Для его развития необходимо сочетание нескольких условий: наличие инфекционного агента (бактерии, вируса, грибка) и скопление выделений под крайней плотью.
Если баланопостит возник в первый раз, то назначают консервативное лечение (таблетки, мази), при повторяющихся случаях рекомендуется сделать обрезание крайней плоти. Постараемся ответить на частые вопросы пациентов: что такое баланопостит, от чего бывает, какие симптомы характерны, чем и как лечить.
Информация обновлялась в Марте 2021

При баланопостите воспалена кожа головки и внутренний слой крайней плоти
Содержание:
Консультация уролога
Адрес: Москва, ул.Беговая д7с2
м.Беговая | МЦД-1 «Беговая»
Меньщиков Константин Анатольевич
Форма и тип баланопостита
В зависимости от длительности заболевания различают три формы баланопостита:
- Острый
- Подострый
- Хронический
Острый может протекать с язвочками, гнойничками и ярко выраженным воспалением тканей.
Хроническим баланопостит становится при появлении рецидивов, т.е. болезнь возвращается вновь и вновь.
По источнику воспаления баланопостит бывает:
- Инфекционный (грибковый, аэробный и анаэробный) — самая частая форма.
- Аллергический баланопостит — неинфекционный.
- Токсический — редкий вид, развивающийся под влиянием токсических веществ, длительно поступающих в организм.
Инфекционный баланопостит может вызываться неспецифическими возбудителями, например из-за скопления выделений и размножения бактерий или из-за псориаза и себорейного дерматита. К специфическим возбудителям относятся инфекции, передающиеся половым путем (гонорея, трихомониаз, хламидийный баланопостит).
Если возбудитель попадает в ткани полового члена извне, говорят о первичном воспалении, если заносится кровотоком из других очагов инфекции — это вторичный баланопостит.
Как выглядит баланопостит

На фото: баланопостит до проведения операции обрезания.
Как выглядит половой член после обрезания, смотрите в разделе До и После операции
На что влияет вид и форма баланопостита?
Они отражаются на тяжести симптомов. Например герпетический баланопостит это крайне болезненный тип и в 50-80% за первым случаем следует рецидив. Так заболевание становится хроническим и тяжело поддается лечению.
От того что именно стало причиной баланопостита, зависит и схема лечения, по которой врач будет снимать воспаление.
Совет
Если у вас есть активное воспаление, не пользуйтесь обычным мылом. Выбираете средства для интимной гигиены с подходящим pH.
Почему развивается баланопостит
Человек ежедневно контактирует с миллионами бактерий и вирусов, но для развития воспалительной реакции требуются еще дополнительные условия (ослабление иммунитета, нарушение кожного покрова, прямой контакт со слизистой и т.д.). Так и для возникновения баланопостита необходимо сочетание нескольких факторов:
- Сниженный иммунитет — тогда воспаление головки полового члена может возникнуть и у мужчин при воздержании.
- Фимоз — сужение крайней плоти, при котором головка полностью не открывается. Это состояние считается нормальным только до трехлетнего возраста, в дальнейшем требуется хирургическая коррекция.
- Хронические кожные заболевания полиэтиологичной природы: псориаз, лишай, аллергические дерматиты. Тогда механизмы воспаления на коже полового члена аналогичны другим участкам тела.
- Нарушение целостности кожи, которое предрасполагает к проникновению микробов в ткани.
- Эндокринная патология, в первую очередь сахарный диабет, при котором резко снижается иммунитет и нарушается трофика тканей.
- Погрешности гигиены: редкое промывание головки полового члена или, наоборот, частое мытье с мылом, которое высушивает кожу.
- Неразборчивые половые связи, увеличивающие риск заражения инфекциями, передающимися половым путем.
- Аутоиммунные и аллергические заболевания.
Воспаление крайней плоти вызывается и бесконтрольным применением различных препаратов: бывает баланопостит после приема антибиотиков или при длительной терапии глюкокортикоидами.
Сахарный диабет и баланопостит
Диабет второго типа является фактором развития баланопостита. Такое системное заболевание, как сахарный диабет, разрушительно влияет на иммунную систему человека.
Механизм развития баланопостита при диабете
В норме моча человека не содержит сахара. Однако, если уровень сахара в организме чрезмерно высок, он попадает и в мочу. После того как мужчина помочился, моча испарилась с поверхности головки, а сахар остался и создал благоприятную среду для размножения бактерий и грибов.
Чтобы минимизировать риск появления баланопостита и предотвратить его повторение, необходимо следить за чистотой кожи крайней плоти, прилегающей к головки и самой головки. Промакивать головку сухой чистой салфеткой после каждого мочеиспускания, ежедневно проводить туалет половых органов, избегая при этом использования агрессивных моющих средств. Самое эффективное – удалить крайнюю плоть. У обрезанных мужчин с диабетом риск развития воспалений головки и крайне плоти существенно ниже. Главное – следить за уровнем сахара в крови и строго выполнять назначения эндокринолога.
Признаки и симптомы баланопостита
Заболевание проявляется общими признаками воспаления:
- Покраснение кожи.
- Отечность (головка увеличивается в размерах, кожа на ней гладкая, блестящая).
- Зуд и жжение.
- Болезненные мочеиспускания.
- Выделения из уретры с неприятным запахом.
Специфические симптомы и формы заболевания:
Бактериальный баланопостит
Начальная стадия не отличается от описанных выше симптомов. В дальнейшем развивается гнойный процесс, который сопровождается обильными выделениями зеленого цвета и общими симптомами: лихорадкой, нарушением общего самочувствия, ухудшением аппетита и сна. Вызывают стафилококки, стрептококки и кишечная палочка. Часто это вторичный процесс на фоне длительно протекающего простого воспаления, или распространение инфекции из других органов мочевыводящей системы.
Герпетический баланопостит
Имеет специфического возбудителя — вирус простого герпеса 2 типа. Начинается с появления характерных пузырьков на коже, наполненных прозрачным содержимым. Отличается выраженным зудом и жжением. Боль во время мочеиспускания и полового акта постепенно становится постоянной. Герпетический баланопостит обычно имеет хроническое рецидивирующее течение. Обострение возникает на фоне снижения иммунитета.
Хламидийный баланопостит
Хламидии поражают всю мочеполовую систему, поэтому заболевание крайней плоти и головки всегда сопровождается уретритом, простатитом, пиелонефритом. Течение болезни никогда не бывает бурным. Небольшие выделение и неприятные ощущения при мочеиспускании возникают периодически. Хронический воспалительный процесс становится причиной многих неприятных последствий для мужчин: нарушение эректильной функции, снижение качества спермы вплоть до бесплодия, нарушение функции почек.
Анаэробный баланопостит
Из названия понятно, что для возникновения этой формы заболевания требуется отсутствие кислорода. Это бывает в случае фимоза, когда головка полностью не открывается. Провоцируют болезнь травмы полового члена, тесное белье, загрязнение половых органов. Воспаление часто имеет выраженный деструктивный компонент: эрозии, язвы, может развиваться гангрена. Общее состояние сразу серьезно нарушено, выражены симптомы интоксикации.
Кандидозный баланопостит
«Мужская» молочница, чрезмерное размножение на коже головки грибов рода Candida. Они относятся к условно-патогенной флоре, т.е. в норме они есть у всех, но при неблагоприятных условиях начинается их чрезмерное размножение. Проявления типичны: белые творожистые выделения, скапливающиеся под крайней плотью, сильнейший зуд и жжение. Симптомы нарастают. Особенно тяжелое течение болезни наблюдается у больных диабетом.
Симптомы настолько дискомфортные, что редкий пациент решает “переждать” болезнь, отказываясь от визита к врачу или лечения. Однако многие прекращают лечение вместе с исчезновением симптомов. Так делать нельзя. Хронический кандидоз – это повторяющиеся и неконтролируемые вспышки обострения. Пройдите полный курс лечения, назначенный врачом. Кандидоз не является венерическим заболеванием. Хотя и может передаваться сексуальному партнеру. Поэтому если вы обнаружили у себя симптомы кандидоза, предупредите партнершу, чтобы она понаблюдала за своим состоянием.
Главные опасности кандидоза: хронизация процесса, передача половому партнеру и распространение воспаления по уретре и всему мочеполовому тракту.
Эрозивный баланопостит
Нарушение целостности верхнего слоя кожи, которое проявляется в виде красных пятен с четкими границами. Редко вызывается инфекцией, обычно это минимальные ожоги нежной кожи головки полового члена некачественными косметическими средствами или проявление аутоиммунных процессов. Для этой формы очень характерна боль, как во время мочеиспускания, так и в покое.
Гангренозный баланопостит
Редкая и самая тяжелая форма. Омертвение тканей полового члена. Возникает при выраженном нарушении кровоснабжения (травма) или при запущенных баланопоститах другой этиологии. На первый план выходят общие симптомы интоксикации за счет всасывания огромного количества аутотоксинов. При данной форме вылечить пациента консервативными средствами нельзя, показана срочная хирургическая операция.
Цирцинарный кольцевидный баланопостит
Это сочетание инфекционного и аутоиммунного процесса — синдром Рейтера, когда поражаются половые органы (баланопостит), суставы (артриты) и орган зрения. В качестве возбудителя чаще всего выступает хламидия (хроническая форма инфекции). На коже полового члена появляются округлые розовые пятна с четкими границами. Другие симптомы могут вообще отсутствовать, поэтому пациенты редко вовремя обращаются к врачу. Иногда отмечается незначительный зуд и жжение при мочеиспускании.
Диагностика баланопостита
Основной метод диагностики — консультация, визуальный осмотр уролога, который определяет симптомы воспаления кожи головки полового члена и крайней плоти.
Второй шаг — определить вид возбудителя. От этого зависит список лекарств для купирования воспалительного процесса. Используют бактериологическое исследование мазков из уретры, отделяемого с головки (гноя или спегмы). Без мазка невозможно назначить адекватное лечение. А без лечения, баланопостит трансформируется в хроническую форму.
Если есть подозрение на кандидозную инфекцию, сдают анализ мочи на сахар (см. Баланопостит и диабет)
Принципы лечения при баланопостите
В результате лечения баланопостита у мужчины должна быть нормальная сексуальная жизнь и гигиена. И поскольку он является фактором риска появления злокачественных новообразований, лечение – это профилактика рака.
Баланопостит это общее обозначение воспалительных процессов головки и крайней плоти полового члена. Однако источники и возбудители воспаления могут быть разными. Поэтому лечение направлено на устранение источника.
Если это первый случай заболевания, то обычно баланопостит успешно и быстро лечится.
Важно в этом случае полностью пройти назначенный курс лечения. Если врач назначил антибиотик 2 раза в день в течении 7 дней, значит именно так и надо делать. Это же касается и противогрибковых препаратов.
Как лечить баланопостит в домашних условиях?
Лечение баланопостита, как правило и проходит в домашних условиях, т.е. амбулаторно. Врач назначает схему лечения, пациент придерживаясь ее завершает курс и сдает контрольные анализы.
Если речь идет о самолечении и “народных” методах, то мы, как представители научной медицины тут плохие помощники и в этом случае пациент берет на себя всю ответственность за собственное лечение. Самолечение баланопостита может приводить к хроническому воспалению и еще большим осложнениям: фимозу и парафимозу с ущемлением головки полового члена, восходящей инфекции с развитием цистита и пиелонефрита, снижению чувствительности головки полового члена, появлению злокачественных новообразований и процессов.
Меньщиков Константин Анатольевич не рекомендует заниматься самолечением.
Какой врач лечит баланопостит? Уролог или андролог, дерматовенероог. Технически – заболевания кожи головки члена или крайней плоти – это кожные заболевания, поэтому не удивляйтесь, если вас направят к дерматовенерологу.
Как долго лечится баланопостит? Сроки зависят от формы и возбудителя. Простой бактериальный воспалительный процесс в острой форме прохдит за неделю. Кандидозный может не проходить в течение месяца, если он возник на фоне серьезных проблем с иммунитетом. Иногда для успешного излечения требуется устранить причину скопления секрета под крайней плотью и сделать обрезание или пластику уздечки. Кроме того, чем дольше мужчина тянет с визитом к врачу, тем крепче формируется хронизация воспалительного процесса.
Это заразно? Я могу передать болезнь партнерше?
Заразность зависит от природы воспаления. Инфекционный баланопостит очень заразен. Но даже в случае неинфекционного баланопостит, если есть покраснения, зуд, боль и жжение во время мочеиспускания и другие симптомы, следует воздержаться от половой жизни и пройти лечение.
Какое самое эффективное средство (лекарство) от баланопостита? На этот вопрос можно ответить, только точно зная возбудителя. Кремы и мази являются вспомогательными средствами. Часто необходимы антибактериальные препараты.
ВАЖНО! Существует множество мазей на основе стероидных гормонов, которые быстро снимают неприятные симптомы. Применение их больше положенного срока приводит к серьезным осложнениям. Строго следуйте назначению врача.
Эффективно ли лечение антибиотиками? При гнойной форме бактериального баланопостита это основной способ избавления от проблемы, причем антибиотики назначаются не местно, а в таблетках. При грибковом или аллергическом воспалении такой подход только усилит неприятные симптомы. Поэтому, так важно определиться с выбором лекарства на основе результатов анализов.
Врач сказал, что мне надо сделать обрезание, но я читал, что можно вылечить баланопостит мазями и таблетками.
Баланопостит в хронической форме и с повторяющимися случаями воспалениями, действительно не поддается лечению терапевтическими методами. Т.е. с каждым разом всё сложнее и сложнее купировать воспаление. Кроме того, врач не может предотвратить повторение баланопостита. Обрезание действительно рекомендуется Минздравом РФ и Ассоциациями Урологов как профилактическая мера от фимоза, парафимоза, баланопостита, баланита и рака полового члена. Если сомневаетесь в назначении лечащего врача, обратитесь к другому специалисту за вторым мнением.
Баланопостит не проходит. Что делать?
Если это первый случай баланопостит в вашей жизни, то возможно неверно определен возбудитель, а значит неверно подобрано лечение. Если речь идет о хроническом заболевании, то действительно из раза в раз становится сложнее победить воспаление.




