Эпидидимит
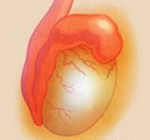
Эпидидимит – это воспалительный процесс в придатке яичка. Данная урологическая патология редко встречается в изолированном виде и обычно сочетается с орхитом, уретритом. Основные симптомы включают боль в паховой области, припухлость, температурную реакцию. Дизурические расстройства и выделения из уретры в некоторых случаях предшествуют появлению острого эпидидимита. Диагностика основана на физикальном осмотре, пальпации, УЗИ, ПЦР-анализах для выявления ИППП. Лечение подразумевает проведение антибактериальной терапии с учетом возбудителя, назначение НПВС, физиотерапии. При гнойных осложнениях выполняют операцию.
МКБ-10
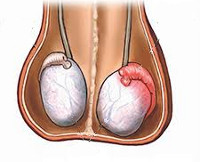
- Причины эпидидимита
- Патогенез
- Симптомы эпидидимита
- Осложнения
- Диагностика
- Лечение эпидидимита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
По данным исследований в области клинической урологии, с эпидидимитом сталкивается каждый пятый мужчина в возрасте 18-50 лет, у детей данная патология встречается реже. Основная роль структур придатка яичка (головки, тела и хвоста) – обеспечение условий для созревания, накопления и транспортировки сперматозоидов. Запущенный двусторонний эпидидимит за счет спаечных процессов и облитерации протоков приводит к обструктивной форме мужского бесплодия (билатеральное поражение придатков выявляют у 10%). В год регистрируется около 600 тыс. новых случаев воспаления придатка яичка. В зоне риска находятся мужчины, практикующие беспорядочные половые связи, возрастные пациенты после оперативных вмешательств на органах мочеполовой сферы.

Причины эпидидимита
Основная причина – проникновение в придаток яичка специфических или неспецифических возбудителей с развитием воспаления. Основным предрасполагающим фактором считается снижение реактивности иммунной системы на фоне генерализованной инфекции, при прохождении химио- и лучевой терапии, приеме гормонов, переохлаждении, хроническом алкоголизме и употреблении наркотиков. Условия, которые часто вызывают эпидидимит:
- Хронические урологические заболевания. Персистирующее воспаление в простате, мочевом пузыре, везикулах является ведущей причиной вовлечения в процесс придатка яичка. Чаще возбудитель неспецифической инфекции – кишечная палочка. Кроме этого, эпидидимит может вызвать нарушение оттока мочи, обусловленное гиперплазией простаты, стриктурой уретры, уронефролитиазом. У детей до года патологию инициируют врожденные аномалии строения органов мочеполовой сферы.
- Специфические инфекции. В эту группу входят заболевания, передающиеся половым путем (гонорея, хламидиоз, трихомониаз), которые наиболее часто встречаются у сексуально активных мужчин. У подростков эпидидимит может развиться как осложнение вирусного паротита, ветряной оспы. Специфическое поражение придатка яичка происходит при инфицировании палочкой Коха и является одним из проявлений мочеполового туберкулеза.
- Урологические вмешательстваи травмы. Эпидидимит могут спровоцировать операции по поводу варикоцеле, паховой грыжи, обструкции эякуляторных протоков. Благоприятные условия для размножения микрофлоры создают катетеризация, бужирование, функционирующая цистостома. Эпидидимит может проявиться после уретроцистоскопии, цистолитотрипсии или стентирования мочеточника.
- Прочие состояния. Другие инфекции, например, бруцеллез, ЦМВ, бластомикоз приводят к поражению придатка яичка у лиц с иммуносупрессией. К воспалению предрасполагает врожденный или приобретенный уровезикальный рефлюкс. Острый эпидидимит диагностирует у пациентов с синдромом Бехчета и пурпурой Шенлейн-Геноха как часть системного воспалительного процесса. Эпидидимит на фоне приема амиодарона встречается у 3-11% пациентов.
Патогенез
Пути инфицирования при эпидидимите: восходящий (при первоначальном развитии острого уретрита), гематогенный и лимфогенный (из очагов воспаления в соседних органах или из отдаленных структур – миндалин, кариозных зубов и пр.), секреторный (при первичном вирусном орхите) и каналикулярный.
Изначально происходит инфильтрация межуточной ткани придатка яичка, отек и утолщение его оболочки, что обусловлено усиленной экссудацией. Нарушение кровообращения и лимфооттока приводит к распространению воспаления на яичко. Дальнейшее прогрессирование выражается в формировании микро- или макроабсцессов в придатке или яичке. На фоне антибактериальной терапии происходит обратное развитие, но процессы склерозирования, особенно при двустороннем поражении, приводят к облитерации семенных протоков и бесплодию.
Симптомы эпидидимита
Клинические проявления коррелируют со степенью выраженности воспалительного процесса и включают интенсивную боль в соответствующей паховой области, отечность, покраснение кожи. При билатеральном поражении придатков болевые ощущения возникают с обеих сторон. Для острого эпидидимита характерно развитие заболевания в течение 2-3 суток с постепенным усилением болевого синдрома. Повышение температуры с ознобом при остром процессе встречается у каждого пятого мужчины. В детском возрасте гипертермия сопровождает эпидидимит в 70% случаев.
При вирусном паротите появлению урологических симптомов за 3-5 суток предшествует увеличение слюнных желез, затруднение при глотании, болезненность в околоушной области. Если эпидидимит является осложнением венерического уретрита, первоначально появляются расстройства мочеиспускания (частые позывы, рези при мочевыделении и после, неудержание мочи) и выделения гнойного характера из мочеиспускательного канала. При первичном простатите типичны боли в промежности, эпизоды диспареунии. У 20% больных увеличены регионарные лимфатические узлы.
Менее яркая симптоматика наблюдается при хроническом эпидидимите и воспалении придатка яичка туберкулезной этиологии. Пациент предъявляет жалобы на тупые, ноющие боли, усиливающиеся после физической нагрузки. Может периодически повышаться температура до субфебрильных цифр. Из общих проявлений присутствуют слабость, потеря аппетита, потливость. В 20% случаев развиваются нарушения сексуальной функции.
Осложнения
Специфические осложнения эпидидимита – гнойно-деструктивные процессы в самом придатке и яичке: абсцессы, свищи. В тяжелых случаях возможно развитие гангрены Фурнье. У 85% пациентов после перенесенного воспаления в той или иной степени нарушен сперматогенез: имеет место изменение биохимических показателей эякулята, появление патологических форм сперматозоидов, уменьшение их количества, что приводит к бесплодию. Если вовремя не начать лечение, возможно присоединение иммунологического фактора инфертильности. Персистирующий эпидидимит часто осложняется реактивной водянкой яичка. У 20% мужчин остается хронический болевой синдром, связанный с поражением нервных структур.
Диагностика
Предварительный диагноз устанавливает уролог-андролог на основании оценки жалоб и данных осмотра. При пальпации пораженный придаток ощущается в виде плотного болезненного тяжа, но реактивная водянка яичка больших размеров затрудняет детализацию. Диагностические мероприятия при эпидидимите включают:
- Лабораторные анализы. Для общего анализа крови типичен значительный лейкоцитоз со сдвигом формулы влево, ускорение СОЭ. В моче воспалительные изменения появляются при сопутствующем уретрите. Микроскопию отделяемого уретры и ПЦР-диагностику выполняют при подозрении на ЗППП. Спермограмму рекомендуется сделать через три месяца после окончания терапии.
- Инструментальное обследование. УЗИ мошонки и паховой области показывает состояние внутренних структур, допплер позволяет оценить кровоток: при воспалении он усилен, а при перекруте яичка замедлен или отсутствует. У детей при рецидивирующем эпидидимите дополнительно выполняют обследование органов мочеполовой системы (выделительная урография, микционная цистуретрография и пр.) ‒ это необходимо для исключения потенциальных аномалий развития.
Дифференциальную диагностику проводят с перекрутом семенного канатика яичка или гидатиды. При торсио боль развивается внезапно, нет истории предшествующей инфекции, температура в норме. Эпидидимит имеет несколько иные проявления. При травме и гематоме есть связь с ударом, падением и пр. Паховая грыжа при ущемлении может иметь сходную симптоматику. Ультразвуковое сканирование паховой области и мошонки позволяет установить диагноз с высокой достоверностью.
Лечение эпидидимита
Терапия зависит от патогенетического фактора, при эмпирическом назначении антибиотика выбирают препарат с учетом предполагаемого возбудителя с максимально широким спектром действия. При венерической инфекции специфическую терапию должны получать оба партнера. Пациенту дают общие рекомендации, которые включают постельный режим, ношение суспензория для придания приподнятого положения мошонке (профилактика гидроцеле, уменьшение боли при сопутствующем орхите), половое воздержание. Некоторым больным выполняют блокаду семенного канатика с анестетиками и антибиотиками. Лечение эпидидимита включает:
- Медикаментозную терапию. Препараты первой линии – антибиотики, длительность приема устанавливается в каждом случае индивидуально. НПВС усиливают действие антибактериальных препаратов и обладают жаропонижающим и обезболивающим действием. При вирусной инфекции антибиотики не показаны, используют иммуномодуляторы, анальгетики. Туберкулезный эпидидимит лечат с помощью противотуберкулезных лекарств.
- Местное лечение. В течение первых суток на область паха прикладывают холод, а далее — компрессы с противовоспалительным действием (полуспиртовые, мазевые). Физиотерапию проводят после стихания острого воспаления (уменьшение отека и нормализация температуры). Назначают магнитно-лазерное и фотодинамическое воздействие на мошонку и пах, электрофорез. Через 1-1,5 месяца после купирования обострения возможно санаторно-курортное лечение: грязевые и парафиновые аппликации, лечебные ванны.
- Оперативное вмешательство. Хирургический подход обоснован при гнойном расплавлении придатка яичка, частых рецидивах воспаления (устойчивости к терапии), хроническом болевом синдроме, ухудшающем качество жизни. Органоуносящая операция (эпидидимэктомия) оказывает влияние на фертильность, поэтому нежелательна для молодых пациентов.
Прогноз и профилактика
Прогноз при раннем начале терапии воспаления благоприятный. У детей исход эпидидимита на фоне аномалий развития зависит от коррекции врожденной патологии. Двустороннее поражение имеет больший риск развития патозооспермии и инфертильности.
Профилактика включает приверженность моногамным отношениям, своевременное лечение хронических урологических заболеваний, превентивный прием антибиотиков и уросептиков при проведении диагностических процедур и манипуляций. Одежда по сезону, избегание травматизации гениталий, постельный режим при вирусных инфекциях и соблюдение всех рекомендаций врача минимизируют риск развития воспалительных процессов мужской репродуктивной сферы.
Эпидидимит (воспаление придатка яичка)
Эпидидимит — это воспаление придатка яичка, которое вызывает боль и отек органа. Воспаление обычно затрагивает один придаток, но иногда поражает оба. Часто распространяется на яичко. Роль придатков яичка заключается в хранении сперматозоидов, производимых яичком, и в выработке секрета, который вызывает созревание сперматозоидов. Поэтому важно своевременно начать лечение, чтобы не получить тяжелые осложнения.
Классификация эпидидимита
Формы патологии:
- Односторонняя. Мужское население по статистике страдает больше всего этой формой. Учитывая анатомические особенности, протяженность придатка с левой стороны превосходит правый орган. Поэтому и воспаление чаще встречается слева.
- Двухсторонняя. Более редкий вид патологии, в основе которого лежат иммунные нарушения.
Отдельно существует две стадии воспаления придатков яичка:
- Острое течение болезни — воспалительный процесс характеризуется активной фазой и яркой клинической картиной. Если вовремя не обратиться к врачу, воспаление может перекинуться на яичко или спровоцировать иные осложнения. Длительность острого эпидидимита не превышает 6 недель.
- Хроническое течение — в основе возникновения лежит отсутствие врачебной помощи или неправильный вид лечения острой формы заболевания. Характеризуется вялотекущим воспалительным процессом с образованием фиброзной ткани. Часто развивается блокада семявыводящих протоков.
Большинство пациентов приходят на обследование к врачу-урологу при наличии острой стадии. Выраженные симптомы не позволяют терпеть боль и другие признаки. Важной проблемой остается правильная диагностика и назначение грамотного лечения.
Этиология заболевания
Патологией страдает примерно 1 из 1000 мужчин. Существует два пика заболеваемости: после достижения 60-летнего возраста и в период от 15 до 35 лет.
Причины эпидидимита:
- Бактериальная инфекция.
Чаще всего заболевание развивается как последствие инфицирования мочевыводящих путей. При этом возникает препятствие для нормального оттока жидкости из мочевого пузыря, например: заболевание простаты, стриктура уретры. Эта форма эпидидимита чаще встречается у пациентов старшего возраста или у детей.
- Болезни, которые передаются половым путем.
Вторая по частоте причина возникновения патологии в придатке яичка. Наиболее частые возбудители — гонорея и хламидиоз. Эта форма в первую очередь поражает мужчин молодого возраста.
- После урологических процедур.
Воспаление придатка семенника может быть осложнением резекции простаты или других манипуляций, связанных с воздействием оборудования на уретру, когда после процедуры возникает инфекция мочевыводящих путей.
- Эпидемический паротит.
Болезнь может быть вызвана вирусом паротита и чаще всего возникает его осложнением. Это происходит примерно у 20–30 % мальчиков подросткового возраста, у которых развивается паротит. Вирусы попадают в придаток яичка через циркулирующую кровь.
- Туберкулез.
При туберкулезном эпидидимите инфекция попадает из пораженных легких или почек. В этом случае болезнь часто сопровождается острым орхитом, к которому примыкает придаток яичка.
Более редкие причины острого эпидидимита включают различные травмы, а также доброкачественную гиперплазию предстательной железы или раковые опухоли. К возникновению патологии могут привести также гомосексуальные контакты без защиты.
Патогенез
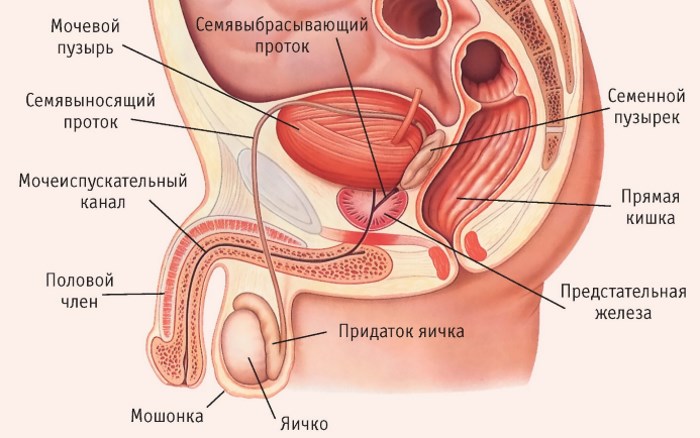
Эпидидимис (лат. Epidydimis) — это мужской половой орган, расположенный в мошонке. Придаток яичка соединяет тыльную часть яичка с семявыносящим протоком. Воспалительный процесс обычно начинается в хвосте придатка яичка, откуда распространяется по всему органу.
Патогенез заболевания напрямую зависит от причины воспаления придатков яичка:
- при бактериальном заражении — патогенные микроорганизмы из инфицированной мочи перемещаются по семявыносящему протоку к придатку яичка, вызывают его инфицирование и воспаление;
- при половых инфекциях — сначала появляется уретрит, а затем микробы попадают в придаток яичка, вызывая его воспаление;
- после урологических процедур — признаки эпидидимита появляются вследствие травмы уретры и ее инфицирования.
Клинические проявления и признаки эпидидимита
Воспаление придатка яичка обычно проявляется острой болезненностью в паховой области в течение нескольких дней. Чаще характеризуется односторонним поражением с отечными явлениями половины мошонки. Чувствуется боль при пальпации. Кожа мошонки характеризуется красным оттенком, а яичко на пораженной стороне приподнято и увеличено. Раньше или одновременно с этим у пациента наблюдается клиническая картина инфекций мочевыводящих путей:
- усиление позывов;
- боль или жжение во время мочеиспускания.
Характерным явлением могут быть признаки уретрита. У пациента часто наблюдаются симптомы простатита: болезненность в промежности или у основания полового члена.
При симптомах эпидидимита не бывает таких общих признаков как лихорадка, общее недомогание, рвота, головная боль. Подобные симптомы обычно вызваны инфицированием мочевыводящих путей или воспалительным процессом предстательной железы.
Когда патология вызвана вирусом паротита, ему предшествуют классические симптомы: лихорадка, недомогание и болезненная опухоль слюнной железы (появляются на 3–5 дней раньше).
При хронической форме симптомы эпидидимита наблюдаются в течение длительного периода. Пациент ощущает легкую болезненность в мошонке, которая часто проходит и возобновляется, а в области придатка яичка может ощущаться припухлость.
Появление боли в мошонке, отечность органа или увеличение яичек — это показание к неотложной медицинской помощи и необходимость в лечении.
Особенности эпидидимита у детей
В детском возрасте эпидидимит появляется вследствие перенесенного паротита или воздействия бактериальной инфекции. Если родители вовремя не начали лечение, болезнь дает осложнение на яичко и развивается орхит. Возникает вероятность нарушения репродуктивной функции в будущем. Пациентам этого возраста необходимо обследоваться у детского врача-уролога. Существует вероятность, что причиной клинической картины могут быть анатомические нарушения.
Симптомы болезни не отличаются от признаков патологии у взрослых. Ребенок жалуется на боль при мочеиспускании и появление выделений из уретры. Наблюдается гиперемия мошонки и отек в месте поражения. Для постановки диагноза врач проведет визуальный осмотр и осуществит пальпацию больного места. Среди инструментальных методов применяются УЗИ или МРТ. Обязательно нужно сдать анализы крови и мочи.
В план лечения включаются антибиотики и противовоспалительные средства. Необходимо поддержать защитные силы организма иммуномодуляторами. Важное место отводится профилактике. В детском возрасте особо стоит опасаться эндемического паротита. Поэтому закаливание, иммунизация и другие меры должны быть направлены на усиление защитных сил организма.
Осложнения
Игнорирование симптомов или попытки лечить их домашними средствами могут привести к обострению заболевания и воспалению яичка. Другие осложнения включают фиброз придатка яичка с непроходимостью семявыносящего протока, что может привести к бесплодию.
Другие последствия эпидидимита:
- Рецидивы заболевания и развитие хронического эпидидимита (появляются у 15 % со стойкой симптоматикой и хронической болью)
- Абсцесс (присутствует у 3-8 % пациентов, особенно если лечение было начато слишком поздно или отсутствовало)
- Хроническая орхиалгия
- Атрофия яичек
- Инфаркт ткани яичка с ишемией и последующим некрозом (возникает в результате давления воспалительного процесса на кровеносные сосуды семенного канатика)
Частота осложнений выше у пожилых мужчин и тех, кто имеет урологические заболевания.
Диагностика эпидидимита
Врач определяет эпидидимит на основании существующих симптомов, особенно если ранее диагностировалось воспаление уретры или мочевыводящих путей.
Во время осмотра врач-уролог или андролог осматривает мошонку и, осторожно пальпируя ее, исследует ее содержимое, оценивая размер, форму и болезненность яичек, придатков яичка и семенных канатиков. При подозрении на воспаление уретры врач оценит ее отверстие и наличие выделений, а при подозрении на воспаление простаты исследует ее через прямую кишку пальцем. В большинстве случаев для диагностики эпидидимита достаточно сбора анамнеза и медицинского обследования.
Из лабораторных исследований на первое место выходит общий анализ мочи. Если лейкоциты, бактерии и плоский эпителий присутствуют в моче в повышенном количестве, то вместе с клиническими симптомами это может указывать на активное воспаление, вызванное микроорганизмами. Микробиологический анализ мочи позволяет точно идентифицировать патогенный микроорганизм и определить, какие препараты способны с ним бороться.
При постановке диагноза очень важно исключить перекрут яичка, где клиническая картина сходна с эпидидимитом.
Врач может также назначить УЗИ мошонки, чтобы исключить серьезные заболевания, такие как опухоль в яичке или абсцесс в мошонке. Инструментальная диагностика эпидидимита включает также МРТ для максимального оценивания патологического процесса.
Лечение эпидидимита
Заболевание может ухудшить фертильность и даже привести к бесплодию, поэтому лечение эпидидимита в домашних условиях опасно. Пациенту рекомендовано использовать местные методы для снятия отека, безрецептурные обезболивающие или физиотерапию, но только после консультации с врачом.
Во время лечения мошонка должна быть иммобилизована и поддерживаться, поэтому рекомендуется отдыхать, предпочтительно лежать в постели, и носить тесное нижнее белье во время активности.
При лечении эпидидимита применяется антибактериальная терапия. Если патология вызвана заболеванием, передающимся половым путем, или воспалением мочевыводящих путей, антибиотик используется тот же, что и в случае основного заболевания.
Боль и отек уменьшаются с помощью обезболивающих и противовоспалительных препаратов. Хронический эпидидимит требует лечения до 8 недель и не всегда полностью излечивается.
Операции при эпидидимите
Если возникает осложнение в виде абсцесса, может потребоваться хирургическое лечение и даже удаление придатка яичка или всего яичка. Но удаление грозит только в случае тяжелого гнойного воспаления, которое не поддается другим методам лечения.
В случае инфекции с системными симптомами следует рассмотреть возможность госпитализации и оперативного вмешательства. Удаление яичек может быть также использовано в случае боли, не поддающейся лечению.
Ход процедуры удаления придатка яичка:
- Процедура проводится мужчинам с эпидидимитом, орхитом или с обоими диагнозами.
- Эпидидимисэктомия проводится под местной анестезией.
- Операция заключается в удалении фрагмента придатка яичка, в котором развилось воспаление. В мошонке делается разрез, чтобы добраться до придатка яичка, а двусторонние семявыносящие протоки перевязываются, чтобы предотвратить отток спермы.
Операции при эпидидимите показаны также мужчинам, которые перенесли хирургическое вмешательство на простате. После операции боль обычно длится от 24 до 72 часов, но для полного выздоровления может потребоваться несколько недель. Большинство пациентов жалуются на болезненность, припухлость и синяки, которые обычно проходят через 2 недели. Обычно используются пакеты со льдом, чтобы ускорить процесс заживления. Пациент может принимать противовоспалительные таблетки.
Контроль излеченности
Острый эпидидимит, вызванный инфекцией, почти всегда полностью излечивается, если пациент принимает необходимый антибиотик в правильно рассчитанной дозе и столько времени, сколько рекомендует врач. Если болезнь вызвана инфекцией, передающейся половым путем, то партнеры также должны пройти соответствующее лечение.
Заболевание с хроническим течением необходимо лечить на протяжении 6–8 недель, и полное излечение не всегда достигается.
Врач-уролог, как правило, назначает контрольный визит через 14 дней, чтобы провести оценку эффективности назначенных процедур и, при необходимости, подкорректировать лечение. Если симптоматика полностью не исчезла, потребуются дополнительные методы диагностики мочеполовой системы.
Профилактика эпидидимита
Чтобы не заболеть эпидидимитом, необходимо соблюдать правила безопасного секса. Применение презерватива всегда оправдано, и от инфицирования защищены в этом случае оба партнера. Риск возникновения заболевания возрастает при большом количестве партнеров или неразборчивости в связях.
Не существует эффективного способа предотвратить вирусный паротит, провоцирующий воспалительный процесс придатков яичек. Единственный метод профилактики эпидидимита в данном случае — иммунизация от паротита. Важно следить за своим здоровьем и посещать врача после перенесенных инфекций мочеполовой системы. Своевременная сдача анализов позволит избежать болезни и ее осложнений.
Советы и рекомендации
После диагностики острого эпидидимита главной задачей врача и пациента становится предупреждение развития хронической стадии и возможных осложнений.
Избежать данной опасности помогут простые рекомендации:
- своевременно пролечивать новые виды заболеваний;
- четко придерживаться правил интимной гигиены;
- использовать презервативы при контакте с незнакомым партнером;
- не допускать травм, воздействия холода или сильного тепла в паховой области;
- придерживаться правил здорового образа жизни;
- проводить общеукрепляющие процедуры организма;
- после выздоровления необходимо посещать кабинет уролога 2 раза в год, с обязательной лабораторной и инструментальной диагностикой.
Вопрос-Ответ
Что такое придатки яичек?
Какая боль при воспалении придатков яичек?
Если ребенок переболел эпидидимитом, сможет ли он в будущем иметь детей?
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Врач-уролог, андролог, сексопатолог высшей категории

Врач-уролог высшей категории
Какой врач лечит эпидидимит?
В клинике МЕДИКОМ пациентам помогут избавиться от заболевания в любой стадии течения. Наши специалисты обеспечат не только эффективное лечение эпидидимита в Киеве, но и предотвратят появление опасных осложнений. В подразделениях клиники на Оболони и Печерске пациентов ждут консультация врача-уролога и обследование на современном оборудовании. Детский врач-уролог окажет помощь маленьким пациентам. Обращайтесь, чтобы избавиться от болезненного состояния и негативных последствий.
Эпидидимит: причины, симптомы и лечение
Эпидидимит — патология воспалительного характера мужской половой сферы (придатка семенника (яичка)).
В большинстве случаев является следствием заболеваний урогенитального тракта: уретрита, простатита.
Нередко болезнь развивается на фоне инфекций респираторной системы: ангине, гриппе, туберкулезе.
Провоцирующими факторами является травмирование области малого таза, в частности тестикул (яичек).
Также застойные процессы, которые наблюдаются у людей с малоподвижным образом жизни.
Принято выделять две формы патологии — острую и хроническую, где первая диагностируется чаще всего.
Согласно результатам клинических исследований в андрологии и урологии, нередко причиной воспаления семенника становится ранее проведенная вазэктомия (мужская стерилизация).
Эпидидимит можно увидеть в международной классификации болезней под кодом МКБ 10 (N45).

Эпидидимит у мужчин и детей
Относительно распространенные причины воспаления придатков у молодых мужчин–заболевания, передающиеся половым путем,
Такие как инфекция Chlamydia trachomatis и Neisseria gonorrhoeae.
Повышенный риск патологии отмечается у пациентов после катетеризации мочевого пузыря и операции на простате.
Катетеризация включает введение эластичной трубки в уретру и продвижение ее в мочевой пузырь.
При некорректном проведении манипуляции возможно проникновение в мочеиспускательный канал инфекционного агента.
Это и способствует развитию воспалительной реакции эпидидимиса.
У детей воспаление в качестве самостоятельного заболевания возникает редко.
Симптоматика не отличается от клинической картины взрослого пациента.
Основная причина — проникновение патогенного микроорганизма.
Или недавно перенесенные инфекционные болезни: грипп, ангина, корь и др.
У подростка в возрасте 10-15 лет, согласно статистике, развитие заболевания связано с травмированием таза и несоблюдением правил личной гигиены.

Как правило, в таком возрасте родители уже не вмешиваются в купание ребенка.
Поэтому не могут проследить, насколько тщательно проводится гигиена.
Основное место локализации и скапливания патогенов — крайняя плоть.
Ребенку необходимо объяснить, как правильно проводить личную гигиену половых органов.
Разъяснить возможные последствия, если он не будет этого делать.
Практически во всех случаях возбудителем эпидидимита у детей является стафилококк.
Провоцирующие воспаление факторы:
- Снижение защитных функций иммунной системы на фоне приема иммуносупрессивных препаратов, а также заболеваний, влияющих на иммунитет (сахарный диабет, ВИЧ, гепатиты).
- Гиперплазия предстательной железы. Заболевание не является злокачественным, но нарушает нормальный отток мочи. Кроме этого, развитие патологии сопровождается сужением уретры, что благоприятно для патогенных микроорганизмов.
- Нарушение температурного режима. Чрезмерное переохлаждение, как и перегревание, способствует снижению иммунного статуса.
Эпидидимит: симптомы воспалительного процесса
Острый инфекционный эпидидимит проявляется болью, покраснением и отеком тестикул, которые асимметрично увеличиваются.
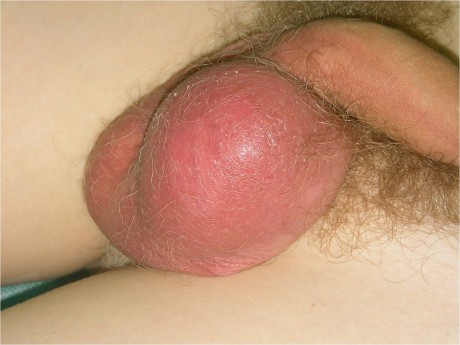
На первый взгляд это похоже на опухоль яичка.
Также отмечается лихорадка, болевой синдром при пальпации мошонки и болезненность во время эякуляции.
Местная клиническая картина
- Болевой синдром. Основной признак при эпидидимите — боль. Первая ее локализация приходится за область яичка. Далее она распространяется по всему паху и иррадиирует вниз живота, а также поясничную зону. Для острой формы воспалительного процесса характерны выраженные, тянущие боли.
- Отечность придатка яичка. Наблюдается увеличение придатка яичка, можно прощупать его уплотнение и увеличение. Поверхность тестикул не увеличена, кожные покровы гладкие. Если патология сопровождается орхитом, отечность распространяется на всю мошонку.
Общая симптоматика
Воспалительная реакция, как правило, начинается с острого течения патологии, сопровождается повышением температуры до 39 и более градусов.
Наблюдаются признаки интоксикации: тошнота, рвота, головокружение, слабость.
Другие симптомы
В зависимости от сопутствующих заболеваний, воспаление семенника может сопровождаться дополнительными симптомами:
- Болезненность в момент эрекции или семяизвержения.
- Жжение, зуд при мочеиспускании.
- Выделение патологического секрета из уретры (гнойно-слизистого с характерным запахом).
- Присутствие в эякуляте кровянистого экссудата.

Важным моментом остается правильная диагностика.
Результаты УЗИ и лабораторных тестов позволят разработать оптимальную схему терапии, которая снизит к минимуму риски развития осложнения и негативные последствия.

Эпидидимит рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
Диагностические мероприятия
Предположить о наличии эпидидимита несложно.
Характерная клиническая картина и жалобы пациента помогают врачу с постановкой диагноза.
Однако в 5-6% случаев пациентов госпитализируют с ложным диагнозом, чаще с пиелонефритом.
Это объясняется распространением боли в поясничную зону.
Пациент с увеличенной болезненной мошонкой должен быть осмотрен урологом.
В дополнение к физическому осмотру врач выдает направление на УЗИ тестикул.
Нужно исключить другие патологии, особенно перекрут (заворот) яичка.
В обязательном порядке проводится лабораторное исследование мочи.
Включая микробиологическое, которое позволяет выявить инфекционного агента.
Важным этапом в постановке точного диагноза остается дифференциация эпидидимита и перекрута.
Данное состояние чаще всего встречается у мальчиков в возрасте до 18 лет, но нередко затрагивает пожилых пациентов.
Тестикулы — парные мужские гонады.
В них вырабатываются гаметы (репродуктивные клетки), непосредственно участвующие в половом размножении.
Здесь же важную роль играет кровоснабжение, которое обеспечивается местными кровеносными сосудами, расположенными в брюшной полости.
Перекрут яичка представляет собой его вращение вокруг своей оси до такой степени, что это приводит к сдавливанию артерий и сосудов.

Как следствие, нарушается кровообращение.
Терапия эпидидимита и заворота совершенно разная, а симптоматика схожа.
Поэтому дифференциальная диагностика остается неотъемлемой частью обследования.
Что в себя включает лабораторная диагностика:
- Развернутый клинический анализ крови (лейкоцитарная формула, содержание моноцитов, скорость оседания эритроцитов).
- Биохимический анализ крови (концентрация C-reactive protein, уровень иммуноглобулинов и креатинина).
- Лабораторное исследование мочи (уровень лейкоцитов).
- Исследование эякулята (семенной жидкости).
При изменении нормы лейкоцитов (повышении), результаты анализов указывают на присутствие воспалительного процесса в предстательной железе и vesiculae seminales (семенных пузыриках).
Что собой представляет хронический эпидидимит
Хроническая форма воспалительного процесса является исходом острого течения заболевания, когда была проведена несвоевременная или неполная терапия.
Сравнительная характеристика клинических признаков острой формы патологии и хронической:
Характеристика
Острое течение
Хроническое течение
Длительность воспалительной реакции
От четырех до шести недель.
Наблюдается крайняя степень выраженности болей. Болевой синдром острый, отдающий в пах, брюшную полость и поясницу.
Умеренно выраженные болезненные ощущения. Признаки эпидидимита дают о себе знать только после физической нагрузки.
Состояние придатка яичка
При пальпации наблюдается его значительное увеличение и напряжение. Пациент жалуется на выраженную боль при ощупывании.
Увеличение в пределах нормы, при пальпации болезненность практически отсутствует.
Лихорадка, повышение температуры до 40 градусов, озноб, рвотные позывы.
Повышение температуры в среднем до 37,5 градусов. Как таковая, интоксикация отсутствует.
При остром течении практически в 70% случаев присоединяется орхит с выраженным инфекционно-воспалительным процессом. Наблюдается выделение гнойного секрета, возможно образование абсцессов.
Хроническое течение довольно часто сопровождается венерическими патологиями (хламидиоз, гонорея). Поражение приходится на оба яичка. В будущем развивается бесплодие, трудно поддающееся лечению.
Инфекционный эпидидимит и другие его подвиды
Основными причинами инфекционного эпидидимита у взрослых мужчин становятся заболевания, передающиеся половым путем.
В большинстве случаев воспалительная реакция диагностируется на фоне Chlamydia trachomatis и Treponema pallidum.
Первые признаки заболевания могут появиться спустя несколько месяцев с изначальной локализацией в мочеиспускательном канале.
Другие подвиды патологии:
- Застойный. Развивается вследствие нарушения кровообращения в органах малого таза. Этому способствуют нарушение дефекации (запоры), хронический геморрой, частая практика прерванного полового контакта.
- Туберкулезный. Встречается довольно редко, трудно поддается диагностике. В начале обследования легко можно спутать со злокачественным новообразованием. Тактика терапии основывается на приеме антибактериальных препаратов, действие которых направлено на уничтожении Mycobacterium tuberculosis.
- Гнойный. Наиболее сложное течение заболевания. Сопровождается образованием гнойных очагов и расплавлением простатической ткани. Состояние пациента резко ухудшается, наблюдаются яркие признаки интоксикации.
- Хламидийный. Как видно из названия, причиной является хламидиозная инфекция. Основной путь заражения — половой, без использования механической барьерной контрацепции (презервативов). Патологический процесс сопровождается отеком мошонки, гиперемией кожных покровов, болезненным мочеиспусканием.
- Гонорейный. Данному поражению способствует инфицирование гонококком Neisseria gonorrhoeae. Воспаление протекает остро, с повышением температуры до 40 градусов. Пациент жалуется на тошноту, озноб, головную боль. В ходе диагностики можно видеть образование плотного инфильтрата в хвосте придатка.
- Кандидозный. Развивается на фоне поражения слизистой грибком Candida albicans, проявляется у мужчин в виде баланопостита. Кандидоз является следствием снижения иммунитета, бесконтрольного и некорректного приема антибиотиков, также передается через незащищенный половой контакт. Терапия ориентирована на использование противогрибковых препаратов, так как антибиотики полностью неэффективны против Candida.
Эпидидимит слева (левосторонний)
Воспаление левого придатка яичка протекает в острой или хронической форме.
Левосторонний эпидидимит сопровождается болезненными ощущениями в области поражения.
Боль ирраидиирует по всему паху и поясничному отделу.
Острая форма развивается стремительно.
Сопровождается отечностью мошонки и повышением температуры до 39-40 градусов.

Повышенная температура тела равна увеличению потери жидкости организмом, что приводит к риску обезвоживания.
Кроме этого, пациент жалуется на отсутствие аппетита, озноб, слабость.
Правосторонний эпидидимит по клинической картине не отличается от воспалительной реакции в левом придатке.
Также имеет острую и хроническую форму, которая при несвоевременном лечении может трансформироваться в орхит.
Нередко встречается двухсторонний эпидидимит, который характерен для пациентов 18-45 лет, ведущих бесконтрольный половой образ жизни с многочисленными партнерами.
Воспаление встречается у мужчин старше 65 лет, но в данном случае, причиной является аденома простаты.
Лечение
Как лечится epididymitis и когда нужна операция?
Острое течение воспаления, не сопровождающееся осложнениями, лечится в условиях амбулатории, врачом-урологом или андрологом.
Первый этап терапии — перевод пациента на строгий постельный режим на весь период терапевтических мероприятий.
Мошонке необходимо обеспечить полный покой и правильное расположение.
Для этих целей используют полотенце, которое подкладывают непосредственно под мошонку, обеспечивая ей приподнятое состояние.
Обязательно вводится диетическое питание.
Из рациона исключают алкоголь, жареную, соленую и острую пищу.
Каждые два часа на область тестикул прикладывают холодные компрессы для снижения болевых ощущений и купирования воспалительной реакции.
Тактика терапевтического воздействия будет основываться на основной причине, которая послужила толчком к развитию патологии.
После купирования острого течения патологического процесса, пациента направляют на физиотерапевтические процедуры.
Если инфекционно-воспалительный процесс сопровождается образованием гноя — назначается хирургического вмешательство.
Медикаментозное лечение хронической формы не отличается от терапии острой.
Разница заключается в том, что больному нет необходимости придерживаться постельного режима.
Также назначается физиотерапия.
Методы консервативного воздействия могут не дать положительных результатов.
Иногда наблюдается присоединение вторичной инфекции и ряд осложнений.
Тогда рассматривается вопрос о проведении резекции придатка (epididymectomia).
Лечение антибиотиками
Основные препараты, которые применяют в терапии патологии — антибиотики широкого спектра действия.
Ранее практиковалось назначение фторхинолонов, которые применялись в урологии и гинекологии.
В настоящее время Министерство здравоохранения США не рекомендуют использование fluoroquinolones.
Согласно клиническим исследованиям, побочные эффекты превышают потенциальную пользу в терапии заболеваний.
Какие средства являются эффективными в терапии воспалительной патологии?
Рекомендуемыми медикаментами в терапии эпидидимита являются полусинтетические антибиотики.
Это азитромицин и новое поколение тетрациклинов–доксициклин.
Нередко врачи рекомендуют противобактериальные средства цефалоспоринового ряда (Цефтриаксон).
Препарат третьего поколения имеет широкий спектр воздействия на грамположительные и грамотрицательные микроорганизмы.
В некоторых случаях назначается несколько антибиотиков.
К примеру, при обнаружении Escherichia coli (кишечная палочка) и Trichomonas (трихомонада).
Лечение в домашних условиях
Лечение воспалительного процесса народными средствами возможно только при условии сочетания их с назначенной медикаментозной терапией.
Использовать рецепты народной медицины как основное лечение крайне не рекомендуется.
Они не способны подавить жизнедеятельность патогенных агентов и эффективно купировать болевой синдром.
В качестве дополнения к традиционной терапии могут рекомендовать отвары лекарственных трав, обладающих противовоспалительным действием.
Это листья брусники, ромашка аптечная, толокнянка, полевой хвощ, шалфей.
Лекарство от эпидидимита: что назначают?
Классическая схема лечения состоит из следующих медикаментозных средств:
- Азитромицин. Противобактериальный медикамент широкого спектра воздействия, подкласс азалидов. Активен относительно вне- и внутриклеточных возбудителей.
- Диклофенак свечи. Назначается в виде ректальных суппозиториев. Обладает противовоспалительным действием и обезболивающим.
- Мазь Вишневского. Используется в виде компрессов на пораженный участок. Снижает выраженность воспалительной реакции, уменьшает проявление отечности и зуда.
- Компресс Димексид с гиалуронидазой (лидазой). Используется после купирования острого течения патологии. Ускоряет процесс выведения гнойного секрета, приводит в норму кровообращение паховой области.
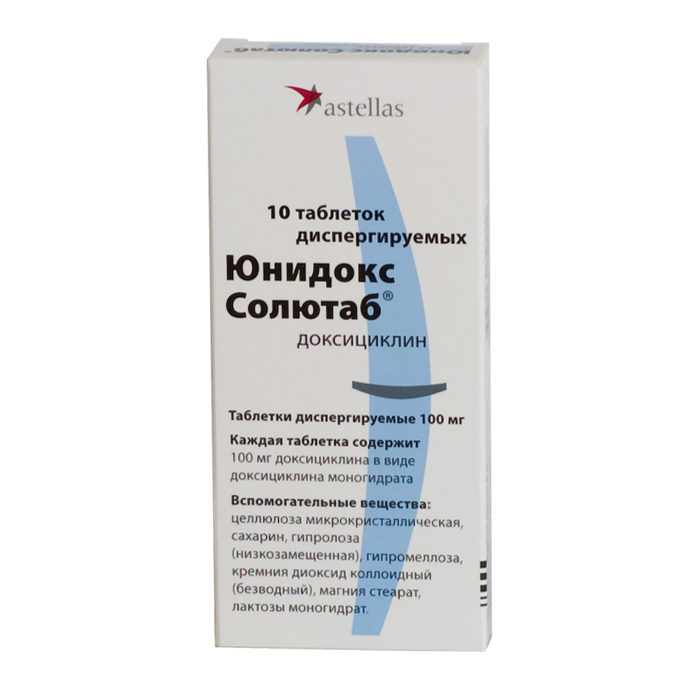
- Юнидокс Солютаб. Антибиотик тетрациклинового ряда, используется в качестве замены Азитромицину или вместе с ним. Подавляет синтез белка патогенов ЗППП.
Осложнения после эпидидимита
Эпидидимит даже в острой форме излечим, успешно подавляется при помощи противобактериальных средств.
После своевременного лечения не наблюдается нарушение репродуктивной функции, бесплодие не развивается.
Если своевременная терапия отсутствует, либо пациент не придерживается рекомендаций врача, патология приобретает хроническую форму с последующими рецидивами.
Эпидидимит и секс
Во время терапии воспалительного процесса, в частности острой его формы, сексуальные контакты следует исключить.
Также не рекомендуется и мастурбация при развитии патологического процесса.
Обратите внимание, что в процессе терапии область паха должна находиться в максимальном покое.
При возникновении любых признаков эпидидимита, обращайтесь к грамотным урологам-андрологам.
Острый эпидидимит, вызванный хламидиозом, гонореей и кишечными микроорганизмами
” data-image-caption=”” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/ostryj-jepididimit-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/ostryj-jepididimit.jpg” title=”Острый эпидидимит, вызванный хламидиозом, гонореей и кишечными микроорганизмами”>
Александр Коловангин, уролог-андролог, онколог. Редактор А. Герасимова
- Запись опубликована: 13.06.2020
- Время чтения: 1 mins read
Симптоматика, диагностика и рекомендации по лечению острого эпидидимита.
Под острым эпидидимитом понимают клинический синдром, который включает болевые ощущения, отечность, воспаление эпидидимиса длительностью менее 6 недель. При вовлечении в процесс яичка развивается эпидидимоорхит.
Особое внимание следует обратить на внезапное начало симптомов у мужчин, поскольку в таких случаях возможен перекрут семенного канатика (яичка). Это состояние опасно и требует неотложной хирургической помощи.
Этиология острого эпидидимита
Основная причина острого эпидидимита – инфекции с преимущественно половым путем передачи – хламидиоз, гонорея, патогенные микроорганизмы кишечника.
Среди мужчин, которые сексуально активны и возраст которых составляет до 35 лет заболевание наиболее часто вызывается:
- C. trachomatis (хламидиями);
- N. gonorrhoeae (гонококками).
Также часто острый эпидидимит вызывается патогенными кишечными микроорганизмами, передаваемыми половым путем (например, Escherichia coli ). Он встречается среди мужчин – инсертивных партнеров во время анального полового акта. Другие инфекционные причины острого э пидидимита , не относящиеся к интимным отношениям, например, гангрена Фурнье, встречаются редко.
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/jepidimit-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/jepidimit.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/jepidimit-900×600.jpg” alt=”Эпидимит” width=”900″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/jepidimit.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/jepidimit-768×512.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Острый эпидидимит, вызванный хламидиозом, гонореей и кишечными микроорганизмами”> Эпидимит
Острая форма эпидидимита с половым путем передачи, как правило, сопровождается уретритом, который чаще всего характеризуется бессимптомным течением.
У мужчин в более старшем возрасте половой путь передачи острого эпидидимита встречается реже. У них эпидидимис обычно инфицируется в условиях бактериурии, возникающей вторично при развивающейся обструкции выходного отдела мочевого пузыря (например, при доброкачественной гиперплазии предстательной железы).
Среди других возможных более редких причин (по сравнению с ИППП) заболевания выделяют:
- осложнение после биопсии предстательной железы;
- инвазивное (с использованием хирургического инструментария) лечебное/диагностическое вмешательство на мочевыводящих путях;
- системные заболевания;
- иммуносупрессия.
Хронический эпидидимит
Хронический эпидидимит характеризуется более длительным течением (более 6 недель) симптомов только дискомфорта и/или его сочетанием с болями в области мошонки, в яичке или в придатке яичка.
Хронический инфекционный эпидидимит наиболее часто наблюдается при состояниях, связанных с гранулематозным воспалительным процессом. Гранулематозное воспаление, затрагивающее эпидидимис, чаще всего вызывают микобактерии туберкулеза, поэтому инфекцию следует подозревать, особенно у мужчин с известным анамнезом или недавним воздействием ТБ.
Дифференциальный диагноз в отношении хронического эпидидимита неинфекционной этиологии, иногда называемого орхалгией или эпидидималгией, проводится в отношении:
- травмы;
- злокачественной опухоли;
- аутоиммунные состояния;
- идиопатические состояния.
К другим осложнениям (кроме перекрута семенного канатика и перехода в хроническую форму) эпидидимита относятся:
- формирование абсцессов в мошонке;
- образование свищей;
- разрешение воспалительного процесса рубцеванием, что нарушает дозревание сперматозоидов в эпидидимисе и может привести к другим более серьезным осложнениям: от нарушения качества спермы до полного бесплодия;
- вовлечение второго эпидидимиса/яичка в воспалительный процесс, что повышает риск бесплодия;
- инфаркт яичек (омертвение тканей).
Своевременное обращение за диагностикой и лечением к урологу позволяет избежать вышеперечисленных осложнений. Некоторые из них могут развиться достаточно быстро.
Постановка диагноза острого эпидидимита
У мужчин с подозрением на острый эпидидимит, как правило, при обследовании выявляется:
- односторонняя боль в яичке;
- болезненность, гидроцеле;
- ощутимый отек придатков яичка.
Чаще всего воспалительный процесс и отек начинаются в придатке, однако, он может распространяться и вовлекать все яичко. Семенной канатик обычно набухший.
Перекрут семенного канатика (яичка) должен рассматриваться во всех случаях, но патология чаще встречается среди подростков и у мужчин без признаков воспаления или инфекции.
Перекрут семенного канатика
Перекрут семенного канатика
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/perekrut-semennogo-kanatika-733×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/perekrut-semennogo-kanatika-733×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/perekrut-semennogo-kanatika-733×600.jpg” alt=”Перекрут семенного канатика” width=”733″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/perekrut-semennogo-kanatika-733×600.jpg 733w, https://unclinic.ru/wp-content/uploads/2020/06/perekrut-semennogo-kanatika-768×629.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/perekrut-semennogo-kanatika.jpg 900w” sizes=”(max-width: 733px) 100vw, 733px” title=”Острый эпидидимит, вызванный хламидиозом, гонореей и кишечными микроорганизмами”> Перекрут семенного канатика
Для оценки перекрута яичка нужно немедленно обследовать мужчин:
- с внезапной тяжелой односторонней болью;
- с результатами анализов, не подтверждающих диагноза уретрита или инфекции мочевыделительной системы;
- у которых диагноз острого эпидидимита сомнителен.
При этом осложнении жизнеспособность тканей яичек может быть нарушена достаточно быстро.
Аппаратное обследование :
- Радионуклидное сканирование. Радионуклидное сканирование мошонки служит наиболее точным методом диагностики эпидидимита, но это исследование не всегда доступно, поэтому назначается в редких случаях.
- УЗИ половых органов. Ультразвук прежде всего должен использоваться для исключения перекручивания семенного канатика в случае быстрого, острого, одностороннего, болезненного отека мошонки. Поскольку частичный перекрут семенного канатика может имитировать эпидидимит, при ультразвуковом исследовании мошонки, а также в тех случаях, когда патологическое состояние не исключается ультразвуком, дифференциация между перекручиванием семенного канатика и эпидидимитом должна производиться на основе клинической оценки. УЗИ может продемонстрировать эпидидимальную гиперемию и отек, связанные с эпидидимитом.
Ультразвук должен назначаться в двух случаях:
- мужчинам с болями в мошонке, которым нельзя поставить точный диагноз по анамнезу, физическому обследованию и объективным лабораторным данным;
- при подозрении на перекрут семенного канатика.
Все предполагаемые случаи острого эпидидимита должны быть оценены для объективного доказательства воспаления с помощью одного из следующих тестов:
- Микробиологический метод . Уретральные выделения окрашивают следующими методами: по Граму, метиленовым синим или горечавковым фиолетовым (MB/GV). При этом проба уретральных выделений демонстрирует ≥2 WBC на поле погружения в масло. Это предпочтительные пункционные диагностические тесты для оценки уретрита, поскольку они имеют высокую чувствительность и специфичность для выявления как воспаления уретры, так и наличия или отсутствия гонококковой инфекции. Гонококковая инфекция устанавливается путем обнаружения WBC-содержащих внутриклеточных грамотрицательных или фиолетовых диплококков на уретральном грамположительном мазке или мазке MB/GV соответственно.
- Положительный лейкоцитарно-эстеразный тест стерильной мочи.
- Микроскопическое исследованиеосадка стерильной мочи , которое демонстрирует ≥10 WBC на поле высокой мощности.
Микроскопическое исследование осадка стерильной мочи
Микроскопическое исследование осадка стерильной мочи
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/mikroskopicheskoe-issledovanie-osadka-sterilnoj-mochi-766×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/mikroskopicheskoe-issledovanie-osadka-sterilnoj-mochi-766×600.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/mikroskopicheskoe-issledovanie-osadka-sterilnoj-mochi-766×600.jpg” alt=”Микроскопическое исследование осадка стерильной мочи” width=”766″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/mikroskopicheskoe-issledovanie-osadka-sterilnoj-mochi-766×600.jpg 766w, https://unclinic.ru/wp-content/uploads/2020/06/mikroskopicheskoe-issledovanie-osadka-sterilnoj-mochi-768×602.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/mikroskopicheskoe-issledovanie-osadka-sterilnoj-mochi.jpg 900w” sizes=”(max-width: 766px) 100vw, 766px” title=”Острый эпидидимит, вызванный хламидиозом, гонореей и кишечными микроорганизмами”> Микроскопическое исследование осадка стерильной мочи
Молекулярно-биологические методы . Все предполагаемые случаи острого эпидидимита должны быть проверены на C. trachomatis и на N. gonorrhoeae с помощью NAAT (амплификации РНК или ДНК с использованием ПЦР). Моча является предпочтительным образцом для тестирования NAAT у мужчин.
Бактериологическое исследование. Культура мочи (посев) при хламидиозе и гонококковом эпидидимите нечувствительны и не рекомендуются. Бактериальная культура мочи имеет более высокую диагностическую ценность у мужчин с инфекционными поражениями кишечника и у пожилых мужчин с острым эпидидимитом, вызванным мочеполовой бактериурией.
Рекомендации по терапии острого эпидидимита
Всем мужчинам, обращающимся с острым эпидидимитом, показано начало лечения до получения результатов анализов, поскольку это поможет предотвратить передачу ЗППП и осложнения. Выбор предполагаемой терапии основан на риске развития хламидиоза, гонококковой инфекции и кишечных заболеваний.
- микробиологическое излечение инфекции;
- облегчение симптомов;
- снижение риска передачи хламидиоза и гонореи половым партнерам;
- снижение потенциальных осложнений хламидийного/гонококкового эпидидимита, например, бесплодия и хронической боли.
Большинство мужчин с острым эпидидимитом могут лечиться амбулаторно. При сильной боли или лихорадке, предполагающих другие диагнозы, например, перекрут или инфаркт яичка, абсцесс и некротизирующий фасциит, нужно рассмотреть госпитализацию. Поскольку высокая температура встречается редко и указывает на осложненную инфекцию, в таких случаях необходимо дальнейшее обследование.
Рекомендуемые режимы лечения эпидидимита
- Если острый эпидидимит вызван инфекциями ИППП – хламидийной и гонококковой назначаются: цефтриаксон, в дозировке 0,5 г в/м в разовой дозе одновременно с доксициклином в таблетках в дозировке 100 мг. Препараты принимаются перорально, дважды в сутки. Курс лечения 10 дней.
- Если острый эпидидимит наиболее вероятно вызван хламидиями, гонококками, а также кишечными патогенными микроорганизмами, назначаются цефтриаксон, в дозировке 0,5 г в/м в разовой дозе с одновременным приемом левофлоксацина, в дозировке 500 мг, перорально, по одной таблетке в день. Курс лечения 10 дней. Или офлоксацином в дозировке 300 мг, перорально, 2 таблетки в день. Курс лечения 10 дней.
- Если острый эпидидимит наиболее вероятно вызван кишечными патогенами, назначается левофлоксацин в дозировке 500 мг в день. Курс лечения 10 дней. Или офлоксацин в дозировке 300 мг, перорально 2 таблетки в день. Курс лечения 10 дней.
Терапию с применением препаратов, содержащих левофлоксацин или офлоксацин, следует рассмотреть, если инфекция наиболее вероятно вызвана кишечными организмами и исключена гонококковая инфекция, что подтверждено лабораторными методами исследования. Гонококки встречаются у мужчин, которые прошли биопсию предстательной железы, вазэктомию и другие процедуры инструментирования мочевыводящих путей.
В качестве дополнения к терапии рекомендуется постельный режим и прием нестероидных противовоспалительных препаратов до тех пор, пока не утихнут лихорадка и местное воспаление. Полное разрешение дискомфорта может произойти только через несколько недель после завершения курса антибиотикотерапии.
Другие рекомендации к лечению острого эпидидимита
- Мужчинам с подтвержденным/предположительным эпидидимитом, вызванным N. gonorrhoeae или C. trachomatis , необходимо воздерживаться от интимных отношений до тех пор, пока они и их партнеры не вылечатся и симптомы полностью не исчезнут.
- Все мужчины с острым эпидидимитом должны быть проверены на другие ЗППП, включая ВИЧ.
- Пациенты должны быть проинструктированы о необходимости повторных визитов к урологу, если симптомы не улучшаются в течение 72 часов после начала лечения. Признаки и симптомы эпидидимита, которые не стихают в течение 3 дней, требуют повторной оценки диагноза и смены терапии.
- Если мужчину, беспокоит отек и болезненность, которые сохраняются после завершения антимикробной терапии, требуется провести расширенную диагностику для исключения альтернативных диагнозов, включая опухоль, абсцесс, инфаркт, рак яичек, туберкулез и грибковый эпидидимит.
Лечение половых партнеров
Все партнеры мужчин, у которых острый эпидидимит вызван ИППП: N. gonorrhoeae или C. trachomatis , должны обратиться к урологу, если они имели половой контакт в течение 60 дней, предшествовавших появлению симптомов у заболевшего.
Лечение половых партнеров
Лечение половых партнеров
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/lechenie-polovyh-partnerov-900×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/lechenie-polovyh-partnerov.jpg” loading=”lazy” src=”https://unclinic.ru/wp-content/uploads/2020/06/lechenie-polovyh-partnerov-900×600.jpg” alt=”Лечение половых партнеров” width=”900″ height=”600″ srcset=”https://unclinic.ru/wp-content/uploads/2020/06/lechenie-polovyh-partnerov.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/lechenie-polovyh-partnerov-768×512.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Острый эпидидимит, вызванный хламидиозом, гонореей и кишечными микроорганизмами”> Лечение половых партнеров
Если последний половой акт состоялся более, чем за 60 дней до появления симптомов или постановки диагноза, следует лечить последнего полового партнера. Особое внимание следует уделить женщинам, поскольку такие ИППП, у них протекают чаще всего без клинических проявлений, но в то же время с серьезными осложнениями. Это опасно и для самой женщины, и для пациента, которому угрожает повторное инфицирование.
Партнеры должны быть информированы, что им строго запрещены половые отношения до тех пор, пока они и их партнеры не получат адекватного лечения и симптомы не исчезнут.
Лечение пациентов с аллергией и непереносимостью к антибактериальным препаратам
У людей с историей аллергической реакции на пенициллин развивается перекрестная реактивность между пенициллинами и цефалоспоинами в пределах 2,5%.
Риск для перекрестной реактивности пенициллина наиболее высок с цефалоспоринами первого поколения (цефазолином), незначителен между большинством представителей второго поколения (цефокситином) и всеми цефалоспоринами третьего поколения (цефтриаксоном, цефатоксимом).
Альтернативные схемы лечения острого эпидидимита в таком случае не изучены, поэтому урологам, если такие схемы необходимы, следует проконсультироваться со специалистами по инфекционным заболеваниям.
Лечение эпидидимита при наличии ВИЧ-инфекции
Мужчинам с ВИЧ-инфекцией, у которых установлен неосложненный острый эпидидимит, назначается тот же режим лечения, что и пациентам отрицательным по отношению к ВИЧ.
Нужно учитывать, что у мужчин с ВИЧ-инфекцией в острый эпидидимит могут быть вовлечены другие этиологические агенты. К ним относятся:
- цитомегаловирус;
- токсоплазмы;
- сальмонеллы;
- различные виды грибов;
- микобактерии;
- уреаплазмы Ureaplasma urealyticum;
- коринебактерии Corynebacterium sp.;
- микоплазмы Mycoplasma sp.
Поэтому при отсутствии реакции на лечение следует провести дополнительную расширенную диагностику на наличие этих патогенов.
Профилактика
Профилактика эпидидимита у мужчин включает:
- Раннее обращение к урологу со стороны мужчины и ранняя диагностика и лечение любых ИППП со стороны врача;
- Обязательная антибактериальная терапия в послеоперационном периоде после инструментальных диагностических вмешательств, особенно у пациентов с ослабленным иммунитетом и ИППП в анамнезе;
- Защищенные интимные отношения с использованием презервативов;
- Наличие постоянного проверенного на ИППП полового партнера.
Эпидидимит – что это за болезнь, и как она лечится
Здоровье есть само удовольствие или неизбежно порождает удовольствие, как огонь создает теплоту.

Содержание:
Эпидидимит – считается одним из самых распространенных заболеваний органов малого таза среди мужчин. По статистике 4-5 % среди урологических пациентов госпитализируются именно с острыми воспалительными процессами в мошонке.
Эпидидимит у мужчин: что это такое?
Эпидидимит у мужчин – это воспаление придатка семенника (яичка), провоцирующее общие воспалительные процессы в области половых органов. Чтобы понять, что такое эпидидимит, важно разобраться, что представляет собой придаток. Придаток является парным органом, который сзади и сверху прилегает непосредственно к яичку. Именно этот орган помогает полностью созревать сперматозоидам и пропускает их в семенной канал, в то же время, отсеивая самые слабые из них.

Чем вызвано данное заболевание
Чтобы минимизировать риск такого заболевания, важно знать, что может его спровоцировать. Сегодня мужчинам нередко ставится диагноз «эпидидимит», причины которого следующие.
- Бактериальная инфекция. Патогенные бактерии, которые попадают в организм, также могут спровоцировать эпидидимит яичка. Бактерии могут проникать в мошонку как через мочевой канал, так и переносятся с потоком крови. Нередко инфекционный эпидидимит провоцируется инфекциями, передающимися половым путем (например, гонорея, хламидиоз). Кроме того, наличие гнойных очагов также может стать причиной воспаления придатка яичка.
- Другие болезни мочеполовой системы такие, как везикулит, простатит, уретрит.
- Вирусная инфекция. Хронический эпидидимит может быть осложнением вследствие перенесенных вирусов гриппа, паротита и некоторых других видов ОРВИ. Вирус по крови попадает к яичку, и на фоне ослабленного иммунитета воспаляется придаток.
- Травмирующие манипуляции. Например, использование мочеиспускательных катетров запросто может спровоцировать острый эпидидимит.
- Нарушение нормального отхождения мочи. Чаще всего задержка мочи происходит при таком первичном заболевании, как аденома простаты.
- Длительная антибиотикотерапия. Сопротивляемость иммунитета снижается и уязвимыми становятся многие системы, в том числе и органы малого таза.
Когда можно заподозрить наличие эпидидимита?
Особенно интересует пациентов с эпидидимитом, сколько он лечится по времени. Во многом длительность лечения зависит от формы заболевания: острая или хроническая. Поэтому важно различать симптомы, указывающие на острый эпидидимит и на хроническое протекание болезни.
Помогут заподозрить и вовремя обратиться к врачу по поводу эпидидимита признаки, указанные в таблице.
Классификация заболевания по распространенности процесса
После того, как выяснили понятие и признаки эпидидимита, что за болезнь теперь понятно. Далее остановимся на разновидностях. В зависимости от локализации воспаления различают.
- Левосторонний либо правосторонний эпидидимит. Поражается только придаток с одной стороны. По статистике чаще встречается левый эпидидимит.
- Двусторонняя форма. Чаще всего развивается при отсутствии лечения одностороннего эпидидимита у мужчин, а также при общем ослаблении иммунитета.
Диагностические мероприятия
Перед тем, как решить, чем лечить эпидидимит у мужчин, важно удостовериться в правильности диагноза. Наличие у мужчины вышеуказанных симптомов еще не говорит именно об эпидидимите. Для подтверждения диагноза важно провести полную диагностику, включающую:
- клинические анализы крови при предполагаемом эпидидимите сдаются обязательно;
- исследование под микроскопом выделений из уретры;
- мазок наличие половых инфекций;
- исследование мошонки аппаратом УЗИ, проведение доплерографии;
- цистоуретероскопия.

Основные пути лечения
Что такое эпидидимит яичка выяснили, теперь остановимся на том, как его лечить. В первую очередь предполагается консервативное медикаментозное лечение. При эпидидимите назначается лечение антибиотиками, какими именно может сказать только врач. Как правило, используются антибиотики широкого спектра. Для снятия отека в первое время могут использоваться холодные компрессы, а в дальнейшем назначается УВЧ-терапия. Так как вылечить эпидидимит в домашних условиях можно лишь в незапущенных формах, предварительная консультация уролога обязательна.
Для того чтобы быстрее вылечить острый эпидидимит, бывает показана госпитализация. Особенно уместно пребывание в условиях стационара при высокой температуре, запущенное воспаление, сильная интоксикация организма.
Правосторонний, левосторонний эпидидимит, как лечить, если появился гной в области воспаления? Чаще всего в данном случае необходимо хирургическое вмешательство. Проводится эпидидимэктомия, то есть вскрытие абсцесса воспаленного придатка.
Самолечение, использование народных средств может спровоцировать серьезные осложнения. Поэтому перед тем, как лечить эпидидимит, необходим осмотр специалиста.
Самые распространенные осложнения эпидидимита
Отсутствие лечения, несвоевременное начало терапии могут повлечь за собой ряд осложнений.
- Бесплодие – самое серьезное из последствий. В следствие воспаления повреждаются ткани семенного канатика, развиваются аутоиммунные процессы.
- Ухудшение качества спермы из-за рубцевания воспаленных тканей.
- Развитие гнойного абсцесса.
- Для одностороннего воспаления осложнением может стать переход в двустороннюю форму заболевания.
- Из-за нарушения кровотока может произойти омертвление тканей яичка.
Эпидидимит и дети
Эпидидимит у ребенка диагностируется намного реже, чем у взрослых мужчин. У детей данное заболевание чаще всего провоцируется переохлаждением, травмами мошонки, инструментальными вмешательствами. Также часто воспаление может быть вызвано фимозом (сужением крайней плоти полового члена). В таком случае, прежде всего требуется хирургическое лечение фимоза.
Как уберечь себя
Любая патология мочеполовой системы у мужчин может спровоцировать нарушения детородной функции. Именно поэтому важно предпринимать профилактические меры, которые помогут снизить риск возникновения эпидидимита.

Ни в коем случае нельзя оставлять без внимания любые воспалительные процессы, проходить ежегодно профилактический осмотр у специалистов. Обязательно долечивать перенесенные ОРВИ, грипп. Важно заниматься общим укреплением иммунитета, соблюдать правила личной гигиены.
Отдельное внимание стоит уделять сексуальной жизни. Использование презерватива снижает риск заражения различными инфекциями. Также стоит исключить случайные половые связи.
Вопрос: Всегда ли при остром эпидидимите высокая температура?
Ответ: Нет, возможно атипичное проявление острой формы заболевания. В таком случае повышение температуры в первые 2 дня может не наблюдается, хотя болевой синдром присутствует. Это в основном объясняется индивидуальными особенностями организма. Хотя в 90 % случаев острая форма эпидидимита сопровождается высокой температурой тела.
ОСТРЫЙ ЭПИДИДИМИТ: этиопатогенез, диагностика, современные подходы к лечению и профилактике
Острые заболевания органов мошонки встречаются довольно часто и являются причиной госпитализации 4–5% всех урологических больных. В структуре экстренных урологических заболеваний доля острого эпидидимита колеблется от 4,6 до 10,2%. Более 25% мужчин на пр
Острые заболевания органов мошонки встречаются довольно часто и являются причиной госпитализации 4–5% всех урологических больных. В структуре экстренных урологических заболеваний доля острого эпидидимита колеблется от 4,6 до 10,2%. Более 25% мужчин на протяжении жизни переносят эпидидимит (П. М. Федорченко и соавт., 1985). В США ежегодно 600 тыс. обращений за врачебной помощью приходятся на долю пациентов, страдающих эпидидимоорхитом (Kaler, 1990). Наиболее часто (в 80% случаев) острым эпидидимитом заболевают мужчины в возрасте от 20 до 40 лет. Острое воспаление придатка яичка у 90% больных носит изолированный характер, а у остальных 10% — поражается и яичко.

Острый эпидидимит нередко возникает после трансуретральных диагностических и лечебных мероприятий. Применение современных методов профилактики и усовершенствование способов стерилизации урологического инструментария не уменьшают частоту ятрогенных случаев острого эпидидимита, который осложняет послеоперационный период примерно у 8% больных, перенесших трансуретральную резекцию простаты по поводу аденомы.
Острый эпидидимит, являясь ургентным урологическим заболеванием, требует незамедлительной диагностики и назначения адекватного лечения.
Несвоевременное или неадекватное лечение острого эпидидимита может привести к тому, что заболевание перейдет в хроническую стадию. Хронический эпидидимит, в свою очередь, становится причиной склеротических, дистрофических изменений в придатке яичка, нарушения проходимости семявыносящих протоков, вследствие чего развивается бесплодие [14]. По мнению М. Н. Зильбермана и соавт. (1984), от 40 до 70% случаев эпидидимоорхита заканчиваются атрофией яичка. Атрофия яичка и бесплодие могут развиваться не только при двустороннем хроническом эпидидимоорхите, но и при одностороннем, что объясняется иммунопатологическими процессами. Нарушение репродуктивной функции у больных, перенесших острый эпидидимит, представляет собой важную социальную проблему.
Острый эпидидимит является полиэтиологическим заболеванием. Данные о значении бактериальной инфекции при эпидидимитах носят крайне противоречивый характер. Одни авторы полагают, что основная роль в развитии острого эпидидимита принадлежит хламидиозу и микоплазменной инфекции. В последнее время все чаще упоминаются условно-патогенные и внутрибольничные штаммы микроорганизмов — кишечная палочка, стафилококк, синегнойная палочка и др. (K. A. Papadakis, 1997; B. Kashiwagi, 2000). В ходе исследований, проведенных В. Л. Мироновым (2003) с применением передовых, высокотехнологических бактериологических методов этиологический агент острого эпидидимита удалось выявить у 75% обследованных больных. При этом у мужчин моложе 45 лет преимущественное значение в этиологии острого эпидидимита имели инфекционные агенты, передающиеся половым путем (хламидии, микоплазмы и др.), в 25% случаев обнаруживалась условно-патогенная микрофлора, а у подавляющего большинства больных наблюдалось сочетание двух вышеуказанных видов микроорганизмов. У пациентов старшей возрастной группы выявляется как сапрофитная микрофлора в виде стафилококков (Staphylococcus epidermalis, Staphylococcus saprophyticus), так и грамотрицательная микрофлора, которой ученые придают все большее значение.
В патогенезе острого эпидидимита определенная роль принадлежит транзиторным иммунологическим нарушениям: угнетению факторов клеточного иммунитета, что свидетельствует о переходе серозного воспаления в деструктивный процесс; значительному повышению концентрации IgG; появлению спермальных агглютинирующих антител, относящихся к классу IgG и IgM, иммуномобилизирующих антител, связывающих С3 компонент комплемента; и др. [6, 9].
В литературе нет единого мнения относительно того, как инфекция проникает в придаток яичка. Часть исследователей считает, что возможен лишь интраканаликулярный путь инфицирования, другие признают только гематогенный и лимфогенный пути, третьи, составляющие большинство, утверждают, что инфицирование придатка яичка может происходить гематогенным, лимфогенным и интраканаликулярным способами.
Причинами острого эпидидимита как воспалительного осложнения трансуретральных операций по поводу аденомы простаты являются хроническая инфекция мочевых путей, сопутствующий бактериальный хронический простатит и внутрибольничная инфекция, распространенность которой в урологии достигает 44%.
Штаммы, вызывающие инфицирование мочевых путей, представлены в основном грамотрицательной микрофлорой с высокой вирулентностью, обладающей резистентностью к большинству антибактериальных препаратов [16]. Формирование антибиотикорезистентных штаммов микроорганизмов происходит прежде всего за счет многократного, зачастую бесконтрольного применения антибактериальных препаратов урологическим больным в амбулаторных и стационарных условиях.
Имеется также прямая зависимость развития ятрогенных острых эпидидимитов от применения катетеризации мочевого пузыря и длительности его дренирования уретральным катетером после операций.
Постоянный уретральный катетер в 30–80% случаев играет роль входных ворот для госпитальных инфекций, а катетеризация мочевого пузыря приводит к бактериурии у 28–69% больных. У пациентов с постоянным уретральным катетером показатель распространенности бессимптомной бактериурии приближается к 100% (Н. А. Лопаткин, Т. С. Перепанова, 1998). Частое применение постоянных уретральных катетеров не только в урологических отделениях, но и в отделениях интенсивной терапии и реанимации, хирургических, терапевтических с последующим развитием «катетер-ассоциированной» инфекции мочевых путей делают проблему госпитальной инфекции мочевых путей чрезвычайно актуальной [1].
Высокая чувствительность ткани яичка и его придатка к повреждающим факторам, возникающим в результате инфекционно-воспалительного процесса, требует того, чтобы обследование больных и их лечение проводились в кратчайшие сроки. По мнению большинства авторов, диагностика острого эпидидимита в связи с наружным расположением яичек и их придатков не представляет трудности и основывается в большинстве случаев на жалобах больного, данных осмотра и пальпации органов мошонки. Однако эти методы исследования являются весьма субъективными, и определить стадию воспалительного процесса только на основании полученных таким образом данных не всегда возможно. Ультразвуковое исследование мошонки с применением допплеровского картирования (Aloka, B-K Medical, General Electric, Hitachi, Fukuda) позволяет быстро, безопасно, без вреда для здоровья больного и с высокой точностью диагностировать острый эпидидимит и уточнить стадию воспалительного процесса [13]. Авторы большого количества работ, посвященных этому вопросу, подчеркивают актуальность, необходимость и преимущества ультразвукового исследования и допплеровского картирования, как методов, позволяющих выявить очаги деструкции и тем самым определить дальнейшую тактику лечения [12].
Для лечения острого эпидидимита разработано множество различных подходов и способов, как консервативных, так и хирургических. Одни авторы подчеркивают преимущества радикальных методов лечения — гемикастрации, другие — убедительно демонстрируют положительные аспекты консервативных методов лечения [10]. Общепринятой на сегодняшний день является консервативно-выжидательная тактика [5]. Она сводится в основном к достижению наибольшей концентрации антибактериальных препаратов в очаге воспаления, обеспечению покоя путем иммобилизации мошонки (подвешивания), проведению противовоспалительной терапии, использованию новокаиновой блокады, местному применению холода на ранних стадиях заболевания, иммунокоррегирующей терапии [2]. Н. А. Лопаткин (2002) рекомендует назначать физиотерапию только после уменьшения активности воспалительного процесса. Антибактериальные средства, учитывая этиологию эпидидимита, по-прежнему занимают основное место в комплексном лечении больных. Однако действие антибиотиков на организм человека, особенно при длительном их использовании, носит двойственный характер [9, 15].
M. Ludwig и соавторы (1997) в эксперименте на крысах определили высокую проницаемость спарфлоксацина в ткани яичка и его придатка, что позволило рекомендовать антибиотики фторхинолонового ряда (спарфлоксацин, пефлоксацин) как препараты выбора при эмпирическом лечении острого эпидидимита. К антибиотикам первого ряда в лечении острого эпидидимита, вызванного госпитальными штаммами микроорганизмов (синегнойная палочка, энтеробактер, кишечная палочка, протей), относятся цефалоспорины III поколения (цефтриаксон, цефотаксим), аминогликозиды (амикацин, гентамицин, канамицин), монобактамы (азтреонам) и фторхинолоны (спарфлоксацин, пефлоксацин). Препаратами резерва являются цефтазидим (кефадим, фортум, цефзид), обладающий наибольшей активностью в отношении синегнойной палочки, и новые антибиотики широкого спектра действия — цефалоспорины IV поколения (цефпиром, цефепим) и карбапенемы (имипенем/циластатин, меропенем).
С одной стороны, неоправданно длительная консервативная терапия, проводимая у больных с острым эпидидимитом, может привести к развитию гнойно-деструктивных осложнений, требующих выполнения органоуносящих хирургических вмешательств — эпидидимэктомии или орхоэпидидимэктомии. С другой — чрезмерная хирургическая активность влечет за собой дополнительный травматизм, увеличивает затраты на лечение, приводит в дальнейшем к снижению фертильности. В последние годы появились работы, авторы которых активно пропагандируют тактику раннего оперативного вмешательства при остром эпидидимите [1]. Есть исследователи, которые рекомендуют проводить хирургическую ревизию органов мошонки при всех случаях так называемой «острой мошонки». Некоторые авторы во всех случаях острого эпидидимита с целью декомпрессии придатка яичка предлагают осуществлять эпидидимотомию и дренирование мошонки. О высокой эффективности органоуносящей операции можно судить на основании быстрой нормализации температуры тела, показателей крови, улучшения самочувствия, сокращения койко-дней и отсутствия рецидивов [9]. Результаты оперативного лечения обнадеживают в плане исхода заболевания, однако отдаленные результаты еще недостаточно изучены, поэтому не всегда ясен прогноз в отношении сохранения фертильности пациентов, социоэкономических последствий [4]. Показания к оперативному вмешательству и его объем при острых эпидидимоорхитах до сих пор остаются предметом дискуссий. По нашему мнению, абсолютным показанием к оперативному вмешательству служат только гнойно-деструктивные формы эпидидимоорхита.
В НИИ урологии МЗ РФ успешно и широко применяется непрямое электрохимическое окисление (НЭХО) крови в комбинированном лечении острого эпидидимита. НЭХО крови заключается во внутривенном введении 0,06% раствора гипохлорита натрия, обладающего поливалентным действием: дезагрегационным, антикоагулянтным, антигипоксическим, бактерицидным эффектами, способностью стимулировать клеточный иммунитет и фагоцитоз, коррегировать метаболический ацидоз (Ф. Шакир и соавт., 2004).
Профилактика острого эпидидимита заключается в первую очередь в ведении здорового образа жизни, своевременном и адекватном лечении инфекционных (гнойных) заболеваний в других органах. Юноши должны знать о необходимости заниматься спортом (легкая атлетика, плавание, лыжи, бадминтон) и лечебной физкультурой, о вреде чрезмерных занятий онанизмом. Среди взрослого населения следует настойчиво пропагандировать упорядочение половых сношений, избежание половых эксцессов, недопустимость случайных половых связей, чреватых многочисленными инфекциями, передающимися половым путем и лежащими в основе большинства заболеваний мужских половых органов. Профилактика рецидивов острого эпидидимита заключается в дальнейшем динамическом наблюдении за пациентом после завершения курса лечения: 1 раз в 6 мес в течение 3 лет необходимо консультироваться у врача-уролога. При посещении врача обязательно проводятся УЗИ мочеполовых органов, общий анализ мочи и секрета простаты. Дополнительные лечебные мероприятия определяются в ходе контрольных осмотров врачом-урологом. Важное значение в своевременном распознавании этого заболевания и его рецидивов имеет диспансерное посещение врача-уролога здоровыми лицами, в первую очередь мужчинами старше 40 лет.
Основным условием ликвидации внутрибольничной инфекции и профилактики ятрогенных случаев острого эпидидимита при трансуретральных вмешательствах является соблюдение правил асептики и антисептики. Наиболее важны адекватная стерилизация инструментария, предпочтение должно отдаваться использованию одноразовых инструментов. Медицинскому персоналу необходимо уделять особое внимание правилам стерилизации инструментария, неоднократно использующегося в течение рабочего дня.
Однако важная роль в профилактике острого эпидидимита принадлежит адекватной антибактериальной терапии, в том числе после трансуретральных инструментальных вмешательств и операций.
Рекомендуется удалять уретральные катетеры в максимально ранние сроки после операции. Герметичные дренажные системы не только обеспечивают стерильность мочевых путей, но и позволяют избежать перекрестной контаминации среди пациентов. Применение дренажных сумок не только удобно для больных и медицинского персонала, но и предотвращает развитие реинфекции и разливание мочи.
Важным методом профилактики развития гнойно-воспалительных осложнений при осуществлении эндоскопических операций является широкое применение местной профилактики специальными гелями, содержащими бактерицидные и бактериостатические компоненты.
Другим направлением профилактики послеоперационных эпидидимоорхитов является резекция семявыносящих протоков — вазорезекция. Вопрос о выполнении вазорезекции при операциях на предстательной железе до настоящего времени широко дискутируется. Целесообразность вазорезекции как профилактического мероприятия, снижающего частоту послеоперационных эпидидимоорхитов, подвергается в настоящее время сомнению, так как их возникновение не зависит от предварительно произведенной вазорезекции. Кроме того, двустороннюю вазорезекцию нельзя применять у мужчин, стремящихся сохранить функцию деторождения после операции [7, 8].
В заключение необходимо подчеркнуть, что в настоящее время большую актуальность приобретает профилактическое направление в медицине в целом и в частности при данном заболевании, так как хорошо известно, что болезнь легче предупредить, чем проводить продолжительное лечение, требующее больших затрат.
Литература
- Белородов В. Б. Антибактериальная терапия инфекционных заболеваний в отделениях реанимации и интенсивной терапии// Инфекция и антимикробная терапия. — 2000. — Том 2. — №1. — С. 4-13.
- Борис Ю. В., Качоровский Б. В., Логинский В. Е. Иммунный статус больных при остром и хроническом эпидидимите// Урология-нефрология. — 1996. — № 5. — С. 41–44.
- Голубчиков В. А., Дубровин В. Н. О целесообразности вазорезекции как профилактики орхоэпидидимита после аденомэктомии/ Всероссийское научное общество урологов. Пленум: Материалы. — Киров, 2000. — С. 177–178.
- Калинина С. Н. Половая функция у мужчин, перенесших острый эпидидимит и леченных оперативным путем: Автореф. дис. . канд. мед. наук. — Л., 1991.
- Лопаткин Н. А. Руководство по урологии/ Под ред. акад. РАМН Н. А. Лопаткина. — М.: Медицина, 1998. — С. 400–446.
- Миронов В. Л. Методы лабораторного исследования в этиологии острого эпидидимита // Урология. — 2003. — № 4. — С. 36–41.
- Пушкарь Д. Ю. Гнойно-воспалительные осложнения после открытых урологических операций/ Всероссийское научное общество урологов. Пленум: Материалы. — Киров, 2000. — С. 109–120.
- Сафонов И. А., Коршунов А. В., Хлебов О. П. Острый эпидидимит в послеоперационном периоде у больных доброкачественной гиперплазией простаты/ Всероссийское научное общество урологов. Пленум: Материалы. — Киров, 2000. — С. 220.
- Урашев А. С. Этиопатогенетическая диагностика и тактика лечения эпидидимоорхита: Автореф. Дис. . — Алма-Аты, 1999.
- Чижов В. А. Пути оптимизации лечения больных острым эпидидимоорхитом: Автореф. дис. . канд. мед. наук. — М., 1997.
- Шакир Ф. Непрямое электрохимическое окисление крови в профилактике и лечении острого эпидидимита: дис. . канд. мед. наук. — М., 2004.
- Chen X.Y., Long W., Fu W. J. [Diagnostic value of high frequency color Doppler ultrasonography for epididymitis] Zhonghua-Nan-Ke-Xue. — 2002. — Vol. 8 (2). — P. 115–116.
- Komori K., Ikegami M., Iwasaki A., Kajikawa J., Kishimoto T. [Color Doppler ultrasonography in the diagnosis of the acute scrotum] Nippon-Hinyokika-Gakkai-Zasshi. — May, 2000. — Vol. 91 (5). — P. 506-513.
- Larousse medical en 4 volumes. Volume 2 p 359 et volume 3 p 729. (c) Larousse. — Paris, 1995.
- Lau P., Anderson P.A., Giacomantonio J. M., Schwarz R. D. Acute epididymitis in boys: are antibiotics indicated? Br-J-Urol. — May, 1997. — Vol. 79 (5). — P. 797-800.
- Wullt B., Bergsten G., Samuelsen M., Svanborg C. «Significant bacteriuria» — bacterial virulence decides the threshold// European urology. — January, 2002. — Vol. 1. — № 1. — Р. 178.
А. А. Камалов, доктор медицинских наук, профессор
Д. А. Бешлиев, доктор медицинских наук
Ф. Шакир, кандидат медицинских наук
НИИ урологии, Москва
Здоровье мужчин – как его сохранить и укрепить?
Мнение профессионалов
Энергичность, сила мышц и характера, активное сексуальное поведение и крепость тела. Таков портрет идеального мужчины. К сожалению, с возрастом эта радужная картина начинает меняться не в лучшую сторону. Депрессия, слабость, болезни, сопровождают представителей сильного пола уже после сорока, и в дальнейшем приводят к самым неутешительным результатам. Статистика – вещь неумолимая, Согласно ей, в 10 случаев смертельного исхода, 8 –именно мужские смерти. И это не случайно.
Мужчины тяжелее переносят повышенное артериальное давление по сравнению с женщинами, мужчины чаще питаются неправильно – в их рационе преобладает жирная, соленая, жареная пища; мужчины чаще злоупотребляют вредными привычками, их работа чаще связана с перенапряжением и стрессами. Мужчины не любят ходить к докторам и жаловаться на свое самочувствие, запуская недуги, у них не хватает времени на обследование и выполнение рекомендаций врача. Как изменить ситуацию? Поговорим об этом с врачом – терапевтом, заведующей дневным стационаром ОКДЦ, Татьяной Викторовной Бондаренко.
– Думаю, вы согласитесь с тем, что воспитывать наших мужчин, которым сегодня живется отнюдь не просто, дело самое неблагодарное. Говорить стоит лишь о том, как помочь им сохранить здоровье и бодрость на долгие годы…
– Согласна. Прежде всего, нужно создать условия, которые обеспечат мужчине максимум экономии времени. Чтобы человек сумел в течение нескольких минут записаться к нужному врачу по телефону или на сайте, в сервисе «Закажи звонок». Чтобы он пришел в специально назначенный день (в нашем центре это четверг), и всего за несколько часов смог сдать все анализы, пройти УЗИ, ЭКГ, получить консультацию врачей, грамотно подобранную схему лечения, рекомендации по питанию и оптимальным физическим нагрузкам. Всего один день и вы застрахованы от неприятных сюрпризов, которые может преподнести ваш организм уже после сорока.
Специалисты Областного консультативно-диагностического центра разработали специальную программу, которая как раз и решает эту проблему. Скрининг обследование в режиме «зеленого света», когда не надо стоять в очереди у кабинетов и лабораторий, поможет выявить опасные риски снижения потенции, гормональных сбоев, развития сахарного диабета, инсульта, инфаркта и онкопатологии.
В эту скрининговую программу входят лабораторные исследования, включая определение гормонального статуса, уровня тестостерона, инсулина и холестерина, консультации уролога, эндокринолога и терапевта. При необходимости, диагностический процесс может стать более углубленным, и врач предложит пройти дополнительные обследования для уточнения диагноза с последующим лечением. Сделать это можно не отрываясь от работы, в дневном стационаре ОКДЦ, где созданы максимально комфортные условия для работающих мужчин.
Это особенно важно знать тем, кто страдает избыточным весом (окружность талии больше 94 см), снижением мышечной массы и силы, сухостью кожи, уменьшением роста волос на лице и теле, усиленным потоотделением, нарушением мочеиспускания, снижением полового влечения, нарушением потенции, хронической усталостью, депрессией, снижением настроения и интереса к жизни. Факторами риска могут стать и колебания артериального давления, заболевания сердца и сосудов, повышение уровня сахара крови более 6,1 ммоль/л, алкогольная и пищевая зависимость.
Выделение так называемых групп риска позволит нормализовать образ жизни человека и предотвратить развитие патологии, если она выявлена, или профилактировать недуг, что называется, «на ранних подступах». Немаловажен и фактор нормализации сексуальной активности, что способствует хорошему настроению и работоспособности.
-Реклама сегодня буквально пестрит предложениями чудодейственных таблеток для усиления потенции. Но они далеко не всем помогают, а иногда и наносят вред здоровью…
Потенция, как известно, изменяется с возрастом мужчины. Но возрастом в данном случае следует считать не количество лет, которое указано в паспорте, а то, в каком состоянии находится организм. Не секрет, что иногда и семидесятилетний мужчина может запросто дать фору тридцатипятилетнему.
Сексуальное здоровье мужчины определяется еще с самого периода внутриутробного развития. Женщина, которой предстоит стать матерью, должна знать, что из-за ряда факторов возможны серьезные нарушения у будущего ребенка. К таким факторам относятся: воздействие радиации и ионизации, перенесенные инфекционные болезни, прием лекарственных препаратов, взаимодействие с химическими веществами, курение и алкоголь.
Следующий важный этап в жизни представителей сильного пола – половое созревание. В это время организм переносит ряд интенсивных гормональных изменений и перестроек, и всегда есть вероятность сбоя, который проявит себя в будущем. Формируется тембр голоса, появляются мужские признаки и изменяется рост волос. На все эти процессы влияет тестостерон. Он вырабатывается надпочечниками и яичками, и именно он необходим для развития мускулатуры, появления волос в местах на теле, характерных только для мужчин. Тестостерон определяет звучание голоса и от него зависят половые возможности и сексуальное влечение. Ученые настойчиво доказали, что этот гормон важен и для успешности в жизни: для достижения поставленных целей, для овладения хорошей профессией, для умения благосостояния. С возрастом тестостерона становится меньше. И это говорит о том, что пора обратиться к специалистам.
Следующий принцип полового здоровья мужчины, о котором говорить долго не приходится, – его образ жизни. Зачастую соблазн поддаться желанию закурить сигарету и собраться вечером с друзьями за бокалом пива преобладает над желанием отправиться в спортзал, на пробежку или просто на прогулку. Никотин и алкоголь – одни из опаснейших врагов сексуального долголетия, потому что они поражают и ослабляют сосуды, нарушают кровообращение, «блокируют» выработку тестостерона.
– Но самый большой враг мужчины – это, наверное, его работа. Ведь, сегодня определен даже перечень профессий, которые быстро истощают мужскую силу и вредят здоровью…
Профессия во многом определяет половое влечение и сексуальные способности. Самыми неблагоприятными в этом плане можно считать: высокие должности в политике и бизнесе, творчество и актерское дело, штатную службу в армейских подразделениях, и многолетнюю сидячую работу в офисах за компьютером.
Представителям таких профессий после 37 лет надо посещать врачей и обследоваться на предмет выработки тестостерона. Как правило, к 40 годам в их организме его становится намного меньше, а потому возникают проблемы с влечением и потенцией. Кроме того, своевременное исключение вегетососудистой дистонии, заболеваний сердца, артериальной гипертензии позволяют продлить удовольствие, получаемое от жизни.
В более старшем возрасте появляется еще одна проблема – аденома предстательной железы, и нужно вовремя найти ее решение. Программа «Мужское здоровье», разработанная специалистами ОКДЦ позволяет сделать это быстро и грамотно. Мы ведем себя честно. Вам назначат только те обследования и процедуры, которые действительно нужны. При этом качество обследования в нашем центре соответствует строгим европейским стандартам. У нас введен многоуровневый аудит лабораторных исследований с привлечением федеральных и международных референсных центров внешнего контроля качества –ФСВОК, ЕQAS, RIQAS.
ОКДЦ оснащен самым современным оборудованием экспертного класса. На сегодняшний день завершенная лабораторная диагностика целого ряда сложных заболеваний возможна только на базе ОКДЦ.
– А какие рекомендации можно дать тем мужчинам, которые ограничиваются девизом «Помоги себе сам!», но при этом готовы заниматься профилактикой, чтобы жить долго, сохраняя потенцию и здоровье?
– Сексуальные возможности во многом определяются потреблением витаминов. Для представителей сильного пола очень полезны витамины А, С и Е. К примеру, дефицит витамина С отрицательно сказывается на подвижности и качестве сперматозоидов. А витамины А и Е являются жирорастворимыми, поэтому для оптимального их усвоения нужно кушать жирную рыбу, растительное масло и не менее пяти видов свежих овощей в день. Обязательными продуктами для мужского долголетия считаются мясо, творог, куркума, имбирь, орехи, морепродукты.
Один из секретов отличного самочувствия и половой активности после 50 лет – это активный образ жизни и физическая нагрузка. Не менее важную роль играет и нервная система. Надо научиться регулярно снимать стресс и отдыхать.
Здоровье и эрекция напрямую связаны с состоянием позвоночника и спины. Здесь речь идет не только о том, что из-за болевых ощущений не хочется шевелиться и тем более думать о сексе. Сама по себе потенция значительно ослабляется или пропадает совсем из-за защемления позвонков или грыжи.
В конце хочется сказать о том, что старость – это всего лишь состояние ума. Доказано, что люди, которые постоянно развиваются интеллектуально, читают много книг и стимулируют мозговую активность, дольше способны сохранять не только крепость духа, но и мышечную силу. Прямая связь между работой мозга и мускулатурой определяет и качество половой жизни. Сохранять оптимизм, бороться со стрессами, вести здоровый образ жизни и делать упор на важнейшие жизненные ценности – вот, пожалуй, основные принципы, которые позволят любому мужчине почувствовать вкус жизни и сохранить его как можно дольше.





