Варикоцеле и нарушения мужской репродуктивной системы
Основным осложнением нелеченого варикоцеле является развитие нарушений в работе репродуктивной системы, снижающих шансы мужчины на успешное зачатие детей. При этом качество потенции и способность совершения мужчиной полового акта страдают от варикоцеле нечасто, вследствие чего факт наступившего бесплодия может длительное время оставаться пациенту неизвестен.

Кратко о варикоцеле
Варикоцеле — это мужское заболевание, при котором наблюдается варикозное расширение вен семенного канатика, влекущее за собой нарушение венозного оттока от яичка, деформацию венозных стенок, повышение температуры в мошонке, кислородное голодание тканей (гипоксию) с риском атрофии, а также гормональные и аутоиммунные сбои. Степень выраженности перечисленных нарушений прямо коррелирует со стадией заболевания, то есть выраженностью варикоза вен семенного канатика.
В большинстве случаев (но не исключительно) варикоцеле никак не беспокоит мужчин или же проявляется редкими несильными болями, вследствие чего пациенты длительно откладывают обращение к урологу, чем способствуют прогрессированию патологических процессов, увеличивающих вероятность развития бесплодия.
Влияние варикоцеле на зачатие
При длительном венозном застое, обусловленном варикоцеле, у пациентов обнаруживаются признаки ишемии яичка — уменьшения интенсивности кровоснабжения. Хроническая недостаточность питания тканей ведёт к развитию дисфункций яичка — в частности, к нарушению сперматогенеза и снижению уровня продуцируемого в тестикулах тестостерона.

Снижение уровня тестостерона
Тестостерон — это мужской половой гормон, который синтезируется в яичке специфическими гормонопродуцирующими клетками Лейдига и регулирует, в первую очередь, интенсивность полового влечения. Недостаток тестостерона в организме мужчины ведёт к следующим нарушениям:
Отсутствие либидо. Мужчина утрачивает интерес к вопросам сексуального характера и не испытывает должного возбуждения при наличии стимулов непрямого характера (приглашение к интимной близости, созерцание обнажённой натуры и т. д.).
Эректильная дисфункция. Нехватка тестостерона препятствует развитию и поддержанию полового возбуждения, что приводит к нарушениям потенции: слабость и неустойчивость эрекции, реже — полная импотенция.
Уменьшение объёма эякулята. Гормональная дисфункция нарушает процесс выработки сперматозоидов и снижает общее количество спермы, что уменьшает вероятность зачатия.
Хроническая усталость. Мужчина с низким уровнем тестостерона чувствует себя постоянно уставшим и обессиленным, вследствие чего зачастую избегает сексуальной близости.
Нарушения сперматогенеза
При варикоцеле II-III стадии возможны следующие отклонения в сперматогенезе, обнаруживаемые в ходе выполнения спермограммы (лабораторное исследование эякулята):
Агглютинация — своеобразное «склеивание» сперматозоидов, препятствующее нормальному оплодотворению яйцеклетки.
Агрегация — сперматозоиды скапливаются большими группами.
Азооспермия — сперматозоиды полностью отсутствуют в эякуляте.
Аспермия — полное отсутствие эякулята.
Астеноспермия — подвижность сперматозоидов снижена вплоть до полной их неподвижности (акиноспермия).
Гемоспермия — эякулят содержит примеси крови.
Олигозооспермия — количество сперматозоидов слишком мало для успешного зачатия, вплоть до единичного их присутствия (криптоспермия).
Олигоспермия — снижается общий объём эякулята.
Некроспермия — эякулят не содержит живых сперматозоидов.
Любые формы отклонений спермограммы от нормативных значений могут стать причиной мужского бесплодия. При этом важно уточнить, что плохая спермограмма при диагностированном варикоцеле не всегда является прямым следствием варикоза вен семенного канатика, а потому постановка окончательного диагноза требует дополнительных клинических исследований.
Тератозооспермия
Одним из наиболее коварных и грозных нарушений сперматогенезена является тератозооспермия — аномально высокое содержание сперматозоидов с нарушением морфологии клеток (патологии строения).
При относительно благоприятной форме тератозооспермия вызывает у мужчин бесплодие, а при неблагоприятных формах развития становится причиной спонтанного выкидыша, внутриутробной гибели эмбриона или даже неправильного формирования плода и рождения ребёнка с неустранимыми дефектами физического развития.

Методы лечения
Если расширенное обследование подтверждает, что причиной бесплодия у мужчины является варикоцеле, пациенту рекомендуется оперативное устранение дефекта.
Наилучшие результаты в лечении варикоцеле демонстрирует микрохирургическая операция по Мармару, в ходе которой варикозная вена пересекается, что приводит к быстрой нормализации кровообращения. К преимуществам операции по Мармару относятся её низкая травматичность, короткие сроки послеоперационной реабилитации и низкое количество рецидивов — 3-4%.
Консервативные методы терапии (приём венотоников, занятия лечебной физкультурой, гирудотерапия) не устраняют варикоцеле полностью и могут рассматриваться исключительно как способы временного сдерживания прогрессирования заболевания, если проведение операции по каким-либо причинам невозможно.
Прогноз лечения бесплодия при варикоцеле
Общий прогноз всегда благоприятный. После хирургического устранения варикоцеле и проведения соответствующей медикаментозной терапии кровоснабжение яичка полностью восстанавливается, а показатели спермограммы и либидо возвращаются в норму. Даже при позднем обращении пациента к врачу, когда атрофия яичка потребовала удаления органа из-за неустранимых некротических процессов, у мужчины сохраняются высокие шансы на отцовство благодаря наличию второго яичка.
О неблагоприятном прогнозе речь идёт только при двусторонней атрофии тестикул, что наблюдается крайне редко и только при запущенных, длительно игнорируемых формах варикоцеле.
Варикоцеле у мужчин
Причин расстройства мужского здоровья довольно много, как и заболеваний. При этом не каждая болезнь имеет широкое распространение, и если человек заболел, он попросту может не знать о развивающемся недуге. Одним из таких заболеваний у мужчин является патология семенного канатика яичка – варикоцеле.
Варикоцеле яичек у мужчин: что означает диагноз?
Если мужчине поставлен диагноз варикоцеле, то изначально можно подумать, что болезнь как-то связана с варикозом, поскольку оба названия имеют один корень. Действительно, названия похожи, как похожи и механизмы развития патологии.
Варикоцеле яичек представляет собой варикозное расширение вен семенного канатика. Болезнь эта отмечается в основном у подростков в возрасте 14–15 лет и у молодых мужчин репродуктивного возраста. Статистика говорит о том, что в целом патология встречается у 15% мужчин.
Симптомы патологии яичка у мужчин
Заболевание варикоцеле у мужчин относится к той категории патологий, что протекают без ярких симптомов. Чаще всего, зарождаясь в период полового созревания молодого человека, оно быстро развивается до какой-либо степени и потом останавливается. Возможны и случаи, когда заболевание самостоятельно регрессирует и затем вовсе исчезает.
Тем не менее о развивающемся варикоцеле могут свидетельствовать такие тревожные признаки этого заболевания:
- Увеличение размера и опущение левого яичка (если патология локализована слева).
- Слабые «тянущие» боли в области мошонки и в паху. Во время ходьбы или при больших физических нагрузках эти ощущения могут становиться более явными и доставлять дискомфорт.
- При сильном опущении мошонки с одной из сторон это может мешать нормальной ходьбе.
- Болевые ощущения в мошонке, выпуклость ее вен, уменьшение левого яичка (при сильном варикозе вен яичка).
При обнаружении признаков варикоцеле лучше сразу направиться к специалисту, а не ждать регресса патологии.
Причины варикоцеле у мужчин
Причиной, от чего появляется варикоцеле, становится возникновение нарушения работы клапанов в венах яичек. Эти клапаны в норме должны препятствовать обратному оттоку крови при любом уровне давления в венах. В случаях когда при повышении давления (к примеру, при физических нагрузках) клапан не справляется со своей работой, кровь идет в обратном направлении, расширяя вену возле семенного канатика.
Причина возникновения варикоцеле может быть связана и с опухолью почек. Если в почке локализована опухоль, она сдавливает почечную вену и нарушает кровоток в яичниковой вене, которая как раз и отходит от вены почечной. В результате застоя крови развивается варикоз.
Степени (стадии) развития и разновидности заболевания
Чем больше расширены вены яичка, тем глубже степень (стадия) развития варикоцеле:
- Нулевая степень. Как правило, заболевание в этой степени обнаруживается случайно, если пациенту назначено УЗИ мошонки с доплером для исследования признаков других мужских патологий (например, грыжи, опухоли и так далее). При пальпации расширение вен яичка не прощупывается.
- Первая степень. Обнаружить расширенную вену яичка с помощью пальпации можно только в положении пациента стоя.
- Вторая степень. Вены яичка, пораженные варикозом, хорошо прощупываются в любом положении.
- Третья степень – расширение вен заметно при визуальном осмотре мошонки.
Левостороннее варикоцеле – наиболее распространенный вариант патологии. Причина варикоцеле – особое расположение вены, опоясывающей левое яичко. Она соединена с почечной веной, которая, в свою очередь, из-за полнокровности часто страдает от влияния различных внутренних и внешних факторов. В 98% случаев от общего количества выявленных патологий диагностируется именно варикоцеле левого яичка (варикоцеле слева).
Двустороннее варикоцеле или варикоцеле яичка справа может развиться из-за аномалии сосудов, которое, в свою очередь, бывает врожденным или следствием сосудистых заболеваний.
Опасно ли варикоцеле и чем: какие могут возникнуть осложнения и последствия заболевания у мужчин
Несмотря на то что варикоцеле часто имеет неяркую симптоматику и может не влиять на нормальную жизнь мужчины, эта болезнь имеет осложнения. Первое и самое важное, чем грозит варикоцеле, – это бесплодие у мужчин.
Цепочка формирования неприятного осложнения такова: в мошонке нарушается кровоток, яички не получают должного снабжения кровью, в них начинают скапливаться вредные соединения и свободные радикалы. Следствие перечисленных факторов – нарушенный сперматогенез. В сперме мужчины становится меньше сперматозоидов или резко снижаются их морфологические качества. Другими словами, сперматозоиды мужчины с варикоцеле не могут полноценно участвовать в процессе оплодотворения. При этом не стоит думать буквально, что варикоцеле всегда ведет к бесплодию. Речь идет только об отдельных наблюдаемых случаях.
Другое последствие, к чему приводит наличие варикоцеле, – это фимоз. Проблема чаще встречается у мальчиков и выражается в отсутствии открытия полового члена по причине суженной крайней плоти.
Чем опасно варикоцеле в каждом конкретном случае, мужчине сможет объяснить врач после диагностики.
УЗИ диагностика при диагнозе варикоцеле
Когда визуально или при пальпации врач (а может и сам больной) обнаруживает наличие укрупненных, утолщенных вен, уменьшение размера яичка со стороны поражения, для уточнения диагноза назначается УЗИ с доплером.
Ультразвуковой датчик прикладывается к мошонке, и врач начинает изучать определенные параметры. Технология УЗИ позволяет сравнить размеры яичек, определить их консистенцию, а также оценить размеры вены, окружающей яичко. Также нужно оценить скорость кровотока в этой вене, от которого зависит, насколько правильно и полно будет функционировать яичко.
Если на мониторе УЗИ визуализируются вены, на которых заметны утолщения (их может быть несколько, выглядят они как темные кружочки), подтверждается варикоцеле.
Какое лечение назначается мужчинам при обнаружении у них варикоцеле яичка?
Прежде чем говорить о лечении, нужно определиться с тем, к какому врачу идти при подозрении на варикоцеле. Этой проблемой занимаются врачи-урологи. Очень часто первая встреча с урологом у юношей происходит еще в школе, когда в старших классах начинаются различные медицинские проверки в военкомате. После таких проверок молодые люди впервые узнают о своей проблеме, после чего им остается записаться на прием к урологу для более подробной диагностики.
Лечение варикоза семенного канатика яичка предполагает оперативное вмешательство. Но важно точно знать, обязательно ли нужна операция при варикоцеле или она показана далеко не всем?
Если у мальчика присутствует болевой синдром, отмечается уменьшение яичка со стороны поражения и есть признаки недоразвития этого яичка – операция нужна. Также ее назначают мужчинам с варикоцеле, которые не могут иметь детей. Предварительно проводится исследование спермы (спермограмма), которая показывает наличие либо отсутствие нарушения сперматогенеза. При этом врач не дает стопроцентной гарантии, что после устранения варикоцеле у пациента появится возможность иметь детей.
Если особых показаний к операции нет, варикоцеле просто наблюдают в динамике.
Виды операций
На сегодня врачи используют несколько методик и видов проведения хирургических операций при лечении варикоцеле:
- Лапароскопия при варикоцеле подразумевает проколы кожных покровов в нескольких местах для обеспечения доступа к венам инструмента (лапароскопа). При обнаружении расширенных вен они перевязываются.
- Эндоваскулярная склеротерапия подразумевает склеивание патологических сосудов путем введения в них специального лечебного вещества.
- Открытое оперирование варикоцеле предполагает разрез в лобковой части с дальнейшей перевязкой вены.
Из последней группы операций стоит рассмотреть технику операции Мармара при варикоцеле. Врач делает надрез в лобковой области близко к подвздошной кости, затем иссекает покровы и подкожную клетчатку, выделяет семенной канал и выполняет перевязку вены.
Для определения состояния здоровья пациента перед операцией при варикоцеле (лапароскопией, по Мармару или др.) назначаются анализы: кровь на сахар, на свертываемость, на резус-фактор, на ВИЧ, гепатит, анализ мочи, флюорография, ЭКГ.
Возможно ли лечение варикоцеле без операции? Безоперационная консервативная методика лечения при варикоцеле, как правило, безуспешна и имеет смысл только в качестве подготовки к хирургической операции.
Реабилитация и восстановление после операции при варикоцеле
Послеоперационный период восстановления в случае операции по устранению варикоцеле может иметь разные сроки:
- 1 месяц при микрохирургии или лапароскопии;
- 2 месяца при открытых операциях.
Для нормального восстановления после проведения операции по удалению варикоцеле мужчине/мальчику нужно:
- исключить физические нагрузки;
- соблюдать половой покой;
- исключить посещение саун, бассейнов, бань;
- исключить употребление алкоголя.
Какие могут быть последствия и осложнения после операции по устранению варикоцеле у мужчин?
Любая операция всегда связана с риском, поэтому при варикоцеле нужно четко определить, показана она или нет. К основным осложнениям после операции на варикоцеле относят:
- появление отечности, гематомы в области мошонки;
- болевые ощущения в яичках;
- гнойные и серозные выделения из области прокола, надреза;
- покраснение кожных покровов;
- повышение температуры полового члена;
- нарушение сперматогенеза;
- инфекционное заражение как результат использования нестерильных хирургических приборов.
Рецидив варикоцеле: возможно ли повторное возвращение заболевания после операции
Перед операцией многие пациенты интересуются, может ли варикоцеле повториться после хирургического вмешательства? Нужно сказать, что вероятность рецидива варикоцеле небольшая, но есть.
Причинами возвращения заболевания могут стать некачественно проведенные врачом манипуляции, несоблюдение пациентом правил поведения в послеоперационном периоде, генетическая предрасположенность к заболеванию, аномальное строение сосудов. Также причиной рецидива варикоцеле может стать патология сердечно-сосудистой системы, на фоне которой развивается варикоз нижних конечностей.
Профилактика варикоцеле яичка у мужчин
Для профилактики заболевания варикоцеле и недопущения его перехода в более глубокую степень следует:
- избегать стрессов;
- вести активный образ жизни, избегать продолжительного пребывания в сидячей позе;
- правильно питаться;
- принимать витамины, содержащие цинк, селен;
- вести регулярную половую жизнь.
Как варикоцеле может влиять на зачатие и возможна ли беременность после операции по устранению мужской патологии?
Врачи-урологи часто слышат вопрос: может ли женщина забеременеть от мужчины с варикоцеле или можно ли ему зачать и иметь детей после операции?
Диагнозы варикоцеле и бесплодие могут пересекаться – то есть первое вызывает второе. Но так бывает далеко не всегда. Однозначно дать ответ, когда можно забеременеть после удаления варикоцеле, трудно. Точно не раньше чем через 1–2 месяца после операции, так как мужчине в этот период нужен половой покой.
Исследования не дают конкретных цифр о том, какова статистика возникновения бесплодия при варикоцеле или какова доля успешных беременностей после устранения патологии. Стоит сказать только, что если варикоцеле является единственной патологией в мужском организме и именно это заболевание влияет на качество спермы и отсутствие зачатия, то после того как операцию проведут, вероятность забеременеть будет высока.
В принципе детей можно иметь и при варикоцеле, если эта патология не стала причиной недоразвития яичка и нарушения сперматогенеза.
Сколько может стоить операция при варикоцеле
Цена операции по устранению варикоцеле в разных клиниках различается. Стоимость зависит от методики лечения, вида анестезии, сложности патологии, условий пребывания в палате стационара и некоторых других факторов.
Бесплодие из-за варикоза яичек: как решить проблему

В области лозовидного сплетения семенного канатика аномально расширяются вены наподобие варикозной болезни на нижних конечностях. Так возникает варикоцеле – распространенная патология (15-30%) которая в 40% случаях сопровождается мужским бесплодием.

Кратко о варикоцеле
До 98% — это левосторонняя локализация варикоцеле, до 8,3% — правосторонняя, до 38% — двусторонняя. Наиболее распространенное расширение — с левой стороны, что обусловлено анатомическими особенностями расположения венозной системы.
По ВОЗ варикоцеле классифицируется по трем степеням тяжести:
- Первая — изменения видны только при пробе Вальсальвы.
- Вторая — вены хорошо прощупываются в любом положении пациента.
- Третья — расширение заметно невооруженным глазом.


Самый часто встречающийся признак патологии — тянущая болезненность в мошонке, которая может усиливаться после нагрузок. Если после тренировок или работы появляется такой симптом или просто дискомфорт, нужно срочно посетить уролога или андролога, пока не произошли серьезные изменения. Другие жалобы: отвисание и увеличение объемов мошонки, особенно в жару или при ходьбе, снижение трудоспособности, сексуальная дисфункция. Боль может отдавать в промежность, поясницу, бедро, пенис. Возможно появление жжения по ходу канатика.
При продолжительном переживании подобных проблем могут появиться психологические расстройства. Тогда больной предъявляет не характерные жалобы для варикоцеле: нервозность, раздражительность, агрессивность, снижение аппетита, потеря веса, частое мочеиспускание. Но многие пациенты ничего не чувствуют и обращаются к врачу уже по поводу бесплодия. Если в первом случае еще можно восстановить фертильность и зачать естественным образом, то в другом – понадобится иная тактика.
Варикоцеле удалят оперативным методом, а для зачатия скорее всего придется воспользоваться одной из репродуктивных технологий. Это зависит от стадии болезни, тяжести течения, возникших осложнений, возраста. Иногда при бесплодии, спровоцированном варикоцеле, помогает одна операция и медикаментозная коррекция. Но это, если еще нет серьезных нарушений сперматогенеза.
Для постановки диагноза делается врачебный осмотр, допплеровская ультрасонография, исследование спермы. Данная диагностика также позволяет установить, насколько варикоцеле повлияло на фертильность. При анализе эякулята определяется численность сперматозоидов, качественные показатели. По определению подвижности сперматозоидов, их активности, жизнеспособности, морфологическим изменениям оценивается функциональность репродуктивной сферы мужчины. Консультация у андролога поможет установить шансы на вероятность того, что партнерша сможет забеременеть естественным способом.

Лечится варикоцеле только с помощью хирургического пособия, которых на сегодня насчитывается около 100 модификаций. При I и II степени выбирается чаще выжидательная тактика при динамичном наблюдении, если больного ничего не беспокоит. Поскольку при незначительных венозных расширениях и стабилизации варикоза на определенном уровне можно прожить всю жизнь. Только для этого потребуется регулярно наблюдаться у уролога-андролога, проходить своевременно диагностику, не поднимать тяжелые предметы.
Самые эффективные способы устранения варикоцеле – лапароскопическая операция или лазерная коагуляция. Эти методики практически не дают рецидивов, проводятся быстро и безболезненно, имеют краткий период реабилитации. Самое главное после этих процедур легче всего восстанавливается способность к воспроизведению потомства и лечится бесплодие.
На прогноз лечения варикоцеле влияет несколько факторов:
- возрастная категория пациента;
- длительность заболевания;
- состояние гормонального статуса на момент обращения в медучреждение;
- степень нарушения сперматогенеза.
Бесплодие чаще всего возникает при третьей стадии болезни. Самым важным критерием успеха хирургического вмешательства является улучшение показателей спермы. После операции спермограмму обычно делают спустя 3-6 месяцев.
Причины заболевания
Причинами появления варикоцеле служат:
- запоры;
- пахово-мошоночная грыжа;
- компрессия яичковой вены;
- смещение левого яичка при недостаточности кремастера (мышца);
- травмы половых органов;
- велосипедная езда продолжительное время;
- венозные аномалии (например, отсутствие клапанов);
- хронические ЗППП, инфекции мочеполовых путей;
- работа в стоячем положении или связанная с переносом тяжестей;
- сдавление левой почечной вены ее стволом;
- гипертермия репродуктивных органов;
- другие причины.
Как варикоцеле влияет на бесплодие
Патологическое расширение сосудов приводит к нарушению кровоснабжения тестикул. Если не удалить варикоцеле, то разовьется водянка (гидроцеле) яичка или атрофия. Атрофические изменения заключаются в утолщении стенок канальцев, уменьшении диаметра внутри органа, расширении просвета, замещении межканальцевой стромы грубыми коллагеновыми волокнами. Такие осложнения вызывают яичковую дисфункцию, что обязательно ведет к ухудшению сперматогенеза.
В плане развития бесплодия особенно актуальная субклиническая форма варикоцеле. При ней отсутствуют проявления, не визуализируется и не пальпируется расширенная венозная сеть. Поэтому мужчина даже не будет знать, что страдает таким опасным заболеванием, но с течением времени показатели эякулята будут постоянно ухудшаться, пока не разовьется бесплодие. Для обнаружения субклинического варикоцеле используется ультразвуковой Допплер-режим или скротальная термография. На основании их результатов принимается решение о целесообразности хирургического вмешательства. Несмотря на то, что варикоцеле и бесплодие связаны между собой напрямую, не все больные становятся бесплодными.
Есть факторы, влияющие негативно на сперматогенез при варикозе яичек:
- венозный гемостаз (остановка тока крови);
- ретроградный (обратный) кровоток, за счет которого повышается температура в мошонке, а это вызывает нарушение продуцирования гонадостероидов. Если прекращается нормальное охлаждение яичек, то синтез половых гормонов подавляется;
- варикозно-расширенные сосуды сдавливают механически семявыносящие пути;
- повреждение гематотестикулярного барьера;
- недостаточность клеток Лейдига, вырабатывающих андрогены;
- расстройство микроциркуляции в половых железах из-за повышенного венозного давления;
- увеличение давления в венозной системе малого таза;
- почечная гипертензия, при которой стероиды надпочечника обладают антиандрогенным эффектом.
Клетки яичек изолированы от клеток иммунной системы. Но при застойных явлениях иммунитет не распознает ткани половых желез, воспринимая их, как чужеродные. Иммунные атаки приводят к выработке антиспермальных антител, в результате чего развивается аутоиммунное бесплодие. Когда мужчина не знает, что у него варикоцеле и занимается тяжелым физическим трудом, активным спортом (особенно ездой на велосипеде и поднятием тяжестей), то ситуация усугубится еще стремительнее.
Если у пациента диагностировано бесплодие, то понадобится дифференциальная диагностика для установления его формы и связи с варикозным расширением. Для этого проводят МАР-тест, определяют концентрацию тестостерона в плазме крови и фолликулотропина (ФСГ). Если варикоцеле «старше» 5-ти лет, то ни один врач даже после успешной операции не даст 100%-ю гарантию на то что репродуктивная функция восстановится. Тем более, когда пациенту больше 35 лет. В этот период начинается естественное уменьшение выработки тестостерона, ухудшение функции репродукции. При некачественном материале партнера у женщины крайне низкие шансы забеременеть, но зато высокие риски родить нездорового ребенка. Это можно предупредить, прибегнув к ВРТ.
Когда бесплодие связано с нарушением сперматогенеза, то репродуктолог может предложить такие методики в зависимости от характера патологических изменений:
- СМАРТ — неподвижным гаметам, полученным при биопсии тестикул, придают подвижность с помощью среды с биологическим активатором;
- ИКСИ, ПИКСИ — анализ и отбор лучших сперматозоидов для интраплазматической инъекции, когда мужская клетка вводится непосредственно в женскую;
- ЭКО — искусственное оплодотворение яйцеклетки в условиях эмбриональной лаборатории с дальнейшей подсадкой выращенного жизнеспособного эмбриона в матку будущей матери.
При получении достаточного количества мужского биоматериала, его часть может быть заморожена для хранения в криобанке. В дальнейшем его можно использовать для ЭКО и рождения здорового потомства, поскольку весь материал проходит тщательную диагностику и отбор до и после витрификации. Это особо актуально, если так и не удалось восстановить фертильность и вылечить бесплодие другими методами.
Варикоцеле
 Варикоцеле – расширение вен семенного канатика у мужчин – широко распространённое заболевание, обнаруживаемое у 16,2% взрослых мужчин. Наибольшая частота варикоцеле (15-19%) приходится на 14-15-летний возраст. У детей до 10 лет варикоцеле встречается гораздо реже, в 0,7-5,7% случаев. Помимо эстетических проблем и некоторых болезненных симптомов, варикоцеле способствует бесплодию: у 30-40% мужчин, обследуемых по поводу бесплодия, обнаруживают эту патологию. Заболевание по механизму развития напоминает варикоз малого таза у женщин и лечится по похожим принципам.
Варикоцеле – расширение вен семенного канатика у мужчин – широко распространённое заболевание, обнаруживаемое у 16,2% взрослых мужчин. Наибольшая частота варикоцеле (15-19%) приходится на 14-15-летний возраст. У детей до 10 лет варикоцеле встречается гораздо реже, в 0,7-5,7% случаев. Помимо эстетических проблем и некоторых болезненных симптомов, варикоцеле способствует бесплодию: у 30-40% мужчин, обследуемых по поводу бесплодия, обнаруживают эту патологию. Заболевание по механизму развития напоминает варикоз малого таза у женщин и лечится по похожим принципам.
Чаще всего варикоцеле развивается вследствие сдавливания левой почечной вены между верхней брыжеечной артерией и аортой при врождённом остром угле отхождения. Это приводит к затруднению венозного оттока от левой почки и обратному току (рефлюксу) венозной крови по яичковой вене.
Вероятность развития мужского бесплодия
Прошло время, когда женщин считали главными “виновниками” бесплодных браков. Согласно современным данным, более 40% случаев бесплодия у мужчин связаны с расширением вен семенного канатика и яичек, причём с течением времени прогноз ухудшается. Поэтому операции по устранению варикоцеле должны проводится в молодом возрасте. После успешного лечения риск атрофии яичка и бесплодия значительно уменьшается. Лечить варикоцеле любой степени можно с помощью эндоваскулярной хирургии сейчас можно без разрезов и боли, поэтому не стоит оттягивать это лечение надолго.
Причины развития и факторы риска
Расширение гроздевидного венозного сплетения яичка – варикоцеле чаще развивается слева, так как левая яичковая вена в отличие от правой впадает в вену левой почки. Давление крови в системе левой почечной вены в силу анатомических особенностей (сдавливание её между аортой и брыжеечной артерией) может повышаться. Кровь начинает давить на клапаны яичковой вены и приводить к обратному току крови по ней. Нарушение венозной гемодинамики приводит к застою в гроздевидном сплетении левого яичка с развитием варикозного расширения семенного канатика и развитием варикоцеле яичка. В 10 % случаев наблюдается высокое аномальное впадение правой яичковой в правую почечную вену, что может вызывать варикоцеле справа.
Значительное повышение давления в почечной вене вызывает несостоятельность клапанов яичковой вены и развитие обходного пути с обратным током почечной венозной крови по яичковой вене в гроздевидное сплетение. Возможен и врождённый клапанный дефект яичковой вены.В положении больного стоя кровоток в яичковой вене извращён и направлен центробежно из почечной вены вниз в гроздевидное сплетение (ортостатическое варикоцеле). В горизонтальном положении больного направление венозного тока восстанавливается и становится обычным — из яичковой вены в почечную. Расширение вен семенного канатика и органов мошонки обычно выявляется в период полового созревания и имеет тенденцию к неуклонному прогрессированию.
Одним из видов гипертензии в сосудах семенного канатика является формирование в почечном сосудистом русле артерио-венозной фистулы, как это бывает при опухоли почки или посттравматическом артерио-венозном свище. Варикоцеле крайней степени, как осложнение болезни, может развиваться в течение очень короткого времени. В основе развития заболевания лежит развитие венозной гипертензии в почке и обратного тока крови к яичкам.
Лечение в Инновационном сосудистом центре
В Инновационном сосудистом центре для устранения варикоцеле применяется эндоваскулярная технология. Мы выполняем ретроградную флебографию яичкововой вены и проводим эмболизацию этой расширенной вены специальными спиралями и склерозантами. Такая операция при варикоцеле не требует для лечения разрезов и госпитализации, но надежно устраняет венозную гипертензию в левом яичке.
Ранняя диагностика и лечение имеют большое значение для исхода у этих пациентов. О необходимости своевременного вмешательства говорить тот факт, что среди пациентов, прооперированных до 21 летнего возраста, риск бесплодия минимальный, а до 30 летнего вероятность бездетности увеличивается в 4 раза! Чем ранее применяется хирургическое вмешательство при варикоцеле у мужчин, тем больше вероятность избежать осложнений. Это тем более важно, что современные технологии высокоэффективны и совершенно безболезненны и имеют невысокие цены.
Преимущества лечения в клинике
Диагностика
 Признаки варикоцеле
Признаки варикоцеле
- степень – на ранних стадиях в начале заболевания варикоцеле выявляют только пальпаторно при натуживании больного в положении стоя; в горизонтальном положении пропальпировать расширенные венозные узлы не удаётся.
- степень – пальпируются расширенные вены гроздевидного сплетения как в вертикальном, так и в горизонтальном положении (не спадаются), размеры и консистенция яичка не изменены. Болевой синдром отсутствует. Нередко первый сигнал о наличии медицинской проблемы происходит от женщин, которые замечают необычные подкожные утолщения в мошонке своего партнёра во время сексуальных ласк.
- степень – выраженное расширение сосудов гроздевидного сплетения, при значительном развитии варикоцеле происходит уменьшение яичка и изменение его консистенции, симптом “дождевыпх червей”, изменения спермограммы.
Жалобы и симптомы при варикоцеле
Клинические проявления заболевания при варикоцеле обычно скудны. Главное в этой мужской патологии не субъективные ощущения, а осложнения и последствия, которые являются необратимыми. Огромное значение в предотвращении мужского бесплодия имеет раннее выявление болезни при профилактическом осмотре. Первичное варикоцеле выявляют при врачебном осмотре или массовых диспансерных обследованиях в детском возрасте. Молодые люди отмечают увеличение и опущение левой половины мошонки, незначительные тянущие ощущения в яичках, мошонке и паховой области на стороне поражения, усиливающиеся при ходьбе и физической нагрузке, половом возбуждении. При запущенном варикоцеле отвисшая мошонка мешает ходьбе, а из важных прогностических признаков отмечается уменьшение левого яичка. Увеличение левой половины мошонки чаше появляется в ортостазе и исчезает в лежачем положении. В запущенных случаях варикозное расширение носит постоянный характер, а боли в яичках в вертикальном положении заставляют обратиться к врачу и установить правильный диагноз.
Диагноз варикоцеле опытному врачу несложно установить клинически. При осмотре уролог отмечает наличие внешних признаков варикоцеле – расширение вен гроздевидного сплетения в левой половине мошонки или с обеих сторон. При пальпации определяются узловато расширенные вены гроздевидного сплетения, размеры и консистенция яичек. Отмечают степень и характер варикоцеле в мошонке: ортостатическое или постоянное наполнение вен. При сборе анамнеза обращают внимание на давность симптомов, наличие травмы поясничной области. При выявлении болезни желательно назначить спермограмму, чтобы оценить сохранность репродуктивной функции.
Из специальных инструментальных исследований необходимо УЗИ с допплерографией. Во время ультразвукового исследования мошонки возможно определение расширенных варикозных узлов семенного канатика. Опытный специалист определяет рефлюкс из почки по яичковой вене. Исследование артерий брюшной полости позволяет выявить аорто-мезентериальный пинцет и расширение почечной вены. Хорошая ультразвуковая диагностика позволяет с большой достоверностью установить диагноз и причины варикозного расширения вен семенного канатика.Окончательная диагностика и выбор метода лечения варикоцеле проводится с помощью флебографических исследований (ретроградная почечно-яичковая флебография, антеградная флебография). Эти способы диагностики позволяют судить о состоянии функции яичковой вены, выявить патологический сброс крови из левой почки в мошонку, определить степень варикозной трансформации гроздевидного сплетения. Флебография подразумевает пункцию магистральной вены ноги или шеи с последующим проведением катетера в левую почечную вену и введение контраста, который непрозрачен для рентгеновских лучей. Пациента просят глубоко вдохнуть, чтобы оценить, как распространяется контраст вниз от почечной вены к яичку. При флебографии есть возможность оценить диаметр яичковой вены и вен гроздевидного сплетения яичка. Учитывая, что это исследование инвазивное и проводится через прокол мы проводим его во время эндоваскулярного лечения, которое следует сразу после диагностики — окклюзия яичковой вены с помощью специальных спиралей или эмболов.
Лечение
 Эндоваскулярное лечение без разрезов
Эндоваскулярное лечение без разрезов
Лечение необходимо начинать независимо от степени заболевания. Эта болезнь непрерывно прогрессирует. В Инновационном сосудистом центре для диагностики и устранения варикоцеле применяется эндоваскулярная технология. Мы выполняем пациентам с установленным диагнозом ретроградную яичковую флебографию и при выявлении обратного тока крови из почки применяем эмболизацию этой вены специальными спиралями и склерозантами. Использование такого подхода не требует разрезов и устраняет венозную гипертензию в левом яичке.
Яремную или бедренную вену под контролем УЗИ катетеризируем по Сельдингеру, проводим катетер в яичниковую вену и вводим специальный эмболизирующий агент. Наши эндоваскулярные хирурги имеют большой опыт таких вмешательств без осложнений и с хорошим непосредственным и отдалённым результатом. (Фото). У молодых пациентов с варикоцеле мы иногда используем этиологическое вмешательство — выполнение соустья между яичковой и подвздошной веной, после данной операции по поводу варикоцеле сохраняется естественный отток венозной крови из яичек и она является физиологически более оправданной, хотя технически значительно сложнее, чем вмешательства связанные с прекращением рефлюкса по яичковой вене.
Тестикуло-илиакальный анастомоз является единственным вмешательством, устраняющим причины варикоцеле – гипертензию в венозных сосудах семенного канатика. Для выполнения этой операции обязательным анатомическим условием является наличие крупной тестикулярной вены и проходимые подвздошные вены. Послеоперационный период и восстановление физической активности происходит в течение недели.
 Классические виды операций при варикоцеле
Классические виды операций при варикоцеле
Один из наиболее распространённых методов оперативного вмешательства для коррекции варикоцеле не только в России, но и даже в Москве – открытая операция по Иваниссевичу. У мужчин с варикоцеле при операции выделяют в забрюшинном пространстве левую яичковую вену, перевязывают её проксимально и дистально, участок между лигатурами резецируют. Этот вариант хирургического лечения недостаточно эффективно устраняет симптомы варикоцеле, почему и должен быть оставлен. Он является абсолютно устаревшим на фоне современных методов эндоваскулярного лечения. Рецидив возможен в ближайшие 5 лет у большинства пациентов.
Операцию Паломо в классическом виде – перевязка яичковой вены вместе с яичковой артерией сейчас выполняют редко, но этот принцип нередко используют при лапароскопическом лечении детей с данной патологией.
 Метод микрохирургической операции по Мармару при варикоцеле
Метод микрохирургической операции по Мармару при варикоцеле
Метод Мармара имеет общие принципы с операцией Иваниссевича, но значительно легче переносится, так как длина разреза в паховой области составляет всего 2 сантиметра и поэтому травмируется значительно меньше тканей. Лечение по доступной цене проводится во многих клиниках в Москве. Семенной канатик выводится наружу, и под микроскопом каждая расширенная венка аккуратно отделяется и пресекается. Сроки реабилитации и количество осложнений и послеоперационный болевой синдром значительно меньше по сравнению с операцией Иваниссевича и Паломо. Количество рецидивов составляет всего 2-5%.
Возможные рецидивы варикоцеле в ближайший период после операции связаны с рассыпным типом строения (яичковая вена не всегда впадает в почечную одним стволом и при открытом методе оперативного лечения остаётся незамеченной), функционированием вен-коммуникантов, оставшихся после операции и ставших причиной рецидива варикоцеле. Наиболее частое осложнение открытого оперативного лечения – вторичная водянка оболочек яичка (7% случаев), развивающаяся вследствие блока лимфатического оттока из яичка. Операция Мармара при варикоцеле запущенной стадии до настоящего времени наиболее популярна среди урологов, однако она требует обязательных микрохирургических навыков и деликатного исполнения.
Болезнь варикоцеле – можно ли иметь иметь детей или варикоцеле у мужчин это бесплодие ?
Что такое варикоцеле? Говоря простыми словами, это такой тип варикозного расширения вен у мужчин, при котором затрудняется выработка здоровых сперматозоидов. Обычно патология развивается в области семенных канатиков, вызывая застой крови в мошонке. Этот процесс приводит к перегреву яичек и замедлению развития сперматозоидов. Результат ‒ проблемы с зачатием. Больше всего этой болезни подвержены молодые мужчины в возрасте от 14 до 25 лет. Является ли данная проблема приговором на всю жизнь? Нет, если подойти к ее решению с умом.
Почему развивается варикоцеле
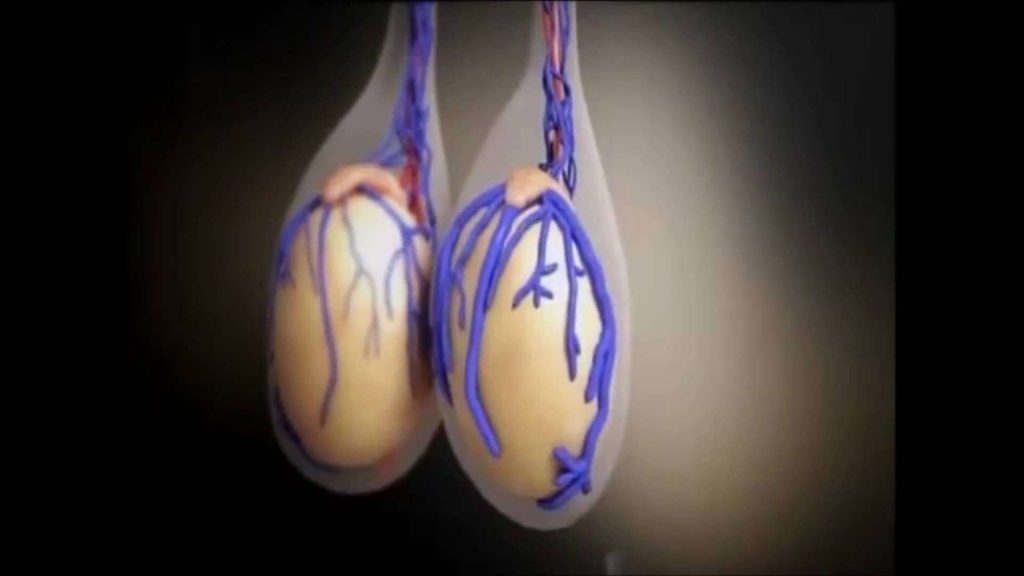
Варикоцеле очень распространено среди активных молодых мужчин и поражает примерно 15-20% всего мужского населения в возрасте до 25 лет. В группу риска в первую очередь попадают молодые люди, ведущие спортивный образ жизни либо те, чья работа связана с постоянными физическими нагрузками.
Еще одна, но редкая причина развития болезни, ‒ повышение венозного давления. Если стенки сосудов слабые, то они просто не справляются с нагрузкой и воспаляются.
Нельзя списывать со счетов и наследственную предрасположенность, склонность к варикозу в других областях тела (варикозное расширение на ногах, геморрой и т.д.).
Онкологические заболевания брюшной полости и почек, повышение внутрибрюшного давления ‒ тревожный сигнал для тех, кто страдает предрасположенностью к варикозу. Эти заболевания ухудшают отток венозной крови и приводят к воспалению вен в семенных канатиках, бесплодию.
Как протекает заболевание, когда может развиться бесплодие
Медики разделяют эту неприятную болезнь на 3 стадии. В самом начале изменения практически не заметны, и при помощи пальпации невозможно определить наличие варикоза. Болевых ощущений на данном этапе не возникает, поэтому распознать варикоцеле и причины бесплодия можно только на плановом обследовании.
На второй стадии вздутые вены еще не видны, но уже прощупываются, а вот третья ступень уже легко определяется визуально. Сам пациент тоже может определить заболевание по тянущей боли в области мошонки. Дискомфорт возникает в положении лежа. Мошонка немного увеличена в размерах.
Третья стадия сопровождается постоянными болями вне зависимости от положения тела и наличия физических нагрузок. Вены приобретают вид гроздевидного сплетения, яички становятся меньше по размеру и теряют плотность.
Влияние варикоцеле на потенцию
Точной статистики о том, насколько сильно варикоцеле влияет на потенцию, нет, однако в практике есть случаи ухудшения качества сексуальной жизни. Вторая стадия болезни нередко сопровождается жжением в области мошонки, ухудшением потенции. Это приводит к физическим и психологическим проблемам во время полового акта, развитию тревожности.
Что будет если не лечить, и всегда ли исход ‒ бесплодие
Если не бороться с болезнью, она может привести к атрофии яичка. Начинаются гормональные сбои в организме. В результате варикоцеле почти всегда вызывает бесплодие.
Основное воздействие на репродуктивную систему проявляется в нарушении температурного режима. Кровь застаивается, и сперматозоиды не развиваются. Другой фактор ‒ попадание в яичко иммунных клеток. Они маркируют сперматозоиды как чужеродные объекты и начинают атаковать до полного уничтожения. В итоге при варикоцеле у мужчины беременность не наступает.
Можно ли иметь детей при наличии варикоцеле
К счастью, бесплодие при варикоцеле у мужчин ‒ это не окончательный приговор. К тому же, далеко не все имеющие варикоз сталкиваются с такой проблемой. Практика показывает, что даже при наличии запущенного заболевания зачать ребенка реально. Иногда парам удавалось добиться успеха после нескольких попыток. Если же пройти лечение, то репродуктивная функция, как и нормальное кровообращение, восстанавливается полностью или частично.
В зависимости от сложности операции реабилитационный срок составляет от 1 недели до 1-2 месяцев. Беременность обычно наступает через 3-6 месяцев после лечения.
Особенности диагностики: анализ спермограммы
Чтобы выявить варикоцеле и бесплодие на ранней стадии, проводят ультразвуковое исследование, назначают тест Вальсальвы, спермограмму. УЗИ мошонки и доплерография позволяют увидеть малейшие изменения в венах, даже если внешне ничего не вызывает сомнений.
Спермограмма при подозрении на варикоцеле позволяет поставить на 100% точный диагноз. Анализ показывает качество сперматозоидов и помогает дать адекватную оценку состояния пациента, установить причину бесплодия.
Чем лечить мужской варикоз
Сосудистая хирургия сегодня развита очень хорошо, поэтому в большинстве случаев можно обойтись неинвазивными методами операциями либо с минимальными хирургическими манипуляциями. К полноценному удалению поврежденной части вены прибегают в редких случаях. При сложных операциях может потребоваться прохождение реабилитации в стационаре.
В сочетании с традиционными методами лечения допускается применение рецептов народной медицины. По назначению врача можно делать ванны и компрессы из травяных отваров, улучшающие кровообращение в проблемной зоне и снимающие воспаление. Важно понимать, что такой метод не отменяет похода к урологу и не может заменить комплексного лечения!
Гарантировать успешный результат можно только при своевременном обращении к специалисту. В зависимости от степени запущенности, справиться с бесплодием можно на 30, 60 или 100%. В редких случаях задача становится непосильной. Однако для этого, кроме запущенного варикоза, должно быть еще какое-то сопутствующее заболевание.
Важно понимать, что бесплодие может наступить на любой стадии болезни, даже если вы не догадываетесь о ее присутствии. Выход из ситуации только один: регулярно проходить осмотры у уролога и вовремя останавливать воспалительные процессы.
Беременность после операции на варикоцеле
Можно ли иметь детей после операции? В большинстве случаев да, бесплодие после операции варикоцеле удается вылечить частично или полностью. Но здесь все зависит от того, когда мужчина обращается к врачу. На ранней стадии врач может дать гарантию полного излечения, а вот в запущенном случае многое зависит от состояния самого пациента, успеха операции и точности выполнения последующих предписаний.
Профилактика варикоцеле

Любое заболевание проще предупредить, чем лечить, и здесь действует тот же принцип. Для профилактики варикоцеле врачи рекомендуют регулярно заниматься физкультурой, вести активную половую жизнь, воздерживаться от тяжелых физических нагрузок. Умеренные нагрузки и регулярные отношения с партнершей ‒ отличный способ справиться с застоем крови в венах, минимизировать воспаления.
Регулярное употребление витаминов или пищи, богатой витаминами, препятствует появлению варикоза и помогает улучшить общее состояние здоровья. Избежать проблем можно также, если ограничить употребление алкоголя, включая слабоалкогольные напитки.
Профилактические меры важны не только для предотвращения развития болезни, но и после ее лечения. Умеренный спорт, правильное питание и регулярные осмотры у врача помогут избежать рецидивов и сохранить мужское здоровье на всю жизнь.
Остались вопросы по варикоцеле у мужчин?
Бесплатная консультация специалистов AngioClinic
Автор
Врач генетик. Окончила Челябинскую Государственную медицинскую академию. Прошла интернатуру в Северо-Западном Государственном медицинском университете имени И.И. Мечникова.
Добавить комментарий Отменить ответ
Блог МЦ Аист
Мединиский центр “Аист” представляет вам статьи, в которых вы можете найти необходимую вам информацию о историях болезней или информацию о способах лечения, а так же свежие новости в медицинской среде
Хронический простатит
![]() Хронический простатит – заболевание, связанное с воспалительным процессом предстательной железы, которое из-за неверного лечения длится уже больше 3-6 месяцев.
Хронический простатит – заболевание, связанное с воспалительным процессом предстательной железы, которое из-за неверного лечения длится уже больше 3-6 месяцев.
Для патологии характерны смазанная симптоматика, вялое течение с периодическими периодами обострения.
Содержание
- Строение и функции предстательной железы
- Чем отличается хроническая форма простатита от острой?
- Причины хронического простатита
- Симптомы хронического простатита
- Диагностика
- Лечение
- Консервативное лечение
- Оперативное вмешательство
- Осложнения без терапии
Строение и функции предстательной железы
Предстательная железа (простата) – гормонозависимый орган мужского организма, располагающийся между прямой кишкой и мышечной диафрагмой мочевого пузыря, между семенными пузырьками и лобковым симфизом.
Простата напоминает по форме почти созревший плод каштана: две доли соприкасаются в области перешейка, от него отходят семявыносящие протоки. На предстательной железе почти по центру проходит тонкая и не глубокая вертикальная бороздка.
Простата выполняет сразу несколько важных для репродукции функции:
- Вырабатывает секрет, составляющий 30% объема спермы и обеспечивающий ее жидкое состояние;
- Перекрывает мочеточник при половом контакте;
- Защищает от проникновения в мочевыводящие пути и почки болезнетворных микроорганизмов.
Из-за патологии в тканях предстательной железы в первую очередь страдает эректильная функция. Кроме того, простата окружена и пронизана многочисленными ответвлениями нервных волокон.
Из-за воспаления (простатита) появляется отек, опухлость тканей органа, которые сжимают нервные пучки. Мужчина испытывает сильную боль.
Чем отличается хроническая форма простатита от острой?
Врачи применяют термин «хроническая форма» для противопоставления другому термину – «острая форма». То есть, при остром течении патологии симптоматика ярко выражена, признаки интенсивны. При хроническом – смазана, например, без повышения температуры и других признаков интоксикации.
Уролог-андролог, врач высшей категории
![]()
Причины хронического простатита
Первоначальная причина – развитие воспалительного процесса, вызванного инфекцией или нарушением выработки гормонов. Мужчина редко обращается к урологу с деликатной проблемой. Излишнее стеснение приводит к осложнениям.
Без грамотной терапии, например, при приеме обезболивающих без устранения первопричины, патология переходит в хроническую форму.
Симптомы хронического простатита
![]() Главный симптом хронического простатита – постоянная ноющая боль в области крестца, промежности, внизу живота. Она усиливается при мочеиспускании, иррадиирует в головку полового члена. Часто диагностируется неполное опорожнение мочевого пузыря, ослабление напора струи мочи или ее прерывание.
Главный симптом хронического простатита – постоянная ноющая боль в области крестца, промежности, внизу живота. Она усиливается при мочеиспускании, иррадиирует в головку полового члена. Часто диагностируется неполное опорожнение мочевого пузыря, ослабление напора струи мочи или ее прерывание.
Мужчина старается ходить в туалет как можно реже, чем еще больше усугубляет ситуацию: скапливающаяся моча – источник развития инфекций. По этой же причине он отказывается от половой близости: при семяизвержении возможно стихание мучительных ощущений, но уже через минуту они вернутся с еще большей интенсивностью.
Также к симптомам хронического простатита врачи относят:
- Появление в моче крови, гноя;
- Выделения из уретры при дефекации;
- Жжение и зуд в мочевыводящем канале;
- Повышенная потливость в области промежности;
- Учащенная эрекция без сохранения во время полового акта;
- Быстрое семяизвержение;
- Снижение либидо;
- «Стертые» оргазмы.
На фоне этих признаков развивается стресс, депрессия, бессонница. Если не лечить патологию, репродуктивная функция нарушается полностью.
Цены на услуги уролога
* Представленные на сайте цены не являются публичной офертой! Точная стоимость лечения определяется на приеме у врача. Цены на услуги ведущих специалистов медицинского центра “Радуга” могут отличаться от указанной на сайте стоимости.
Диагностика
Уролог или андролог проводит опрос и осмотр пациента. Важным тестом станет ректальное обследование: структура и размер простаты хорошо определяется через заднюю стенку прямой кишки. Врач одновременно проводит массаж предстательной железы, а в конце берет ее секрет (сок) на анализ. Если причиной воспаления стала инфекция, возбудитель ее окажется в составе секрета.
Далее андролог направляет пациента на сдачу лабораторных анализов: анализ мочи, анализ крови, спермы, мазков из уретры. Эксперты определяют (подтверждают) тип возбудителя инфекции, гормональный баланс, интенсивность воспаления.
Уродинамическое исследование помогает подтвердить простатит в хронической форме. Врачи проводят:
- Урофлоуметрию;
- Цистометрию;
- Профилометрию;
- Электромиографию.
Если у мужчины наблюдаются проблемы с мочеиспусканием, врач проводит цистоскопию и уретроскопию – исследование внутренней оболочки уретры и мочевого пузыря с помощью эндоскопа. На этом же этапе берут частички тканей предстательной железы на исследование под микроскопом: специалисты выясняют, присутствует ли в простате видоизмененные клетки, свидетельствующие об онкологии.
Лечение
![]() Урологи сначала проводят консервативную терапию, если не поможет – выбирают оперативное вмешательство. Принципы лечения зависят от первопричины развития простатита.
Урологи сначала проводят консервативную терапию, если не поможет – выбирают оперативное вмешательство. Принципы лечения зависят от первопричины развития простатита.
Консервативное лечение
После того, как выявлен тип возбудителя инфекции, врачи выбирают наиболее эффективные медицинские препараты: антибиотики, противогрибковые, противовирусные. Далее уролог назначает средства, которые снимут симптоматику патологии:
- Нестероидные противовоспалительные (снимают отечность, боли);
- Адреноблокаторы (восстанавливают работу мочеполовой системы);
- Антихолинергические (устраняет спазмы, расширяет сосуды);
- Ангиопротекторы (восстанавливают кровообращение).
Мужчине необходим прием цинк-содержащих препаратов, которые благотворно влияют на репродуктивную и мочевыводящую функцию пациента.
Кроме медикаментозного лечения специалисты выбирают физиотерапию:
- Трансректальную микроволновую гипертермию;
- Низкоэнергетическую лазерную терапию;
- Трансуретральную гипертермию;
- Диадинамофорез;
- Индукто-термо-электрофорез;
- Ультразвуковой фонофорез.
Методы воздействуют физическими силами непосредственно на воспалившийся орган, одновременно снижая болевой синдром, уменьшая отечность, восстанавливая метаболизм.
Массаж простаты – эффективный метод лечения хронического простатита. Воздействие на предстательную железу через ректальное отверстие помогает устранить застои, восстановить кровообращение.
На заключительном этапе лечения мужчине назначают лечебную физкультуру. Упражнения выбирают так, чтобы умеренная нагрузка шла именно на область таза.
Оперативное вмешательство
Если воспалительный процесс интенсивный или из-за воздействия патогенной микрофлоры железистая ткань начала замещаться соединительной, врачи проводят хирургическое лечение: иссекают пораженные ткани.
Одновременно устраняют осложнения хронического простатита: восстанавливают проходимость мочевыводящих путей, устраняют фимоз и другие последствия.
Осложнения без терапии
![]() Хронический простатит грозит в первую очередь импотенцией и бесплодием. Если не лечить проблему или назначать препараты самостоятельно, можно пропустить другие воспалительные процессы и некротизацию тканей предстательной железы. На этом фоне развиваются другие заболевания:
Хронический простатит грозит в первую очередь импотенцией и бесплодием. Если не лечить проблему или назначать препараты самостоятельно, можно пропустить другие воспалительные процессы и некротизацию тканей предстательной железы. На этом фоне развиваются другие заболевания:
- Везикулит;
- Эпидидимоорхит;
- Появление конкрементов, кист в предстательной железе;
- Склероз простаты;
- Недержание мочи;
- Развитие доброкачественных и злокачественных опухолей.
Из-за воспалительного процесса в простате, мочевыводящие пути сужаются. На фоне простатита вероятность развития фимоза, когда мужчина не может обнажить головку полового члена без усилий и боли.
Можно доверять! Данная статья проверена врачом и носит общий информационный характер, не заменяет консультацию специалиста. Для рекомендаций по диагностике и лечению необходима консультация врача.
Простатит: симптомы и лечение воспаления предстательной железы у мужчин
Простатит – воспаление предстательной железы, одна из распространенных проблем у 40% мужчин среднего и старшего возрастов [5]. Не угрожая напрямую жизни, это заболевание приводит к существенному снижению ее качества, влияя на работоспособность, интимную сферу, ограничивая свободу и провоцируя бытовые сложности и психологические нарушения.
Простатит протекает в острой или хронической форме, может иметь инфекционное и неинфекционное происхождение.
Причины простатита
Причины острого простатита
Острый бактериальный простатит вызывается энтеробактериями, Грамм-отрицательными и Грамм-положительными кокками [5], хламидиями, микоплазмой [4], вирусами [2, 3]. Факторы риска инфицирования простаты – это венерические болезни и инвазивные урологические вмешательства (катетеризация, инстилляция и бужирование уретры, уроцистоскопия) [6].
Провокаторами развития инфекционного воспаления обычно выступают переохлаждение, длительные запоры или поносы, сидячая работа, чрезмерная сексуальная активность или половое воздержание, хроническое течение венерических и урологических заболеваний, угнетение иммунного ответа, недосыпание, перетренированность, хронический стресс. Ухудшая кровоснабжение органов малого таза, эти факторы сами по себе способствуют асептическому воспалению, а также облегчают внедрение возбудителя в ткани предстательной железы [6].
Острое бактериальное воспаление может разрешиться без последствий, но в некоторых случаях формируются следующие осложнения:
- острая задержка мочи;
- хронический простатит (хронический воспалительный синдром тазовой боли);
- эпидидимит;
- абсцесс простаты;
- фиброз тканей простаты;
- бесплодие [1, 2, 4, 5].
Причины хронического простатита
В 10% случаев хронический простатит развивается как осложнение острого воспаления предстательной железы, а также уретрита, хламидиоза, вируса папилломы человека и прочих хронических инфекций [4]. Около 90% приходится на абактериальный хронический простатит или синдром хронической тазовой боли (СХТБ) [1, 4, 5]. Эта форма заболевания не связана с инфекциями, а обусловлена множеством причин, в первую очередь застойными процессами в малом тазу. Застой мочи, вызывающий воспаление, формируется на фоне уретрита, нейрогенного сужения шейки мочевого пузыря, стриктуры уретры, аутоиммунного воспаления [5]. Ухудшается кровоснабжение органов малого таза, что объясняется системными сердечно-сосудистыми заболеваниями (ИБС, атеросклероз) [2]. Общая венозная система малого таза обуславливает связь хронического простатита с трещинами заднего прохода, геморроем, проктитом, свищами [3].
Хроническая тазовая боль у мужчин связана с:
- низкой физической активностью;
- низким уровнем тестостерона в крови;
- изменениями микробной среды организма;
- генетической и фенотипической предрасположенностью [4].
Симптомы простатита
- Лихорадка (от 38-39 градусов по Цельсию при остром простатите и субфебрилитета при хроническом).
- Дисфункция мочевыведения: частые позывы помочиться, не всегда эффективные, затруднение или учащение мочеиспускания, особенно ночью. Струя мочи обеднена, и все время имеется ее некоторое остаточное количество в мочевом пузыре.
- Поражение простаты: лейкоциты и кровь в сперме, боль при урологическом осмотре.
- Фибромиалгии.
- Простаторея – небольшие выделения из мочеиспускательного канала.
- Боль в малом тазу, промежности, яичках, над лобком, в пенисе, крестце, мочевом пузыре, мошонке.
- Болезненность мочеиспускания и эякуляции [2, 6].
- Судорожные мышечные спазмы.
- Камни в предстательной железе.
- Хроническая усталость, ощущение безнадежности, катастрофы, психологическое напряжение на фоне хронического болевого синдрома.
- Снижение работоспособности (астения), сниженное настроение, раздражительность).
- Сексуальная дисфункция – нарушения эрекции, преждевременная эякуляция, отсутствие оргазма.
- Могут присоединиться синдром раздраженного кишечника, проктит [3, 5, 6].
При хроническом течении заболевания признаки простатита смазанные (менее выраженные), но к ним присоединяются общие, неврологические и психические симптомы [6].
Диагностика простатита
Залогом успешного и своевременного лечения простатита является точная и всесторонняя диагностика. Невысокий удельный вес инфекционных простатитов объясняется в большинстве случаев тем, что возбудитель не был обнаружен. Хронические инфекции, передающиеся половым путем, могут протекать бессимптомно, в то время как их возбудители способны внедриться в ткани предстательной железы и вызвать воспаление. Поэтому ведущую роль в диагностическом процессе играют лабораторные методы исследования.
Для определения чувствительности бактерий к антибиотикам выполняется посев биологических жидкостей: мочи, спермы, секрета простаты. Этот метод позволяет подобрать лекарственное средство, наиболее эффективное для конкретного штамма возбудителя, способное проникать непосредственно к очагу воспаления [5].
«Классическим» методом лабораторной диагностики простатита считается культурологический (посев мочи, эякулята, содержимого урогенитальных мазков). Метод весьма точен, однако требует времени. Для обнаружения бактерий производят окраску мазка по Грамму, но таким образом обнаружить вирусы, микоплазму и уреаплазму маловероятно [5]. Для повышения точности исследований применяют масс-спектрометрию и ПЦР (полимеразную цепную реакцию) [4]. Масс-спектрометрия представляет собой ионный анализ структуры вещества и определение каждого его компонента. Полимеразная цепная реакция позволяет обнаружить фрагменты ДНК или РНК возбудителя инфекционного заболевания, включая вирусы и плазму.
В настоящее время для специального обследования урологических пациентов применяется анализ «Андрофлор» – комплексное исследование методом ПЦР микрофлоры мочеполовых путей. Результат исследования готов через сутки и отражает полную картину о микробном соотношении в организме обследуемого.
Анализы при простатите включают сбор мочи и эякулята и урологические мазки.
Европейская урологическая ассоциация рекомендует следующий набор лабораторных тестов:
- общий анализ мочи;
- бактериальный посев мочи, спермы и эякулята;
- ПЦР-диагностика.
Общий анализ мочи позволяет определить признаки воспаления (количество колониеобразующих единиц микроорганизмов, количество лейкоцитов, эритроцитов, прозрачность мочи) и наличие кальцинатов (камней простаты). Общий анализ входит в методику нескольких урологических (стаканных или порционных) проб.
Стаканные или порционные пробы заключаются в последовательном заборе мочи или иных биологических жидкостей в разные емкости. Таким образом определяется локализация инфекционного процесса. О простатите свидетельствует обнаружение инфекционных агентов, форменных элементов крови (лейкоцитов и эритроцитов) в финальной порции мочи при трехстаканной пробе или после урологического массажа простаты
Двухстаканная проба – посев средней части струи мочи до и после урологического массажа простаты.
Трехстаканная проба – забираются начальная, средняя и завершающая порции мочи при одном и том же мочеиспускании.
Четырехстаканная проба – посев и общий анализ начальной и средней частей струи мочи, секрета простаты после урологического массажа простаты и порцию мочи после этой процедуры.
Также выполняют культурологический посев или ПЦР-диагностику эякулята [4, 5] и материал урогенитальных мазков.
Для постановки диагноза при простатите требуются и анализы крови. Общий анализ капиллярной крови позволяет подтвердить или опровергнуть наличие воспаления, а также исключить прочие диагнозы, обуславливающие те же симптомы.
Диагностика невоспалительного хронического синдрома тазовой боли сложнее, так как базируется на клинической картине и косвенных лабораторных показателях (включая общий анализ мочи и крови). Интенсивность болевого синдрома определяется по визуально-аналоговой шкале боли, а выраженность психологических изменений – по шкалам оценки тревоги и депрессии. В то же время обязательно выполняются исследования по поиску инфекционного агента, так как спектр возбудителей может быть очень широк. Из инструментальных исследований назначают урофлуометрию с установлением остаточного объема мочи и трансректальное ультразвуковое исследование (ТРУЗИ) предстательной железы [1, 5].
Бессимптомный простатит обнаруживают при гистологическом исследовании биоптата простаты, назначаемом при подозрении на онкологическое заболевание. Предварительно проводится анализ крови на Простатический специфический антиген (ПСА). ПСА в сыворотке крови появляется при гипертрофии и воспалениях простаты, причем критерии нормы изменяются с возрастом. Данное исследование также помогает исключить подозрения на злокачественную опухоль простаты [1, 2, 3].
Лечение и профилактика простатита
Лечение острого простатита осуществляется антибиотиками (фторхинолины и цефалоспорины, макролиды), альфа-адреноблокаторами, нестероидными противовоспалительными препаратами, нейромодуляторами. Немногие антибиотики способны проникнуть в предстательную железу, к части препаратов возбудители невосприимчивы, поэтому необходимо выполнение бактериального посева [4].
Консервативное урологическое лечение может также включать акупунктуру, фитотерапевтические сборы, дистанционную ударно-волновую терапию, тепловые физиотерапевтические процедуры (по прошествии острого воспаления), массаж [4].
Профилактика простатита включает как медицинские манипуляции, так и формирование здоровых привычек:
- применение барьерных средств контрацепции;
- регулярная сексуальная активность в условиях минимизированного риска заражения;
- физическая активность;
- устранение дефицитных состояний – гипо- и авитаминозов, дефицита минералов;
- соблюдение асептических условий и тщательная техника выполнения инвазивных урологических вмешательств;
- регулярные профилактические осмотры с использованием лабораторных анализов.
 Признаки варикоцеле
Признаки варикоцеле Эндоваскулярное лечение без разрезов
Эндоваскулярное лечение без разрезов Классические виды операций при варикоцеле
Классические виды операций при варикоцеле Метод микрохирургической операции по Мармару при варикоцеле
Метод микрохирургической операции по Мармару при варикоцеле




