Как увеличить количество спермы у мужчин
Спермограмма с морфологией + MAR-тесты
Имуноглобулины IgG, IgA в одном тесте
Адрес лаборатории: Москва, ул. Беговая, д. 7 стр. 2
+ Записаться на прием
Содержание:
- Факторы, влияющие на объем эякулята
- Какие обследования пройти, когда спермы мало
- Причины полного отсутствия спермы
- Как увеличить количество спермы
- Продукты
- Витамины и натуральные препараты
- Народные средства
- Упражнения
- Воздержание
- Что делать не рекомендуется
Существует мнение, что большой объем спермы, выделяемой во время полового акта, характеризует мужественность и силу. Однако в первую очередь недостаточное производство семенной жидкости свидетельствует об отклонениях в здоровье репродуктивной системы. Если причина малой выработки спермы кроется в той или иной патологии, необходимо обратиться к врачу и пройти курс лечения.
В норме объем эякулята составляет от 2 до 5 мл. Если этот показатель меньше порогового значения, то врач может диагностировать состояние олигоспермии. Часто оно является признаком снижения функций простаты и яичек.
Тех, кто сталкивается с таким диагнозом, интересует, как увеличить количество спермиев. В большинстве случае бывает достаточно подкорректировать образ жизни и изменить диету. Однако, независимо от причин, если состояние спермы вызывает беспокойство, необходимо как можно скорее обратиться к врачу за квалифицированной консультацией.
Факторы, влияющие на объем эякулята
Рассмотрим две основные группы факторов, от чего зависит объем спермы, — физиологические особенности организма и поведенческие причины.
К первым относятся:
- возраст — чем старше мужчина, тем меньше объем вырабатываемой спермы;
- хронические заболевания и патологии, например такие, как обструкция семявыносящих протоков;
- наследственные факторы.
Из поведенческих причин необходимо отметить следующие:
- частые половые контакты — сперма не успевает накапливаться в необходимом количестве;
- малое потребление жидкости;
- избыточное потребление алкоголя и кофеина;
- физические и психологические стрессы;
- травмы половых органов;
- перегрев, в том числе в бане и сауне. Врачи не рекомендуют также без необходимости пользоваться подогревом сидений в автомобиле;
- ношение тесного белья;
- несбалансированное питание с содержанием большого количества жирной, копченой, соленой пищи.
Какие обследования пройти, когда спермы мало
![]() В диагностическое обследование входят:
В диагностическое обследование входят:
- спермограмма;
- общий анализ крови и мочи (выявление воспалительных процессов);
- биохимия крови (для исследования количества гормонов);
- бактериологический посев спермы (для выявления патогенных возбудителей);
- ПЦР (для выявления инфекций, передающихся половым путем);
- ультразвуковое обследование органов малого таза (обнаружение аномалий и новообразований).
На основании результатов обследований врач порекомендует, как восстановить объем спермы.
Причины полного отсутствия спермы
Состояние полного отсутствия спермы называется аспермией. Различают три основных вида этой патологии:
- полное отсутствие спермы по причине нарушений процесса сперматогенеза;
- затруднение в прохождении спермы по семявыносящим протокам;
- ретроградная аспермия, которая выражается в забросе спермы в полость мочевого пузыря.
Частой причиной аспермии становится несвоевременное обращение к врачу, что не позволяет вовремя обнаружить и вылечить инфекционные заболевания, передающиеся половым путем.
Нарушения сперматогенеза могут возникать вследствие врожденных патологий. Причиной обструкции семявыносящих протоков являются рубцовые образования после операций на половых органах. Снижение объема спермы при эякуляции бывает спровоцировано психоэмоциональным стрессом.
Как увеличить количество спермы
Если причина недостаточного спермогенеза не лежит в плоскости медицинских патологий, можно прибегнуть к простым способам, как увеличить объем спермы.
Продукты
На увеличение объема спермы, а также на либидо и выработку тестостерона положительно влияют продукты, содержащие цинк: морепродукты, особенно устрицы, нежирное мясо, птица, кисломолочные продукты.
На жизнеспособность сперматозоидов хорошо влияет употребление свежих овощей, фруктов и ягод, содержащих антиоксиданты: черника, клюква, ежевика, яблоки, красная фасоль, артишоки, чернослив. На количестве и качестве спермы сказывается также включение в рацион бобовых, тыквенных семечек, сельдерея и орехов.
Витамины и натуральные препараты
Врачи рекомендуют, как увеличить количество и качество спермы с помощью витаминных препаратов и биодобавок, содержащих:
- витамин D в количестве 0,15 мкг/сутки улучшает общий тонус и поднимает либидо;
- витамин С (не менее 90 мг/сутки укрепляет сосуды, улучшает кровообращение, усиливает эрекцию;
- витамин E (не менее 200 мг/сутки, если планируется зачатие) помогает улучшить подвижность сперматозоидов;
- витамин А в количестве 1 мг/сутки способствует обновлению спермы и увеличению объема;
- фолиевая кислота, она же витамин B9 (от 0,4 до 5 мг/сутки при планировании зачатия) положительно влияет на морфологию сперматозоидов.
На количество спермы также влияют добавки, содержащие аминокислоты L-аргинин, L-карнитин и L-лизин.
Народные средства
Народная медицина предлагает множество рецептов для увеличения объема спермы и улучшения потенции. Но прежде, чем прибегать к этим методам, рекомендуем посоветоваться с врачом. В противном случае велика вероятность навредить организму, после чего потребуется серьезное и длительное лечение.
Упражнения
Для укрепления мышц тазового дна в домашних условиях хороший результат демонстрирует комплекс упражнений Кегеля. В результате регулярных тренировок можно добиться улучшения состояния простаты, избежать преждевременного семяизвержения и увеличить эякулят.
Количество спермы также зависит от общего состояния организма, поэтому не стоит пренебрегать регулярными физическими нагрузками умеренной интенсивности.
Воздержание
Отказ от половой активности в течение как минимум двух дней даст заметное увеличение объема эякулята. Оптимальный период воздержания — от 2 до 5 дней. Больший интервал не рекомендуется из-за риска развития застойных явлений в малом тазу.
Что делать не рекомендуется
Ни в коем случае нельзя бесконтрольно принимать разрекламированные таблетки. На первоначальном этапе они могут произвести сильный эффект, но в дальнейшем, особенно при наличии противопоказаний, нанесут вред здоровью.
Почему может быть мало спермы во время оргазма (олигоспермия)

Чем больше выбрасывается спермы, тем ярче оргазм и выше степень удовлетворения мужчины. Объем эякулята также является важным показателем фертильности и качества работы репродуктивной системы. Если стало выделяться непривычно мало спермы (гипоспермия), то следует проверить состояние продуцирующих ее желез. При отсутствии патологий простимулировать их работу можно изменением образа жизни, физическими упражнениями, приемом биодобавок.
Какой объем спермы считается нормой и от чего он зависит
Темпы выработки спермы и ее количество, выделяемое при половом акте, зависят от множества факторов. После секса железы не выдают эякулят автоматически равными порциями, их полного опустошения при этом не происходит. Мужчина при желании неоднократно повторяет половой акт и при каждом из них кончает, но количество спермы раз от раза становится меньше. После первого акта нормальным считается объем от 1,5 мл (по ВОЗ 2010 г.). В среднем во время оргазма у мужчины выделяется столовая ложка эякулята (примерно 3,7 мл).
Количество спермы можно измерить в домашних условиях: после трехдневного воздержания кончить в мерный стаканчик, если его нет, то в другую емкость (презерватив со смазкой не подходит), а затем собрать оттуда эякулят в шприц без иглы. Для точного результата перед замером рекомендуется оставить сперму в покое примерно на 30 минут (для лучшего разжижения). Желательно провести эксперимент 2-3 раза в разное время суток. Если в итоге количество эякулята меньше 1,5 мл, возможно развитие патологии – олигоспермии (не путать с олигозооспермией, при которой снижена концентрация сперматозоидов на 1 мл семенной плазмы).
Объем спермы определяется несколькими факторами:
- Здоровье половых желез, а также гипоталамуса и гипофиза головного мозга (ответственны за выработку половых гормонов и функционирование яичек);
- Степень половой и физической активности;
- Количество выпиваемой жидкости и состав рациона;
- Наличие вредных привычек;
- Психологическое состояние.
Объем эякулята также зависит от степени привлекательности партнерши − от того, насколько она возбуждает мужчину и является для него сексуально желанной. Чем выраженнее данные факторы, тем больше будет спермы. Если мужчина просто механически регулярно выполняет «супружеский долг», то спермы при семяизвержении обычно выделяется немного.
Для некоторых женщин малое количество эякулята у мужа или у парня – повод для подозрений в измене. Но такие выводы далеко не всегда оправданы. Объем спермы при эякуляции иногда может разительно меняться даже без видимых причин – от нескольких капель до пары столовых ложек. Если пара занимается сексом в презервативе, то внимание на этом обычно не заостряется.
Причины уменьшения количества спермы
Сперматозоиды, вырабатываемые яичками, занимают всего 5% эякулята. Остальной объем составлен секретом предстательной железы (30%), семенных пузырьков (50-60%), куперовых желез. В совокупности продукты секреции данных органов образуют семенную жидкость – питательную, защитную и транспортную среду для сперматозоидов. При уменьшении количества выделяемой спермы в первую очередь следует исключить патологии этих желез.
Факторы, нарушающие синтез спермы:
- Воспаление семенных пузырьков или простаты, вследствие чего замедляется секреторная функция данных желез. При простатите или везикулите нередко выходит густая семенная жидкость – из-за недостатка разжижающего компонента.
- Грыжи, травмы позвоночника (поясница). Могут привести к сбою передачи сигналов от половых центров, нарушению иннервации тазовой мускулатуры.
- Операции в районе малого таза. Может быть нарушена иннервация, вероятно разрастание рубцовой ткани, сдавливание уретры и семявыносящих протоков.
- Эндокринные патологии и ожирение − нарушается гормональный баланс и регуляция выработки спермы.
- Патологии яичек и их придатков (орхит, эпидидимит). Следствием несвоевременно купированного воспаления может быть частичная или полная атрофия тканей тестикул, что влечет уменьшение количества вырабатываемой спермы.
 Эпидидимит (лат. epididymitis) — воспаление придатка семенника, характеризующееся воспалительным процессом, гиперемией, припухлостью и отёчностью в области мошонки. Различают острую и хроническую формы
Эпидидимит (лат. epididymitis) — воспаление придатка семенника, характеризующееся воспалительным процессом, гиперемией, припухлостью и отёчностью в области мошонки. Различают острую и хроническую формы
- Сахарный диабет. Поражаются нервные окончания, ухудшается кровоснабжение половых органов из-за повреждений структуры сосудов.
- Возрастная андрогенная недостаточность. У мужчин после 50 лет снижение количества спермы естественно, поскольку происходит постепенное «отключение» секреторных функций половых желез.
- Нехватка ряда витаминов и минералов (А, D, Е, группы В, цинк, селен, магний).
- Прием некоторых медицинских препаратов.
- Частые половые акты или мастурбации. В данном случае не только сократится объем эякулята, но может снизиться либидо из-за истощения половых центров и рецепторов.
Временно сократить объем эякулята может переохлаждение или перегрев, голодание или обезвоживание, стресс, физическое переутомление. Для некоторых мужчин малый объем спермы – нормальное явление, обусловленное генетическими особенностями.
В ряде случаев причиной малого количества спермы или полного ее отсутствия (аспермия) является ретроградная эякуляция, при которой поток сперматозоидов следует не в уретру, а поворачивает в мочевой пузырь. Проверить данный факт можно визуальным осмотром мочи после полового акта – примеси спермы будут видны невооруженным глазом (наблюдаются комочки, сгустки).
 Механизм ретроградной эякуляции
Механизм ретроградной эякуляции
У некоторых мужчин выделение малого количества эякулята провоцируется гипертонусом лобково-копчиковой мышцы. Сперма при этом вытекает без должного напора. Развиться данное состояние может из-за нарушений иннервации, частых мастурбаций. Дополнительные симптомы патологии: периодические тянущие боли в районе лобка и копчика, варикоцеле.
Сократить объем эякулята может и обычная простуда. Повышенная температура ослабляет организм, в результате чего вырабатывается меньше половых гормонов и семенной жидкости.
На вышеперечисленные факторы можно влиять медикаментозными или хирургическими методами, поэтому вызванная ими олигоспермия называется обратимой. Необратимая диагностируется при врожденной недоразвитости или отсутствии яичек, семенных протоков, генетических патологий, нарушающих работу половых желез, после удаления простаты.
Диагностика
Подтвердить или опровергнуть опасения по поводу патологических причин малого количества спермы может врач и современная диагностическая аппаратура. Для определения объема эякулята и его качества назначаются следующие виды анализов:
- Проверка гормонального фона (анализ венозной крови) и уровня сахара;
- Спермограмма – основной метод исследования. Сдается в стационарных условиях после 5-6 дней воздержания. По количеству того или иного компонента можно определить, какая железа работает не в полную силу. При объеме менее 2 мл диагностируется олигоспермия;
- УЗИ органов малого таза;
- Мазок из уретры, простатический сок (при подозрении на простатит) для определения качественного состава микрофлоры. Вялотекущие простатиты и уретриты – частая причина недостаточности эякулята.
Данный список не является исчерпывающим. Уролог-андролог может направить к другим специалистам (эндокринолог, невролог). Может потребоваться КТ или МРТ головного мозга, позвоночника, малого таза.
Вероятность зачатия и последствия беременности
Минимальное количество спермы, при котором возможно естественное зачатие, составляет 1,5 мл (согласно нормам, обозначенным ВОЗ). При меньшем количестве вероятность оплодотворения крайне низка, даже если сперматозоиды активны и морфологически полноценны. Таким парам врачи рекомендуют ЭКО + ИКСИ. Принудительное оплодотворение яйцеклетки в пробирке при помощи пункции сперматозоида возможно и при малом объеме семенной плазмы. Направление выписывают после сдачи анализов и неэффективности назначенного лечения.
Несмотря на фатальные прогнозы специалистов, статистика оставляет шанс на естественное зачатие – 5%. На практике единичные случаи оплодотворения при олигоспермии происходят, дети при этом рождаются здоровыми (патологий сперматозоидов не было).
Методы увеличения объема спермы
Самый простой способ увеличить объем эякулята здоровому мужчине – увеличить количество выпиваемой жидкости (только не кофе или «Колы») и несколько дней воздерживаться от секса. Простата начнет синтезировать больше разжижающего секрета, в яичках накопятся сперматозоиды. Воздержание для увеличения объема спермы дольше 6-7 дней бессмысленно.
Если диагностирована обратимая олигоспермия, то методы ее лечения зависят от выявленной причины. При необратимой форме патологии пациентам предлагают искусственную инсеминацию, ЭКО (оплодотворение в пробирке) или донорскую сперму.
Медикаментозная терапия
Если причина в спровоцированном патогенами воспалении, то лечение заключается в приеме антибиотиков (по результатам бакпосева с анализом на чувствительность) и противовоспалительных препаратов. Если патогены локализуются в простате, то доступ действующим веществам затруднен. Наиболее эффективной лекарственной формой в данном случае являются свечи («Простатилен», «Витапрост») и антибиотики класса фторхинолонов. Также важно обеспечить активный кровоток в районе малого таза. Для этого можно принимать соответствующие БАДы (эврикома, перуанская мака, жгучая мукуна), выполнять упражнения (Кегеля, приседания). Эффективны также методы физиотерапии: магнитное и лазерное воздействие, электрофорез. Некоторые успешно применяют гирудотерапию.
При гормональных причинах олигоспермии применяют стимулирующую или заместительную терапию. В первом случае назначают хорионический гонадотропин, активизирующий функционирование яичек, во втором – гормоны («Небидо»). Для блокирования женских гормонов прописывают «Клостилбегит».
Хирургические методы
В ряде случаев с целью устранения препятствий для нормального синтеза и отведения спермы необходимо хирургическое вмешательство. К таким патологиям относятся:
- Варикоцеле;
- Паховая грыжа;
- Аденома;
- Перекрут яичка;
- Дисфункция сфинктеров мочевого пузыря;
- Кисты и стриктуры уретры.
Микрохирургическое вмешательство также требуется для восстановления целостности семенных канатиков яичка и сменных протоков.
БАДы и народные методы
Часто малое количество эякулята является следствием недостатка витаминов и минералов, необходимых для нормального протекания биохимических процессов. Тогда все антибиотики, БАДы и упражнения оказываются бесполезны. Для активной работы половых желез можно принимать добавки с цинком, L-аргинином, лецитином, а также специальные мужские БАды для стимуляции выработки спермы («Спермактив», «Сперотон», «Спеман», «Андродоз», «Профертил»). Рацион следует обогатить полноценным белком и жирами (яйца, печень, мясо). Для репродуктивной функции полезен шпинат, орехи, зелень, тыквенные семечки.
 Цена от 641 руб.
Цена от 641 руб.
Восполнить витаминно-минеральный баланс организма, эффективно простимулировать процесс выработки семенной жидкости и сперматозоидов можно при помощи продуктов пчеловодства: маточное молочко, перга, трутневый гомогенат, пчелиный подмор. Препараты на их основе продаются в аптеках и магазинах спортивных добавок.
Из народных средств эффективными для увеличения объема спермы считаются следующие:
- Настойка на струе бобра, пчелином подморе, чесноке;
- Отвар семян подорожника;
- Сок сельдерея (зелень и корень, молотые в блендере).
Важную роль в функционировании репродуктивной системы играет режим дня. 8 часов спокойного сна способствуют стабилизации гормонального уровня и восстановлению метаболических процессов. Не менее важный аспект – контроль за уровнем гормона стресса (кортизолом). Подробнее о методах увеличения количества эякулята.
Профилактика
Избежать проблем с работой половых желез можно только поддержанием общего здоровья организма. Методы профилактики гипоспермии:
- Регулярная физическая активность.
- Отказ от курения и чрезмерного употребления алкоголя.
- Полноценный рацион и упорядоченный режим дня.
- Периодический контроль основных лабораторных показателей: гормоны, уровень сахара, спермограмма.
 Таблица нормальных показателей гормонов у мужчин
Таблица нормальных показателей гормонов у мужчин
Не следует пытаться решить проблему малого объема эякулята путем самостоятельного подбора антибиотиков и других рецептурных препаратов. В итоге дело может кончиться хроническими уретритами из-за нарушения баланса микрофлоры, ретроградной эякуляцией, снижением потенции.
 О чем говорит появление сгустков в сперме — причины образования комочков и способы решения проблемы.
О чем говорит появление сгустков в сперме — причины образования комочков и способы решения проблемы.
Отзывы о лечении
Марина, 32 года: «Олигоспермию мы с мужем победили через полгода. Было какое-то воспаление в простате, из-за этого и спермы мало. Он принимал «Вобэнзим», «Юнидокс», витамины, «Спеман»».
Георгий, 28 лет: «Врачи много запугивают по поводу значимости объема спермы. Главное, чтобы сперматозоиды были подвижные и нормальные по строению. У меня была олигоспермия (0,9 мл). Нормально зачали ребенка без всяких ИКСИ».
Андрей, 37 лет: «Лично я увеличил объем спермы следующим образом: соевый лецитин по 1,5 столовой ложки утром и вечером, в таком же режиме по таблетке «Цинктерала», L-аргинина (по 400 ед.), сок сельдерея, ну и по 2 л жидкости ежедневно. Курс – 405 дней. Из минусов: через 3-4 дня объем снова уменьшился, немного увеличилось оволосение тела».
Заключение
Малое количество спермы не всегда сигнализирует о патологии. Если подобное случается эпизодически и не сопровождается иными симптомами (нарушение мочеиспускания, снижение напора при эякуляции, боли в паху, дискомфорт в уретре), то паниковать не стоит. Если снижение объема эякулята устойчиво, то необходимо обратиться к урологу-андрологу.
Морфология сперматозоидов — как улучшить показатели?

Состояние, при котором нарушается формирование и созревание мужских половых гамет называют тератозооспермией. Для него характерно ухудшение морфологических показателей более чем у половины сперматозоидов. Такие клетки не способны достигнуть яйцеклетки для оплодотворения. Если поврежденный спермий все же оплодотворил женскую гамету, то эмбрион формируется нежизнеспособный, что приводит к самопроизвольному аборту на ранних гестационных сроках.
Можно ли при данной проблеме улучшить морфологию спермограммы? Какие способы наиболее эффективны?

Что значит плохая спермограмма?
Данная проблема особенно актуальна для жителей мегаполисов с загрязненной окружающей средой, напряженным ритмом жизни. Плохой считается спермограмма, которая указывает на непригодность спермы для оплодотворения . Причин может быть много: плохая морфология спермограммы, уменьшение объема эякулята, низкая подвижность или агрегация сперматозоидов. Даже с нарушениями морфологии сперматозоидов в анализах, мужчина может оплодотворить женщину. Но чем хуже её результаты, тем меньше шансы достижения беременности. Ниже будут перечислены основные показатели спермограммы с их нормальными значениями.
Физические характеристики спермограммы
- Объем.
Нормой считается объем от 1,5 мл и больше спустя 3-5 дней полового воздержания. При меньшем объеме эякулята зачать ребенка маловероятно. - Время разжижения.
Не должно быть больше 60 минут . Если сперма разжижается дольше, это указывает на дисфункцию простаты. - Вязкость.
Лаборант поднимает сперму палочкой и смотрит, какой длины нить образуется. В норме – не больше 2 см. Стандартная высота нити у большинства мужчин — 0,5-1 см . - Кислотность (pH).
Малоинформативный показатель. Может изменяться в связи с воспалительными процессами, но также зависит от питания, физических нагрузок других особенностей образа жизни. В норме pH спермы — не меньше 7,2. - Цвет и запах.
Указываются в расшифровке спермограммы, но не имеют клинического значения. Влияния цвета или запаха спермы на фертильность мужчины не установлено.
Морфология сперматозоидов на этом этапе не исследуется. Дальше лаборант изучает сперму под микроскопом. Это один из наиболее важных этапов исследования. Он дает больше всего информации о том, какова морфология спермы.


Основные показатели спермограммы
- концентрация сперматозоидов в миллилитре эякулята — в норме не менее 15 млн/мл ;
- общее количество сперматозоидов — от 40 млн ;
- жизнеспособность (процент живых сперматозоидов) — не меньше 58% ;
- агглютинация — отсутствует (если присутствует, указывается также область и степень агглютинации);
- агрегация сперматозоидов — отсутствует ;
- клетки сперматогенеза (несозревшие сперматозоиды) — от 2 до 4% ;
- лейкоциты — допускается до 1 млн/мл , все что больше говорит об активном воспалении;
- макрофаги (разновидность лейкоцитов) — нет ;
- амилоидные тельца — нет ;
- эритроциты (свидетельствуют о попадании крови в сперму) — нет ;
- лецитиновые зерна — много .
На этом этапе можно заметить некоторые изменения в морфологии сперматозоидов, например, двойной хвост, или неправильно сформированную акросому. Но лучше всего морфологию сперматозоидов изучать после окрашивания мазка. Также врач проводит оценку подвижности сперматозоидов.
По этому показателю они делятся на 4 категории, обозначающиеся буквами латинского алфавита:
- А — с быстрым поступательным движением.
- В — с медленным поступательным движением.
- С — без поступательного движения (двигаются на месте).
- D — неподвижные мужские половые клетки.
В норме количество сперматозоидов категории А должно быть 32% и больше, категории А+В — от 40% . Категории С и D тоже указываются в процентах. Они не способны к оплодотворению яйцеклеток, поэтому чем меньше таких сперматозоидов, тем лучше. Определяется также морфология сперматозоидов. Процент морфологически нормальных форм должен быть 4% и выше. Для изучения морфологии сперматозоидов так же используют методику Крюгера.
Экспертное мнение врача



Как улучшить спермограмму?
Перед назначением лечения проводится тщательная диагностика, позволяющая выявить этиологический фактор, изменивший морфологию эякулята. Главное обследование — спермограмма с морфологией по Крюгеру и MAR-тестом. В большинстве случаев этого достаточно, чтобы врач увидел полноценную картину заболевания и установил причины. При необходимости назначают ультразвуковое исследование мочеполовых органов, гормональную панель, генетическое исследование.
Подробнее о норме и расшифровке спермограммы по Крюгеру читайте в этом материале — примеч. altravita-ivf.ru).
При изменении строения гамет на фоне инфекционного процесса показаны антибактериальные, противовоспалительные, симптоматические препараты. При эндокринных расстройствах применяются медикаменты, нормализующие гормональный статус. Наиболее часто патологические изменения в репродуктивной сфере наблюдаются при сахарном диабете , болезнях щитовидной железы, недостаточности надпочечников. При поражении мочевыводящих путей, онкологии мочеполовой системы, аденоме предстательной железы проводится хирургическое лечение, затем восстанавливающее. По результатам оценивается оплодотворяющая способность спермотазоидов.
При генетических дефектах гамет, обусловленной наследственной предрасположенностью, способы решения проблемы рассматриваются индивидуально.
Терапевтические направления
Чтобы повлиять на морфологию сперматозоидов необходим комплекс мер. Каким-то единственным методом ситуацию исправить невозможно. Терапия при тератозооспермии направлена на восстановление структуры половых клеток.
Действуют по четырем основным направлениям:
- Лечение основного заболевания, на фоне которого развилась тератозооспермия.
- Полноценное питание, включающее необходимые витамины и минеральные вещества, без которых не происходит нормальный сперматогенез.
- Медикаментозная терапия для улучшения качества семенной жидкости.
- Ведение здорового активного способа жизни.
Лечебные мероприятия, подбирающиеся индивидуально, помогут улучшить качество сперматозоидов и восстановить репродуктивную функцию.
Правильное питание
Авитаминоз, дефицит минералов в продуктах питания способствует нарушению сперматогенеза, изменению строения клеток и продукции спермы, образованию неполноценных гамет. Для улучшения морфологического состава семенной жидкости необходим качественный рацион.
Рекомендовано употреблять продукты:
- с высоким содержанием аскорбиновой кислоты и токоферола (витамин Е): зелень, фрукты, овощи;
- богатые цинком (один из главных компонентов для здорового сперматогенеза): морепродукты (морская жирная рыба, кальмары, устрицы), мясо (говядина, свинина), овощи (морковь, перец, чеснок), орехи, шоколад;
- содержащие витамин В9 (фолиевую кислоту): бананы, фасоль, печень, дыня, чечевица, абрикосы, зеленый горошек, грибы;
- с высоким составом коэнзим Q10: мясо курицы, куриные яйца, сардины, соевое масло, цельное зерно;
- с L-карнитином: баранина, крольчатина, утятина, гусятина, ракообразные, сельдь, печень трески, молоко;
- с аргинином: соевые зерна, кедровые орехи, арахис, яичный порошок.
Нужно ограничить потребление слишком жирных и пряных блюд, кофеиносодержащих и газированных напитков, полуфабрикатов. Алкоголь исключить полностью.

Лекарственная терапия
Если одна диета и изменение образа жизни малоэффективно, то дополнительно назначаются препараты, стимулирующие сперматогенез, улучшающие состав спермы, повышающие фертильность.
К таким средствам относятся:
- БАДы, содержащие высокоактивные биокомпоненты, предназначенные специально для укрепления мужского здоровья;
- фолиевая кислота участвует в формировании ДНК, РНК, способствует уменьшению числа спермотазоидов с неправильным хромосомным набором. В комбинации с витаминами группы В (В6, В12), применяется в лечении бесплодия. В сочетании с витамином Е стимулирует производство семенной жидкости, увеличивает количество эякулята;
- йодсодержащие препараты (Йодомарин);
- стимуляторы выработки гонадотропинов (Клостилбегит);
- янтарная кислота способствует устранению энергетического дисбаланса, повышает стрессоустойчивость, активизирует иммунитет, снижает токсичность лекарств, повышает работоспособность;
- препараты, улучшающие качество сперматозоидов;
- цинк регулирует уровень тестостерона, созревание гамет;
- медь — составляющая спермы, структурный компонент хвостиков;
- коэнзим Q10 оказывает антиокислительное, метаболическое действие на спермоплазму;
- селен регулирует функцию мужских гамет;
- кальциферол (витамин Д) — при его недостатке угнетается спермообразование.
Хорошо зарекомендовала себя физиотерапия, массаж предстательной железы. Процедуры проводятся строго по врачебному назначению при отсутствии противопоказаний. Для полноценного восстановления БАДы и витаминно-минеральные комплексы применяются непрерывным курсом, длительность которого определяется лечащим врачом. Для получения терапевтического эффекта нельзя самостоятельно прерывать курс, увеличивать продолжительность, менять дозировку и режим приема препаратов.
При отсутствии положительных результатов лечения показано ЭКО с ИКСИ. Процедура подразумевает введение генетического отцовского материала в материнскую яйцеклетку, используя специальную иглу.

Образ жизни и профилактика
Для восстановления детородной функции мужчинам с морфологическими изменениями гамет придется пересмотреть образ жизни.
Что нужно поменять или скорректировать:
- отказаться от табакокурения;
- не употреблять спиртное, особенно накануне попыток зачать потомство;
- сбалансировать питание, включив в рацион полезные продукты;
- нельзя переедать, голодать, придерживаться жестких диет;
- важна регулярность сексуальных отношений. 2-3 раза в неделю – оптимальное количество интимных контактов для здорового спермообразования. Сперматозоиды созревают 72-75 дней, поэтому редкий секс снижает подвижность клеток, частый – мешает созреванию гамет;
- частое посещение парилок, саун, бань, прием горячих ванн приводит к перегреванию мошонки. При повышении температуры в мошонке клетки не могут нормально созревать;
- не носить тесное синтетическое нижнее белье, тесные джинсы, сковывающие движение;
- своевременно лечить заболевания, чтобы не допускать хронизации процесса;
- повышать стрессоустойчивость, по возможности ограничить попадание в стрессовые ситуации;
- самостоятельно не принимать фармсредства. За несколько дней до попытки зачатия ограничить прием лекарств или отказаться полностью. Если препараты используются постоянно, то нужно предупредить врача;
- вакцинироваться от эпидпаротита;
- быть физически активным в течение дня, но не перетруждаться;
- следить за массой тела;
- исключить слишком высокие спортивные нагрузки;
- минимизировать токсическое воздействие вредных факторов на производстве.
Ранняя диагностика врожденных аномалий и своевременное лечение является профилактикой бесплодия. Взрослому мужчине нужно проходить профилактические осмотры у андролога или уролога для выявления проблем и их устранения, чтобы не было негативных последствий для детородной функции. Будущий отец должен достаточно отдыхать, чтобы организм успевал восстанавливаться. Исключив негативные факторы можно добиться естественной беременности, если нет тяжелых отклонений в репродуктивном здоровье. При неэффективности терапевтических методов улучшения качества сперматозоидов прибегают к ВРТ.
- Российское общество урологов: Клинические рекомендации. Мужское бесплодие, 2019.
- G.R. Dohle, T. Diemer, A. Giwercman, Jungwirth, Z. Kopa, C. Krausz: Мужское бесплодие, 2011.
- Министерство здравоохранения Российской Федерации письмо от 15 февраля 2019 г. N 15-4/И/2-1218.
- В.Н. Ширшов: Современное состояние проблемы мужского бесплодия: обзор клинических рекомендаций европейской ассоциации урологов, 2016.
- New 2010 WHO Standards (5th Edition) for the Evaluation of Human Semen. Mahmood Morshedi Ph.D., HCLD(ABB).
- Артифексов С.Б. Андрологические аспекты бесплодного брака // Урол. нефрол. 1996. – N4.
- Медицинские лабораторные технологии и диагностика: Справочник. Медицинские лабораторные технологии / Под ред. А.И. Карпищенко. Санкт-Петербург: Интермедика, 1998.
- Руководство по андрологии / Под ред. О.Л.Тиктинского. Л.: Медицина, 1990.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Низкое количество сперматозоидов
Низкое количество сперматозоидов
Низкое количество сперматозоидов, или олигоспермия, является состоянием, при котором концентрация сперматозоидов в эякулированной сперме слишком низкая, чтобы способствовать естественному оплодотворению яйцеклетки. Обычно оно определяется как количество сперматозоидов ниже 20 миллионов / мл спермы, хотя более поздние исследования устанавливают порог ниже 15 миллионов.
Мужское бесплодие встречается примерно у 7% мужчин и обычно связано с дефицитом сперматозоидов. Это является причиной мужского бесплодия у трети пар, планирующих вспомогательные репродуктивные методы для зачатия.
У патологии может быть несколько причин, диагностируемых в репродуктивной и непродуктивной системах, но большинство случаев идиопатические.
Причины низкого количества сперматозоидов
Некоторые общие этиологии включают в себя:
- Низкий уровень андрогенов, как при гипогонадизме;
- Генетические расстройства, такие как синдром Клайнфелтера;
- Травмы яичка ;
- Неопущение яичек в младенчестве;
- Поствоспалительную атрофию яичек;
- Обструкцию семенных протоков яичка после повреждения, заболевания, воспаления или врожденное состояние;
- Предыдущие операции на яичке;
- Использование тестостерона, анаболических стероидов, химиотерапии и некоторых антибиотиков или антидепрессантов, которые могут снизить количество сперматозоидов.
Образ жизни или факторы окружающей среды, в том числе:
- Инфекции, передаваемые половым путем, вызванные хламидиозом, гонореей или простатит,
- Повышенная локальная температура яичек, например, из-за чрезмерно плотной нижнейодежды;
- Алкоголь, наркомания, курение.
Низкое количество сперматозоидов – диагностика
Олигоспермия диагностируется на основе анализа спермы . Образец спермы, взятый у мужчины, анализируется в лаборатории на количество и качество сперматозоидов. Если результаты считаются ненормальными, для подтверждения через три месяца выполняется повторный тест.
” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Анализ-спермы.jpg?fit=450%2C300&ssl=1?v=1579436317″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Анализ-спермы.jpg?fit=825%2C550&ssl=1?v=1579436317″ loading=”lazy” src=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/%D0%90%D0%BD%D0%B0%D0%BB%D0%B8%D0%B7-%D1%81%D0%BF%D0%B5%D1%80%D0%BC%D1%8B.jpg?resize=900%2C600&ssl=1″ alt=”Анализ спермы” width=”900″ height=”600″ srcset=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Анализ-спермы.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Анализ-спермы.jpg?w=450&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Анализ-спермы.jpg?w=768&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/Анализ-спермы.jpg?w=825&ssl=1 825w” sizes=”(max-width: 900px) 100vw, 900px” data-recalc-dims=”1″ /> Анализ спермы
Сейчас доступны домашние наборы для подсчета сперматозоидов, но они не дают точный результат, также не проверяют другие параметры спермы. В частности с их помощью нельзя изучить морфологию и подвижность сперматозоидов, что также является важными факторами, влияющими на мужскую фертильность. По этой причине результаты домашних тестов могут быть ложно обнадеживающими, из-за чего пара может отложить лечение.
Необструктивная азооспермия или тяжелая олигоспермия (менее 5 млн / мл) могут быть связаны с повышенным уровнем гонадотропина и маленькими яичками. Во многих таких случаях присутствуют генетические расстройства, в том числе:
- Мутации гена трансмембранного регулятора проводимости при муковисцидозе (CFTR), приводящие к врожденному отсутствию сосудов;
- Хромосомные аномалии;
- Микроделеции Y-хромосомы (YCMD).
Лечение низкого количества сперматозоидов
Мужчины с пограничным количеством сперматозоидов могут успешно оплодотворять женщин. значительно увеличивают шансы на зачатие некоторые изменения образа жизни, предписанные урологом, и увеличение частоты половых сношений до одного в два-три дня, особенно во время овуляции у женщины.
Для тех, кто не может забеременеть, доступны другие варианты, такие как экстракорпоральное оплодотворение (ЭКО). Процедура подразумевает извлечение яйцеклеток у женщины и смешивание их со спермой мужчины вне тела женщины для достижения оплодотворения, после чего эмбрион культивируют и возвращают в матку женщины в течение нескольких дней. При удачном стечении обстоятельств, эмбрион имплантируется в матку и развивается, как при обычной беременности.
Интрацитоплазматическая инъекция сперматозоидов (ИКСИ) – это более современная методика ЭКО, использующая одну сперматозоидную клетку. Сперматозоид вводится в цитоплазму ооцита для непосредственного оплодотворения, после чего применяются обычные процедуры ЭКО. Метод обходит сложности при низком количестве сперматозоидов у мужчин, а не лечит бесплодие. Поэтому подходит для мужчин, у которых в сперме нет или очень мало сперматозоидов, или сперматозоиды мертвы или неподвижны.
” data-medium-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/ЭКО-и-ИКСИ.jpg?fit=400%2C300&ssl=1?v=1579436360″ data-large-file=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/ЭКО-и-ИКСИ.jpg?fit=733%2C550&ssl=1?v=1579436360″ loading=”lazy” src=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/%D0%AD%D0%9A%D0%9E-%D0%B8-%D0%98%D0%9A%D0%A1%D0%98.jpg?resize=900%2C675&ssl=1″ alt=”ЭКО и ИКСИ” width=”900″ height=”675″ srcset=”https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/ЭКО-и-ИКСИ.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/ЭКО-и-ИКСИ.jpg?w=400&ssl=1 400w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/ЭКО-и-ИКСИ.jpg?w=768&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/01/ЭКО-и-ИКСИ.jpg?w=733&ssl=1 733w” sizes=”(max-width: 900px) 100vw, 900px” data-recalc-dims=”1″ /> ЭКО и ИКСИ
Донорское осеменение – это использование спермы от другого мужчины для оплодотворения яйцеклеток женщины, либо путем искусственного оплодотворения, либо с помощью ЭКО, с согласия обоих партнеров. Это решение используется наиболее часто, когда у мужчины есть генетическое заболевание, которое может быть передано потомству.
Для увеличения выработки сперматозоидов могут применяться лекарства, стимулирующие или заменяющие гонадотропин. Это даст эффект, если у мужчины диагностирован гипогонадизм. Но они не помогут при идиопатическом мужском бесплодии.
Почему мало спермы
От количества спермы зависит яркость оргазма, степень удовлетворения мужчины. Её объем также показывает на качество функционирования репродуктивной системы, способности к зачатию ребенка. При гипоспермии – непривычно малом выделении спермы – нужно проверить работу желез, отвечающих за ее производство. Эта болезнь характерна для мужчин после 50-55 лет – в силу возрастных снижений темпов выделения секреции желез.
Молодым людям нужно при первых же признаках обратиться к врачу для обследования, своевременного лечения. Если выделяется при оргазме мало спермы, но при этом отсутствуют патологии, то скорректировать работу желез можно, изменив образ жизни – добавив в него спорт, правильное питание, регулярное употребление биологически активных добавок.
Нормальный объем спермы, и что на него влияет
Скорость и количество выработки семенной жидкости во время полового акта зависит от многих факторов. После каждого соития железы не могут выдавать жидкость равными порциями, поэтому полностью семенники не опустошаются. Благодаря этому мужчина может вступать в половой контакт неоднократно и после каждого из них кончать. Но нужно понимать, что с каждым заходом будет выделяться мало эякулята. Нормальное количество жидкости, выделяемой после первого акта – от 1,5 до 3,7 мл, это примерно одна столовая ложка.
Измерить объем спермы можно самостоятельно в домашних условиях. Для этого нужно после трехдневного воздержания кончить в какую-либо емкость, желательно с мерными делениями. Далее оставить сперму в покое на 30 минут. Эксперимент для точного результата лучше проводить несколько раз в разное время дня. Если спустя полчаса эякулята стало на 1,5 мл меньше, то это может быть верным признаком развития патологии – олигоспермии.
На объем семенной жидкости влияет сразу несколько факторов:
- уровень активности – как половой, так и физической;
- вредные привычки;
- здоровье органов, отвечающих за работу яичек и выработку половых гормонов: гипофиза, гипоталамуса головного мозга, желез половой системы;
- рацион питания, количество жидкости, выпиваемой в течение дня;
- неустойчивое психологическое состояние.
Объем выделений также зависит от степени сексуальности, привлекательности девушки – сильно ли она возбуждает мужчину, желанна ли для него в сексуальном плане. В страстном сексе выделяется намного больше семени, чем в бытовом механическом.
Маленькое количество спермы – это не всегда повод для ревности. Количество смазки может разительно отличаться без особых на то причин. Презерватив помогает не заострять на этом внимания.
Почему количество спермы уменьшается
На количество спермы влияет качество работы желез половой системы. К сперматозоидам во время эякуляции присоединяется секрет простаты и семенных пузырьков, которые вместе составляют семенную плазму. При появлении любых нарушений в работе этих органов уменьшается качество и количество спермы.
Уменьшение количества спермы в объеме может произойти по следующим причинам:
- Закупорка протоков, по которым выходит секрет желез и сперматозоиды. Виной могут быть камни, сгустки, новообразования.
- Венерические болезни, вызывающие воспалительные процессы в семенных пузырьках, простате, яичках. В результате нарушается структура рабочих клеток этих органов.
- Передозировка лекарственными средствами, алкоголем, курением, наркотиками.
- Нарушение гормонального фона, врожденная недостаточность (крипторхизм).
- Дисфункция половых протоков и желез. В основном она наступает из-за того, что функциональная ткань заменяется на соединительную по причине запущенного воспаления (острого гнойного и хронического простатита, эпидидимита, орхита).
- Гидроцеле или варикоцеле одного из яичек.
- Психические проблемы – нервное перенапряжение, бессонница, стресс.
- Продолжительное воздержание от секса. Организм заметно расслабляется, и в результате начинает выделять мало спермы, поскольку не видит в ней необходимости.
- Пониженный мышечный тонус предстательной железы. В этом случае сперма вытекает, а не выстреливает, и часть её теряется в протоках.
- Узкое и обтягивающее белье, нарушающее циркуляцию крови в яичках.
- Ожирение, неправильное питание, нехватка микроэлементов и витаминов.
- Тяжелые, вредные для здоровья условия труда.
Количество семенных выделений, в зависимости от еды, состояния здоровья, количества половых актов, качества психологического состояния может меняться.
Диагностика
Выяснить причины патологических болезней, из-за которых стало выделяться мало спермы, может врач, но предварительно требуется пройти диагностику. Для этого нужно будет сдать следующие анализы:
- анализ крови из вены для проверки гормонального фона и уровня сахара;
- УЗИ малого таза;
- спермограмма – исследование семенной жидкости, проводится которое на 5-6 день воздержания. По количеству компонентов можно выявить сбои в работе той или иной железы. Если спермы оказалось меньше 2 мл, то назначается лечение олигоспермии.
- анализ простатического сока (он берется с помощью мазка из уретры). Определяет качественный состав микрофлоры. Частая причина малого количества эякулята – это вялое течение уретриты и простатита.
Это лишь самое основное, что потребуется сдать для обследования. Врач-уролог может направить на МРТ или КТ позвоночника, малого таза или головного мозга, а также посоветовать обратиться к другим специалистам.
Вероятность зачатия и последствия беременности
Самое малое количество спермы, при котором возможно зачатие ребенка – 1,5 мл. Если даже сперматозоиды активные и полноценные, но количество спермы меньше нормы, то вероятность оплодотворения яйцеклетки минимальна. В этом случае врачи рекомендуют паре делать ЭКО и ИКСИ. С помощью пункции сперматозоида при малом объеме семени можно принудительно оплодотворить яйцеклетку в пробирке. Но это возможно только после сдачи всех необходимых анализов.
И всё же шанс оплодотворения с небольшим выделением спермы есть, и составляет он 5%. В единичных случаях успешного зачатия даже рождаются здоровые дети.
Как увеличить объем спермы
Небольшое количество семенной жидкости – это не всегда патология. Иногда достаточно нормализовать сон, сбалансировать питание, регулярно принимать витамины. Здоровому мужчине гораздо легче увеличить объем спермы, нужно лишь:
- воздержаться от секса на 4-5 дней, чтобы эякулят успел накопиться;
- каждое утро делать массаж яичек (по 1 минуте);
- пить много воды;
- минимизировать употребление кофе, алкоголя.
Эти меры помогут самостоятельно решить проблему, если выделяется мало спермы, но работают они эпизодически. Для длительного результата придется обратиться к лекарственным препаратам, биологически активным добавкам, народной медицине и даже к хирургии.
Медикаментозная терапия
Если спермы выделяется мало из-за воспаления, вызванного патогенами, то лечиться нужно с помощью антибиотиков, препаратов против воспалительных процессов (но только после результатов анализа на чувствительность).
При скоплении патогенов в предстательной железе, полезным веществам очень сложно добраться до цели. Поэтому эффективнее лечиться с помощью свечей («Витапрост» или «Простатилен»), или антибиотиков, относящихся к фторхинолонам.
Активизировать кровоснабжение в малом тазе можно с помощью БАДов («Жгучая мукуна», «Перуанская мака») и упражнения Кегеля. Не менее эффективной будет и физиотерапия – лазерное, магнитное воздействие, электрофорез. Иногда может быть полезна гирудотерапия (лечение пиявками).
Если олигоспермию вызвали гормональные нарушения, то обратиться стоит к заместительной или стимулирующей терапии. В первом случае нужно будет принимать гормоны («Небидо»), во втором – хорионический гонадотропин для активизации работы почек. Редко, но бывает, что стало мало спермы из-за большого количества эстрогенов – женских половых гормонов. Для их блокировки врачи назначают «Клостилбегит».
Хирургические методы
В некоторых случаях, чтобы устранить патологию и вернуть нормальный синтез, выделение семенной жидкости, приходится обращаться к хирургии. К патологиям, требующим хирургического вмешательства, можно отнести:
- аденому простаты;
- паховую грыжу;
- перекручивание яичка;
- стриктуру, кисту уретры;
- варикоцеле;
- нарушение работы сфинктеров мочевого пузыря.
Минимальная хирургия требуется и при восстановлении целостности сменных протоков, семенных канатиков яичка.
БАДы и народные методы
Мало семенной жидкости может образовываться в результате нехватки минералов и витаминов, которые нужны для нормальных биохимических процессов в организме. В этих случаях упражнения, употребление антибиотиков становятся бесполезными, вся надежда возлагается на биологически активные добавки. Активизируют работу половых желез БАДы с лецитином, L-аргинином и цинком:
- Australia Kangaroo усиливает мужскую энергию, сексуальное возбуждение, силу и выносливость. Тонизирует организм, повышает фертильность, увеличивает количество выделяемой семенной жидкости.
- Instinct оказывает общеукрепляющее действие на мужской организм, предотвращает развитие заболеваний мочеполовой системы, повышает выносливость. Устраняет бактериальные и инфекционные заболевания, улучшает кровообращение, а также стимулирует выработку нужного количества семенной жидкости.
- Красный кенгуру эффективно борется с простатитом и всеми вытекающими из него проблемами. Увеличивает в размерах и укрепляет половой член, повышает приток крови к нему, предупреждает половое бессилие, раннюю эякуляцию. Показаниями к применению также служат низкая сексуальная активность, слабый тонус организма, недостаточное производство семени.

Питание тоже не стоит оставлять без внимание, если выходит мало спермы. В ежедневный рацион рекомендуется добавить больше белков и жиров – они есть в мясе, яйцах и печени. Репродуктивную систему хорошо укрепляют орехи, семена тыквы, шпинат, зелень.
Прекрасно восполняют баланс минералов и витаминов, простимулируют выработку сперматозоидов и семенной жидкости продукты пчеловодства: перга, пчелиный подмор, маточное молочко, трутневый гомогенат. Можно приобрести препараты на основе этих продуктов в аптеке и магазинах со спортивными добавками.
Средства народной медицины эффективно справляются с проблемами, из-за которых стало меньше спермы:
- отвар из семян подорожника;
- свежевыжатый сок сельдерея;
- настойка на пчелином подморе, бобровой струе и чесноке.
Не стоит обходить стороной и режим сна. Для восстановления репродуктивной системы, нормализации гормонального фона, восстановления метаболизма нужно не меньше 8 часов спокойного сна. Полезно держать всегда под контролем уровень кортизола – гормона стресса.
Профилактика
Для того чтобы не задаваться в будущем вопросом почему выделяется мало спермы, а качество и количество семенной жидкости при этом всегда оставалось в норме, достаточно соблюдать несколько правил.
- Откажитесь от большого количества алкоголя и частого курения.
- Регулярно выполняйте физические упражнения.
- Не носите тесное нижнее белье и облегающие брюки. Иначе нарушится кровоснабжение в области паха, и половые железы будут плохо питаться.
- Не перегревайте яички, температура в мошонке должна быть на 2-3 градуса ниже температуры тела. Для этого нужно перестать класть нога на ногу, ставить ноутбук на область паха, включать на максимальный режим подогрев сидений.
- Не запускать воспаление предстательной железы. Чтобы избежать закупорки протоков во время хронического простатита, нужно периодически принимать витамины, иммуномодуляторы и делать физиотерапию. И самое важное – стараться регулярно заниматься сексом.
Очень мало спермы может выделяться и из-за хронического стресса, влекущего за собой снижение потенции и ухудшение эрекции. Хроническую усталость поможет уменьшить настойка женьшеня и элеутерококка, магний, витамины группы В.
Отзывы о лечении
Илья, 27 лет: долгое время не могли зачать ребенка, сдал анализы – оказалось, что олигоспермия (0,7 мл). Сперматозоиды были нормальные по строению и достаточно подвижные, поэтому ЭКО сделать не успели – справились сами.
Анна, 34 года: год назад я обнаружила, что у парня мало спермы. В итоге мы с ним лечили олигоспермию 7 месяцев, врачи сказали, что причина в воспалении простаты. Он пропил курс антибиотиков и ставил свечи «Витапрост», ну плюс еще мы покупали биологические добавки.
Виктор, 31 год: полностью перешел на правильное питание, накупил себе БАДов по рекомендации друзей, начал заниматься спортом, и через год всё наладилось.
Заключение
Если уменьшилось количество спермы при половых контактах, то это не всегда патология. Сокращение может наступить из-за стресса, нервного перенапряжения, слишком частых эякуляций и как следствие – обезвоживания организма. О патологии говорят неприятные ощущения в паховой зоне, ослабление эректильной функции, снижение мужского либидо. В этих случаях нужно обратиться сразу к врачу и с помощью спермограммы выявить причины отклонений.
МРТ простаты
Скидка 50% на прием врача после диагностики по промокоду “МРТ50” для пациентов первый раз посетивших клинику – только 7 дней после исследования.
МРТ – метод исследования, с помощью которого диагностируются такие заболевания у мужчин, как гиперплазия простаты и простатит. Кроме того, магнитно-резонансная томография назначается после биопсии для выяснения области распространения выявленного заболевания. Данный метод диагностики позволяет предотвратить развитие болезни и вовремя начать ее активное лечение.
Перед проведением МРТ простаты пациенту иногда (не всегда) вводят эндоректальную катушку в прямую кишку, которую после извлекают. Также до исследования в течение двух дней пациенту следует соблюдать диету, назначенную врачом. Диета необходима для исключения газообразования, от которого качество и четкость визуализации исследуемой анатомической области может испортиться.
Что показывает МРТ простаты
При подтверждении диагноза рака предстательной железы назначается МРТ простаты. Полученные снимки позволят выяснить следующее:
- локализацию рака;
- границы распространения;
- стадию заболевания;
- возможность рецидивов.
Сегодня все чаще в диагностике рака предстательной железы применяется МРТ с контрастированием. Препарат вводится внутривенно. С его помощью врачи могут определить размер и структуру образования, а также следить за васкуляризацией злокачественной опухоли. Еще один метод, который появился не так давно, это мультипараметрическая МРТ. Специалисты положительно отзываются о новой методике, благодаря которой можно разглядеть опухоль даже в случае отрицательного результата биопсии. Процедура помогает выявить рак на ранних стадиях, определяя плотность онкологических образований.
Во время магнитно-резонансной томографии возможно исследовать простату, а также выявить у пациента травмы тазовых органов, наличие камней и песка в области мочевого пузыря.
Подготовка к магнитной томографии предстательной железы
Перед тем, как провести МРТ простаты, пациенту назначается определенная диета, состоящих из продуктов, которые не вызывают газообразование. Дело в том, ряд блюд и напитков может послужить причиной искажения результатов обследования. Необходимо исключить из рациона:
- газировку;
- алкоголь;
- жирную пищу;
- сладости.
Подготовка к МРТ сопровождается очистительной клизмой. Она обязательна в том случае, если специалист назначает пациенту диагностику с применением ректальной катушки, которая вводится в прямую кишку. При этом всем наполнение мочевого пузыря жидкостью обязательно.
Показания к процедуре
В основном МРТ простаты проводится с целью диагностики такого серьезного заболевания, как рак. После биопсии (гистологического исследования), в случае положительного результата анализа, пациента отправляют на такую процедуру, как МРТ-диагностика предстательной железы с тем, чтобы определить границы распространения раковых клеток, выходят ли они за пределы данной области организма. Кроме этого, МРТ назначается, если существуют признаки наличия простатита (воспаление простаты), а также доброкачественной гиперплазии предстательной железы (аденомы предстательной железы).
При подозрении на распространение болезни, врачи могут назначить МРТ сканирование для выявления:
- поражения раковыми клетками лимфатических узлов;
- наличия опухолевых клеток в тазовых органах и костях;
- метастатического поражения мочевого пузыря.
МРТ предстательной железы рекомендуется каждому мужчине, независимо болезни, которую предполагают врачи. С помощью процедуры можно выявить не только сложные заболевания, которые требуют немедленного лечения, но и врожденные патологии, никак не проявляющиеся симптомами.
Противопоказания для проведения МРТ простаты
- наличие в теле человека ферромагнитных имплантатов;
- присутствие в организме ИВР;
- эндопротезирование (исследование проводится только при наличии сертификата на эндопротез, в котором четко указан состав инородного тела и написано, что его наличие не запрещает проведение МРТ).
Стоимость диагностики, так же, как и МРТ других органов и тканей, зависит от величины исследуемой анатомической области и требуемой толщины срезов. МРТ простаты с контрастом стоит вдвое дороже, т.к. проводятся 2 исследования друг за другом. Перед вторым вводится в вену контрастное вещество.
МРТ простаты что показывает
МРТ остается ведущим способом медицинской визуализации, позволяющим уточнить природу заболеваний в самых сложных случаях. Магнитно-резонансное сканирование – абсолютно безопасное исследование для людей без металла в теле: пациентам с установленными имплантатами (кардиостимулятором, помпой для подачи лекарств, слуховым аппаратом и т.п.) диагностическая процедура противопоказана.
Если в процессе лечения рака простаты выполнялась брахитерапия с вживлением в орган постоянных радиоактивных зерен, изображения на снимках могут быть искажены. В такой ситуации за состоянием опухоли наблюдают с помощью ультрасонографии (включая ТРУЗИ – трансректальное ультразвуковое исследование) и компьютерной томографии (КТ).
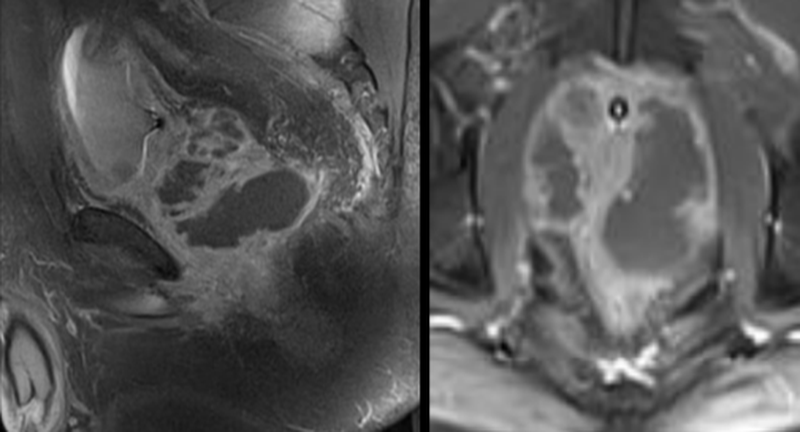
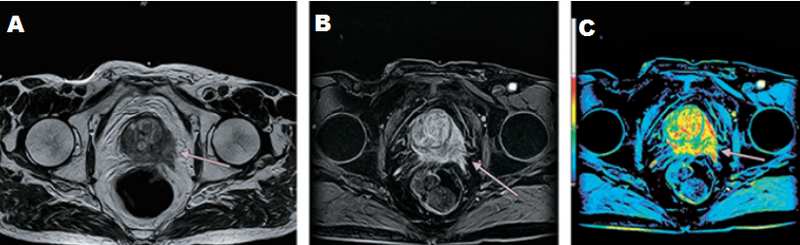 А – магнитно-резонансная томограмма демонстрирует неровность контура капсулы левой доли простаты с распространением мягкотканного компонента за ее пределы (стрелка), Т2 ВИ. В – изображение после динамического введения гадолиния. С – после обработки компьютерной программой – явное усиление интенсивности МР-сигнала в зоне патологии, типичное для неопластического перерождения
А – магнитно-резонансная томограмма демонстрирует неровность контура капсулы левой доли простаты с распространением мягкотканного компонента за ее пределы (стрелка), Т2 ВИ. В – изображение после динамического введения гадолиния. С – после обработки компьютерной программой – явное усиление интенсивности МР-сигнала в зоне патологии, типичное для неопластического перерождения
Наибольшей диагностической ценностью обладают снимки, полученные с помощью мультипараметрической МРТ, объединяющей динамическое контрастирование и диффузно-взвешенные исследования.
Комплексную магнитно-резонансную томографию назначают пациентам с подозрением на злокачественный опухолевый процесс, что позволяет с минимальным риском ошибки оценить патологические очаги в простате и избежать биопсии.
Делают ли МРТ простаты?
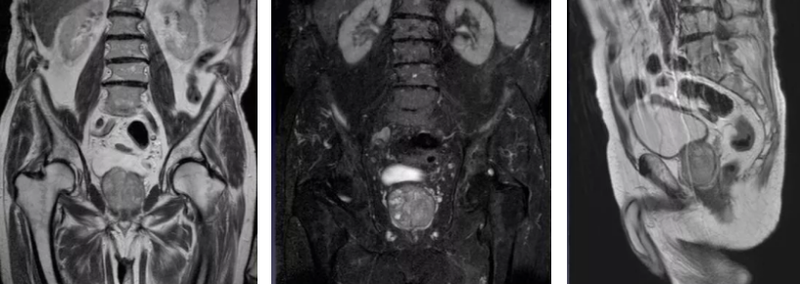 После компьютерной обработки данных врач получает возможность рассматривать предстательную железу и граничащие структуры в нескольких проекциях и режимах
После компьютерной обработки данных врач получает возможность рассматривать предстательную железу и граничащие структуры в нескольких проекциях и режимах
Простата – железисто-мышечный орган мужской репродуктивной системы, напоминающий по форме каштан, весит 25 г. Вертикальный размер около 3 см, горизонтальный – 4 см, в зависимости от возраста параметры нормы вариативны. Основная функция – выработка секрета для поддержания жизнедеятельности и нормальной двигательной активности сперматозоидов. Особенности анатомии (обхват начальной части уретры, прилегание к мочевому пузырю и прямой кишке) обусловливают клинические проявления патологий: дискомфорт в промежности, дизурические расстройства. При значительном увеличении простаты и нарушении уродинамики осложнением развивается острая задержка мочеиспускания и пр.
Магнитно-резонансную томографию предстательной железы преимущественно назначают онкоурологи для получения максимально точного представления об объемном образовании. Тактика ведения пациента опирается на:
- стадию процесса;
- оценку потенциального прогрессирования опухоли;
- своевременную диагностику рецидива;
- выявление подозрительных участков перед планированием биопсии и пр.
Нарушения кровотока, сосудистые мальформации, размер патологического очага менее 0,5 см подразумевают контрастирование. Внутривенное введение усилителя с парамагнетическими свойствами способствует улучшению визуализации.
Заболевания простаты
 МРТ простаты показывает абсцесс
МРТ простаты показывает абсцесс
По снимкам, полученным с помощью МРТ, различают:
- злокачественные новообразования (окончательная верификация происходит исключительно после морфологического исследования, которое позволяет судить о степени дифференциации клеток);
- доброкачественную гиперплазию предстательной железы;
- простатиты (острый, хронический, гранулематозный);
- осложнения патологий (абсцесс, свищ);
- фиброзную трансформацию тканей;
- кисты;
- простатолитиаз (образование конкрементов, очагов кальцификации);
- инфаркт простаты;
- туберкулезное поражение и др.
Кроме исследования предстательной железы МРТ выполняют для диагностики воспалительного, опухолевого процесса в везикулах (семенных пузырьках), стриктуры мочеиспускательного канала, отсевов опухоли яичка и пр.
МРТ предстательной железы: подготовка к исследованию
 Несоблюдение рекомендаций врача может обесценить результаты диагностической процедуры. Подготовка к МРТ простаты – важный этап, которым не стоит пренебрегать.
Несоблюдение рекомендаций врача может обесценить результаты диагностической процедуры. Подготовка к МРТ простаты – важный этап, которым не стоит пренебрегать.
В экстренных ситуациях исследование могут сделать в момент обращения. Но подготовительные мероприятия позволяют в полной мере получить информацию при выполнении диагностической процедуры.
Для обеспечения лучшей визуализации простаты необходимо за 2-3 дня отказаться от газообразующих и провоцирующих запор продуктов и напитков:
- зелени (петрушка, укроп, лук, чеснок, сельдерей и пр.);
- овощей (квашеная, соленая и сырая капуста, горох, нут, фасоль, соя, картофель, томаты);
- фруктов в сыром виде (яблоки, дыни, виноград, манго, абрикосы, персики и пр.);
- жирного мяса и птицы;
- ягод, арбуза;
- сдобной выпечки, черного хлеба;
- кондитерских изделий (пирожных, тортов, конфет и т.п.);
- молока и производных (сливок, сметаны, простокваши, ряженки);
- семечек, орехов;
- сухофруктов;
- грибов;
- пива, игристых вин и другого алкоголя;
- газированной воды, лимонада, крепкого чая и кофе, свежевыжатых соков с мякотью, киселей.
Готовить блюда можно в духовке, путем отваривания, на пару. В рацион включают:
- рис, гречку;
- куриные и индюшачьи грудки, телятину;
- “вчерашний” подсушенный хлеб;
- яйца (омлет или всмятку);
- рыбу;
- кабачки, морковь, лук после термообработки и пр.
Подготовка к МРТ предстательной железы не подразумевает снижение калоража рациона. В день перед исследованием лучше питаться легкими бульонами, допустимы паровые котлеты и другие изделия из фарша, приготовленные с минимальным количеством масла, овощные запеканки, несладкие компоты и травяные чаи.
Очищение кишечника нужно пациентам, страдающим хроническими запорами, если диетическое питание не привело к самостоятельной полноценной дефекации (после обсуждения с лечащим доктором). О приеме препаратов, купирующих явления метеоризма, следует проконсультироваться с врачом: спазмолитики, сорбенты, антиперистальтические средства имеют ряд противопоказаний.
На исследование надо явиться натощак с наполненным мочевым пузырем. Последний прием пищи допустим за 4-6 часов до диагностической процедуры.
Одежда предпочтительнее свободного кроя, без металлических молний, пуговиц и украшений. Не забудьте взять с собой паспорт, выписку из истории болезни, направление врача, результаты предыдущей диагностики (МР- и КТ-сканирований, ТРУЗИ).
При МРТ простаты с контрастированием у 10% пациентов бывают вегетативные реакции: головокружение, слюнотечение, тошнота. Уменьшить степень выраженности побочных эффектов введения гадолиния можно, если перед выходом из дома слегка перекусить.
Показания и противопоказания к МРТ предстательной железы
 Все вопросы, касающиеся исследования, следует обсудить с лечащим врачом
Все вопросы, касающиеся исследования, следует обсудить с лечащим врачом
Магнитно-резонансное сканирование предстательной железы назначают при неоднократном повышении уровня простатспецифического антигена в крови, результатах ТРУЗИ , подозрительных на объемное образование, для уточнения причины хронических тазовых болей, установления степени выраженности воспалительного процесса, исключения осложнений, в рамках динамического наблюдения за недугом, для оценки анатомических особенностей, дифференциации патологий и пр.
Острый неосложненный бактериальный простатит, гиперплазия тканей железы с нормальным уровнем простатспецифического антигена не требуют проведения МРТ или КТ, диагноз устанавливают по симптомам, данным пальцевого ректального исследования, лабораторных анализов, УЗИ.
Жалобы, причины которых достоверно покажет МР-сканирование простаты:
- затрудненность в начале акта мочеиспускания, вялая струя, необходимость натуживания, ноктурия (частое выделение урины в ночные часы малыми порциями), сексуальная дисфункция. При злокачественном характере процесса на продвинутой стадии присоединяются слабость, похудение, потливость, повышение температуры в вечерние часы и пр.;
- выраженный дискомфорт в промежности, внизу живота, ощущение инородного тела в прямой кишке при дефекации, лентообразный стул (при значительном увеличении простаты), эпизоды задержки мочи;
- повышение температуры с ознобом, острая боль, примесь крови, гноя в урине, сперме;
- недержание мочи после операции (простатэктомии или трансуретральной резекции) для выявления повреждения сфинктера, нервных пучков и пр.
Противопоказания к МРТ простаты:
- имплантированные устройства, содержащие металл;
- низкодозная брахитерапия в анамнезе с внедрением радиоактивных зерен в ткани железы;
- острые состояния, требующие реанимационной помощи;
- вес пациента свыше 120 кг (для томографов с закрытым контуром);
- невозможность в течение диагностической процедуры лежать на спине;
- клаустрофобия (при недоступности седации);
- психические и неврологические заболевания, сопровождающиеся неконтролируемой двигательной активностью и пр.
МРТ простаты преимущественно выполняют перед биопсией, что повышает точность диагностики. Если необходимо пройти исследование после инвазивных вмешательств, требуется подождать 3 недели, за это время участки кровоизлияния нивелируются, а ткани заживут.
МРТ простаты, как делают?
 Оптимальный вариант – пройти МРТ предстательной железы на томографе с закрытым контуром с напряженностью магнитного поля от 1,5 Тесла
Оптимальный вариант – пройти МРТ предстательной железы на томографе с закрытым контуром с напряженностью магнитного поля от 1,5 Тесла
Диагностическая процедура включает ряд этапов:
- выяснение противопоказаний во время предварительной беседы;
- подписание добровольного согласия на проведение МРТ простаты;
- сдачу на хранение предметов, содержащих металл (сотовый телефон, платежные карты, ключи, монеты, часы и пр.) ;
- укладку больного на стол томографа, фиксацию конечностей ремнями для предотвращения двигательной активности, размещение магнитных катушек-усилителей над областью малого таза;
- погружение пациента в тоннель томографа, сканирование зоны интереса; введение контрастного вещества в вену осуществляют после серии нативных снимков (если запланировано исследование с усилением);
- описание изображений и выдачу на руки результатов.
За ходом сканирования медперсонал наблюдает через стекло из соседней комнаты, для общения используют микрофон и наушники. На случай экстренной ситуации под рукой у пациента есть тревожная кнопка. Диагностическая процедура без контраста длится 15 минут, с усилителем – 30, подготовка заключения занимает около получаса. Мультипараметрическая МРТ простаты делается дольше, чем обычная.
Расшифровка МРТ простаты
 Заключение МРТ можно забрать в течение часа, если иное не оговорено заранее
Заключение МРТ можно забрать в течение часа, если иное не оговорено заранее
Интерпретация полученных изображений – задача врача-рентгенолога. В протоколе исследования будут отражены все изменения органов и структур малого таза, попавшие в поле зрения. Учитывая, что МРТ выполнялась по поводу простаты, доктор максимально подробно опишет:
- форму, размеры, контуры железы;
- сохранность зональной анатомии;
- локализацию и другие характеристики патологических очагов;
- состояние капсулы предстательной железы и семенных пузырьков;
- положение простатической части уретры, степень компрессии на фоне гиперплазии;
- крупные сосуды малого таза, нейроваскулярные пучки;
- состояние тазовых и паховых лимфатических узлов;
- ректопростатические углы;
- мочевой пузырь, прямую кишку, клетчатку, наличие или отсутствие опухолевого прорастания;
- количество свободной жидкости в малом тазу и пр.
В медицинском центре “ Магнит” в Санкт-Петербурге МР-исследования проводят на аппарате экспертного класса Siemens с напряженностью поля 1,5 Тесла, что достаточно для выполнения любых диагностических задач. Записывайтесь по телефону +7 (812) 407-32-31 и не откладывайте визит – чем раньше будет установлена причина недуга, тем больше шансов на успешное лечение!
 МРТ простаты
МРТ простаты
 МРТ аденомы простаты, цены в СПб
МРТ аденомы простаты, цены в СПб
 МРТ при раке простаты
МРТ при раке простаты





