Лечится ли мужское бесплодие?
Об услуге
При грамотно подобранной терапевтической схеме большинство мужчин после проведенного лечения вполне способны самостоятельно зачать малыша. При невозможности устранить причину бесплодия, шанс на рождение собственного ребенка подарят методы репродуктивной медицины.
Диагноз «мужское бесплодие»
Мужское бесплодие ставят в тех случаях, когда в семенной жидкости мужчины имеются патологические изменения, препятствующие естественному зачатию, или же присутствуют нарушения в механизме доставки спермы во влагалище. О бесплодии говорят в тех случаях, когда пара не может зачать ребенка в течение года активной половой жизни без применения противозачаточных средств.
С бесплодием сталкиваются около 15% пар, планирующих рождение ребенка. Причиной бесплодия являются нарушения в функционировании органов репродукции у мужчины или женщины, или же у обоих партнеров вместе. Последнее наблюдается чаще всего, так как проблемы с зачатием одного из партнеров может компенсироваться сохранной функцией половых органов другого.
Виды бесплодия у мужчин
Существует следующие основные формы мужского бесплодия:
- Идиопатическое, точная причина которого остается не выявленной.
- Сочетанное, когда нарушения в репродуктивной сфере диагностированы и у мужчины, и у его партнерши.
- Первичное: ни одна из партнерш пациента не смогла забеременеть.
- Вторичное: в прошлом у партнерши пациента был факт наступления беременности.
Диагностика репродуктивной функции мужчины разграничивает бесплодие относительно его причины: генетическое, гормональное, иммунологическое либо секреторное бесплодие.
Причины мужского бесплодия
Мужской фактор в проблемах с зачатием составляет примерно 30-40% , причем рост заболеваемости увеличивается с возрастом. Это связано не только с физиологическим снижением фертильности, но и многими другими факторами. Причиной бесплодия у мужчины может стать медицинский фактор, факторы внешней среды, образ жизни.
В первую группу причин, вызывающих мужское бесплодие, входят:
- варикоцеле;
- нарушения эякуляции;
- иммунные причины бесплодия;
- неопущение яичек;
- гормональный дисбаланс;
- доброкачественные и злокачественные опухоли;
- обструкция семявыносящих путей;
- хромосомные аномалии;
- проблемы сексуального характера;
- бесконтрольный прием некоторых медикаментов;
- перенесенные операции.
Различные нарушения эякулята классифицируются следующим образом:
- Асперматизм (разновидность анэякуляторного сношения) — полное отсутствие эякулята.
- Аспермия — полное отсутствие как сперматозоидов, так и клеток сперматогенеза в эякуляте.
- Азооспермия — отсутствие в эякуляте сперматозоидов при наличии клеток сперматогенеза.
- Олигозооспермия — концентрация сперматозоидов менее 20 млн/мл.
- Астенозооспермия — менее 50% сперматозоидов с движением категории “а”+ “в” или менее 25% категории “а”.
- Тератозооспермия — менее 50% морфологически нормальных сперматозоидов или менее 30% с нормальной морфологией головки.
- Некрозооспермия — преобладание в эякуляте мёртвых сперматозоидов, встречается реже.
- Олигоастенотератозооспермия — нарушение всех трёх показателей.
Установив точную причину бесплодия , врач-андролог подбирает индивидуальную схему лечения.
Оставьте заявку или позвоните нам в клинику, чтобы записаться на прием к андрологу.
Курение не вредит мужской плодовитости
Но факты говорят о том, что у курильщиков шансы на зачатие на 30% ниже, чем у не курящих.
Возраст мужчины не имеет значения
Но последние исследования показали, что с возрастом возможность зачатия уменьшается, мало того увеличивается риск рождения ребенка с аутизмом и шизофренией.
Мужчина здоров, значит здорова и сперма
Разочаруем: только 14% вашей спермы пригодно полностью и может двигаться быстро в нужном направлении. Но отрадно то, что для оплодотворения нужен всего один самый проворный сперматозоид.
Плодовитость не зависит от веса мужчины
Ожирение влияет на увеличение выработки эстрогена и снижение выработки тестостерона, что приводит к снижению количества сперматозоидов.
Стоимость услуг
Принимаются к оплате наличные и пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Другие услуги клиники
- Лечение тератозооспермии
- Стимуляция сперматогенеза
- Лечение азооспермии
- Операция при варикоцеле
- Лечение олигозооспермии
- Лечение нарушений сперматогенеза
Ведущие специалисты

Сулейманов Рустам Вагиф Оглы

Храбров Тимур Юрьевич
- Уролог – андролог, к.м.н.
- Стаж работы 19 лет.
- Отзывы о враче ( 8 )

Мещерякова Елена Александровна
- Уролог-андролог
- Стаж работы 13 лет.
- Отзывы о враче ( 10 )

Гусейнов Джавид Эльшанович
- Уролог – андролог
- Стаж работы 5 лет.
Методы диагностики бесплодия у мужчин
Диагностический алгоритм при подозрении на проблемы с зачатием включает:
- обследование на инфекционные заболевания мочеполовой системы — мазок из уретры, бактериальный посев семенной жидкости, исследование секрета предстательной железы;
- анализ на наличие антиспермальных антител;
- исследование уровня половых гормонов в крови;
- общеклиническое обследование — общий анализ крови и мочи, анализ на уровень глюкозы натощак;
- биохимический скрининг — липидограмма, печеночные и почечные пробы;
- генетическое исследование на скрытые мутации;
- ультразвуковое сканирование органов малого таза и мошонки.
Особенности лечения мужского бесплодия
Лечение мужского бесплодия — задача врача-андролога. В первую очередь, мужчинам, страдающим бесплодием, рекомендуют нормализовать режим дня. Важно не перетруждаться, соблюдать режим труда и отдыха, устранить профессиональные и бытовые вредности. Также нужно нормализовать сон, длительность которого должна составлять не менее 8 часов. Всем пациентам рекомендуют витаминотерапию, нормализацию питания.
Экспертное мнение врача

При бесплодии, сопровождающемся нарушением выработки сперматозоидов, показана терапия болезней органов половой системы, коррекция гормонального дисбаланса, в некоторых случаях — заместительная терапия половыми гормонами. Объем лечения определяется индивидуально, в зависимости от причин заболевания, результатов дополнительного обследования, индивидуальных особенностей пациента.
Если у одного из партнеров имеются признаки воспалительных заболеваний репродуктивной системы, обследование и терапия показаны обоим. При этом важно не только убить бактерии, но и найти и устранить их первоисточник. После антибактериального и противовоспалительного лечения показан курс общеукрепляющей терапии. Некоторые инфекционные заболевания, ставшие фактором мужского бесплодия, требуют длительной терапии. Критерием выздоровления при инфекционных заболеваниях органов репродукции является нормализация показателей спермограммы. Если же несмотря на адекватную терапию устранить проблемы с зачатием не удается, больному показана стимулирующая гормональная терапия.
Гормональная терапия
Гормонотерапия мужского бесплодия показана с целью стимуляции после лечения основных заболеваний, при нарушении подвижности половых клеток, реже — как основная терапия.
Заместительная гормонотерапия показана в следующих случаях:
- гипогонадизм — функциональная недостаточность яичек, сопровождающаяся снижением выработки половых гормонов;
- нарушения подвижности сперматозоидов неизвестного происхождения;
- гипоандрогения.
В зависимости от механизма действия гормонотерапия может быть блокирующей и стимулирующей. В первом случае пациент принимает лекарства, которые подавляют выработку половых клеток. Через несколько месяцев препарат отменяют, качество спермы улучшается. Стимулирующая гормонотерапия, как способ лечения мужского бесплодия, заключается в приеме небольших доз гормонов. Лекарства благотворно влияют на обменные процессы, но не влияют на функционирование гипоталамо-гипофизарной системы. Минимальная длительность курса гормонотерапии — 9 месяцев. Контроль эффективности проводится раз в 3 месяца.
Лекарство, доза и схема терапии подбираются индивидуально и зависят от факторов, которые привели к бесплодию, индивидуальных особенностей пациента, наличия сопутствующей патологии. Также учитываются признаки заболевания у конкретного больного.
Если количество сперматозоидов в 1 мл семенной жидкости менее 5 млн, а подвижных форм — менее 20%, гормональная терапия рассматривается как бесперспективная методика.
Оперативные вмешательства
Хирургические вмешательства показаны при варикоцеле, крипторхизме, паховых грыжах и других заболеваниях, приведших к бесплодию. При варикоцеле вены семенного канатика перевязывают или склерозируют при помощи современных лекарственных средств. В результате застойные явления в яичке исчезают, обмен веществ нормализуется, выработка сперматозоидов приходит в норму. При одностороннем процессе прогноз операции благоприятный, при двустороннем может потребоваться дополнительная лекарственная терапия. Среди методов лечения варикоцеле выделяется лапароскопическая операция и микрохирургический метод (операция Мармара).
Цель операции при крипторхизме — опустить яички в мошонку. Оптимально проводить вмешательство в возрасте до двух лет — только так можно предупредить необратимые нарушения сперматогенеза и снизить проблемы с зачатием после взросления к минимуму. Операция, проведенная после трех лет, менее результативна. Дополнительная терапия крипторхизма гонадотропными гормонами малоэффективна. При операциях по поводу пахово-мошоночных грыж важно свести к минимуму вероятность повреждения семенного канатика. Если операция проведена успешно, то в будущем проблем с зачатием возникнуть не должно.
При гипоспадии у мужчин достаточно провести пластическую операцию по восстановлению мочеиспускательного канала. В результате сперма в момент эякуляции будет попадать в шейку матки. При обструкции уретры хирурги накладывают анастомоз между нормальными участками канала. Как правило, такие операции выполняются эндоскопически.
ЭКО при мужском факторе бесплодия
При наличии сексуальных проблем, препятствующих попаданию семенной жидкости во влагалище, паре показана искусственная инсеминация. Метод также эффективен в тех случаях, когда к бесплодию привели легкие нарушения сперматогенеза. Сперму мужа можно заморозить при сверхнизких температурах и со временем использовать по назначению. Такую тактику рекомендуют перед началом длительной терапии, особенно при злокачественных опухолях, перед приемом цитостатиков и радиотерапии. Кроме того, искусственную инсеминацию можно применять при больших гидроцеле, крупных пахово-мошоночных грыжах, выраженной гипоспадии.
Если проблемы с зачатием обусловлены отсутствием сперматозоидов в семенной жидкости, отсутствием подвижных половых клеток, олигоспермией третьей степени и другими тяжелыми нарушениями сперматогенеза, паре рекомендуют инсеминацию спермой донора. Еще одна вспомогательная репродуктивная технология, помогающая забеременеть при мужском бесплодии — экстракорпоральное оплодотворение. Для выполнения ЭКО с ИКСИ (интрацитоплазматической инъекцией сперматозоидов) достаточно иметь несколько подвижных половых клеток. ЭКО с ИМСИ позволяет выбрать для оплодотворения наиболее правильный в морфологическом плане сперматозоид, а ЭКО с ПИКСИ — выбрать функционально полноценные клетки. Если же в семенной жидкости половых клеток не обнаруживается, пациенту предлагают биопсию яичка. Зачастую в биоптате находят половые клетки, пригодные к зачатию.
- Адаскевич В.П. Заболевания, передаваемые половым путем. Витебск,1996.
- Ворник Б.М. Мужское бесплодие: проблемы классификации и диагностики // Пробл. репр. 1996. -№ 2.
- Эффективность хирургической коррекции варикоцеле при нарушении фертильности мужчин / Тер-Аванесов Г.В., Горюнов В.Г., Буров В.Н. и др. // Пробл. репр. 1996. -№ 2.
- Корякин М.В., Акопян А.С, Мужское бесплодие: диагностика и лечение // Вест. Рос. ассоц. акуш.-гинекол. -1997. № 2.
Текст подготовлен врачом урологом-андрологом Мещеряковой Еленой Александровной.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Бесплодие: причины, симптомы, лечение
СОДЕРЖАНИЕ:
Бесплодие, как мужское, так и женское, является сложной, нередко – комплексной медицинской проблемой, с которой, по статистике, сталкивается до 17% жителей и жительниц России, причем это показатель постоянно растет. В 2015 году он достигал 15%. Это, к сожалению, общемировая тенденция; научное и медицинское профессиональное сообщество постоянно ищет новые и совершенствует старые методы борьбы с бесплодием. Чем они могут помочь парам, которые уже отчаялись стать родителями?
Бесплодие: научное определение и характеристики

С точки зрения науки и медицины, бесплодие – это неспособность мужчины и женщины, находящихся в репродуктивном возрасте, при регулярной половой жизни зачать ребенка. Тем самым, речь не идет о парах, которые, например, вынуждены долго жить в разлуке или о людях, чей возраст еще не достиг или уже пересек границу репродуктивного – она определяется как интервал между 18-20 и 35-39 годами жизни. Иногда границу репродуктивного возраста отодвигают до 40-45 лет.
Однако есть некоторое различие в репродуктивном возрасте мужчин и женщин. У мужчин это длительный непрерывный период жизни, а у женщин он разделяется на три 3 этапа:
 |
ранний: от первой менструации до 20 лет – организм женщины способен к зачатию, вынашиванию и родам, однако он еще не до конца сформирован, что приводит к осложнениям во время беременности и родов, тяжелым токсикозам, повышенному риску выкидыша и т.д. |
 |
оптимальный: от 20-21 до 35-36 лет – в этот период организм женщины уже полностью сформировался, достиг пика здоровья, гормональный фон благоприятен для зачатия, и у женщин достаточно сил для вынашивания ребенка. После родов такие матери быстрее возвращаются в форму, к тому же их психологическая готовность к уходу за ребенком значительно выше, равно как и обеспеченность. |
 |
поздний: от 35-36 лет и до наступления менопаузы (45-55 лет) – начинается угасание репродуктивной функции, женщина уже труднее справится с вынашиванием, родами и послеродовым восстановлением, снова растет опасность осложнений у ребенка и матери. |
Итак, с такой точки зрение бесплодием является нарушение нормального протекания репродуктивного возраста, когда мужчина и женщина по ряду причин не могут зачать ребенка.
Причины бесплодия: понятие фертильности

Фертильность – это способность зрелого человека (и мужчины, и женщины) произвести на свет потомство. Чаще всего бесплодие является следствием проблем с фертильностью; соответственно, врачи и ученые уделяют особое внимание разработке методов возвращения фертильности людям, которые не могут зачать ребенка. Здесь тоже есть существенная разница между мужчинами и женщинами.
Мужская фертильность определяется фертильностью сперматозоидов, т.е. их способностью к оплодотворению яйцеклетки. Для выявления качества спермы и уровня фертильности у мужчин используется спермограмма – ее часто назначают с целью выяснения, нет ли у мужчины каких-либо заболеваний, препятствующих оплодотворению.
У женщин фертильность разделяется на высокую, среднюю и низкую и включает в себя 3 аспекта:
- способность зачать,
- способность выносить ребенка,
- способность его родить.
Проблемы на любом этапе могут стать причиной бесплодия. Кроме того, зачатие у женщины связано с протеканием такого процесса как овуляция. Это процесс, в результате которого яйцеклетка выходит из яичника после разрыва фолликула и попадает в маточную трубу. Находясь в яйцеводе ( фаллопиевой трубе ), яйцеклетка может оплодотвориться и сохраняет эту способность около суток. При отсутствии оплодотворения она погибает за 24 часа.
Овуляцией управляет гипоталамус , регулирующий работу передней доли гипофиза . Гипоталамус выделяет гормон гонадотропин-рилизинг, который стимулирует гипофиз к производству гонадотропных гормонов – лютеинизирующего и фолликулостимулирующего. Созревая, фолликул начинает выделять эстрогены – комплекс гормонов, влияющих на репродуктивные органы. Эти гормоны опять-таки стимулируют выработку гипофизом лютеинизирующего гормона. При любом нарушении этих сложных гормональных процессов возникают проблемы с зачатием ребенка. Вот почему ни в коем случае нельзя самостоятельно назначать себе гормональные средства! Только врач после проведения всех анализов может выяснить, какой процесс нарушен и каким образом это можно откорректировать.
Причины бесплодия: общие, мужские и женские

Причин, которые нарушают нормальный менструальный цикл у женщины или выработку спермы у мужчины, довольно много. Среди них есть общие факторы, которые негативно влияют на способность к зачатию у обоих полов:
- алкоголизм, курение, наркомания,
- избыточный вес или существенный недостаток веса,
- влияние химических соединений или радиоизлучения,
- венерические болезни и заболевания мочеполовой системы,
- тяжелые болезни: сахарный диабет, вирусный гепатит,
- осложнения после перенесенный в детстве инфекционных заболеваний (свинки, краснухи).
Причины мужского бесплодия:
- тесное белье,
- чрезмерные физические нагрузки,
- нехватка витамина С и цинка,
- частое воздействие повышенной температуры на наружные половые органы,
- прием анаболических стероидов, антибиотиков и иных лекарств,
- воспаление простаты и мочеточников,
- гормональными нарушениями, который являются одной из самых распространенных причин гибели сперматозоидов; кстати, из-за подобных нарушений семенники могут не производить новые сперматозоиды,
- варикоз (расширение) сосудов в яичках и семенном канатике, из-за чего повышается температура в этих органах, и сперматозоиды гибнут,
- врожденные аномалии – например, перекручивание и неопущение яичек, а также прочие генетические патологии,
- доброкачественные и злокачественные новообразования в яичках,
- причины сексуального генеза: преждевременная эякуляция, недостаточная эрекция или ее отсутствие.
Причин женского бесплодия не меньше, и они разделяются на группы. В зависимости от того, какой группой причин было вызвано женское бесплодие, врач назначает лечение. Определить причину самостоятельно чаще всего невозможно, т.к. это требует проведения анализов и диагностических исследований.
Читайте также:
- Эндокринное бесплодие – первая группа причин: проблемы с гормонами. Нарушения функционирования щитовидной железы, гипофиза, поликистоз яичников, повышенный уровень мужских половых гормонов, который также может вызвать нечувствительность к инсулину, повышенный или пониженный уровень пролактина, ранний климакс – все это является препятствием к зачатию,
- Физиологическое бесплодие – миома матки, эндометриоз, непроходимость маточных труб, которую может вызывать что угодно (от хирургического вмешательства до вирусов, бактерий, венерических болезней), спайки, врожденные аномалии строения матки,
- Психологическое бесплодие – страх перед будущим, депрессия, хроническая усталость, постоянные стрессы тоже могут стать причиной бесплодия,
- Иммунологическое бесплодие – иногда иммунная система женщины дает сбой и начинает вырабатывать антитела для уничтожения сперматозоидов.
Методы борьбы с бесплодием

Как победить бесплодие? И для мужчин, и для женщин этот сложный путь всегда начинается с диагностики у врача. Основной симптом бесплодия – неспособность зачать, выносить и родить ребенка, но установить причину происходящего можно лишь с помощью диагностических процедур и сбора анализов. Только после этого врач сможет назначить лечение. При этом важно понимать: есть относительное бесплодие, которое можно вылечить с помощью приема лекарств или хирургического вмешательства. Но есть и абсолютное бесплодие, при котором женщина никогда не станет матерью, а мужчина – отцом естественным путем.
Для мужчин важными диагностическими процедурами являются спермограмма, рентген и УЗИ мошонки и простаты (ТРУЗИ), генитография (исследование мест сужения семенных протоков), биопсия яичек, а также лабораторная диагностика: на венерические заболевания путем взятия мазка из уретры, секрета простаты, анализов крови, в том числе на уровень гормонов. По итогам диагностики врач назначает лечение, в которое могут входить:
- курс приема препаратов (например, Ультрафертил плюс),
- курс лечебных процедур,
- коррекция образа жизни (отказ от алкоголя и курения, правильное питание, прием витаминов),
- хирургическое вмешательство.

Катетер с мягким кончиком для гистеросальпингографии – Softinjector, Fr 5
Fertiram Softinjector – для диагностики наличия и проходимости маточных труб с помощью рентгеноконтрасной жидкости
Мужское бесплодие: причины и лечение
 На долю мужского фактора приходится почти 40–45 % всех причин бесплодия. Лечение бесплодия у мужчин нередко затруднено в связи с более сложной диагностикой заболевания.
На долю мужского фактора приходится почти 40–45 % всех причин бесплодия. Лечение бесплодия у мужчин нередко затруднено в связи с более сложной диагностикой заболевания.
Фертильность мужчины, то есть его способность к зачатию, обусловлена в большей мере количеством активных сперматозоидов. В норме их должно быть не менее 20 млн/мл. Как минимум половина должна сохранять подвижность спустя 2 часа после эякуляции, и не менее половины должно оставаться жизнеспособными через сутки. Только в этом случае мужчина способен зачать ребенка естественным путем. В противном случае ему может быть поставлен диагноз бесплодие.
Таким образом, значение имеет не только количество сперматозоидов, но и их активность и «живучесть». Нередки случаи, когда мужчины, количество сперматозоидов у которых было значительно ниже нормы, оставались фертильными благодаря высокой подвижности сперматозоидов. И, наоборот, имея достаточное количество сперматозоидов, но с низкой активностью, мужчина может не зачать ребенка и будет нуждаться в лечении.
Формы мужского бесплодия
В зависимости от локализации нарушения существуют такие формы мужского бесплодия:
- Секреторное — нарушение выработки сперматозоидов в результате заболевания яичек.
- Экскреторное — нарушение выведения семенной жидкости в результате нарушений в семявыводящих путях.
- Иммунологическое — иммунная система не принимает сперматозоиды. Причины — травмы, воспаления, опухоли.
- Сочетанное — совокупность двух и более вышеуказанных состояний.

Причины мужского бесплодия
Среди причин, вызывающих мужское бесплодие, существенное значение имеет сниженная концентрация сперматозоидов в эякуляте либо их полное отсутствие. Это может быть вызвано следующими факторами:
- отсутствие семенных протоков или их непроходимость;
- варикоцеле — патологическое расширение вен семенника, способствующее ухудшению оттока крови от яичка, что, в свою очередь, повышает температуру в мошонке и нарушает сперматогенез;
- повреждение тестикул;
- постоянное ношение узких джинсов или плавок, частое посещение парилки или сауны, что также вызывает повышение температуры в мошонке;
- сидячая работа.
Снижению количества сперматозоидов и развитию мужского бесплодия способствуют как чрезмерно активная половая жизнь (более 1 раза в сутки), так и длительное воздержание.
Агглютинация, то есть склеивание сперматозоидов, периодически наблюдается у многих мужчин, но, как правило, в большинстве случаев это явление преходящее. Однако у некоторых пациентов агглютинация происходит регулярно, что говорит о наличии в организме инфекции или аутоиммунной реакции. Подобная патология нередко становится причиной мужского бесплодия.
Причиной подобной патологии могут быть вялотекущие воспалительные процессы при везикулите, простатите или ферментной недостаточности. Лечение мужского бесплодия в этом случае начинается с устранения изначальной причины патологического процесса.
При этой патологии выброс спермы происходит в мочевой пузырь. Такое явление наблюдается, например, при сахарном диабете, различных неврологических расстройствах или после оперативного вмешательства по удалению простаты.
Причинами подобных нарушений являются травматические повреждения яичек, тяжелые аллергические реакции, операции на яичках, перенесенный эпидемический паротит (свинка), применение некоторых лекарственных препаратов, воздействие ионизирующей радиации. Лечение мужского бесплодия в этом случае представляет наибольшую сложность.
На подвижность сперматозоидов может повлиять множество факторов, среди которых самые распространенные — алкоголь, курение. Вредные привычки способствуют снижению уровня гормона тестостерона в крови, вызывают снижение потенции и либидо и, соответственно, мужское бесплодие.
Нередко мужское бесплодие обусловлено врожденными аномалиями развития органов репродуктивной системы. В числе самых распространенных:
- крипторхизм,
- монорхизм,
- анорхизм,
- гипоплазия яичек,
- гипоспадия,
- хромосомная патология,
- синорхидия и т. д.
Причинами подобных патологий могут стать перенесенные тяжелые заболевания: пневмония, венерические заболевания, малярия.
Симптомы мужского бесплодия
Заметить что-то особенное в изменении самочувствия и сказать о бесплодии не может ни один врач. Главный симптом – это отсутствие беременности женщины в течение года без использования любых контрацептивов.
О том, что зачатие не наступает из-за мужчины, можно заподозрить по таким симптомам:
- болезненность или затруднение мочеиспускания;
- болезненность эякуляции;
- затруднения в достижении эрекции и др.
Диагностика бесплодия у мужчин
Основной способ — это сдать спермограмму. Данная методика дает возможность обнаружить качественные и количественные отклонения, при этом такой анализ не покажет иммунологического бесплодия. Он также не способен объяснить происхождение обнаруженных изменений в анализе. Поэтому конкретные анализы при мужском бесплодии должен назначать только специалист.
В идеале обследования и лечение должны быть комплексными. То есть семейную пару необходимо обследовать у нескольких специалистов разных профилей. Как показывает практика, такая стратегия является наиболее эффективной.
В комплексную диагностику могут быть включены такие методы исследования:
- биохимическое исследование крови;
- расширенная спермограмма;
- биохимический анализ спермы;
- биохимическое исследование простатического секрета;
- ПЦР-диагностика;
- MAR-тест;
- исследование гормонального профиля крови;
- УЗИ и др.
Лечение мужского бесплодия
О том, каким должно быть лечение бесплодия у мужчины, может знать только врач. Именно специалист в каждом конкретном случае определяет причину и назначает соответствующую терапию. Основными методами лечения являются:
- оперативные вмешательства;
- консервативные методы;
- вспомогательные технологии репродукции.
В качестве консервативного метода лечения могут быть назначены:
- гормональные препараты;
- антибактериальная терапия;
- противовирусная терапия;
- ультразвуковая терапия.
В некоторых случаях устранение проблемы мужского бесплодия может быть проведено только хирургическим путем.
К хирургическим методам лечения бесплодия можно отнести:
- лапароскопическую варикоцелэктомию;
- микрохирургическую инвагинацию эпидидимовазостомы;
- вазовазостомию;
- вазоэпидидимостомию;
- резекцию выходящих отделов семявыбрасывающих протоков;
- склеротерапию.
Лечение мужского бесплодия в любом возрасте представляет собой весьма трудную задачу, что зачастую обусловлено сочетанием нескольких факторов одновременно. В связи с этим эффективность терапии в большей мере зависит от точности диагностики. Национальный центр репродукции «ЭКО-Содействие» располагает современным диагностическим оборудованием, с помощью которого можно установить истинную причину мужского бесплодия.
Выбор метода лечения осуществляется индивидуально, с учетом особенностей патологии, степени ее выраженности, общего состояния здоровья пациента. Если терапия не дает результата, специалисты помогут выбрать подходящую программу ЭКО.
Мужское бесплодие
Мужское бесплодие: причины, диагностика, лечение и профилактика.
Какая пара расценивается как бесплодная?
Диагноз бесплодия может быть поставлен сексуально активной паре не предохраняющейся в течение года и не имеющей детей. По статистике 25% супружеских пар не достигают беременности в течение первого года. 15% обращаются за медицинской помощью и 5% так и остаются бесплодными. В 50% случаев бесплодие пары обусловлено нарушением фертильности у мужчины. Таким образом, в настоящее время почти каждая пятая пара сталкивается с проблемой зачатия. В целом по всему миру наблюдается снижение качества спермы у мужчин. Во многих регионах России также наблюдается тенденция к росту числа бесплодия.
Причины мужского бесплодия?
Причинами мужского бесплодия могут быть врожденные и приобретенные факторы или внешние и внутренние. В большинстве случаев причины мужского бесплодия приобретенные — это инфекции мочеполовой системы, варикоцеле, иммунные, эндокринные нарушения.
К внешним факторам можно отнести плохую экологию, неправильный образ жизни и питания, стрессы, вредные привычки (курение, алкоголь). К внутренним факторам различные урологические заболевания. Лишь у одного мужчины из десяти бесплодие связано с генетическими, эндокринными и анатомическими факторами. Примерно половина случаев причин мужского бесплодия достаточно хорошо лечатся.
В некоторых случаях причина мужского бесплодия может быть неустановленна – идиопатическое бесплодие.

Диагностика мужского бесплодия?
Диагностикой мужского бесплодия занимается врач уролог-андролог. Оценку мужской фертильности начинают с анализов спермограмма и MAR-тест. Анализы спермограмма и MAR-тест, как правило, выполняются последовательно дважды с промежутком в две недели. В случаях с выраженным снижением показателей спермы или когда в анамнезе супружеской пары имеются выкидыши и замирания беременности, врач уролог-андролог может назначить более углубленное обследование спермы на наличие фрагментации ДНК в сперматозоидах (метод TUNEL) или электронно-микроскопическое исследование сперматозоидов (ЭМИС). Параллельно обязательно обследуется и исключается женский фактор.
Важную роль в обследовании играет сбор анамнеза и осмотр пациента. Сбор анамнеза позволяет оценить наличие факторов риска, а также индивидуальные поведенческие особенности влияющие на развитие мужского бесплодия. Собирается полный медицинский анамнез, включая хирургические операции, лекарственная непереносимость и аллергоанамнез, учитывается принимает ли пациент постоянно какие либо препараты. Во время осмотра внимание уделяется состоянию половых органов. Отмечают положение наружного отверстия уретры, проводят пальпацию яичек, оценку их размеров, наличие семявыносящих протоков и состояние придатков яичек. Исключается наличие варикоцеле. Оцениваются вторичные половые признаки: строение тела, рост волосяного покрова, развитие грудных желез. Ректально оценивается предстательная железа. Осмотр половых органов врач уролог-андролог может дополнить или по факту заменить современными методами обследования, которые позволяют заглянуть внутрь органа и оценить состояние всей репродуктивной системы.
Основные причины мужского бесплодия? Рассмотрим наиболее часто встречающиеся причины мужского бесплодия.
Варикоцеле – расширение вен лазовидного сплетения. В 30% случаев заболевание встречается среди бесплодных мужчин. Варикоцеле с возрастом способно ухудшать сперматогенез у мужчин. Как правило, протекает без симптомно и лишь в 10% при заболевании возникает болевой синдром. Варикоцеле лечится хирургическим путем. Варикоцелэктомия рекомендуется пациентам при возникновении болевого симптома и пациентам с бесплодием.
Крипторхизм – заболевание, при котором происходит нарушение опущения яичек в мошонку. Опущение яичек в мошонку у мальчиков происходит к моменту рождения или в первые три месяца жизни. В 1% случаев опущение яичек в мошонку не происходит. Крипторхизм связан с дисгенезией гонад и является фактором риска возникновения рака яичка и бесплодия. Не опущено может быть как одно яичко, так и оба яичка. У пациентов с крипторхизмом в анамнезе часто диагностируют азооспермию или олиго-астено-тератозооспермию разной степени выраженности. Лечение крипторхизма – операция орхипексия, низведение не опустившегося яичка в мошонку.
Половые инфекции и воспалительные заболевания — одни из частых причин снижения мужской фертильности. Половые инфекции и воспалительные заболевания исключают при появлении в сперме пиоспермии (лейкоспермии) и гемоспермии. Всем пациентам планирующим зачатие или уже с неудачными попытками зачатия в анамнезе показано обследование на заболевания передающиеся половым путем методом ПЦР и бактериологический посев спермы. Появление урогенитальных инфекций и воспаления может снижать фертильность и приводить к снижению оплодотворяющей способности сперматозоидов. При инфекциях передаваемых половым путем и воспалениях увеличивается риск фрагментации ДНК в сперматозоидах.
Простатит – воспалительный процесс в предстательной железе. При простатите повышаются лейкоциты в соке простаты. Простатит может протекать остро и хронически. Хронический простатит, как правило, протекает без жалоб. Лечение простатита основано на проведении противовоспалительной терапии, совместно с которой для получения более длительной ремиссии заболевания используют ректальный массаж предстательной железы и физиопроцедуры на область предстательной железы.
Эректильная дисфункция — неспособность мужчины развивать и поддерживать эрекцию во время полового акта. Лечение эректильной дисфункции основано на выявлении причины заболевания и может быть консервативным и хирургическим.
Эндокринные факторы (гепергонадотропный гипогонадизм, гипогонадотропный гипогонадизм, гиперпролактинемия) — при ухудшении показателей спермограммы мужчинам показано обследование уровня половых гормонов.
Мужской гипогонадизм – это функциональная недостаточность яичек, которая сопровождается снижением уровня тестостерона. Всем мужчинам с бесплодием проводят гормональный скрининг (определяют уровень половых гормонов). При выраженной патоспермии и изменениях уровня половых гормонов пациентам обязательно показано исключение генетических факторов бесплодия.
Возрастной андрогенный дефицит — возрастное снижение выработки тестостерона у мужчин, что снижает качество жизни мужчины. Заболевание может начинаться с 35-40 лет. Характеризуется снижением уровня общего тестостерона и повышением уровня ГСПГ. Течение заболевания медленное, всегда индивидуальное. При возрастном андрогеном дефиците основные причины обращения к урологу-андрологу — это снижение качества жизни по таким показателям как низкое либидо, появление эректильной дисфункции, депрессия, снижение активности, приливы и повышенная потливость, остеопароз, ожирение, выпадение волос, гинекомастия и т.д. Лечение заболевания сводится к гормонзаместительной терапии.
Гиперпролактинемия — это повышение уровня пролактина в крови. Гиперпролактинемия может протекать безсимптомно или проявляется снижением либидо, эректильной дисфункцией, бесплодием, гинекомастией, головными болями, снижением зрения, повышением раздражительности. Лечение гиперпролактинемии это нормализация уровня пролактина в крови и увеличение выработки тестостерона у мужчины.
Иммунологические причины — повышение уровня антиспермальных антител в сперме. Аутоиммунные реакции против сперматозоидов возникают в результате нарушения целостности гематотестикулярного барьера. Диагностику иммунного фактора бесплодия проводят всем пациентам с бесплодием. Совместно с анализом спермограмма в обязательном порядке назначается анализ MAR-тест (с IgG и IgA). Лечение иммунного фактора это устранение причин приведших к увеличению антиспермальных антител.
Мужское бесплодие
Мужское бесплодие – это нарушение репродуктивной функции, которое выражается в невозможности иметь ребенка.
В Центре Вспомогательных Репродуктивных Технологий Вы можете воспользоваться услугами донорства сперматозоидов с помощью экстракорпорального оплодотворения или искусственной инсеминации. Подробную информацию Вы можете узнать по номеру +7 (351) 214-88-44 , кроме того Вы можете пройти анализ спермограммы.
Существует ряд факторов, которые могут привести к бесплодию у мужчин.
Нарушения спермограммы
У многих мужчин бесплодие связано с патологией сперматозоидов. Во время полового акта миллионы сперматозоидов попадают во влагалище, но лишь несколько сотен смогут приблизиться к яйцеклетке и получить шанс оплодотворить ее. Многие факторы играют роль в определении того, удастся это или нет:
- Количество сперматозоидов
- Подвижность (способность двигаться)
- Морфология (определяет направление и качество движения)
- Размер и форма.
Функциональные нарушения
Имейте в виду, что образ жизни может влиять на Вашу фертильность. Вы можете попробовать временно изменить Ваш образ жизни, чтобы посмотреть, изменится ли :
- Потребление алкоголя и курение вносят равный вклад как в мужское, так и в женское бесплодие. Сочетание этих двух факторов оказывает еще больший вред.
- Дефицит массы тела, избыточный вес или ожирение могут снизить фертильность.
- Длительное воздействие тепла — работа в «горячем цеху», прием горячих ванн и парных может привести к снижению качества спермы.
- Любриканты, например вазелин или вагинальные кремы, могут повлиять на качество спермы.
- Большое количество кофеина (более 200 мг в день, или около семи чашек кофе). Знайте, что некоторые кофейные напитки могут содержать до 560 мг кофеина в одной чашке.
- Воздействие на рабочем месте токсичных веществ, таких как пестициды, радиоактивные вещества, рентгеновские лучи, электромагнитные или микроволновые воздействия могут привести к нарушениям сперматогенеза.
- Некоторые лекарства для лечения заболеваний и высокого артериального давления могут вызывать бесплодие у мужчин.
- Сидячий и малоподвижный образ жизни, низкий уровень физической активности, хроническая усталость и стрессы могут значительно снизить фертильность спермы.
- Ношение стесняющих движение брюк и трусов.
Органические нарушения
Если проблема не связана со спермограммой, то, возможно, существуют некоторые органические нарушения, вызывающие бесплодие у мужчин:
- Обтурационное — состоянии, при котором продвижение сперматозоидов по семявыносящим путям с одной или обеих сторон становится невозможным вследствие заболеваний и пороков развития мочеиспускательного канала и придаточных половых желез, врожденной или приобретенной закупорки семявыносящих путей. Причинами могут стать половые инфекции, травмы мужских половых органов.
- Эректильная дисфункция — неспособность к возникновению или сохранению эрекции.
- Неопущение яичка — яичко не достигло своего нормального положения в области мошонки, в результате чего оно может функционировать неправильно и, возможно, не вырабатывает сперматозоиды.
- Варикоцеле — наиболее распространенная причина мужского бесплодия, происходит тогда, когда варикозные вены вокруг яичек препятствуют выработке сперматозоидов.
Иммунный фактор
Проявляться в виде аутоиммунного процесса в организме мужчины — формирование иммунитета к собственным сперматозоидам (например, после травмы яичек).
Семейный и медицинский анамнез
Поговорите со своим партнером и уточните, нет ли у него следующих проблем. Ниже перечислены факторы, которые могут привести к нарушению зачатия:
- Травмы мужских половых органов
- Свинка (эпидемический паротит) после полового созревания
- Хирургическое вмешательство на мужских половых органах в анамнезе
- Воспалительные заболевания предстательной железы
- Водянка яичка (избыточное образование и задержка жидкости в оболочках яичка, увеличение мошонки).
- Муковисцидоз или другие генетические заболевания в семейном анамнезе.
- Факторы, которые могут влиять как на мужчин, так и на женщин
Существуют некоторые факторы, которые могут вызвать бесплодие как у мужчин, так и у женщин:
- Заболевания передаваемые половым путем в анамнезе
- Воспалительные заболевания органов малого таза
- Хирургические вмешательства в брюшной полости в анамнезе
- Обратимая хирургическая стерилизация
- Хронические заболевания (например, сахарный диабет, высокое артериальное давление)
- Химиотерапия или лучевая терапия в анамнезе.
Если Вы попадаете в одну из этих категорий, поговорите сначала со своим партнером, а потом запишитесь на консультацию к андрологу.
Не бойтесь: большинство из перечисленных причин бесплодия поддается лечению.
Кто мы?
Муниципальное Автономное Учреждение Здравоохранения Центр ВРТ. Наше сокращенное название МАУЗ Центр ВРТ.
Чем мы занимаемся?
МАУЗ Центр ВРТ является одной из лучших муниципальных клиник по лечению методом ЭКО в Челябинске и лечению бесплодия в Челябинске
Услуги по каким направлениям мы оказываем?
Эректильная дисфункция
Импотенция, нарушение эрекции, половое бессилие, ЭД.
Синонимы английские
Еrectile dysfunction, Impotence, ED, Мale erecticle dysfunction.
- Проблемы с эрекцией и ее поддержанием.
- Снижение сексуального желания (либидо).
Общая информация о заболевании
Эректильная дисфункция – неспособность достижения и/или поддержания эрекции, достаточной для удовлетворительной сексуальной активности. Эта проблема широко распространена по всему миру. Вероятность данного отклонения увеличивается с возрастом. Почти 50 % мужчин 40-70 лет имеют проблемы с эрекцией.
В норме эрекция возникает при возникновении полового возбуждения в головном мозге или при механическом раздражении члена или мошонки. Это опосредуется через нервный центр, расположенный в поясничном отделе спинного мозга, импульсы которого поступают к сосудам и мышцам пениса. Как следствие, происходит приток крови к половому члену через артерии. Мышцы кавернозных тел (пещеристые губчатые тела, из которых состоит пенис) расслабляются, кровь заполняет их, в результате член увеличивается и становится твердым. После наполнения члена кровью ее отток из него блокируется из-за сокращения мышц малого таза.
Эрекция тесно связана с тестостероном – половым гормоном мужчины. Она представляет собой сложный процесс, реализуемый согласованной работой центральной и периферической нервной системы, различных гормонов, кровеносных артерий, сосудов и мышц. Нарушение функционирования любого звена системы может существенно влиять на способность мужчины испытывать эрекцию, эякулировать (выделять сперму) и испытывать оргазм. Эректильная дисфункция может быть вызвана следующими факторами (или их сочетанием).
- Органические факторы. Как правило, именно они (около 80 % случаев) вызывают эректильную дисфункцию:
- Сосудистые заболевания (атеросклероз периферических сосудов, инфаркт миокарда, артериальная гипертензия (повышенное кровяное давление).
- Высокий уровень холестерола в крови, ожирение.
- Метаболический синдром – состояние, характеризующееся повышенным кровяным давлением, высоким уровнем инсулина и холестерола, наличием жира вокруг талии.
- Системные заболевания (диабет, склеродермия, почечная недостаточность, цирроз печени, гемохроматоз, рак и его лечение).
- Неврологические причины (эпилепсия, инсульт, рассеянный склероз, синдром Гийена – Барре, болезнь Альцгеймера).
- Болезнь Паркинсона.
- Гормональные заболевания (нарушение работы щитовидной железы, низкий уровень тестостерона).
- Болезнь Пейрони – развитие рубцовой ткани внутри пениса.
- Приапизм (заболевание, при котором происходит длительная болезненная эрекция, не связанная с половым возбуждением), чаще при серповидно-клеточной анемии, может необратимо повреждать кавернозные тела и сосуды полового члена и приводить к тяжелой эректильной дисфункции.
- Курение. Оно замедляет кровоток в венах и артериях, вызывает различные хронические заболевания, что способно приводить к эректильной дисфункции.
- Алкоголизм, наркомания.
- Операции или травмы в области таза или спинного мозга.
- Прием некоторых лекарственных препаратов (антидепрессантов, антигистаминных средств, лекарств для лечения повышенного кровяного давления, аденомы или рака простаты).
Часто (примерно в 50 % случаев) причиной эректильной дисфункции являются сосудистые заболевания, обычно атеросклероз артерий таза – образование атеросклеротических бляшек (жировых отложений в стенках сосудов), нарушающих приток крови к члену. Заболевания нервной системы препятствуют передаче нервных импульсов в головной мозг.
- Психологические причины эректильной дисфункции:
- Депрессия, тревожность, психические расстройства.
- Стрессы.
Кроме того, эректильная дисфункция бывает ситуационной и иногда зависит от конкретного места, обстоятельств, от партнера.
Эректильная дисфункция может вызывать следующие осложнения:
- неудовлетворенность сексуальной жизнью;
- стресс;
- снижение самооценки;
- проблемы в отношениях с партнершей, проблемы в семье;
- невозможность иметь детей.
При развитии этого нарушения чрезвычайно важно не только сразу обратиться к врачу, но и объяснить ситуацию партнерше. Умалчивание – самая худшая стратегия. Искренность предотвратит превратное толкование поведения мужчины и поможет сохранить полноценные гармоничные отношения.
Кто в группе риска?
- Мужчины после 40 лет. Риск развития эректильной дисфункции увеличивается с возрастом.
- Курящие.
- Лица с ожирением и лишним весом.
- Злоупотребляющие алкоголем или принимающие наркотики.
- Люди, подверженные стрессам.
- Ездящие на велосипеде в течение длительного времени. Седло велосипеда может давить на простату, что в некоторых случаях приводит к временной эректильной дисфункции.
- Регулярно принимающие некоторые лекарственные препараты.
- Больные диабетом, почечной недостаточностью, циррозом печени, гемохроматозом, раком, диабетом, болезнью Пейрони, болезнью Паркинсона.
- Страдающие сосудистыми заболеваниями (атеросклерозом, инфарктом миокарда, артериальной гипертензией).
- Страдающие неврологическими заболеваниями (эпилепсией, инсультом, рассеянным склерозом, синдромом Гийена – Барре, болезнью Альцгеймера).
- Пациенты с заболеваниями щитовидной железы, низким уровнем тестостерона.
Диагноз “эректильная дисфункция” ставится после тщательного осмотра и расспроса больного. После этого чрезвычайно важно определить ее причину. Для этого могут проводиться следующие исследования.
Особое значение в выяснении причин эректильной дисфункции имеет измерение уровня гормонов.
- Тестостерон. Уровень общего и связанного тестостерона при эректильной дисфункции может быть снижен, что будет свидетельствовать о снижении функции половых желез.
- Лютеинизирующий гормон (ЛГ). Вырабатывается гипофизом, который регулирует выработку в организме тестостерона. Снижение уровня ЛГ при сниженном уровне тестостерона указывает на патологию, возникшую в центральной нервной системе. Повышенный уровень ЛГ в сочетании с низким уровнем тестостерона говорит о первичном нарушении выработки тестостерона яичками.
- Тиреотропный гормон (ТТГ). Изменение уровня ТТГ (гормона, вырабатываемого в гипофизе и регулирующего работу щитовидной железы) может указывать на нарушение работы щитовидной железы как причину эректильной дисфункции.
Также назначаются другие анализы.
- Общий анализ крови. Позволяет выявить снижение гемоглобина и эритроцитов, что может свидетельствовать о развитии анемии. При исследовании мазка крови под микроскопом выявляется изменение формы эритроцитов, характерное для серповидно-клеточной анемии.
- Общий анализ мочи
- Лейкоциты. Повышение уровня лейкоцитов может указывать на воспалительный процесс в мочеполовой системе.
- Эритроциты. В норме моча не содержит эритроцитов. Их появление, как правило, является признаком заболевания почек, простаты и мочевого пузыря.
- Глюкоза. Повышение уровня глюкозы (сахара) в моче характерно для сахарного диабета.
- Холестерол и его фракции. Значительное повышение уровня холестерола (особенно холестерола липопротеинов низкой плотности (ЛПНП) означает повышенный риск отложения жира в стенках сосудов, в том числе артерий полового члена и малого таза.
- Глюкоза крови и гликированный гемоглобин (HbA1c). Повышение уровня глюкозы и гликированного гемоглобина (параметра, отражающего средний уровень сахара за последние три месяца) указывает на наличие сахарного диабета.
- Креатинин и мочевина. Их уровень может быть повышен при хронической почечной недостаточности.
- Билирубин – продукт распада гемоглобина, который подвергается трансформации в печени. При циррозе печени его концентрация будет превышена.
- Простатспецифический антиген (ПСА). Бывает повышен при раке и аденоме предстательной железы.
Другие методы исследования
- Введение сосудорасширяющего препарата (простогландина Е-1) в половой член позволяет оценить способность сосудов к расширению и отличить физиологические причины эректильной дисфункции от психологических.
- Ультразвуковое сканирование. С его помощью можно оценить функцию сосудов пениса и приток к нему крови. Ультразвук используется при отсутствии эрекции полового члена после введения простагландина, затем результаты сравниваются. Нарушение наполнения кровью сосудов полового члена может свидетельствовать о наличии бляшек в сосудах пениса и малого таза (атеросклероз сосудов).
- Тестирование иннервации полового члена. Для оценки иннервации полового члена исследуется состояние бульбокавернозного рефлекса, который заключается в немедленном сокращении анального отверстия при надавливании на головку члена. В ходе исследования врач наблюдает или пальпирует анальное отверстие.
- Биотезиометрия пениса. Данное исследование направлено на определение чувствительности пениса и его иннервации с помощью вибрации. Снижение чувствительности может указывать на наличие неврологического заболевания.
- Исследование ночной эрекции. В норме эрекция у мужчины возникает несколько раз во время сна. Отсутствие ночных эрекций указывает на органическую причину эректильной дисфункции, наличие ночной эрекции – на психологические причины проблем. Для исследования ночной эрекции к пенису прикрепляется специальная система, состоящая из лент. Ночная эрекция приводит к тому, что лента рвется. Также может использоваться специальный датчик.
Лечение эректильной дисфункции зависит от вызвавших ее причин.
В случае психологической эректильной дисфункции пациент направляется к сексопатологу или психотерапевту. Кроме того, сама эректильная дисфункция может вызывать необходимость обращения к психологу. Если заболевание вызвано приемом лекарств, следует прекратить их употребление и подобрать другие варианты. Если к дисфункции привело какое-либо заболевание, проводится его лечение.
Могут применяться различные лекарственные препараты. Препарат и его дозировка определяются исключительно врачом. Некоторые лекарства противопоказаны при перенесенном инсульте, болезнях сердца и сосудов, низком или высоком кровяном давлении, диабете. Они могут быть в форме таблеток или свечей, вводимых в мочеиспускательный канал.
При патологиях желез, вырабатывающих гормоны, может проводиться заместительная гормональная терапия тестостероном или другими гормонами в зависимости от заболевания.
Перед медикаментозным лечением следует попробовать различные механические методы:
- Мужчинам, у которых эрекция происходит, но не поддерживается в течение достаточного времени, рекомендуется констриктивное кольцо. После возникновения эрекции на основание полового члена надевается кожаное или металлическое кольцо с застежкой. Таким образом предотвращается венозный отток крови и преждевременное прекращение эрекции.
- Если у мужчины не происходит эрекция, может применяться вакуумная помпа, способствующая приливанию крови в пенис, после чего эрекция поддерживается констриктивным кольцом.
В сложных случаях, когда другие методы лечения не помогают, может использоваться хирургическое внедрение в половой член надувных устройств, фиксированных полужесткими стержнями, которые позволяют вызывать эрекцию и контролировать ее длительность.
Лечение эректильной дисфункции, как правило, становится эффективнее с изменением образа жизни больного (избавление от лишнего веса, физические упражнения, здоровое питание).
Здоровый образ жизни – лучший способ предотвращения эректильной дисфункции.
- Рекомендуется отказ от курения, алкоголя.
- Для раннего выявления и лечения различных заболеваний необходимо проводить регулярные обследования. При обнаружении заболевания следует незамедлительно начать лечение, точно следуя плану, разработанному врачом.
- Регулярные физические упражнения позволят сохранять хорошую физическую форму.
- Здоровое питание с большим содержанием фруктов, овощей, цельных злаков поможет предотвратить множество заболеваний.
Рекомендуемые анализы
Литература
- Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
Нарушение эрекции (эректильная дисфункция) – симптомы и лечение
Что такое нарушение эрекции (эректильная дисфункция)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Скатова Бориса Васильевича, андролога со стажем в 27 лет.


Определение болезни. Причины заболевания
Эректильная дисфункция — продолжительная (не менее 6 месяцев) неспособность мужчины достигать напряжения полового члена, достаточного для полноценного сексуального акта.
Человек — единственный биологический вид на нашей планете, который может поддерживать эрекцию достаточно длительное время. Нарушение этой способности является важной медицинской и социальной проблемой, ведёт к потере самоуважения, семейным конфликтам.
Внутренние причины эректильной дисфункции
- Нарушения сердечно-сосудистой системы. Разнообразные заболевания сердца и сосудов ведут к нарушению в интимной сфере (до 65% случаев) — ишемическая болезнь, нарушение сердечного ритма, гипертензия, состояния после инфарктов миокарда. Сужение сосудов (атеросклероз) в значительной степени присуще также сосудам фаллоса. Недаром некоторые учёные считают дисфункцию потенции предвестником сердечной патологии и рекомендуют начинать обследование сердца как можно раньше, если появились проблемы в интимной сфере. Имеет также значение повышенный холестерин и курение, приводящее к поражению стенки сосудов. Кроме того, препараты для лечения гипертонии и сердца могут сами по себе также вызывать значительные нарушения эрекции. [2]
- Травматический фактор — один из основных в развитии стойких нарушений потенции. Это переломы костей таза, разрывы уретры, травма головы, непосредственное повреждение кавернозных тел, состояния после операций на предстательной железе по поводу аденомы и рака. [3]
- Нарушения нервной проводимости. Чтобы осознать глубину проблемы, рекомендую просто взглянуть на схему нервной регуляции эрекции доктора П.Г. Шварца.
Работа организма в норме:
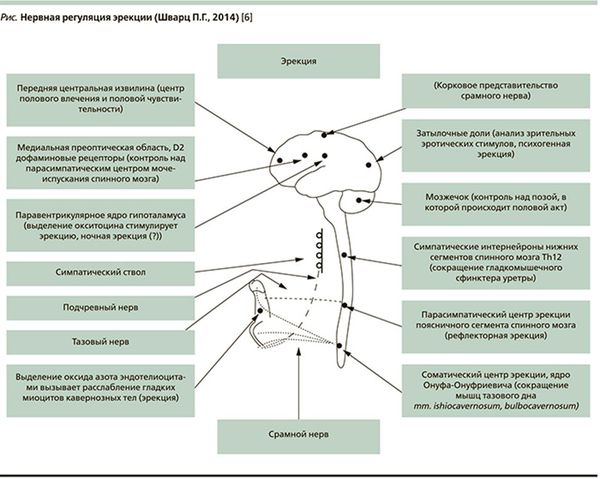
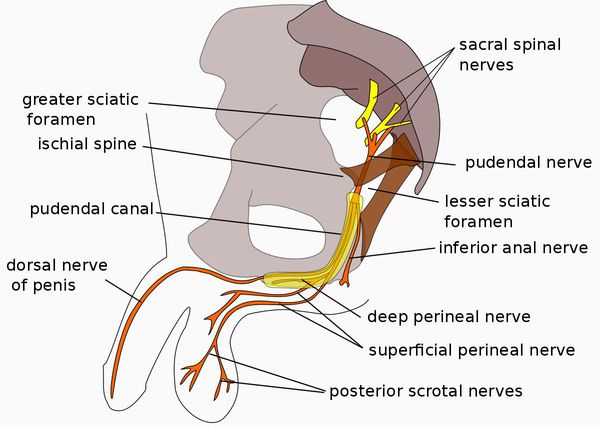
Согласно этой схеме, существует 14 структур регуляции эрекции. Нарушение на любом уровне может повлечь за собой разнообразные нарушения в интимной сфере мужчины. Данные структуры могут нарушаться в результате инсультов, травм, грыж межпозвоночных дисков, опухолей различных локализаций, рассеянного склероза, других неврологических заболеваний. [4]
Кроме того, выделяют группу причин, связанных с нарушением работы органов внутренней секреции (эндокринные причины): сахарный диабет, приводящий к поражению периферических сосудов и нервов, нарушение работы щитовидной железы, ожирение. Имеет значение и снижение уровня тестостерона, в том числе возрастное, вследствие утомления, дисбаланс гормонального фона. [5]
Причиной эректильной дисфункции могут явиться воспалительные заболевания мочеполовых органов (простатит, везикулит, уретрит).
Внешние причины эректильной дисфункции
Повышенный радиационный фон, работа в условиях высокочастотного излучения и экологические факторы не могут быть причиной эректильной дисфункции. Однако нарушение эрекции может возникнуть из-за психотравмирующего воздействия в результате этих факторов.
Психогенная этиология
Наиболее частая причина эректильной дисфункции — боязнь неудачи, неуверенность в себе, особенно в молодом возрасте. Имеют большое значение и конфликты с партнёром, и, наоборот, ровные отношения, приводящие к так называемому «привычному» половому акту. Огромное значение имеет острый и хронический стресс, профессиональная усталость, приводящие к истощению всего организма. В некоторых случаях так проявляется скрытая психопатология — шизофрения, паранойя, депрессивные состояния. Большое негативное влияние оказывает злоупотребление алкоголем. [1]
Симптомы нарушения эрекции
Патогенез нарушения эрекции
В патогенезе эректильной дисфункции ведущую роль отводят патологии эндотелиальной ткани, что приводит, в конечном счёте, к нарушению кровоснабжения пещеристых тел фаллоса. Огромную роль играет атрофия сосудов, приводящая к склерозированию, замене здоровых клеток кавернозных тел на грубую соединительную ткань. Следовательно, выраженность эректильной дисфункции зависит от совокупности различных причин и степени их воздействия на кавернозные тела. [7]
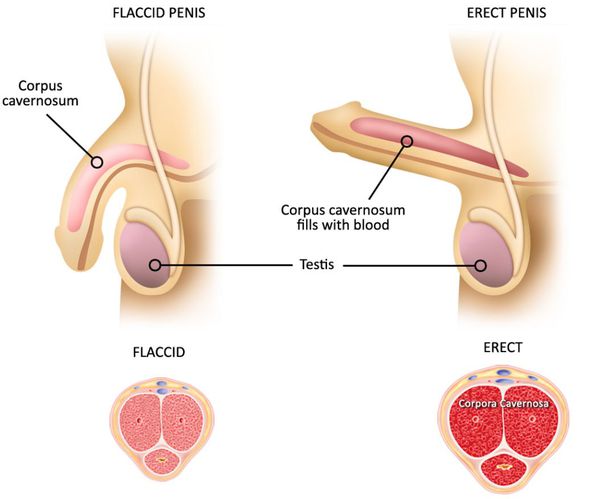
Классификация и стадии развития нарушения эрекции
Классификация эректильной дисфункции (2017 г.): [7]
I. Психозависимая:
1. Распространённая форма:
- общее нарушение восприимчивости;
- изначальное отсутствие либидо;
- снижение сексуальности возрастное;
- общее нарушение либидо;
- хроническое нарушение;
2. Ситуативная:
а) По отношению к половому партнёру:
- нарушение либидо к определённому партнёру;
- отсутствие либидо к предпочтениям объекта;
- подавление либидо в связи с конфликтными отношениями с партнёром;
б) Сомнение в своих возможностях:
- Дисфункциональные нарушения (быстрая эякуляция);
- Ожидание неудачи (сомнение в наступлении эрекции, способности поддержать эрекцию);
в) Стресс хронический:
- Патологическое настроение (потеря супруга, родственника, увольнение с работы).
II. Эректильная дисфункция, связанная с органическими поражениями:
- сосудистая;
- нейрогенная;
- анатомическая;
- гормональная;
- лекарственная.
III. Полиэтиологическая эректильная дисфункция.
Осложнения нарушения эрекции
- полная неспособность достичь хоть какого-то напряжения полового члена (импотенция);
- хронический стресс;
- снижение самооценки;
- нарушение социальной адаптации;
- семейные проблемы;
- бесплодие;
- серьезные нарушения психики, вплоть до суицида.
Диагностика нарушения эрекции
Диагностика эректильной дисфункции у мужчин должна начинаться с общих анамнестических данных. На первом этапе стараются выявить возможные этиологические факторы, определяют индивидуальные особенности половой жизни. Следует выделять отдельно сексуальное поведение при так называемом «привычном» половом акте. С этой целью широко используются различные опросники и шкалы, такие как: Международный индекс эректильной дисфункции (МИЭФ-5), шкала Лорана–Сегала, профиль сексуального общения (ПСО) и другие. Тщательный осмотр позволяет выявить характер оволосения, дефекты полового члена, размер тестикул. Имеет большое значение ректальное исследование, позволяющее судить о размерах, консистенции и форме простаты. [8]
Пациентам с эректильной дисфункцией следует проводить определение гормонального фона (тестостерон свободный и связанный, пролактин, эстрадиол, гонадотропин), определять уровень сахара в крови, гликозированный гемоглобин, липидограмму крови. Результаты этих анализов помогут выявить определённый вид патогенеза дисфункции. [9]
Фармакологический тест: исследуется реакция тканей полового члена на введение в кавернозные тела папаверина, простагландинов и других медикаментозных средств.
Исследование неврологических рефлексов корешков спинного мозга также имеет определённое диагностическое значение.
Ультразвуковое исследование:
- ТРУЗИ (трансректальное ультразвуковое исследование простаты) через прямую кишку позволяет точно определить размер и структуру предстательной железы, диагностировать простатит, доброкачественные и злокачественные опухоли простаты. Все эти факторы прямо или косвенно влияют на эрекцию.
- Допплерография сосудов фаллоса может оценить кровоток, степень сужения основных артерий и вен при эрекции. Является значимым прогностическим фактором при эректильной дисфункции. [10]
- УЗИ щитовидной железы выявляет нарушение структуры и размера этой важной железы, имеющей большое влияние на общий баланс гормонального фона.
Оценка состояния пещеристых тел:
- ядерно-магнитно-резонансная томография пениса помогает определить снижение кровотока в фиброзно-склеротических зонах пениса;
- биопсия ткани пещеристых тел, её гистохимическое исследование выявляет процентное соотношение изменённых элементов кавернозной ткани.
Лечение нарушения эрекции
К какому врачу обратиться
При нарушении эрекции нужно обращаться к врачу урологу-андрологу. Самостоятельное лечение недопустимо, так как это может значительно ухудшить состояние.
Оральные ингибиторы фосфодиэстеразы 5-го типа для лечения эректильной дисфункции
Настоящую революцию в терапии нарушений потенции произвели ингибиторы фосфодиэстеразы-5, имеющие влияние на оксид азота. Это вещество препятствует снижению тонуса вен полового члена и, следовательно, улучшает эрекцию. Название чудодейственного препарата “Виагра” было заготовлено давно и несколько лет ждало своего часа. Это ёмкое и приятное название переводится как “сила огромного водопада Ниагары”. Час настал в 1993 году, когда американская компания “Пфайзер” случайно открыла выдающийся побочный эффект у нового лекарства для снижения артериального давления — цитрата силденафила. Препарат очень быстро был внедрён в широкую клиническую практику и завоевал первое место среди множества фармакологических средств для терапии эректильной дисфункции. Далее последовали новые поколения ингибиторов ФДЭ-5. У этих препаратов нарастал клинический эффект и сводились к минимуму побочные эффекты. Прежде всего, это “Левитра” (варденафил) и “Сиалис” (тадалафил). Препараты позволяют улучшить эрекцию при многих формах эректильной дисфункции, даже при низких цифрах тестостерона в крови мужчин. [11]
Другие препараты для лечения эректильной дисфункции
Теперь немного о поднятии уровня тестостерона в организме. Изыскания в этой области ведутся уже много десятилетий, однако настоящего прорыва всё же не произошло. Никак не хочет тестостерон накапливаться в мужском организме, вдобавок препараты дорогостоящие, имеют много побочных эффектов. Из них можно выделить “Небидо” — лекарство для внутримышечного введения и “Андрогель”, который нужно втирать ежедневно в кожу. Активное использование препаратов тестостерона и анаболических стероидов осложняется широким использованием препаратов этой группы в бодибилдинге, прочих силовых видах спорта, что делает невозможным полный контроль за их применением и распространением. [12]
Психотерапия
При большинстве форм эректильной дисфункции большое значение имеет психосексуальная терапия, а также коррекция образа жизни, устранение или уменьшение неблагоприятных факторов жизни. Для получения консультации следует обратиться к врачу-психотерапевту.
Механические устройства для лечения эректильной дисфункции
Определённую роль в терапии эректильной дисфункции игрaет вакуумно-констрикторная терапия (ЛОД-терапия). Oсновной механизм этого вида терапии заключается в создании с помощью специальных устройств отрицательного давления (вакуума) на кавернозные тела пениса. Вакуумные приборы обеспечивают адекватную эрекцию в 60% случаев. [14]
Хирургическое лечение эректильной дисфункции
Хирургическое лечение при эректильной дисфункции применяют, когда консервативные средства исчерпаны:
- создание соустья (анастомоза) между надчревной артерией и боковой артерией фаллоса, выполняют при сужении этой артерии;
- операции на венах полового члена делают при нарушении веноокклюзивного аппарата;
- фаллопротезирование (имплантация протезов) является финальным этапом лечения эректильной дисфункции, когда другие методы неэффективны. Эта методика позволяет добиться результатов (полноценной эрекции) в 70-80% случаев. [15]
Ударно-волновая терапия (УВТ), магнитно-лазерная терапия (МЛТ), озонотерапия и массаж простаты не имеют доказанной клинической эффективности при лечении эректильной дисфункции и причины их использования исключительно коммерческие.
Диета и физическая активность
Сбалансированное питание и физическая активность играют важную роль в профилактике развития и при лечении эректильной дисфункции.
Физические упражнения направлены на улучшение кровообращения в органах малого таза у мужчины (особенно у лиц с сидячим образом жизни), улучшения кровотока к половому члену и яичкам, где происходит выработка тестостерона, необходимого для полноценной эрекции.
Упражнения самые простые: ходьба – не менее 6 тысяч шагов в сутки, приседания (не менее – 50 раз в сутки). Неплохой эффект показал урологический комплекс дыхательной гимнастики Стрельниковой. Также используются некоторые упражнения из практики йоги: джану ширшасана, пасчимотанасана, уттанасана, баддха конасана, дханурасана.

Массаж
Для лечения и профилактики достаточно эффективен массаж тазовой и лобковой областей. Массаж отлично активизирует сосудистый тонус мужских половых органов.
Лечение народными средствами
Интересны в плане мягкой стимуляции и накопления собственного тестостерона разнообразные растительные препараты. Это алтайский “Красный корень”, африканские “Вука-Вука” и “Йохимбе”, тайская “Бутеа суперба” и другие природные средства. Однако коэффициент эффективности этих средств неясен, а клинические испытания не проведены в должном объёме. [13]
Прогноз. Профилактика
Прогноз эффективности терапии эректильной дисфункции зависит от этиологического фактора, запущенности процесса (степени фиброза кавернозных тел), возраста больного. Современные методики лечения позволяют, в основном, восстановить потенцию. Если даже терапия оказывается неэффективной, эрекцию можно обеспечить хирургическим путём.
Профилактика:
- Исключение губительных привычек— употребления никотина, алкогольных напитков, наркотиков, мастурбации и других.
- Огромную роль играет физическая активность. Требуется постоянное занятие физической культурой, так как эректильная дисфункция развивается в результате малоактивного образа жизни. Это приводит к застойным явлениям в простате и других мужских органах. Очень эффективными считают обычные приседания. Их рекомендуют выполнять по 60–90 в день. Это помогает нормализовать кровообращение в сосудах малого таза. Очень действенный способ профилактики — попеременное напряжение и расслабление мышц промежности. Отличные результаты в борьбе с недостаточной эрекцией даёт ходьба, бег.
- Сбалансированное питание играет ведущую роль в профилактике развития эректильной дисфункции. Так, морепродукты богаты важнейшими микроэлементами, такими как калий, цинк, магний, кальций, и омега-кислотами, что крайне необходимо для полноценной эрекции. Особенно ими богаты устрицы, крабы, красная икра, скумбрия, камбаловидные рыбы, морские ракообразные. Мёд и орехи содержат значительное количество цинка, повышают иммунитет, предупреждают развитие простатита, увеличивают мужскую силу. Петрушка, спаржа обладают значительными запасами токоферола — сильнейшего антиоксиданта, обладающего регуляторной функцией в отношении потенции. Для мужской силы уникальны такие специи, как кардамон, имбирь, красный перец. Они богаты витаминами Е, С, В2, В6, которые способствуют улучшению притока крови к мужским органам, благоприятствуют полноценной эрекции.
- Своевременная диагностика и терапия воспалительных заболеваний мочеполовой сферы.
Все эти превентивные меры помогут отодвинуть нарушения эрекции, вплоть до самого почтенного возраста.





