Физиотерапия
Памятка по посещению физиотерапии
Физиотерапевтическое отделение Скандинавского Центра Здоровья располагается в строениях и оснащено аппаратурой для лечения оториноларингологических, неврологических, урологических, гинекологических и других заболеваний.
Гирудотерапия
Г ирудотерапия (лечение пиявками) – э то сильнейшее природное лекарство, оказывающее оздоровительный эффект на весь организм без применения медицинских препаратов.
нормализуется артериальное давление;
происходит очищение крови от токсинов.
Лазеротерапия
Лазеротерапия применяется при заболеваниях аппарата, оториноларингологической патологии, заболеваниях мочеполовой системы:
- оказывает регенерирующее действие;
- противоотечное действие;
- улучшает микроциркуляцию.
Читать далее







Заведующий кабинетом физиотерапии, кандидат медицинских наук, врач-физиотерапевт
| Услуга | Цена |
|---|---|
| Прием врача-физиотерапевта л.д. перв. амб. | 1600₽ |
| Осмотр врачом-физиотерапевтом | 1400₽ |
| Лекарственный электрофорез накожный | 700₽ |
| Гальванизация | 600₽ |
| Лазеро-магнитная терапия | 900₽ |
| Амплипульс-терапия | 800₽ |
| Лазеротерапия | 750₽ |
| СМТ-форез | 700₽ |
| МВ-терапия | 500₽ |
| УЗ-терапия | 900₽ |
| Внутривенное облучение крови низкоинтенсивным излучением лазера (1 сеанс) | 850₽ |
| Фонофорез | 800₽ |
| УВЧ-терапия | 600₽ |
| Дарсонвализация (ТНЧ) | 600₽ |
| ОКУФ-терапия | 600₽ |
| Лимфопрессотерапия | 700₽ |
| Диадинамические токи | 650₽ |
| Интерференционный ток | 800₽ |
| Магнитотерапия | 750₽ |
| Электроаналгезия трансцеребральная | 700₽ |
| Электростимуляция | 800₽ |
| Комбинированная терапия (ультразвук и электротерапия) | 1100₽ |
| Криотерапия | 800₽ |
| Лазерное лечение ректально (1 процедура) | 480₽ |
| Ингаляционная терапия | 600₽ |
| Ингаляция с сухим солевым аэрозолем | 530₽ |
| УФО грудной клетки | 480₽ |
| УФО сустава | 450₽ |
| Чрескожное лазерное облучение крови (1 сеанс) | 750₽ |
| Ударно-волновая терапия (1 зона) | 2500₽ |
| Ударно-волновая терапия (2 зоны) | 3500₽ |
| Магнитосветотерапия | 650₽ |
| Хромотерапия | 600₽ |
| Динамическая электростимуляция Wirelless pro Dock | 800₽ |
| Гирудотерапия один сеанс(до 5 пиявок) | 2800₽ |
Отзывы пациентов:
Очень благодарна Родиону Дмитриевичу за оказанную помощь! Назначил 2 курса физиотерапии на коленный сустав , нога практически не болит. Очень помогли назначения доктора. Всё подробно рассказал про каждую процедуру , эффект ощутимый. Спасибо Вам огромное , Родион Дмитриевич! С уважением!
Внутривенное лазерное облучение крови (ВЛОК) – уникальный метод фотобиологического воздействия на элементы крови, в результате которого все системы организма мобилизуются для коррекции существующих нарушений.
- способствует укреплению стенок сосудов;
- способствует улучшению функционирования сердечной мышцы;
- улучшает бактерицидные свойства крови;
- купирует аутоиммунные и воспалительные очаги в организме.
Магнитотерапия
Ультразвуковая терапия
Электролечение
оказывает противовоспалительное действие, действует на все органы, попадающие в поле. Применяется при острых воспалительных и гнойных заболеваниях (при наличии оттока гноя), при сосудистых заболеваниях, травмах.
СМВ, ДМВ (микроволновая терапия) показана при воспалительных заболеваниях в подострой и хронических стадиях, при сосудистых заболеваниях и травмах:
- оказывает сосудорасширяющее;
- противовоспалительное и рассасывающее действие;
- усиливает лимфообращение.
ТНЧ (токи надтональной частоты) применяется при урологической патологии:
- оказывает противовоспалительное действие;
- усиливает кровообращение;
- снимает отек.
Дарсонвализация применяется при неврологических и кожных патологиях:
- улучшает кровообращение, регенерацию;
- снимает раздражение кожных рецепторов;
- активно стимулирует кожный кровоток.
Электрофорез
Ультрафиолетовое излучение
Криотерапия (KRIO JET)
Физиотерапевтическая система INTELLECT ADVANCED
Система оказывает противовоспалительное, противоотечное, обезболивающее воздействие в комплексном лечении заболеваний аппарата (остеохондроз, заболевания суставов, атрофия мышц), гиподинамии, также применяется для реабилитации спортсменов и пациентов, перенесших инсульт.
Физиотерапия при заболеваниях простаты. Для чего она нужна?
Физиотерапия является одним из старейших направлений медицины. К физиопроцедурам относят, в частности, различные виды массажей, свето- и лазеротерапию, лечение электрическим током, магнитными полями, теплом и холодом, другие процедуры. Фармтерапия в лечении хронического простатита и аденомы простаты, к сожалению, показала свою малую эффективность. Связано это в первую очередь с тем, что в пораженном органе значительно снижен кровоток, способный доставить фармакологические средства в простату.
Использование физиопроцедур при заболеваниях простаты позволяет достичь сразу нескольких положительных эффектов:
- улучшается кровообращение в органах малого таза и в предстательной железе. Благодаря этому органы получают намного больше полезных веществ и кислорода, также в предстательную железу проникает большее количество антибактериальных препаратов,
- от больных тканей быстрее выводится лимфа, а вместе с ней выводятся токсины и продукты распада,
- сильный отток крови уменьшает боль и снимает отек,
- кровообращение становится более активным, исчезают застойные явления в органах малого таза,
- снижается болевой синдром, так как физиопроцедуры воздействуют на многочисленные рецепторы, импульсы от которых поступают в центральную нервную систему.
Чаще всего врачи используют при заболеваниях простаты следующие процедуры:
- Диадинамические токи (ДДТ) и синусоидальные модулированные токи (СМТ). По своей сути это токи низкой частоты и низкого напряжения. ДДТ помогает снять боль и стимулирует мышечный тонус. СМТ благотворно влияет на травмированный участок предстательной железы, способствует его быстрому заживлению. С помощью этих методов можно вводить препараты местно, что значительно снижает их концентрацию в организме, при этом увеличивая их эффективность.
- Магнитотерапия – воздействие на организм магнитного поля различных видов (бегущего, импульсного и других). Обладает противоотечным, регенерирующим, противовоспалительным и обезболивающим действием. Клетки и ткани человека реагируют на магнитное поле, в них возникает индуцированный электрический ток, что активизирует обменные процессы в организме. Благодаря этому значительно улучшается транспортировка лекарственных препаратов в ткани пораженного органа.
- Ударно-волновая терапия помогает кровоснабжению тканей. При применении увеличивается приток кислорода, питательных веществ к простате. Следовательно, медикаменты легко достигают пораженный инфекцией орган.
- Термотерапия – это прогревание простаты с помощью направленного пучка микроволнового излучения. Микроволновое излучение активно стимулирует кровоток в месте воздействия. Это усиливает внутриклеточные обменные процессы, оказывает бактерицидное действие, а также повышает усвоение назначенных пациенту лекарств.
- Вибромагнитолазерная терапия помогает улучшить кровообращение и уменьшить венозный застой. К тканям железы благодаря процедуре приливает кровь, устраняется застой секрета. Таким образом антибактериальные препараты легко попадают в ткани простаты, что без этой процедуры затруднено или вовсе невозможно.
Физиотерапевтические методы лечения, как все другие, назначаются с учетом:
- стадии заболевания и его тяжести;
- истории болезни пациента;
- возраста пациента;
- физического и психического состояния.
Сегодня в продаже имеется довольно много аппаратов для физиолечения в домашних условиях. Стоит помнить, что по силе воздействия на организм, а значит и по эффективности, они значительно уступают профессиональному медицинскому оборудованию. Из действенных домашних физиопроцедур можно вспомнить лишь теплую ванну – она значительно снижает болевой синдром, однако и этот метод может назначить только врач. При острой форме простатита и инфекционном простатите он строго противопоказан.
Физиотерапия в урологической практике

Сегодня физиотерапевтические методы все чаще и чаще входят в план лечения того или иного заболевания. Такая распространенность физиотерапии связана с низкой травматичностью, данные методы практически не имеют противопоказаний и побочных эффектов. Кроме того, зачастую подобные процедуры просто приятны для пациента и он с удовольствием соглашается на такое лечение.
Недостатки физиотерапевтических методов – необходимость длительного лечения, высокая стоимость отдельных процедур и слабый самостоятельный эффект. Однако в совокупности с другими видами лечения, например с лекарственной терапией, эффективность значительно возрастает. Аналогичный эффект наблюдается и при лечении простатита. Целесообразно проводить физиотерапевтические процедуры при хроническом простатите в качестве вторичной профилактики с целью предупреждения обострения. Наиболее распространенный метод – магнитотерапия. Здесь основное “лекарственное средство” – это магнитное поле, которое действует на молекулярном уровне организма, в частности предстательной железы. Магнитное поле обладает удивительной способностью активировать кровообращение на микроуровне – в капиллярах органа. Благодаря возрастающей интенсивности микрокровообращения угнетаются воспалительные процессы, снимается отек, уменьшается боль и исчезает зуд. Все это объясняется тем, что вместе с интенсивным потоком крови вымываются из простаты и продукты обмена, усугубляющие воспалительную реакцию. Одновременно с кровью к воспаленной предстательной железе доставляются собственные защитные факторы, которые потенцируют эффект принимаемых лекарств. Процедура магнитотерапии абсолютно безболезненна. Ее проводят в специальных медицинских учреждениях, где на область промежности накладывают специальные устройства, испускающие магнитное поле заданной интенсивности. Пациент при этом не ощущает никакого дискомфорта.
По аналогичному механизму работают тепловые процедуры, лазеро- и индуктотерапия. Из-за сложности исполнения данные виды терапии проводятся в отделениях физиотерапии и реабилитации. При лазеротерапии луч света определенной частоты направляют в область расположения предстательной железы. Чувство какого-либо дискомфорта отсутствует либо может появиться жжение слабой интенсивности.
В патогенетическом лечении, которое должно проводиться только ОДНОВРЕМЕННО с этиотропным, решаются пять основных задач:
- общая и локальная иммунокоррекция;
- нормализация венозной и артериальных составляющих кровоснабжения предстательной железы;
- восстановление оттока секрета предстательной железы и семенных пузырьков, желез Литтре и Куперовых за счет повышения тонуса мышц таза, промежности, гладкомышечных волокон предстательной железы;
- восстановление структурно-морфологических элементов патологически измененных тканей;
- нормализация всего спектра функций пораженных органов.
Эти задачи успешно решаются комплексной терапией с применением низкоинтенсивного лазерного излучения.
Лечение больных воспалительными неспецифическими заболеваниями предстательной железы, семенных пузырьков, семенного бугорка (простатиты, вазикулиты, колликулиты), должно быть комплексным и этиопато-генетическим. Однако многие консервативные методы лечения простатита не дают желаемого эффекта. Ситуация кардинально меняется в лучшую сторону, когда в терапевтический комплекс включено воздействие НИЛИ различных спектральных диапазонов.
Наиболее эффективным оказался режим МЛТ, включающий в себя трансректальное воздействие, когда воздействие осуществляется непосредственно на предстательную железу и сосудисто-нервный пучок, осуществляющий контроль функции органа, в комбинации с чрескожным облучением крови в режиме биоуправления, что позволяет осуществлять иммунокорри-гирующее воздействие на организм (режим БИО в АЛТ «Матрикс»).
Немедикаментозные методы часто не только альтернативны лекарственным, но и имеют значительные преимущества как методы функционального регулирования. В то же время показана эффективность сочетания различных методов физиотерапии на фоне антибиотикотерапии.
Благодаря многокомпонентному и многоуровневому действию НИЛИ, нормализации метаболизма и кровообращения комплексное лечение урологических заболеваний с применением лазерного излучения сопровождается повышением эффективности всех лечебных мероприятий. Значительное улучшение лимфо- и кровотока в области лазерного воздействия обусловливает более эффективное поступление антибиотиков в предстательную железу, что позволяет уменьшить количество необходимых лекарственных средств и снизить дозировки применяемых препаратов.
Основной задачей лазерной терапии является выбор параметров воздействия, методологии и тактики лечения, при которых обеспечивается максимальный терапевтический эффект при отсутствии побочных явлений. При чрезмерном увеличении содержания эндогенных фотосенсибилизаторов (в частности, билирубина) или передозировке фотовоздействия возможно либо ингибирование активности фагоцитов, либо чрезмерная продукция NO, что может усугубить течение основного заболевания.
Показания к применению лазерной терапии при простатите:
- хронический конгестивный простатит;
- хронический бактериальный простатит;
- хронический простатит при урогенитальной инфекции после второго курса антиинфекционной терапии;
- копулятивная дисфункция;
- интерорецептивное мужское бесплодие, обусловленное простатитом;
- нейровегетативная простатопатия; простатит с аденомой предстательной железы при отсутствии рака простаты;
- структура уретры.
Лазерная терапия является дополнительным средством в подостром и хроническом периодах болезни, способствующим санации очага поражения и мобилизующим защитные силы организма. Достижение высокого лечебного результата, сокращение сроков лечения, повышение биодоступности лекарственных препаратов для простаты могут быть обеспечены соблюдением простых организационных и лечебных условий. К ним относятся: рациональный режим питания, индивидуальный ритм труда и отдыха, лечебная гимнастика, соблюдение правил гигиены половой жизни, нормализация функций органов, участвующих в гормонопоэзе, седативные лекарственные средства при наличии психоневрологической симптоматики, устранение потенциальных очагов инфекции.
«Матрикс-Уролог»® – универсальный и высокоэффективный лазерный комплекс для лечения заболеваний в области урологии, андрологии, нефрологии и сексопатологии.
Лазерная терапия проводится при частично наполненном мочевом пузыре (для последующей механической эвакуации секрета предстательной железы с мочой). Пациент находится на урогинекологическом кресле, лежа на спине, что позволяет максимально расслабить скелетные мышцы нижней половины туловища и нижних конечностей.

Интраректальная лазерная терапия
Врач-уролог Барашков А.В.
Физиотерапия в урологической практике

Сегодня физиотерапевтические методы все чаще и чаще входят в план лечения того или иного заболевания. Такая распространенность физиотерапии связана с низкой травматичностью, данные методы практически не имеют противопоказаний и побочных эффектов. Кроме того, зачастую подобные процедуры просто приятны для пациента и он с удовольствием соглашается на такое лечение.
Недостатки физиотерапевтических методов – необходимость длительного лечения, высокая стоимость отдельных процедур и слабый самостоятельный эффект. Однако в совокупности с другими видами лечения, например с лекарственной терапией, эффективность значительно возрастает. Аналогичный эффект наблюдается и при лечении простатита. Целесообразно проводить физиотерапевтические процедуры при хроническом простатите в качестве вторичной профилактики с целью предупреждения обострения. Наиболее распространенный метод – магнитотерапия. Здесь основное “лекарственное средство” – это магнитное поле, которое действует на молекулярном уровне организма, в частности предстательной железы. Магнитное поле обладает удивительной способностью активировать кровообращение на микроуровне – в капиллярах органа. Благодаря возрастающей интенсивности микрокровообращения угнетаются воспалительные процессы, снимается отек, уменьшается боль и исчезает зуд. Все это объясняется тем, что вместе с интенсивным потоком крови вымываются из простаты и продукты обмена, усугубляющие воспалительную реакцию. Одновременно с кровью к воспаленной предстательной железе доставляются собственные защитные факторы, которые потенцируют эффект принимаемых лекарств. Процедура магнитотерапии абсолютно безболезненна. Ее проводят в специальных медицинских учреждениях, где на область промежности накладывают специальные устройства, испускающие магнитное поле заданной интенсивности. Пациент при этом не ощущает никакого дискомфорта.
По аналогичному механизму работают тепловые процедуры, лазеро- и индуктотерапия. Из-за сложности исполнения данные виды терапии проводятся в отделениях физиотерапии и реабилитации. При лазеротерапии луч света определенной частоты направляют в область расположения предстательной железы. Чувство какого-либо дискомфорта отсутствует либо может появиться жжение слабой интенсивности.
В патогенетическом лечении, которое должно проводиться только ОДНОВРЕМЕННО с этиотропным, решаются пять основных задач:
- общая и локальная иммунокоррекция;
- нормализация венозной и артериальных составляющих кровоснабжения предстательной железы;
- восстановление оттока секрета предстательной железы и семенных пузырьков, желез Литтре и Куперовых за счет повышения тонуса мышц таза, промежности, гладкомышечных волокон предстательной железы;
- восстановление структурно-морфологических элементов патологически измененных тканей;
- нормализация всего спектра функций пораженных органов.
Эти задачи успешно решаются комплексной терапией с применением низкоинтенсивного лазерного излучения.
Лечение больных воспалительными неспецифическими заболеваниями предстательной железы, семенных пузырьков, семенного бугорка (простатиты, вазикулиты, колликулиты), должно быть комплексным и этиопато-генетическим. Однако многие консервативные методы лечения простатита не дают желаемого эффекта. Ситуация кардинально меняется в лучшую сторону, когда в терапевтический комплекс включено воздействие НИЛИ различных спектральных диапазонов.
Наиболее эффективным оказался режим МЛТ, включающий в себя трансректальное воздействие, когда воздействие осуществляется непосредственно на предстательную железу и сосудисто-нервный пучок, осуществляющий контроль функции органа, в комбинации с чрескожным облучением крови в режиме биоуправления, что позволяет осуществлять иммунокорри-гирующее воздействие на организм (режим БИО в АЛТ «Матрикс»).
Немедикаментозные методы часто не только альтернативны лекарственным, но и имеют значительные преимущества как методы функционального регулирования. В то же время показана эффективность сочетания различных методов физиотерапии на фоне антибиотикотерапии.
Благодаря многокомпонентному и многоуровневому действию НИЛИ, нормализации метаболизма и кровообращения комплексное лечение урологических заболеваний с применением лазерного излучения сопровождается повышением эффективности всех лечебных мероприятий. Значительное улучшение лимфо- и кровотока в области лазерного воздействия обусловливает более эффективное поступление антибиотиков в предстательную железу, что позволяет уменьшить количество необходимых лекарственных средств и снизить дозировки применяемых препаратов.
Основной задачей лазерной терапии является выбор параметров воздействия, методологии и тактики лечения, при которых обеспечивается максимальный терапевтический эффект при отсутствии побочных явлений. При чрезмерном увеличении содержания эндогенных фотосенсибилизаторов (в частности, билирубина) или передозировке фотовоздействия возможно либо ингибирование активности фагоцитов, либо чрезмерная продукция NO, что может усугубить течение основного заболевания.
Показания к применению лазерной терапии при простатите:
- хронический конгестивный простатит;
- хронический бактериальный простатит;
- хронический простатит при урогенитальной инфекции после второго курса антиинфекционной терапии;
- копулятивная дисфункция;
- интерорецептивное мужское бесплодие, обусловленное простатитом;
- нейровегетативная простатопатия; простатит с аденомой предстательной железы при отсутствии рака простаты;
- структура уретры.
Лазерная терапия является дополнительным средством в подостром и хроническом периодах болезни, способствующим санации очага поражения и мобилизующим защитные силы организма. Достижение высокого лечебного результата, сокращение сроков лечения, повышение биодоступности лекарственных препаратов для простаты могут быть обеспечены соблюдением простых организационных и лечебных условий. К ним относятся: рациональный режим питания, индивидуальный ритм труда и отдыха, лечебная гимнастика, соблюдение правил гигиены половой жизни, нормализация функций органов, участвующих в гормонопоэзе, седативные лекарственные средства при наличии психоневрологической симптоматики, устранение потенциальных очагов инфекции.
«Матрикс-Уролог»® – универсальный и высокоэффективный лазерный комплекс для лечения заболеваний в области урологии, андрологии, нефрологии и сексопатологии.
Лазерная терапия проводится при частично наполненном мочевом пузыре (для последующей механической эвакуации секрета предстательной железы с мочой). Пациент находится на урогинекологическом кресле, лежа на спине, что позволяет максимально расслабить скелетные мышцы нижней половины туловища и нижних конечностей.

Интраректальная лазерная терапия
Врач-уролог Барашков А.В.
Лечение простатита в санатории: физиотерапия, рефлексотерапия, гирудотерапия
Физиотерапевтическая служба представлена: водолечебницей (занимает один этаж отдельностоящего здания), грязелечебницей (расположенной на цокольном этаже 3 корпуса), помещением для спелеотерапии (расположенным на первом этаже 1 корпуса), 4 кабинетами физиотерапии (находящиеся во всех 4-х лечебных корпусах). Санаторий располагает 138 современными ФТ аппаратами.
Методы лечения, применяемые в условиях ФГБУ ДТС «Кирицы»:
1.Электротерапия :
1.1 Лечебное применение постоянного непрерывного электрического тока.
* Гальванизация– применение с лечебной целью постоянного непрерывного электрического (гальванического) тока низкого напряжения (30-80в) и небольшой силы (до 50мА), подводимого к телу пациента через контактно наложенные электроды.под влиянием гальванизации отмечаются рассасывание воспалительных инфильтратов, рубцов, улучшается регенерация костной ткани, нервов, наблюдается болеутоляющй эффект. Гальванизация стимулирует регулирующую функцию нервной и эндокринной систем, способствует нормализации секреторной функции органов пищеварения, стимулирует трофические и энергетические процессы в организме, повышает защитную функцию кожи.
* Электрофорез лекарственных веществ– метод, сочетающий воздействие на организм постоянного тока и вводимых с его помощью лекарственных веществ с целью оказания общего и местного терапевтического воздействия. Мы применяем 2 -5% раствор хлористого кальция, 1% раствор никотиновой кислоты, 2% раствор эуфиллина, 2-5% раствор новокаина. С помощью лекарственного электрофореза в патологическом очаге создаётся высокая концентрация лекарства, не насыщая им весь организм. Эти лекарства действуют на фоне изменений, вызванных постоянным током, что создаёт ряд преимуществ этого метода перед другим электролечением.
1.2 Лечебное применение постоянного импульсного электрического тока.
* Диодинамические токи (ДДТ)– воздействие на организм пациента двумя постоянными низкочастотными импульсными токами небольшой силы (до 50мА) и низкого напряжения. ДДТ способствуют улучшению кровообращения, трофики тканей, функционального состояния нервной системы и её регулирующей роли, восстановлению функции мышц, оказывают быстрый болеутоляющий эффект.
* Электросон – метод лечения пациентов путём воздействия на головной мозг импульсными токами низкой частоты (1-130гц), прямоугольной формы , малой силы (до 2-3мА) и напряжения (до 50В), вызывающими у пациента дремоту, а затем сон различной глубины и продолжительности. Электросон улучшает питание мозга, нормализует трофические функции нервной системы, снимает утомление, оказывает обезболивающее действие, улучшает кровообращение, микроциркуляцию и трофику тканей, стимулирует кроветворение, повышает стрессоустойчивость организма.
1.3 Лечебное применение импульсного электрического тока переменного напряжения.
* Синусоидальные модулированные токи ( СМТ ) или «Амплипульстерапия» – это метод электротерапии, при котором на больного контактным способом воздейсвуют импульсами синусоидального модулированного тока малой силы (до 80 мА) и низкой частоты (10-150 гц). Особенностью действия СМТ является отсутствие раздражающего действия под электродами при высокой терапевтической эффективности при многих заболеваниях. Ведущее место в лечебном действии СМТ принадлежит улучшению функции системы кровообращения (переферического, в головном и спинном мозге, во внутренних органах), также уменьшению или прекращению невралгических и посттравматических болей, в улучшении функционального состояния нервной и мышечной систем( при парезах и параличах).
1.4 Лечебное применение переменных электрических токов и переменных электрических полей высокой, ультравысокой и сверхвысоких частот.
* Дарсонвализаия– это воздействие на тело человека импульсным током высокой частоты (110 кГц), высокого напряжения 10-100 кВ) и малой силы (до 10- 15 мА). При местной дарсонвализации ( на волосистую часть головы)- улучшается сон и настроение, при воздествии на мышцы- нормализуется их тонус, стимулируется образование костной мозоли при переломе кости, снимаются боли и угнетается развитие местной инфекции, достигается противозудный эффект.
* Ультравысокочастотная терапия (УВЧ)- метод электролечения, при котором на организм больного воздействуют электрическим полем ультравысокой частоты, подведённым к тканям с помощью конденсаторных пластин. УВЧ- терапия оказывает выраженное противовоспалительное действие в острой и подострой стадиях воспаления, снижает жизнедеятельность бактерий, усиливает иммунологические процессы, улучшает трофические процессы в тканях.
* Микроволновая терапия- лечебный метод, при котором на организм человека воздействуют электромагнитным полем сверхвысокой частоты ( 300- 30 000 МГц) с длиной волны от 100 до 1 см. В санатории «Кирицы» мы используем аппарат КВЧ НД, он оказывает терапевтическое воздействие на организм человека с помощью энергии электромагнитных волн диапазоном крайне высоких частот ( КВЧ): 60,1 Гц (длина волны 4,9 мм), 53,53 Гц (дл.в. 5,6 мм), 42,1 Гц (дл.в. 7,1 мм). Оказывает обезболивающее, противовоспалительное, противоаллергическое действие, укрепляет иммунитет, улучшает трофику тканей. Соответственно и области применения КВЧ- терапии широкие: заболевания позвоночника и суставов, урология, неврология, пульмонология, гастроэнтерология, стоматология, дерматология, заболевания лор- органов.
2.Магнитотерапия– метод, при котором на организм человека воздействуют постоянными или переменными низкочастотными магнитными полями (50 Гц). В распоряжении санатория «Кирицы» наряду с «Алмагами» и др. аппаратами имеется уникальный магнитотерапевтический аппарат «ТЕСЛАМЕД» с широким диапазоном действия. Магнитотерапия оказывает противовоспалительное, противоотёчное, нейротрофическое действие, ускоряет процесс консолидации костной ткани, улучшает переферическое кровоснабжение и трофику тканей. Магнитные поля проникают через любую поверхность и среду, поэтому этот метод оздоровления успешно можно использовать при наличии гипса, мазевых наложений.
3. Светолечение– ( или фототерапия)- раздел физиотерапии, применяющий с лечебной и профилактической целью искусственно полученную лучистую энергию в оптической области спектра. По своей физической сущности свет представляет собой электромагнитные колебания (волны), которые распространяются прямолинейно в виде отдельных световых частиц квантов или фотонов.
3.1 Ультрафиолетовое излучение– это коротковолновая область оптического диапазона электромагнитных колебаний (400-180 нм). УФ-излучения влияют на все метаболические и физиологические реакции клеток, обладают выраженным противовоспалительным , бактерицидным и обезболивающим действием, стимулируют эритропоэз (возрастает за счёт этого гемоглобин), улучшают показатели липидного обмена, свёртывающей и противосвёртывающей системы крови, улучшают мозговое кровообращение, показатели функции внешнего дыхания и иммунологической защиты.
3.2 Лазерное излучение– — лечебное применение оптического излучения, источником которого является лазер. Излучения лазеров представляют собой электромагнитные волны с такими свойствами, как монохроматичность (наличие в спектре только одной длины волны), когерентность (однофазность электромагнитных волн), малая расходимость потока излучения. Под влиянием лазерного излучения стимулируются процессы фагоцитоза, кроветворения, регенерации, ускоряются репаративные процессы в повреждённом нерве, при переломах костей, ускоряется заживление кожных ран, ожоговых поверхностей. Лазерное излучение обладает обезболивающим, противовоспалительным, противоаллергическим, сосудорасширяющим действием, нормализует обмен веществ.
4.Ультразвуковая терапия– это применение ультразвука (УЗ) с лечебной целью. УЗ представляет собой неслышимые человеческим ухом высокочастотные (более 20000 Гц) механические колебания упругой среды. На сердечно-сосудистую систему УЗ оказывает сосудорасширяющее действие, нормализует тонус сосудов. Под влиянием УЗ нормализуется функция внешнего дыхания, улучшается моторная, всасывательная функция желудка и кишечника, снимаются спазмы бронхов, кишечника, желчевыводящих и мочевыводящих путей. УЗ терапия оказывает выраженное противовоспалительное, спазмолитическое, рассасывающее, болеутоляющее, трофическое и гипосенсебилизирующее действие, стимулирует регенераторные процессы: в нервах, костях, мышцах, способствует рассасыванию спаек, рубцов.
5.Теплолечение (Пелоидотерапия)– применение с лечебно-профилактической целью нагретых веществ, обладающих высокой теплопроводностью и теплоудерживающей способностью. Этим свойством обладают лечебные грязи (пелоиды) и пелоидоподобные вещества ( парафин, озокерит).Основными лечебными эффектами теплолечения принято читать: противовоспалительный, трофикорегенераторный, антиспастический, сосудорасширяющий и метаболический.
5.1 Грязелечение– метод теплолечения, при котором на организм больного воздействуют лечебными грязями различных типов. В санатории «Кирицы» применяется сульфидно- иловая грязь Сакского озера (республика Крым) в виде аппликаций на различные участки тела. Лечебные эффекты этой грязи: регенераторный, иммуностимулирующй, бактерицидный, седативный. Медицинскими показаниями к наружному использованию данной грязи являются: заболевания нервной системы (невриты, невропатии., парезы), болезни костно-мышечной системы (дорсопатии, артропатии, хондропатии и др.), болезни органов дыхания, пищеварения,, мочеполовой системы, кожи (псориаз, нейродермит, дерматиты),
5.2 Озокеритотерапия –метод теплолечения, при котором используют озокерит (горный воск). Он состоит из смеси твёрдых высокоплавких углеводородов парафинового ряда с примесью жидких и газообразных углеводородов того же ряда. Озокерит, по сравнению с грязью и парафином, обладает большей теплоёмкостью и теплоудерживающей способностью. Наряду с тепловым озокерит оказывает и химическое действие, оно связано с поступлением в организм находящихся в озокерите биологически активных веществ. Озокеритотерапия оказывает противовоспалительное, гипосенсибилизирующее, спазмолитическое, рассасывающее, болеутоляющее, сосудорасширяющее действие, стимулирует регенеративные и трофические процессы в тканях.
6.Водолечение- это применение воды с лечебной и профилактической целью. Данный метод состоит из гидротерапии (применение с лечебной целью пресной воды) и бальнеотерапию (лечение природными или искусственными минеральными водами).
6.1. Гидротерапия- при этом методе используются души и подводный душ-массаж (гидромассаж).
6.1.1 . Души-это водолечебные процедуры, при которых на тело оказывают действие струи воды определённого давления и температуры. Они оказывают выраженное механическое действие на организм. В нашем санатории используются 3 вида душей:
* Душ Шарко: выполняют струёй воды из 2-х шлангов с давлением 3-4 атмосферы и температурой воды 30-36 градусов на расстоянии 3-4 метра от пациента. Процедуру продолжают 5 минут. Курс до 10 сеансов. Душ Шарко активизирует обменные процессы в организме, улучшает работу нервной системы, сосудов, уменьшает боли в суставах и позвоночнике, тонизирует.
* Циркулярный душ: проводится в боксе с трубками, на внутренней части которых имеется множество мелких отверстий через которые подаётся вода вертикально и горизонтально под напором. Температура воды составляет 30-36 градусов, процедура длится 5 минут. Курс до 10 сеансов. Циркулярный душ улучшает работу ЦНС, снимает напряжение при стрессе, тонизирует, нормализует обмен веществ, уменьшает боли в суставах, позвоночнике.
* Нисходящий игольчатый душ: вода подаётся под напором через лейку (диаметр которой составляет от15 до 30см) с множеством мелких отверстий (2-3мм в диаметре). Вода падает с высоты 1,8-2 м в виде множества отдельных струй на голову и тело пациента. Температура воды 30-36 градусов, продолжительность процедуры 5 минут, на курс 5- 10 процедур. Этот душ оказывает успокаивающее, десенсибилизирующее действие, ,нормализует обменные процессы в организме, закаливает.
* Подводный душ-масаж (гидрломассаж)– лечебная процедура, сочетающая действие на организм общей водяной ванны и механическое массирующее влияние водной струи, направляемой под напором и под водой на тело пациента. Температура воды 34-38 градусов, продолжительность процедуры 15 минут, курс до 10 сеансов. Гидромассаж проводят в специальной ванне 2 х 1 х 0,8 м, вместимостью 1,6 м куб. с помощью специального аппарата. В массажном шланге с аппарата при давлении в 2-3 атм. создаётся циркуляция воды. Гидромассаж оказывает тонизирующее действие, повышает работоспособность, укрепляет иммунитет, способствует ускорению обмена веществ, успокаивает нервную систему, снижается боль и увеличивается подвижность в суставах, ускоряет процессы восстановления двигательных функций.
6.1.2 Ванны– водолечебные процедуры, при которых тело полностью (за исключением головы, шеи и верхней части груди) или частично на определённое время (15 минут) погружается в воду определённой температуры (35-38 градусов). В зависимости от объёма погружения тела в воду различают ванны общие и местные (погружение только конечностей, кистей или стоп и т.п.). В санатории «Кирицы» используются общие ванны. Их 2 вида:
* Общие ванны с пресной водой
*Общие ванны с лекарственными веществами:
-тонизирующие ванны (с эфирными маслами мяты, лаванды, шалфея)
-успокаивающие ванны (с эфирными маслами валерианы, мелиссы, хвойным экстрактом)
-антисептические ванны (с эфирными маслами эвкалипта, чайного дерева, шалфея, лаванды)
7.Бальнеотерапия–применение с лечебной целью естественных или искусственно приготовленных минеральных вод. В санатории «Кирицы» используются минеральные ванны (хлоридно-натриевые- морская соль) и питьё минеральной воды («Дворянская» мин.вода, Владимирская обл., г.Лакинск)
8. Спелеотерапия– это разновидность физиолечения, основанная на положительном влиянии воздуха с мелкодисперсным солевым аэрозолем. Применение спелеотерапии основывается на известном факте, что большое значение в развитии заболеваний человека играют вещества, загрязняющие воздух (поллютанты) и аллергены. Обеспечение пациента чистым воздухом, не содержащим указанные вещества, позволяет улучшить общее состояние человека и уменьшить выраженность симптомов болезни. Помещения искусственных соляных «пещер» подразделяются на спелеокамеры ( в них применяют весь набор целебных минералов) и галокамеры (в них применяют галит- поваренную соль). В условиях санатория «Кирицы» применяется галокамера. (Галокамера и спелеотерапия оказывают равноценное воздействие на организм). В искусственной соляной «пещере» создаётся благоприятный микроклимат с определённой температурой, влажностью, высокой степенью ионизации воздуха и звучанием расслабляющей музыки. Посещение галокамеры рекомендовано в следующих случаях: *Ослабленный иммунитет, подверженность частым простудам.
*Заболевания органов дыхания- бронхит, астма (лёгкая и средняя степени выраженности), пневмония.
*Нарушения функции ЛОР-органов, включая риниты воспалительного и аллергического характера, гайморит. Посещение галокамеры полезно и при увеличении миндалин и аденоидов.
*Нарушении кожного покрова в виде проявлений псориаза, нейродермита, экземы и различного вида высыпаний.
*При заболеваниях суставов и позвоночника, нарушении обмена веществ.
*Для поддержания нервной системы и повышения стрессоустойчивости ребёнка.
Анализ эякулята (спермограмма)
Основной целью исследования эякулята является определение способности спермы к оплодотворению и выявление заболеваний и/или патологических процессов, вызвавших соответствующие поражения. Исследование спермы – неотъемлемая часть диагностики бесплодия. Примерно в 47% случаев причиной бездетности семейных пар является мужчина. Причиной бесплодия мужчин могут быть заболевания яичек, простаты, нарушения проводимости семявыводящих путей, заболевания и пороки развития уретры. Исследование семенной жидкости также является одним из тестов при диагностике гормональных расстройств, заболеваний половых органов или пороков их развития.
В норме эякулят представляет собой взвесь сперматозоидов в секрете яичек и их придатков, которая к моменту эякуляции смешивается с секретом предстательной железы, семенных пузырьков и луковично-уретральных желез.
Сперматозоиды составляют около 5% объема спермы, они образуются в семенниках. Приблизительно 60% объема спермы образуется в семенных пузырьках. Это вязкая, нейтральная или слегка щелочная жидкость, часто желтая или даже сильно пигментированная из-за высокого содержания рибофлавина.
Простата производит примерно 20% объема семенной жидкости. Эта жидкость, похожая на молоко, имеет слабокислую реакцию (рН около 6,5), в основном из-за высокого содержания лимонной кислоты. Простатический секрет также богат кислой фосфатазой и протеолитическими ферментами, считается, что протеолитические ферменты отвечают за коагуляцию и разжижение семенной жидкости.
Менее 10–15% объема спермы образуется в придатках яичек, семявыводящих протоках, бульбоуретральных и уретральных железах.
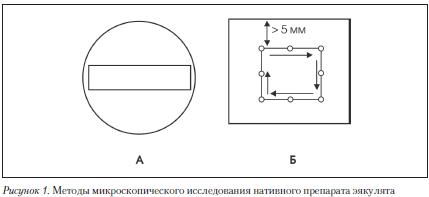
Стандартная спермограмма оценивает физические (макроскопические) и микроскопические параметры эякулята (Табл., рис. 1-3).
| Показатель | Характеристика | Интерпретация |
|---|---|---|
| Цвет | Серовато-беловатый, слегка опалесцирующий | Норма |
| Почти прозрачный | Концентрация сперматозоидов очень низка | |
| Красновато-коричневатый | Присутствие эритроцитов | |
| Зеленоватый | Пиоспермия | |
| Желтоватый | Желтуха, прием некоторых витаминов, при длительном воздержании | |
| Реакция рН | 7,2–7,8, слабо-щелочная | Норма |
| Ниже 7,0 | В образце с азооспермией – наличие обструкции или врожденного двустороннего отсутствия семявыносящих протоков | |
| 9,0–10,0, щелочная | Патология предстательной железы | |
| Объем | 2–6 мл | Норма |
| Менее 1 мл | Андрогенная недостаточность, эндокринные заболевания, сужения и деформации пузырьков, семявыводящих путей |
Условия взятия и хранения образца
Эякулят должен быть получен после, как минимум, 48 ч, но не более 7 дней полового воздержания.
Эякулят, полученный путем мастурбации, необходимо собрать полностью и держать в тепле (20–40 оС). Образец стабилен один час, однако в случае, если подвижность сперматозоидов патологически низкая (менее 25% сперматозоидов с быстрым линейным поступательным движением), срок между получением и анализом образца следует свести к минимуму.
Метод исследования
Макроскопическое исследование – определение консистенции, объема, запаха, цвета, вязкости и рН эякулята.
Сперма, полученная при эякуляции, густая и вязкая, что обусловлено свертыванием секрета семенных пузырьков. В норме при комнатной температуре образец эякулята должен разжижаться в течение 60 мин. Если эякулят длительное время остается вязким, полувязким или вообще не разжижается, то можно предполагать воспаление предстательной железы. В норме объем эякулята составляет 2–6 мл. Количество менее 1,0 мл характерно для андрогенной недостаточности, эндокринных заболеваний, сужения и деформации пузырьков, семявыводящих путей. Максимальный объем может достигать 15 мл. Объем эякулята не влияет на фертильность. Запах нормального эякулята специфический и обусловлен спермином (напоминает запах «свежих каштанов»). Специфический запах становится слабым или отсутствует при закупорке выводных протоков предстательной железы. При гнойно-воспалительных процессах запах спермы обусловлен продуктами жизнедеятельности бактерий, вызвавших воспалительный процесс.
Микроскопическое исследование – изучение в нативном препарате подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов в камере Горяева, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
Микроскопическое исследование эякулята проводят после полного его разжижения
Для оценки подвижности сперматозоидов рекомендуется использовать простую систему классификации по категориям. Для классификации 200 сперматозоидов последовательно просматривают в 5 полях зрения микроскопа (Рис. 1).
Подвижность каждого сперматозоида классифицируют по категориям, используя следующие критерии:
- быстрое поступательное движение;
- медленное и вялопоступательное движение;
- непоступательное движение;
- неподвижные сперматозоиды.
Сначала подсчитывают все сперматозоиды категорий а и b в ограниченном участке поля зрения или, если концентрация сперматозоидов низкая, во всем поле зрения (%). Далее в той же области подсчитывают сперматозоиды с непоступательным движением (категория с) (%) и неподвижные сперматозоиды (категория d) (%).
Определять подвижность можно с подсчетом в камере Горяева. Сперму разводят в 20 раз физиологическим раствором, в камере смотрят только неподвижные и малоподвижные сперматозоиды.
Расчет ведут по формуле:
Х = А – (В + С), где,
А – общее количество сперматозоидов;
В – количество малоподвижных сперматозоидов;
С – количество неподвижных сперматозоидов.
Отсюда количество активно подвижных сперматозоидов в процентах составляет (Y):
Подвижность сперматозоидов зависит от времени года и суток. Имеются данные, что весной происходит снижение подвижности сперматозоидов (сезонные колебания). При наблюдении за количеством активно-подвижных сперматозоидов в течение суток было отмечено увеличение их количества во второй половине дня (суточные ритмы).
Снижение подвижности сперматозоидов ниже нормы – астенозооспермия. Незначительной степени астенозооспермии – количество активно- и малоподвижных сперматозоидов c поступательным движением в сумме составляет менее 50%, но более 30%.
Оценка агглютинации сперматозоидов. Под агглютинацией сперматозоидов подразумевают склеивание подвижных сперматозоидов между собой головками, хвостами или головок с хвостами. Склеивание неподвижных сперматозоидов друг с другом или подвижных сперматозоидов с нитями слизи, другими клетками или остатками клеток следует считать и регистрировать не как агглютинацию, а как неспецифическую агрегацию. При исследовании регистрируют тип агглютинации (головками, хвостами, смешанный вариант). Можно использовать полуколичественный метод оценки степени агглютинации от «–» (отсутствие агглютинации) до «+++» (тяжелая степень, при которой все подвижные сперматозоиды подвержены агглютинации). В норме склеиваются не более 3–5%. Если количество агглютинированных сперматозоидов составляет 10–15%, можно говорить о понижении их оплодотворяющей способности.
Подсчет общего количества сперматозоидов проводят в камере Горяева. Общее количество сперматозоидов в эякуляте рассчитывают, умножая количество сперматозоидов в 1мл спермы на объем выделенной спермы.
Нормоспермия – у здорового мужчины в 1 мл эякулята содержится более 20 млн. сперматозоидов.
Полизооспермия – количество сперматозоидов в 1 мл эякулята превышает 150 млн.
Олигозооспермия – в 1 мл эякулята содержится менее 20 млн. сперматозоидов.
Азооспермия – отсутствие сперматозоидов в эякуляте.
Аспермия – в доставленной жидкости нет сперматозоидов и клеток сперматогенеза.
Оценка жизнеспособности сперматозоидов. Для оценки жизнеспособности сперматозоидов смешивают на предметном стекле одну каплю свежего эякулята с каплей стандартного красителя эозина. Живые сперматозоиды в таких препаратах не окрашиваются (белые); мертвые сперматозоиды окрашиваются в красный цвет, т.к. повреждены их плазматические мембраны. Под жизнеспособностью подразумевают долю (в процентах) «живых» сперматозоидов. Жизнеспособность следует оценивать, если процент неподвижных сперматозоидов превышает 50%.
Оценка жизнеспособности может служить контролем точности оценки подвижности сперматозоидов, поскольку процент мертвых клеток не должен превышать (с учетом ошибки подсчета) процента неподвижных сперматозоидов. Наличие большого количества живых, но неподвижных сперматозоидов, может указывать на структурные дефекты жгутиков. Сумма мертвых и живых сперматозоидов не должна превышать 100%.
Характеристика клеточных элементов эякулята. Обычно эякулят содержит не только сперматозоиды, но и другие клетки, которые в совокупности обозначают, как «круглые клетки». К их числу относят эпителиальные клетки мочеиспускательного канала, клетки предстательной железы, незрелые половые клетки и лейкоциты. В норме эякулят не должен содержать более 5*106 круглых клеток/мл.
В большинстве случаев эякулят человека содержит лейкоциты, в основном нейтрофилы. Повышенное содержание этих клеток (лейкоспермия) может свидетельствовать о наличии инфекции и о плохом качестве сперматозоидов. Число лейкоцитов не должно превышать 1106/мл. Подсчет ведут в камере Горяева аналогично подсчету сперматозоидов.
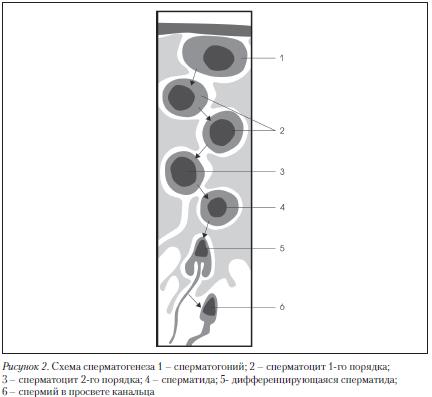
Эякулят кроме лейкоцитов может содержать незрелые половые клетки (клетки сперматогенеза) на разных стадиях созревания: сперматогоний, сперматоцит I порядка, сперматоцит II порядка, сперматид. (рис. 2)
Наличие в эякуляте различных типов незрелых клеток сперматогенеза обычно говорит о его нарушении. Избыток этих клеток является следствием нарушения функции семенных канальцев, в частности, при сниженном сперматогенезе, варикоцеле и патологии клеток Сертоли.
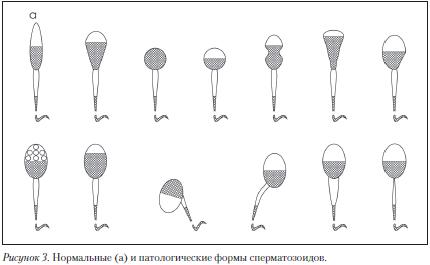
Оценка морфологии сперматозоидов. Для анализа используют мазок, окрашенный гистологическими красителями (гематоксилин, Романовский-Гимза и др.), в котором производят последовательный подсчет 200 сперматозоидов (однократный подсчет 200 сперматозоидов предпочтительней двукратного подсчета 100 сперматозоидов) и выражают в процентах количество нормальных и патологических форм (Рис. 3).
Головка сперматозоида должна быть овальной формы. Отношение длины головки к ее ширине должно составлять от 1,5 до 1,75. Должна быть видна хорошо очерченная акросомная область, составляющая 40–70% площади головки. Шейка сперматозоида должна быть тонкой, составлять 1,5 длины головки сперматозоида и прикрепляться к головке вдоль ее оси. Размеры цитоплазматических капель не должны превышать 1/2 размера головки нормального сперматозоида. Хвост должен быть прямым, одинаковой толщины на всем протяжении и несколько уже в средней части, не закрученным и иметь длину около 45 мкм. Отношение длины головки к длине хвоста у нормальных сперматозоидов 1:9 или 1:10.
Дефекты головки: большие, маленькие, конические, грушевидные, круглые, аморфные, с вакуолями в области хроматина; головки с маленькой акросомальной областью, вакуолизированной акросомой, с несимметрично расположенной акросомой; двойные и множественные головки, головки с компактным строением хроматина и т.д.
Дефекты шейки и средней части: «склоненная» шейка (шейка и хвост образуют угол 90° к длинной оси головки), асимметричное прикрепление средней части к головке, утолщенная или неравномерная средняя часть, патологически тонкая средняя часть (отсутствие митохондриальной оболочки) и их любая комбинация.
Дефекты хвоста: хвосты короткие, множественные, в виде шпильки, сломанные, наклонные (угол больше 90°), неравномерная толщина хвоста, тонкая средняя часть, закрученный конец, закрученный полностью и их любая комбинация. При дифференцированном морфологическом подсчете учитываются только сперматозоиды с хвостами.
Тератозооспермия – увеличение количества патологических форм сперматозоидов выше референсных значений. Выраженная тератозооспермия резко снижает шансы оплодотворения и увеличивает вероятность пороков развития у плода, если оплодотворение произошло. Тератозооспермия обычно сочетается с олигозооспермией и астенозооспермией.
Сперматозоиды, у которых головка заключена в цитоплазматическую каплю, и те, у которых цитоплазматическая капля расположена на шейке в виде шарфа и по отношению к размеру головки составляет более 1/3, выделяются как незрелые или юные. В нормальной спермограмме они составляют около 1%.
Спермограмма
Спермограмма – анализ эякулята (секрета мужских половых желез), используемый для оценки способности к зачатию, а также обнаружения урологических заболеваний (простатит, варикоцеле, ИППП и т.д.) у мужчин.
Анализ спермы, анализ эякулята, сперматограмма, спермиограмма.
Синонимы английские
Semen analysis, sperm analysis, sperm count, seminal fluid analysis, spermogram.
Мл (миллилитр), см (сантиметр), млн/мл (миллион на миллилитр), % (процент).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Следует воздерживаться от семяизвержения в течение 2 суток и не более 7 суток. При повторном исследовании предпочтительно устанавливать одинаковые периоды воздержания для снижения колебаний полученных результатов.
- Полностью исключить:
- алкоголь из рациона в течение 6-7 суток;
- прием лекарственных препаратов (по согласованию с врачом) в течение 24 часов перед исследованием;
- воздействие повышенной температуры (посещение бани/сауны, производственная гипертермия, лихорадочные состояния) в течение 7 суток;
- физиопроцедуры и рентгенологическое обследование в течение 72 часов до исследования.
- Рекомендуется исключить любую интоксикацию (табачную, наркотическую, на производстве, лекарственными и токсичными веществами). В случае интоксикации исследование проводить не ранее чем через 5-10 суток после нее.
- После лечения простудных и других острых заболеваний, протекавших с лихорадкой, анализ рекомендовано сдавать спустя 7-10 суток.
- После массажа простаты исследование можно проводить не ранее чем через 3-4 суток.
- После лечения воспалительных заболеваний мочеполовой системы анализ рекомендовано сдавать спустя 2 недели.
- Накануне сдачи эякулята необходимо исключить тяжелые физические нагрузки, конфликтные ситуации.
- Перед получением эякулята следует опорожнить мочевой пузырь.
- Запрещено использовать презерватив, смазочные материалы (в том числе слюну) для сбора эякулята.
- Перед мастурбацией необходимо обмыть половые органы и руки.
- Эякулят должен быть собран полностью.
Общая информация об исследовании
Около 1 из 15 пар в репродуктивном возрасте испытывают трудности с зачатием ребенка, и примерно в 20-25 % случаев это обусловлено мужским фактором. Проблемы спермы могут варьироваться от полного отсутствия сперматозоидов до низкого количества или качества. Именно поэтому исследование эякулята является основой для оценки степени фертильности мужчин.
Яички, семенные пузырьки и простата являются основными органами, которые очень важны для обеспечения производства спермы. Семенные пузырьки производят большую часть (45-80 % объема) жидкости в сперме, которая является критическим компонентом. Семенная жидкость имеет высокий уровень pH, чтобы противодействовать кислотности во влагалище и помогать сохранению зачаточных качеств спермы, а также содержит сахар (фруктозу), который дает сперматозоидам энергию для их активности. Около 1 % от общего объема составляют сперматозоиды и тестикулярная жидкость, вырабатываемая семенниками.
Мужское бесплодие может быть вызвано многими состояниями, которые влияют на производство функционально активной спермы. Наиболее распространенной причиной является варикоцеле (варикозное изменение вен семенного канатика, сопровождающееся нарушением венозного оттока от яичка). Это заболевание составляет около 40 % случаев бесплодия и лечится хирургическим путем. Воспаление яичек составляет приблизительно 10 % случаев и может быть вызвано многочисленными причинами, включая злокачественные новообразования, инфекционные заболевания (например, паротит), генетические аномалии (например, синдром Клейнфелтера), травму, лучевую и химиотерапию. Водянка яичка также составляет около 10 % случаев. Эндокринные заболевания, влияющие на сперматогенез, составляют примерно 9 % случаев и обычно сопровождаются гипоплазией гипофиза или надпочечников или гиперэстрогенией. Обструкция эякуляторного протока составляет около 5 % случаев, а выработка аутоантител к сперматозоидам встречается у 1-2 % мужчин с бесплодием.
Анализ спермы продолжает оставаться первичным тестом для оценки способности к зачатию у мужчин. Но также это лабораторное исследование является важным методом диагностики урологических заболеваний. Так, при инфекционном воспалении предстательной железы вирусы и бактерии могут напрямую изменять подвижность сперматозоидов. Например, Mycoplasma genitalium и Ureaplasma urealyticum прикрепляются к головке и средней части сперматозоидов, тем самым изменяя не только их подвижность, но способность оплодотворять. Токсины микроорганизмов и вещества, выделяемые при вторичном воспалительном повреждении, также оказывают негативное воздействие на сперматогенез. На фоне воспалительного процесса могут образовываться антитела к собственным половым клеткам. Это связано со способностью бактерий, вирусов и грибов присоединяться к их оболочке, тем самым вызывая аутоиммунные реакции. Наличие антител, в свою очередь, приводит к снижению качественных и количественных характеристик спермы.
Для проведения анализа эякулят собирается путем мастурбации в стерильный медицинский контейнер (прерывание полового акта не должно использоваться в качестве метода сбора, также нельзя использовать с этой целью презерватив). Необходимо предоставить весь выделенный объем, если часть будет утеряна, то это повлияет на общий результат.
Общий анализ спермы основан на ее макроскопическом и микроскопическом изучении. Спермограмма включает в себя физические данные (объем, цвет, рН, вязкость, скорость сжижения и т.д.), количественные характеристики (концентрация сперматозоидов, их активность), морфологию половых клеток (содержание нормальных форм, с патологией), наличие агглютинации и клеток сперматогенеза, а также содержание форменных клеток крови, наличие слизи, бактерий, грибков.
На основании полученных результатов врач может заподозрить или диагностировать урологическое заболевание, проверить успешность оперативного вмешательства (например, при вазэктомии), предположить, играет ли роль ли мужской фактор в бесплодии пары, и назначить дополнительное обследование или сразу лечение. В случае наличия патологии может понадобиться повторная сдача анализа с интервалом, указанным лечащим врачом.
Даже у здорового мужчины может быть временное ухудшение качества спермы. В этом случае улучшить ее показатели могут и немедикаментозные мероприятия (например, отказ от курения и алкоголя, нормализация веса, отдых).
В связи с наличием незначительной изменчивости параметров спермы среди мужчин, а также влияния других факторов на вероятность успешного оплодотворения яйцеклетки, данные спермограммы не могут давать 100-процентную информацию о возможности зачатия. Но хорошие показатели данного анализа позволяют судить о фертильности мужчины, о большей вероятности зачатия.
При анализе спермы для подтверждения успеха вазэктомии (мужской стерилизации) определяется только отсутствие или наличие сперматозоидов. Исследование проводится через шесть недель после операции или после 20 эякуляций. В норме сперма не обнаруживается. Если видят сперму, то через две-четыре недели нужно переделать анализ. Также необходимо повторить исследование через несколько месяцев, чтобы убедиться, что семявыносящие протоки не восстановились.
Для чего используется исследование?
- Для определения степени способности зачать ребенка;
- для выявления патологии половой системы;
- для определения причин, препятствующих зачатию;
- для оценки возможности применения вспомогательных репродуктивных технологий (например, искусственной инсеминацией);
- для дифференциальной диагностики урологических заболеваний (например, простатита);
- для контроля эффективности лечения;
- для контроля эффективности проведенной вазэктомии.
Когда назначается исследование?
- Перед планированием беременности, если врач подозревает, что могут быть проблемы с зачатием (например, наличие перенесенного вирусного паротита в анамнезе);
- при обследовании бесплодной пары;
- в рамках подготовки к использованию вспомогательных репродуктивных технологий (например, ЭКО);
- после использования хирургических методов контрацепции (вазэктомии) в целях контроля их эффективности;
- после хирургического вмешательства, влияющего на сперматогенез (например, после операции при варикоцеле);
- при подозрении у пациента урологического заболевания;
- после терапевтического лечения для контроля эффективности.





